Содержание
- 2. Контингент: Лечебный факультет, 5 курс Вид лекции: информационная
- 3. Цель лекции: Ознакомление с проблемой в хирургии желчных путей – механической желтухой. Классификация, диагностика, включая вопросы
- 4. Основные вопросы, рассматриваемые на лекции: Понятие нозологических форм Классификация Диагностика Принципы консервативного и хирургического лечения
- 5. Актуальность проблемы Проблемы диагностики и дифференциальной диагностики причин обтурации желчных путей не потеряли актуальности и в
- 6. Актуальность проблемы В последнее время для декомпрессии желчных путей используют миниинвазивные эндоскопические или чрескожные чрес-печеночные методы
- 7. Определение понятия Желтухой называется синдром, развивающийся вследствие накопления в крови избыточного количества билирубина. В клинике он
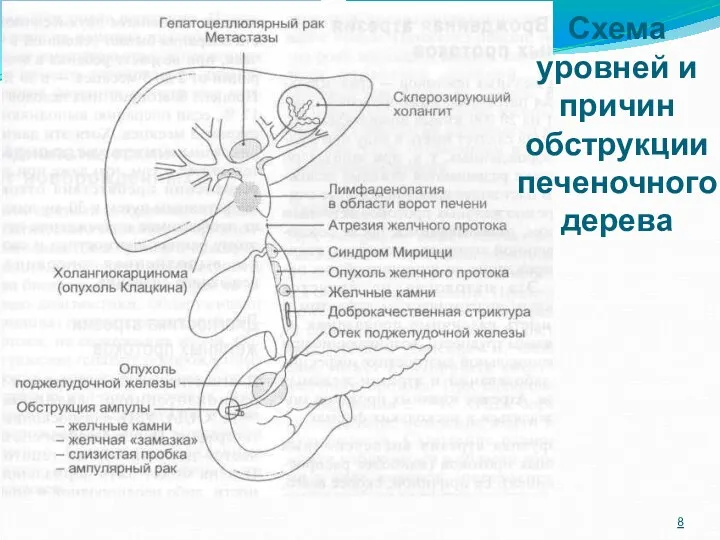
- 8. Схема уровней и причин обструкции печеночного дерева
- 9. Непосредственные причины Непроходимость общего желчного протока, обусловленная как сдавлением его извне, так и закупоркой изнутри. Сдавление
- 10. В качестве редких причин механической желтухи приводятся также Лимфосаркоматоз Лимфогранулематоз Лейкемия Туберкулез Рубцовые тяжи, обусловленные перигастритом,
- 11. К числу очень редких причин механической желтухи относятся: осложненная язва двенадцатиперстной кишки воспалительно - измененный червеобразный
- 12. Закупорка общего желчного протока изнутри обусловливается чаще всего камнем. Причем полная непроходимость протока зависит не только
- 13. Реже, чем желчные камни, проток закрывают круглые глисты, эхинококковые пузыри, инородные тела и др. Многие считают,
- 14. МЕХАНИЧЕСКАЯ ЖЕЛТУХА Согласно концепции желчной гипертензии (Д.Л.Пиковский, 1964, 1990), наличие механической желтухи свидетельствует о полном отсутствии
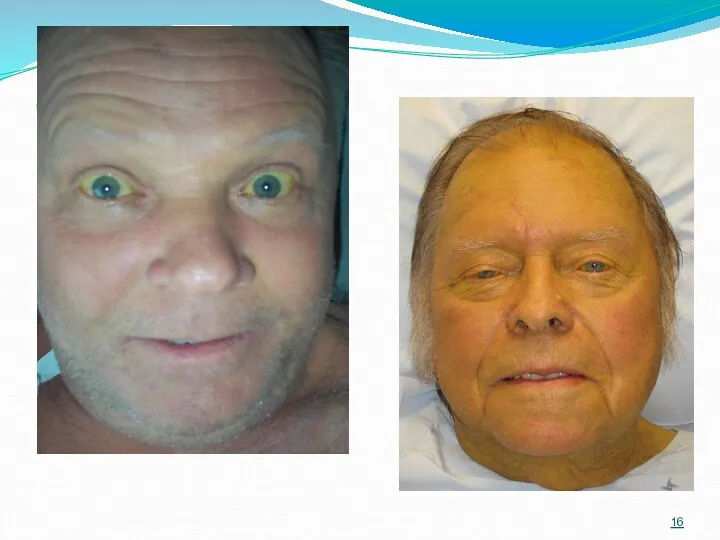
- 15. Клиника и диагностика Механическая желтуха характеризуется нарастанием иктеричности склер, слизистых оболочек, кожных покровов, в редких случаях
- 17. Задачи обследования - дифференцировать вид желтухи (доказать механический характер желтухи) - выявить причину желтухи и уровень
- 18. Клиника и диагностика С усилением желтухи кожные покровы приобретают зеленоватую или серо-зеленую окраску, появляется кожный зуд,
- 19. В крови, лимфе накапливаются все составные части жёлчи – билирубин, холестерин, желчные кислоты. Моча приобретает цвет
- 20. При длительной желтухе наступает такой момент, когда клетки печени вырабатывают очень мало жёлчи, которая полностью идет
- 21. Каждый случай желтухи необходимо рассматривать комплексно. По жалобам, анамнезу, результатам физикального и биохимического обследования можно получить
- 22. Этому способствует следующие методы: Скрининговое ультразвуковое исследование ФГС с осмотром БСДК Эндоскопическая ретроградная холангиопанкреатография Чрескожная, чреспеченочная
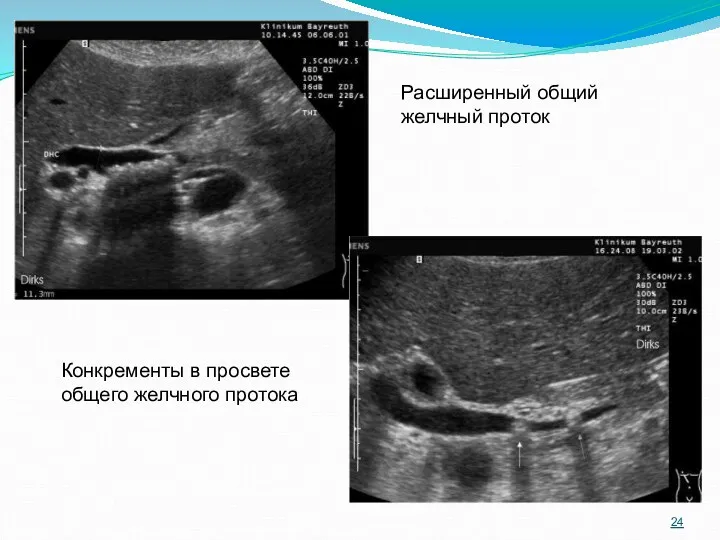
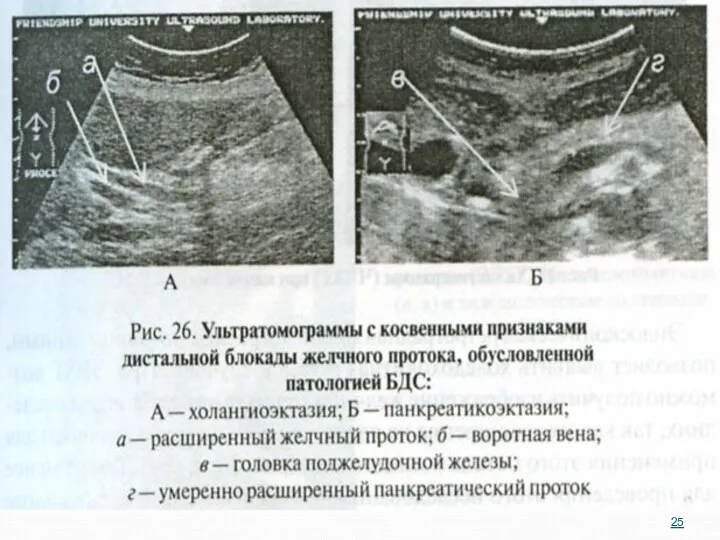
- 23. Ультразвуковыми критериями обтурационного характера желтухи являются: • Увеличение диаметра холедоха более 8 мм, а внутрипеченочных протоков
- 24. Расширенный общий желчный проток Конкременты в просвете общего желчного протока
- 26. Изменения слизистой оболочки 12-перстной кишки при жёлчекаменной болезни: 65-75% - без изменений 15-20% - признаки поверхностного
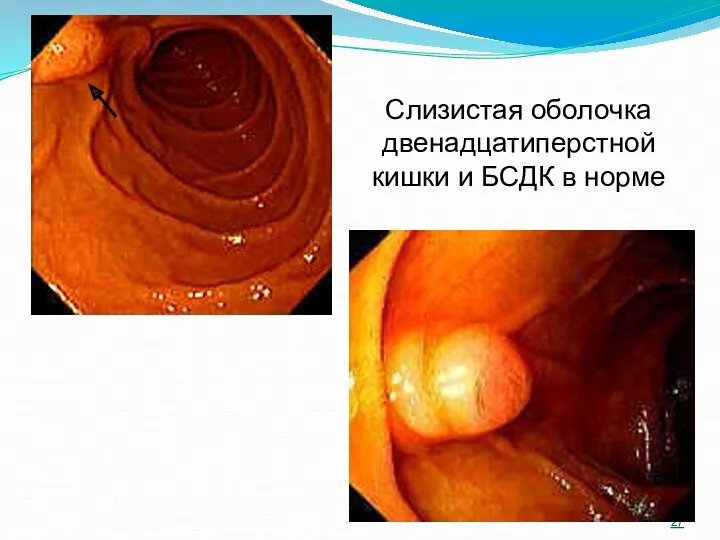
- 27. Слизистая оболочка двенадцатиперстной кишки и БСДК в норме
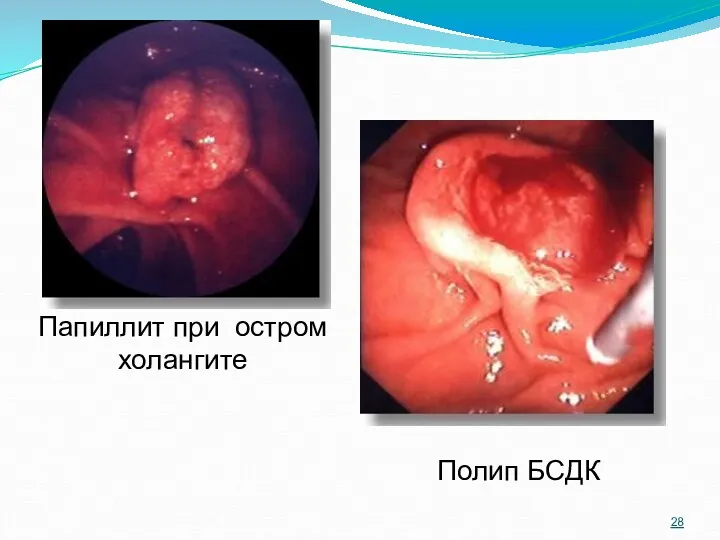
- 28. Папиллит при остром холангите Полип БСДК
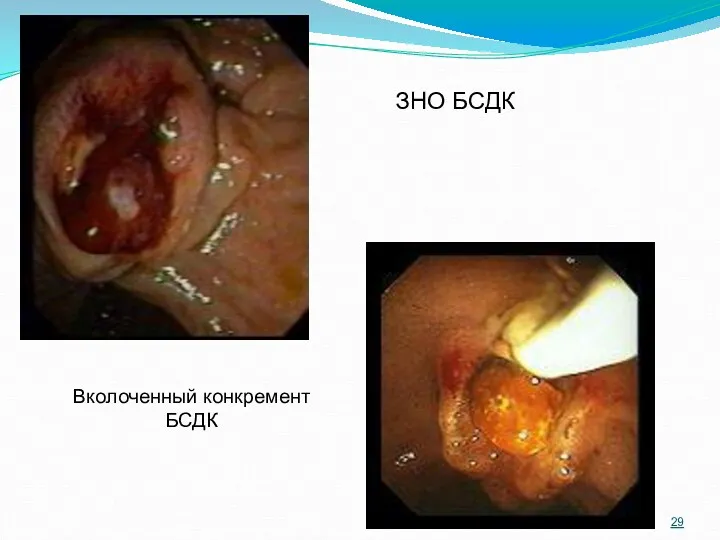
- 29. ЗНО БСДК Вколоченный конкремент БСДК
- 30. Гастродуоденоскопия в диагностике злокачественных новообразований БСДК: Занимает ведущее место в ранней диагностике новообразований БСДК Позволяет снизить
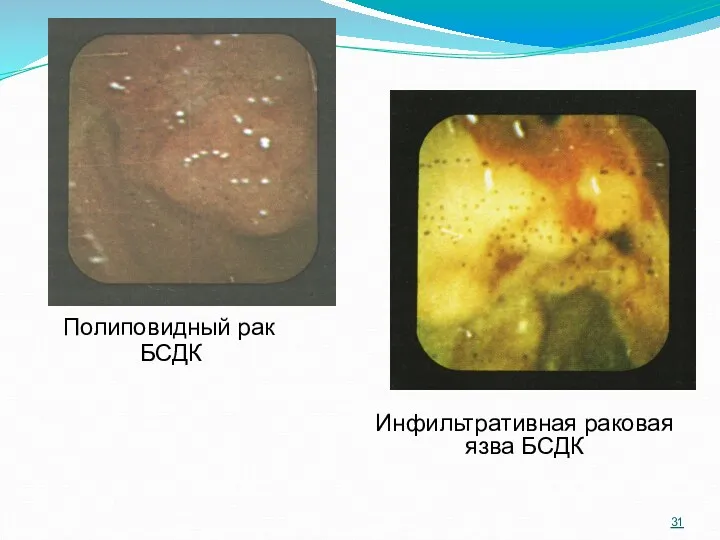
- 31. Полиповидный рак БСДК Инфильтративная раковая язва БСДК
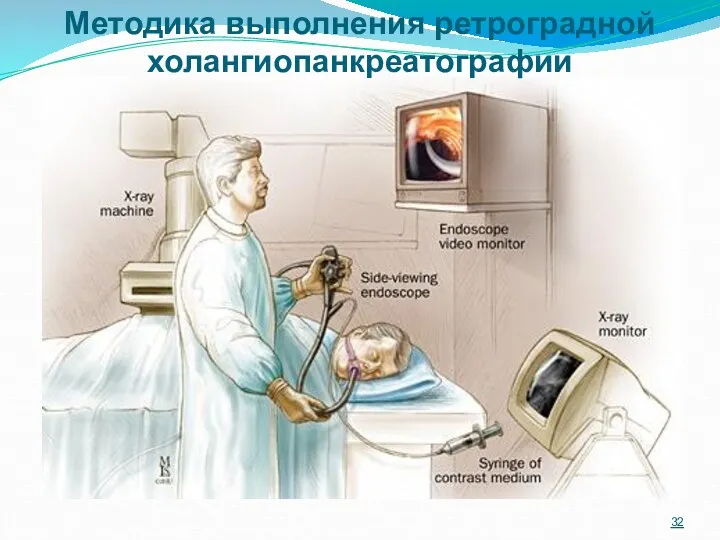
- 32. Методика выполнения ретроградной холангиопанкреатографии
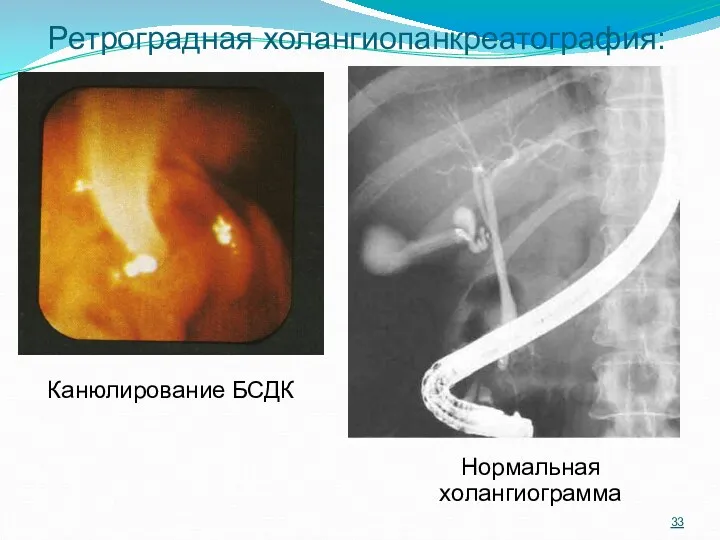
- 33. Ретроградная холангиопанкреатография: Канюлирование БСДК Нормальная холангиограмма
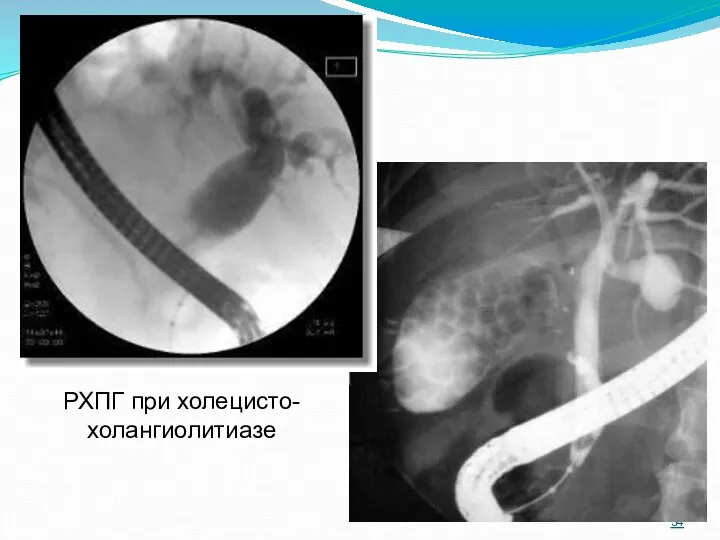
- 34. РХПГ при холецисто-холангиолитиазе
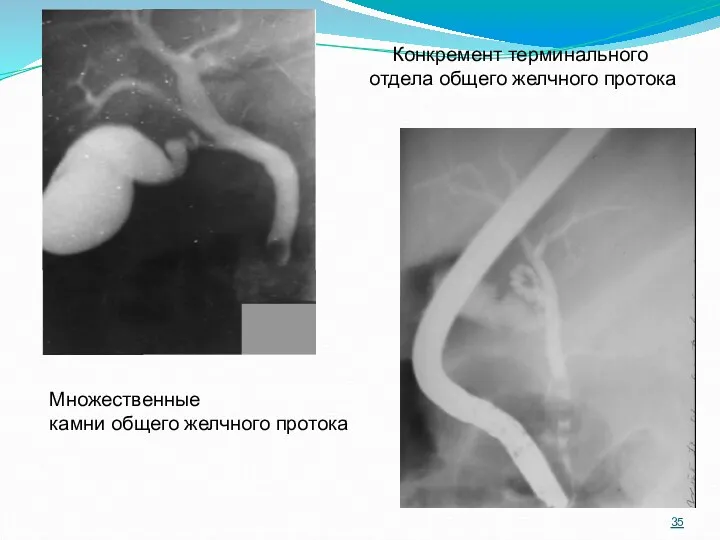
- 35. Конкремент терминального отдела общего желчного протока Множественные камни общего желчного протока
- 36. Дилятация желчного дерева и камни общего желчного протока
- 38. Впервые была описана K.C. Weichel в 1964 г. и с тех пор рассматривается как способ декомпрессии
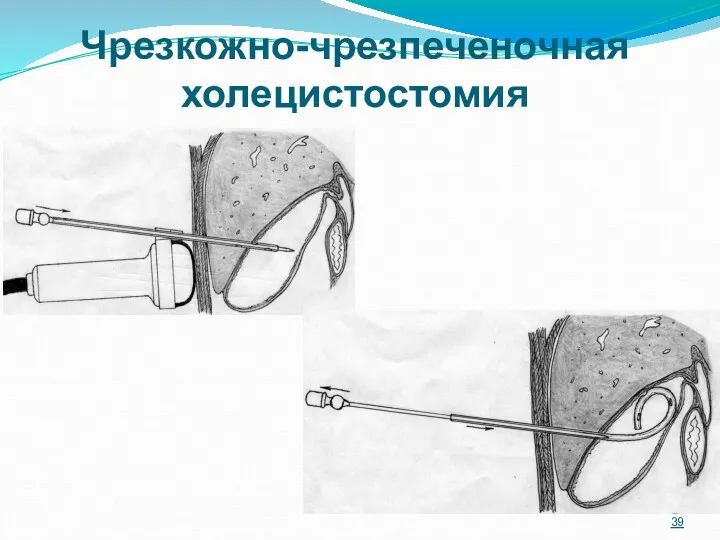
- 39. Чрезкожно-чрезпеченочная холецистостомия
- 40. В 1977–1979 гг. была разработана методика чрескожно-чреспеченочной холангиостомии под контролем ультразвукового исследования. Этот метод имеет преимущество
- 41. С помощью чрескожно-чреспеченочной холангиостомии возможно как наружное отведение желчи, так и наружне-внутреннее дренирование при проведении дренажа
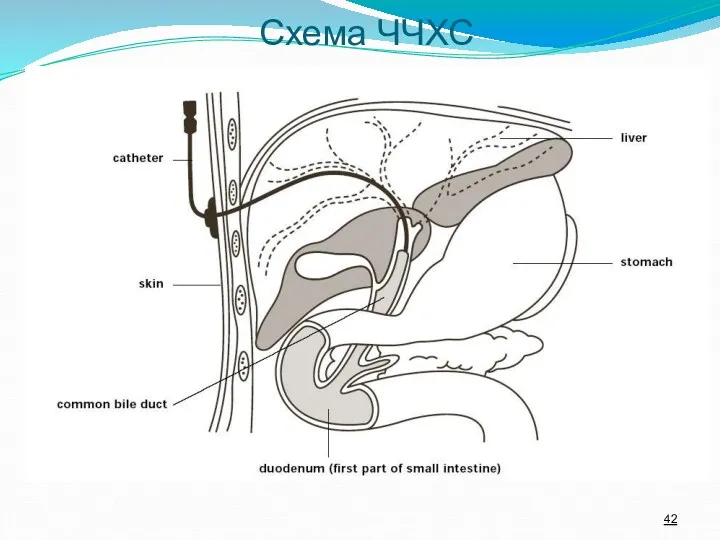
- 42. Схема ЧЧХС
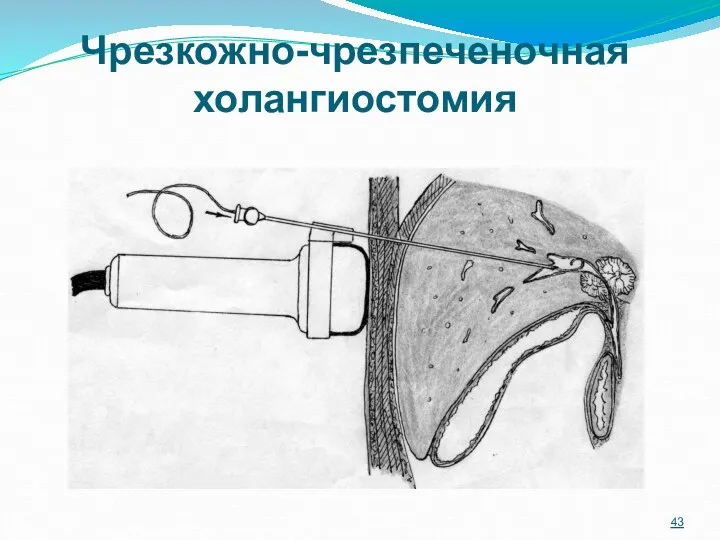
- 43. Чрезкожно-чрезпеченочная холангиостомия
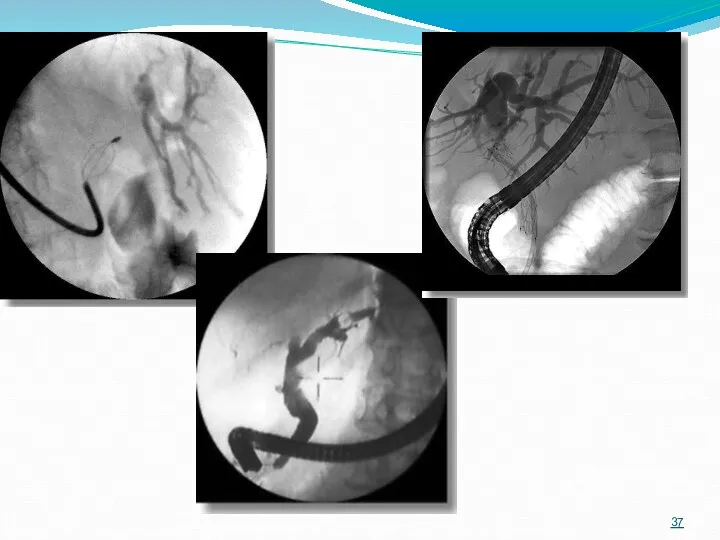
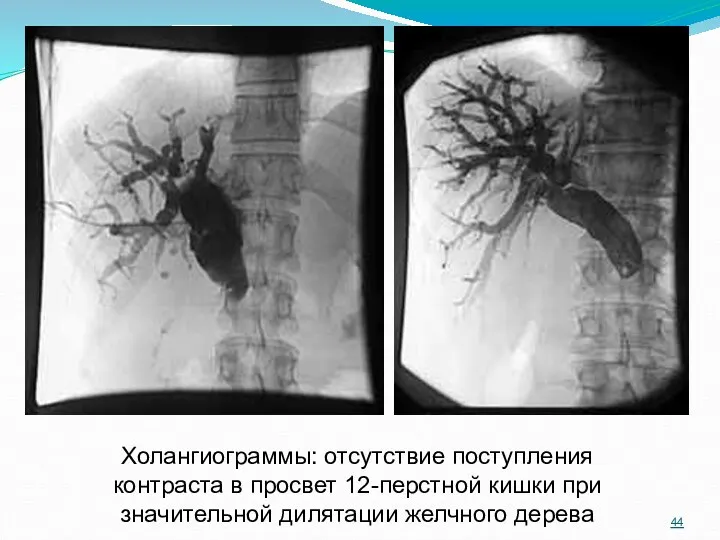
- 44. Холангиограммы: отсутствие поступления контраста в просвет 12-перстной кишки при значительной дилятации желчного дерева
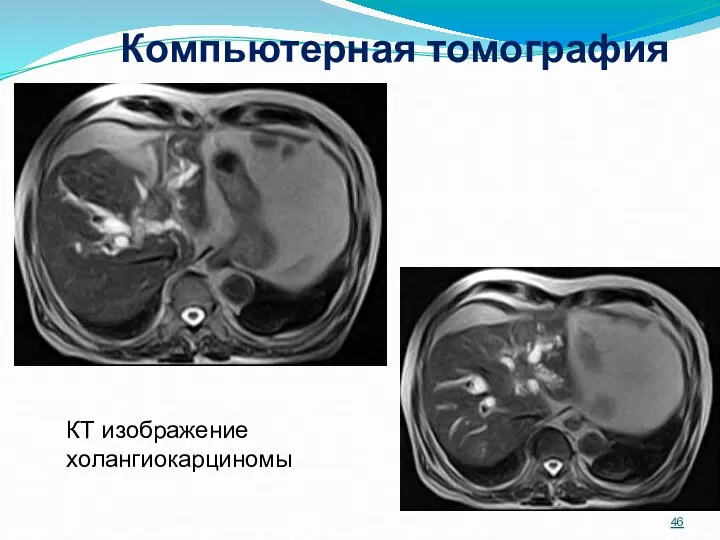
- 45. Компьютерная томография При наличии обоснованного подозрения на рак поджелудочной железы проводят КТ с контрастным усилением. Высокую
- 46. Компьютерная томография КТ изображение холангиокарциномы
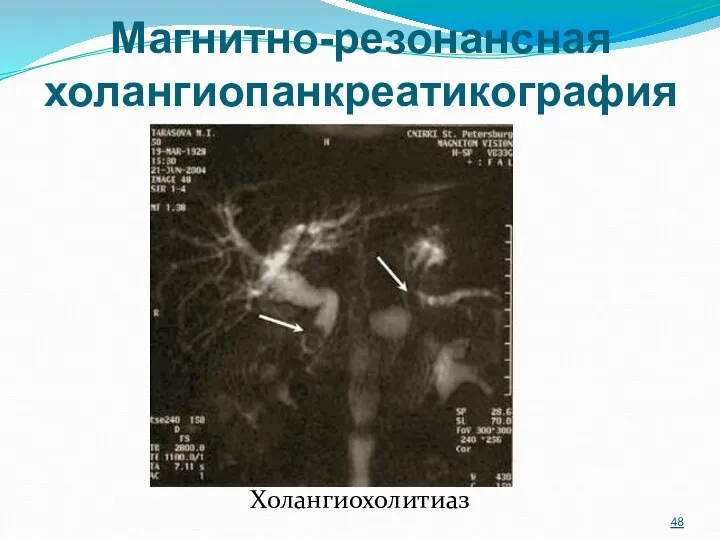
- 47. Магнитно-резонансная холангиопанкреатикография В последние годы широкое распространение приобретает МР холангио-панкреатография, обладающая высокой точностью в диагностике причин
- 48. Магнитно-резонансная холангиопанкреатикография Холангиохолитиаз
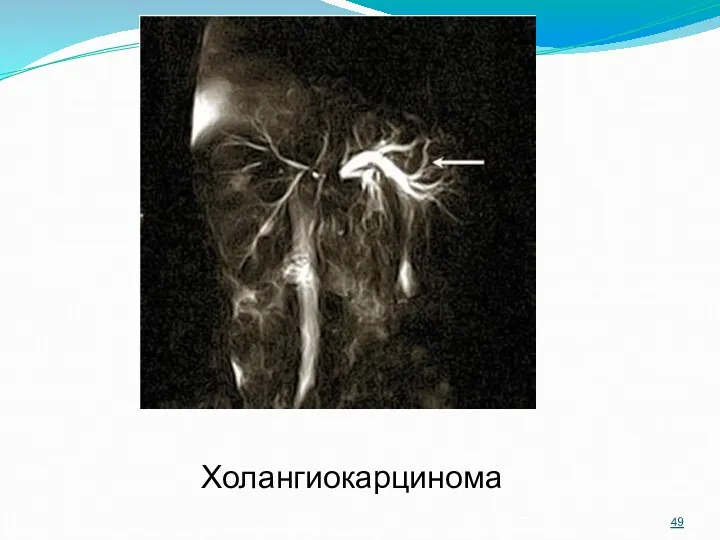
- 49. Холангиокарцинома
- 50. ЗНО поджелудочной железы
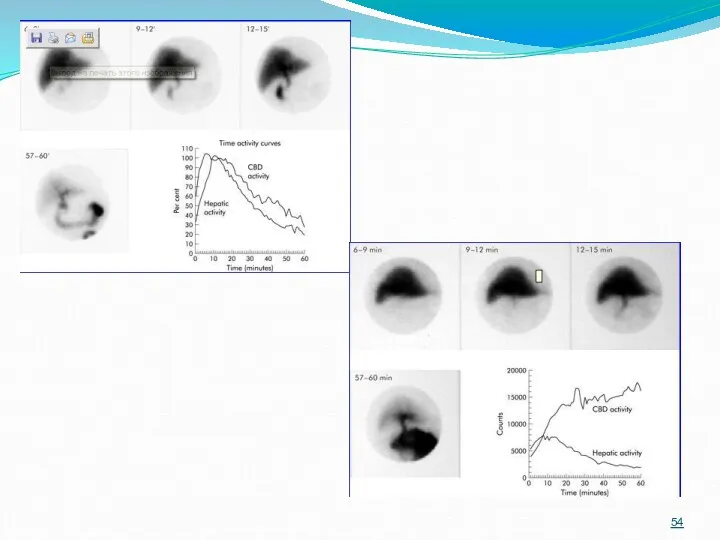
- 51. Сцинтиграфия Сканирование - метод изучения распределения радионуклидов, селективно поглощаемых печенью, с целью оценки её структуры. Радионуклидное
- 52. Показания Идентификация внутрипеченочных дефектов накопления Исследование билиарного тракта Сканирование позволяет выявит внутрипеченочные дефекты накопления. Обнаружение этих
- 53. Причины внутрипеченочных дефектов накопления: • Опухоли доброкачественные и злокачественные (первичные, метастатические лимфомы) • Абсцессы ( гнойные,
- 55. Эндосонография В настоящее время разработана эндоскопическая ультрасонография, один из наиболее информативных эндоскопических методов в исследовании желчно-панкреатической
- 56. Возможности эндосонографии при МХ: Точно диагностировать холангиохолитиаз у больных с отрицательными данными традиционного УЗИ (желчные протоки
- 57. 2. Точно диагностировать такие патологические изменения поджелудочной железы при хроническом панкреатите как кисты (особенно менее 3
- 58. 3. Неинвазивно диагностировать интраампулярные доброкачественные и злокачественные опухоли большого сосочка двенадцатиперстной кишки при стандартном эндосонографическом исследовании
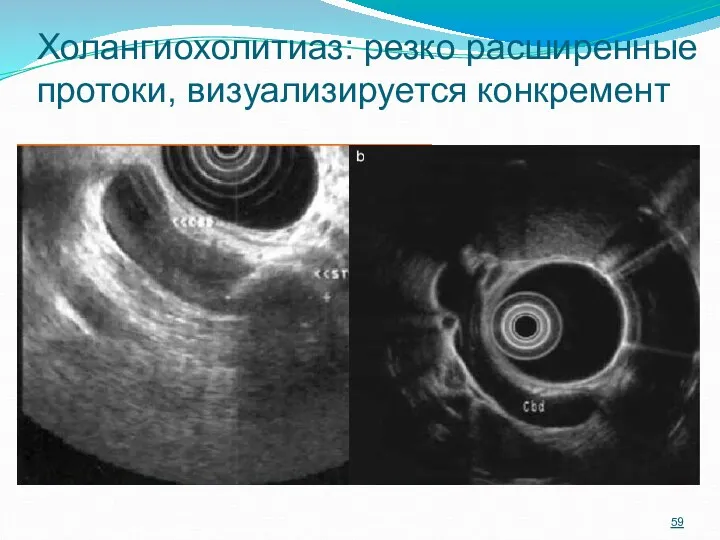
- 59. Холангиохолитиаз: резко расширенные протоки, визуализируется конкремент
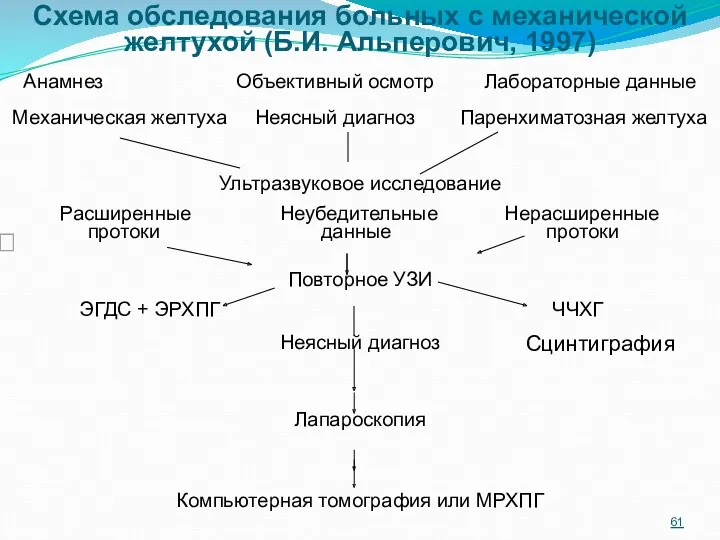
- 60. Для ускорения диагностического процесса и его унификации используется схема обследования, позволяющая определить характер желтухи, ее причины
- 61. Схема обследования больных с механической желтухой (Б.И. Альперович, 1997) Анамнез Объективный осмотр Лабораторные данные Механическая желтуха
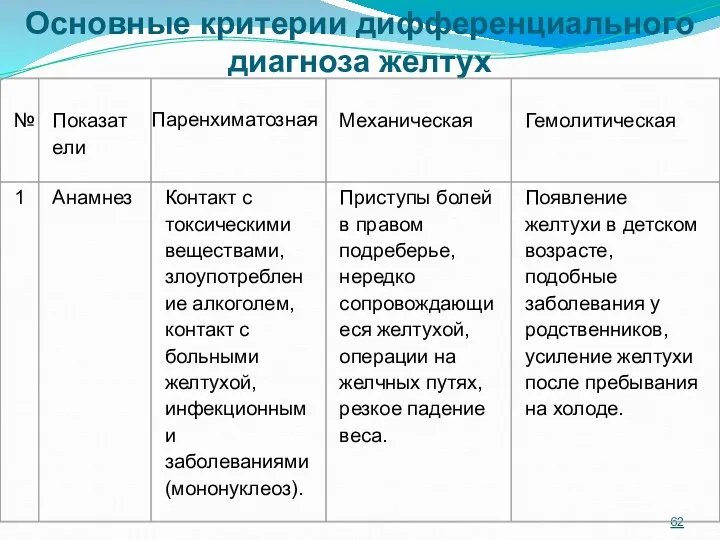
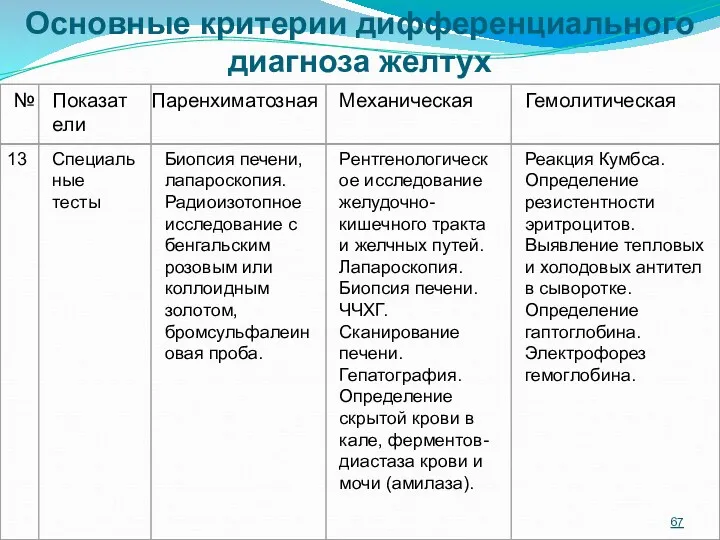
- 62. Основные критерии дифференциального диагноза желтух
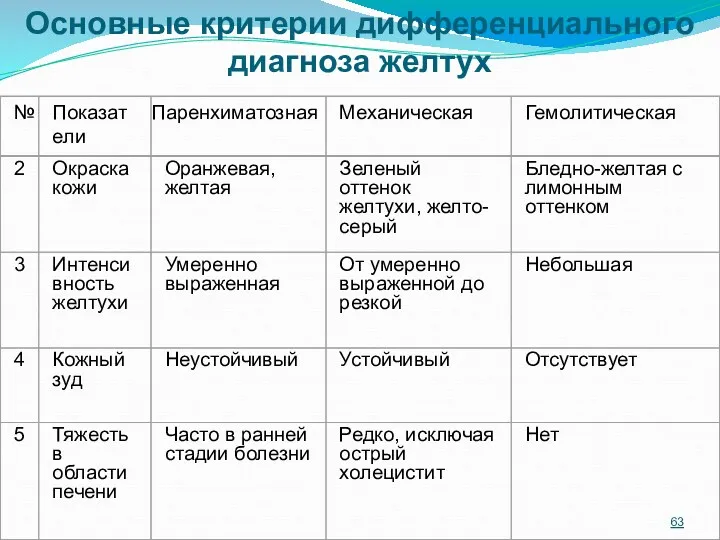
- 63. Основные критерии дифференциального диагноза желтух
- 64. Основные критерии дифференциального диагноза желтух
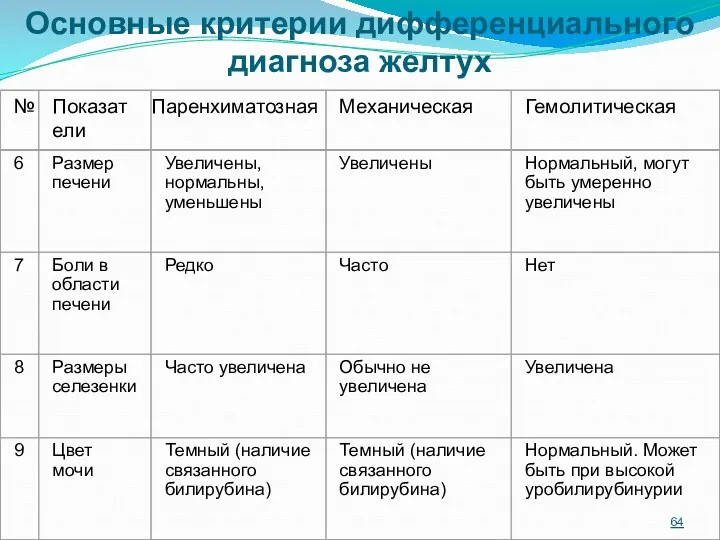
- 65. Основные критерии дифференциального диагноза желтух
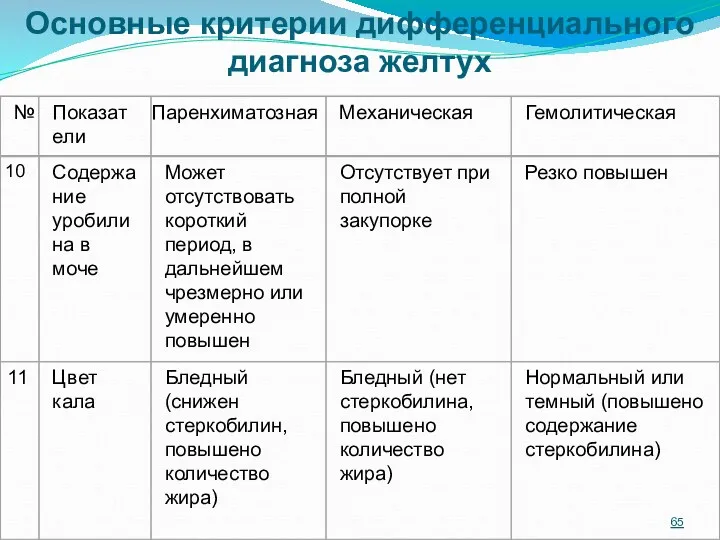
- 66. Основные критерии дифференциального диагноза желтух
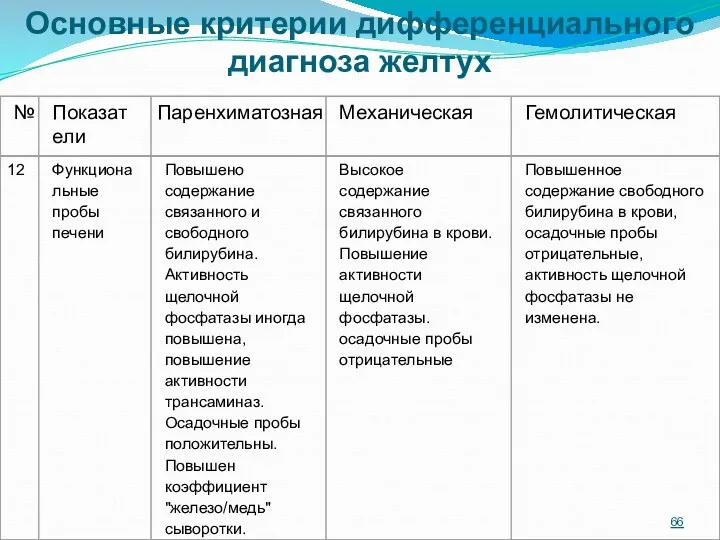
- 67. Основные критерии дифференциального диагноза желтух
- 68. Лечение Механическая желтуха должна быть ликвидирована в течение первых 10 суток от момента возникновения в связи
- 69. Лечение Успех лечения при механической желтухе зависит от современно предпринятой операции. Обследование проводится за короткий срок,
- 70. Лечение При длительной желтухе операцию расчленяют на два этапа: - на первом этапе осуществляют де-компрессию желчных
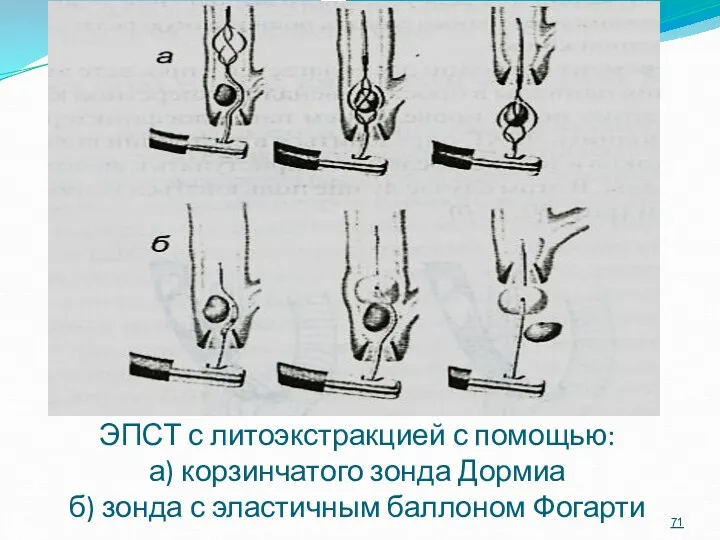
- 71. ЭПСТ с литоэкстракцией с помощью: а) корзинчатого зонда Дормиа б) зонда с эластичным баллоном Фогарти
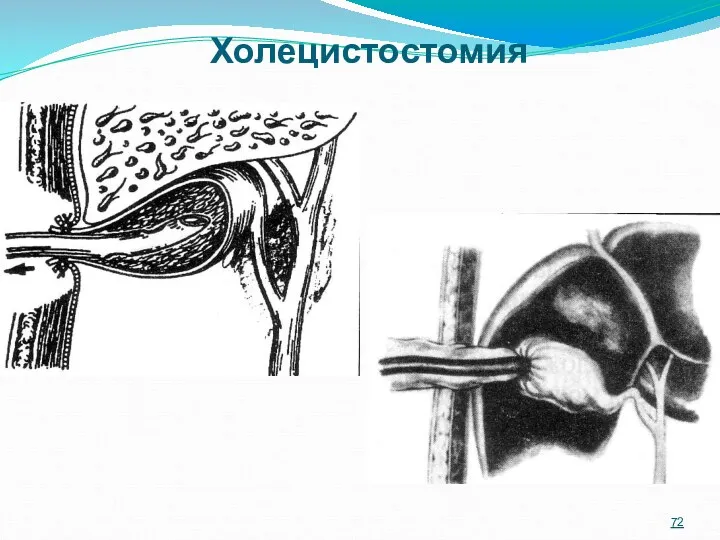
- 72. Холецистостомия
- 73. ОСТРЫЙ ХОЛЕЦИСТИТ С МЕХАНИЧЕСКОЙ ЖЕЛТУХОЙ Механическая желтуха у больных с острым холециститом вызывается: сдавлением увеличенным желчным
- 74. Клиника и диагностика Осложнения острого холецистита механической желтухой приводит к развитию выраженного синдрома эндогенной интоксикации. Клиническая
- 75. Особенности клиники Желтуха - наиболее яркий симптом заболевания. Она появляется чаще всего через 12-14 часов после
- 76. Профессор Серге́й Петро́вич Фёдоров (1869-1936) - выдающийся российский и советский хирург, основатель крупнейшей отечественной хирургической школы.
- 77. "Но если температура не падает и лихорадка принимает тип интер-миттирующий или постоянный, то лучше поскорее бросить
- 78. Лечение У всех больных с различными формами острого холецистита направлено на устранение болевого синдрома, применение дезинтоксикационной
- 79. К о т с р о ч е н н о й операции – в "интервале"
- 80. В случаях стихания приступа острого холецистита, но сохранения явлений механической желтухи интенсивная пред-операционная подготовка и топическая
- 81. Хирургическое лечение механической желтухи
- 82. "Ни в одной области не приходится хирургу бывать иногда в таком затруднительном положении, как при операциях
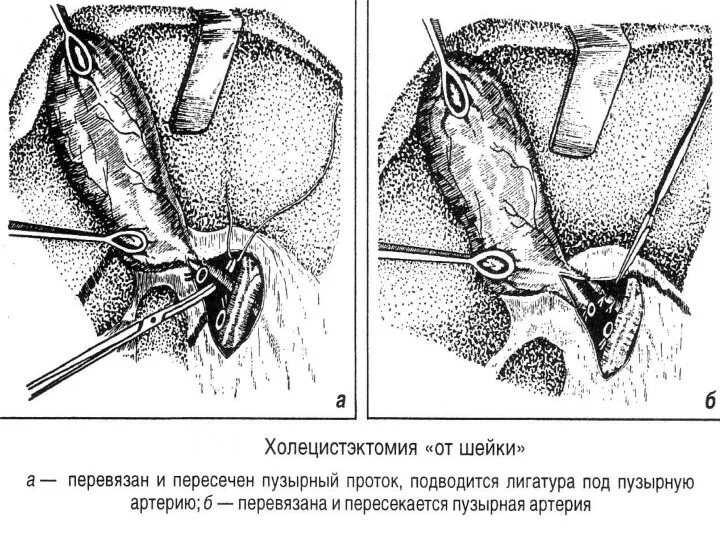
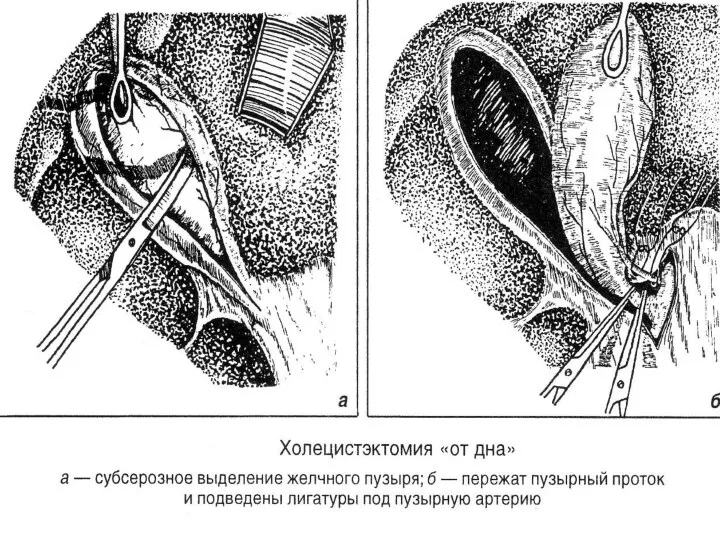
- 83. Хирургическое лечение Адекватным радикальным хирургическим вмешательством является холецистэктомия с ревизией внепеченочных желчных протоков. Каждая операция при
- 86. Наиболее сложным и ответственным моментом является операция на общем желчном протоке. Показания к холангиохотомии могут быть
- 87. Относительные показания к холангиохотомии : желтуха в анамнезе или перед операцией сморщенный желчный пузырь, широкий пузырный
- 88. Холангиохоскопия Фиброхолангиохоскопы фирмы «Olympus» (а) и троакары для введения холангиохоскопа(б)
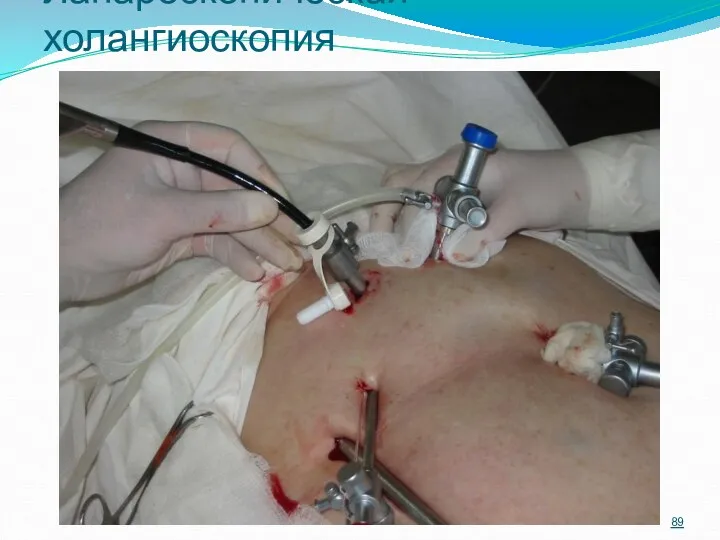
- 89. Лапароскопическая холангиоскопия
- 90. Минилапаротомная холангиоскопия
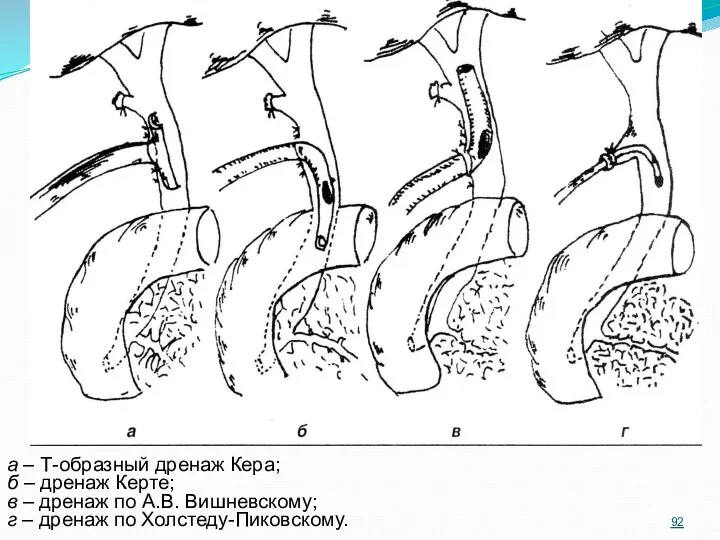
- 91. Способы дренирования общего желчного протока Наиболее распространенными способами наружного дренирования желчевыводящих протоков являются: - по Холстеду-Пиковскому:
- 92. а – Т-образный дренаж Кера; б – дренаж Керте; в – дренаж по А.В. Вишневскому; г
- 93. Подобные дренажи имеют один существенный недостаток: их трудно надежно фиксировать в протоках. Это всегда таит опасность
- 94. Основными показаниями к наружному дренированию служат: - протяженные тубулярные стриктуры терминального отдела общего желчного протока -
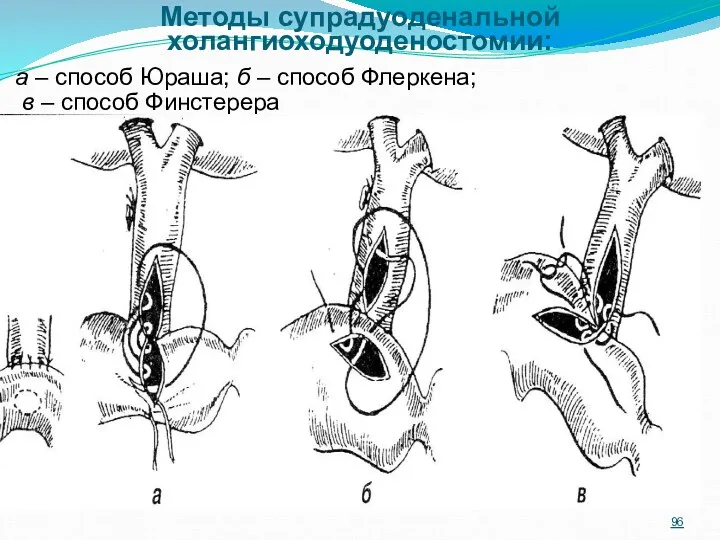
- 95. Способы внутреннего дренирования общего желчного протока Наружная холангиохостомия управляема на всех этапах послеоперационного периода, не вносит
- 96. Методы супрадуоденальной холангиоходуоденостомии: а – способ Юраша; б – способ Флеркена; в – способ Финстерера
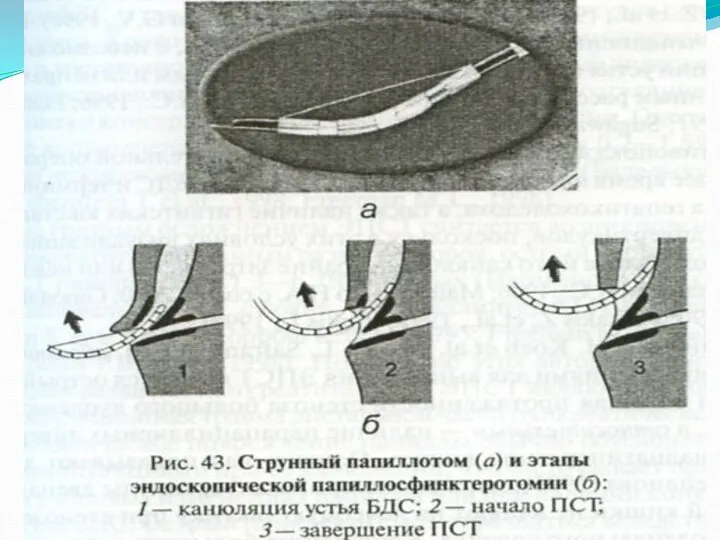
- 97. В 1973 г. M. Classen и L. Demling внедрили эндоскопическую папиллосфинктеротомию для разрешения обструкции желчных путей
- 98. При ущемленном камне в БСДК, его рубцовом стенозе, при необходимости ревизии панкреатического протока больным в настоящее
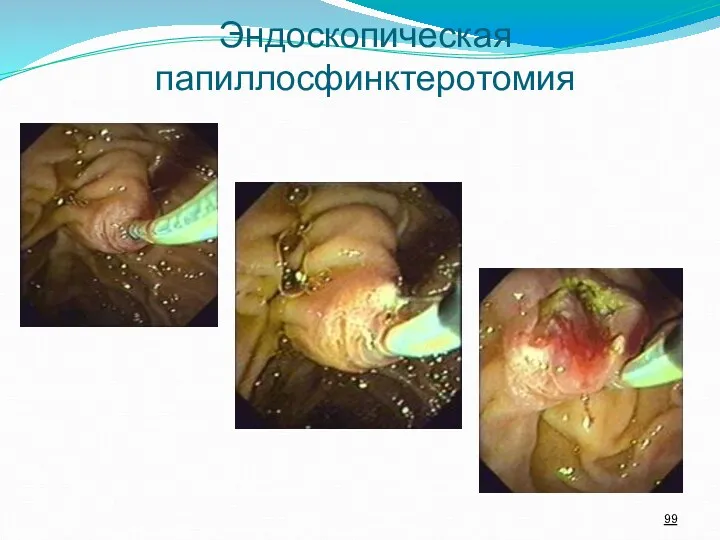
- 99. Эндоскопическая папиллосфинктеротомия
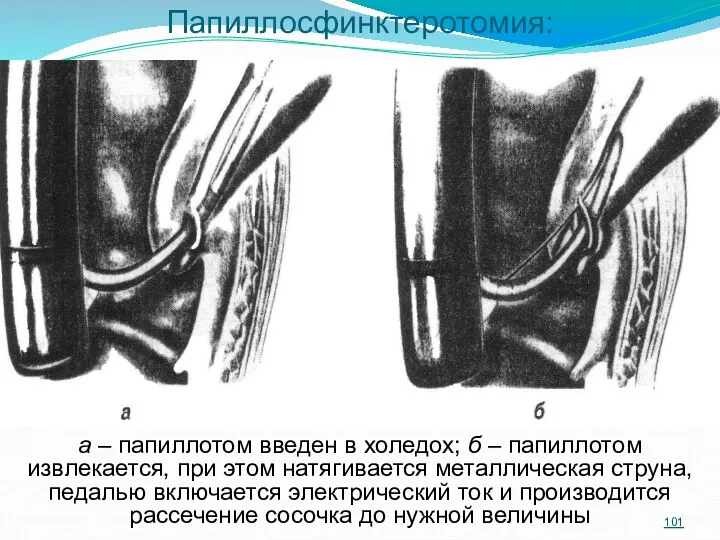
- 101. Папиллосфинктеротомия: а – папиллотом введен в холедох; б – папиллотом извлекается, при этом натягивается металлическая струна,
- 102. Литоэкстракция. Корзинка Дормиа Законтрастированно желчное дерево: 1- эндоскоп 2- камень в просвете общего желчного протока 3
- 103. Заключение Пациенты пожилого возраста с механической желтухой относятся к категории экстренных больных. Диагностические мероприятия должны проводиться
- 104. Эндоскопия может быть дополнена РХПГ. У тяжелых больных с длительной желтухой, грубыми морфологическими и функциональными изменениями
- 106. Спасибо за внимание !
- 108. Скачать презентацию

































































 Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) Фармакогнозия. Основные понятия дисциплины
Фармакогнозия. Основные понятия дисциплины Пациент және оның туыстарына реабилитация шараларына үйрету
Пациент және оның туыстарына реабилитация шараларына үйрету Формирование расписания приема врачей. Организация работы регистратуры
Формирование расписания приема врачей. Организация работы регистратуры Тыныс алу жүйесінің өмірге қауіпті зақымдануларының диагностикасы және жедел көмек көрсету алгоритмі
Тыныс алу жүйесінің өмірге қауіпті зақымдануларының диагностикасы және жедел көмек көрсету алгоритмі Инструментальные методы исследования сердца
Инструментальные методы исследования сердца Дислалия II
Дислалия II Механическая желтуха
Механическая желтуха Неотложные состояния в урологии
Неотложные состояния в урологии Повреждения при выстреле из дробового оружия. Определение дистанции выстрела
Повреждения при выстреле из дробового оружия. Определение дистанции выстрела Основы патологии. Гипоксия. Нарушение терморегуляции. Голодание
Основы патологии. Гипоксия. Нарушение терморегуляции. Голодание Профилактика внутрибольничных инфекций/инфекций, связанных и оказанием медицинской помощи
Профилактика внутрибольничных инфекций/инфекций, связанных и оказанием медицинской помощи Себорейный дерматит
Себорейный дерматит Гостра інфекційна антропонозна хвороба холера
Гостра інфекційна антропонозна хвороба холера Адаптивная физкультура в реабилитации детей с ранним детским аутизмом
Адаптивная физкультура в реабилитации детей с ранним детским аутизмом Воспаление. Общие вопросы. Экзогенные факторы. Патогенез воспаления
Воспаление. Общие вопросы. Экзогенные факторы. Патогенез воспаления Особенности работы медицинской сестры в комнате здорового ребёнка
Особенности работы медицинской сестры в комнате здорового ребёнка Өкпенің милиарлы, диссеминирленген туберкулезінің клиникасы,диагностикасы, дифференциялді диагностикасы
Өкпенің милиарлы, диссеминирленген туберкулезінің клиникасы,диагностикасы, дифференциялді диагностикасы Модуль 2. Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Модуль 2. Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения Лимфопролиферативные заболевания
Лимфопролиферативные заболевания Аутизм
Аутизм Диагностика, лечение и профилактика сифилиса: первичный, вторичный, третичный
Диагностика, лечение и профилактика сифилиса: первичный, вторичный, третичный Физиопсихопрофилактическая подготовка беременных к родам
Физиопсихопрофилактическая подготовка беременных к родам Давление заклинивания легочной артерии
Давление заклинивания легочной артерии Нормальная кожа лица. Тест по косметологии
Нормальная кожа лица. Тест по косметологии Lung cancer
Lung cancer Основные группы методов. Методы изучения деятельности мозга
Основные группы методов. Методы изучения деятельности мозга Сахарный диабет, как социально-значимое заболевание
Сахарный диабет, как социально-значимое заболевание