Содержание
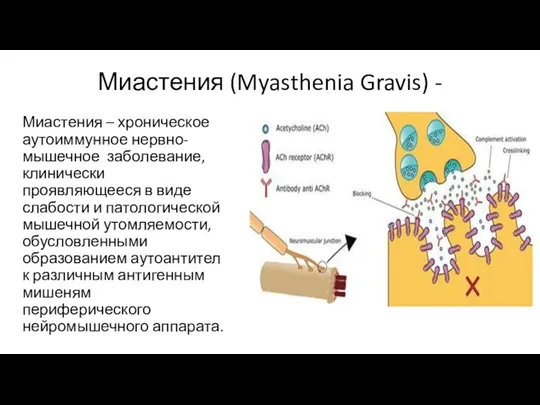
- 2. Миастения (Myasthenia Gravis) - Миастения – хроническое аутоиммунное нервно-мышечное заболевание, клинически проявляющееся в виде слабости и
- 3. ЭПИДЕМИОЛОГИЯ Частота миастении в настоящее время составляет 20 случаев на 100 000 населения. Соотношение мужчин и
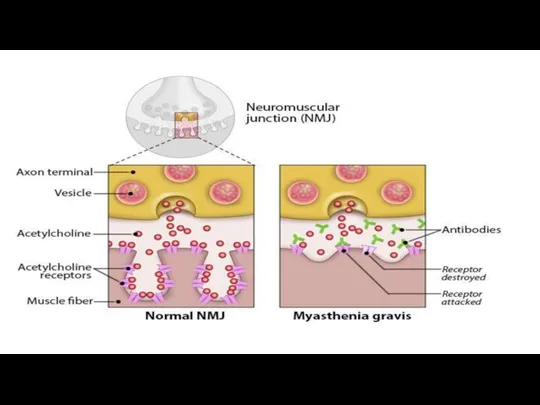
- 4. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ При миастении аутоантитела поражают антигенные мишени полипептидной природы, расположенные на постсинаптической мембране и
- 6. ПРИ МИАСТЕНИИ: Расстояние между нервным окончанием и постсинаптической мембраной увеличено; Складки постсинаптической мембраны, которые содержат рецепторы,
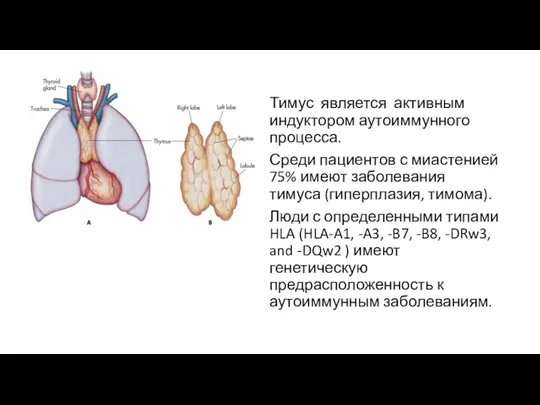
- 7. Тимус является активным индуктором аутоиммунного процесса. Среди пациентов с миастенией 75% имеют заболевания тимуса (гиперплазия, тимома).
- 8. КЛАССИФИКАЦИЯ (1982 г. Б. М. Гехт и Н. А. Ильин) По степени генерализации двигательных расстройств: ЛОКАЛЬНАЯ
- 9. По тяжести двигательных нарушений: легкая форма; среднетяжелая форма; тяжелая форма. По характеру течения: миастенические эпизоды; миастеническое
- 10. КЛАССИФИКАЦИЯ МИАСТЕНИИ ПО ВОЗРАСТУ ВОЗНИКНОВЕНИЯ Миастения новорожденных (неонатальная) – это преходящее состояние, которое наблюдается у 10–20
- 11. КЛАССИФИКАЦИЯ МИАСТЕНИИ КАК АУТОИММУННОЕ ЗАБОЛЕВАНИЕ 1-я группа - Серопозитивная миастения с регистрацией IgG-АТ к АХР; делится
- 12. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИАСТЕНИИ, ОСНОВАННАЯ НА ОЦЕНКЕ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ, ЕГО ПРОГНОЗЕ И РЕАКЦИИ НА ЛЕЧЕНИЕ Группа I
- 13. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИАСТЕНИИ, ОСНОВАННАЯ НА ОЦЕНКЕ ТЯЖЕСТИ ЗАБОЛЕВАНИЯ, ЕГО ПРОГНОЗЕ И РЕАКЦИИ НА ЛЕЧЕНИЕ Группа III
- 14. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИАСТЕНИИ MGFA (Myasthenia Gravis Foundation of America) КЛАСС 1. ГЛАЗНАЯ форма: любая слабость глазных
- 15. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИАСТЕНИИ MGFA (Myasthenia Gravis Foundation of America) КЛАСС 3. УМЕРЕННАЯ мышечная слабость (может сопровождаться
- 16. КЛИНИЧЕСКАЯ КЛАССИФИКАЦИЯ МИАСТЕНИИ MGFA (Myasthenia Gravis Foundation of America) КЛАСС 4. ВЫРАЖЕННАЯ мышечная слабость (может сопровождаться
- 17. КЛИНИЧЕСКАЯ КАРТИНА Для миастении типично хроническое течение с периодическими обострениями и ремиссиями и возможным развитием тяжёлых
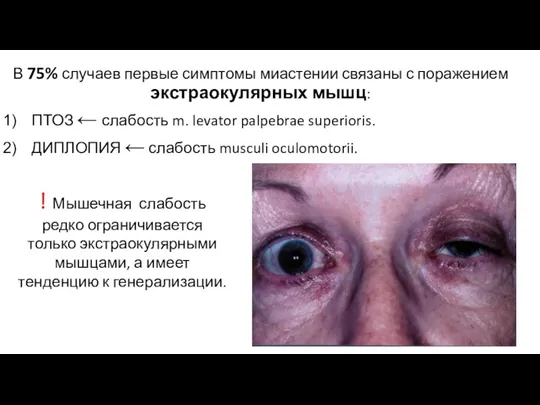
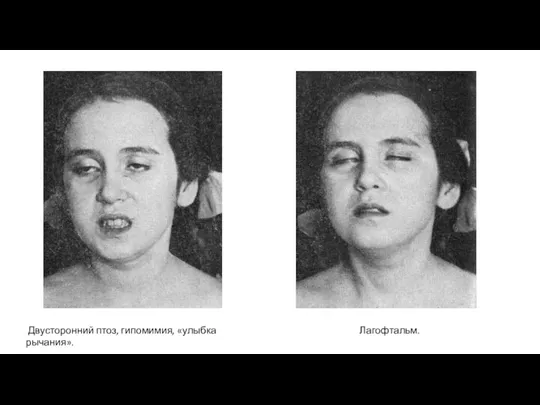
- 18. В 75% случаев первые симптомы миастении связаны с поражением экстраокулярных мышц: ПТОЗ ← слабость m. levator
- 19. ! ОСОБЕННОСТИ глазных симптомов : Асимметричность (птоз может быть односторонним или двусторонним, может наблюдаться то с
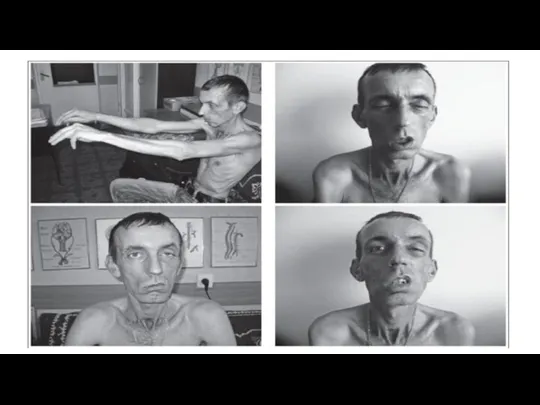
- 20. МЫШЦЫ ГОЛОВЫ ПРИ МИАСТЕНИИ ↓ Слабость жевательных мышц: утомление при жевании; отвисание нижней челюсти ← слабость
- 21. Двусторонний птоз, гипомимия, «улыбка рычания». Лагофтальм.
- 22. БУЛЬБАРНЫЕ НАРУШЕНИЯ ПРИ МИАСТЕНИИ: нарушение глотания (поперхивание, попадание жидкой пищи в носовые ходы); гнусавость; дизартрия; !
- 23. СЛАБОСТЬ МЫШЦ КОНЕЧНОСТЕЙ Типичны для миастении слабость проксимальных мышц конечностей; преобладание слабости разгибателей над сгибателями; усиление
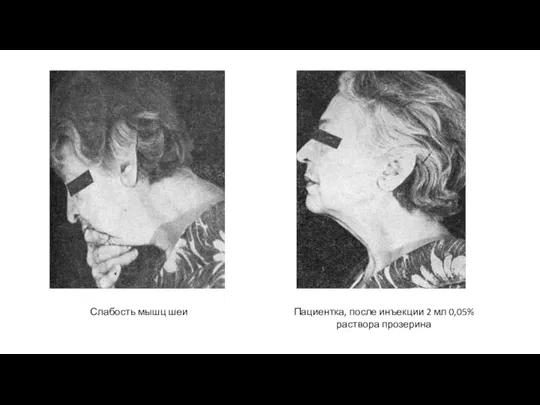
- 24. СЛАБОСТЬ МЫШЦ ТУЛОВИЩА И ШЕИ ↓ согнутая поза за счет слабости мышц спины; свисающая голове за
- 25. Слабость мышц шеи Пациентка, после инъекции 2 мл 0,05% раствора прозерина
- 27. ДЫХАТЕЛЬНЫЕ НАРУШЕНИЯ ПРИЧИНЫ: слабость межреберной мускулатуры; слабость диафрагмы; западение надгортанника вследствие ослабления мышц гортани (реже). Респираторные
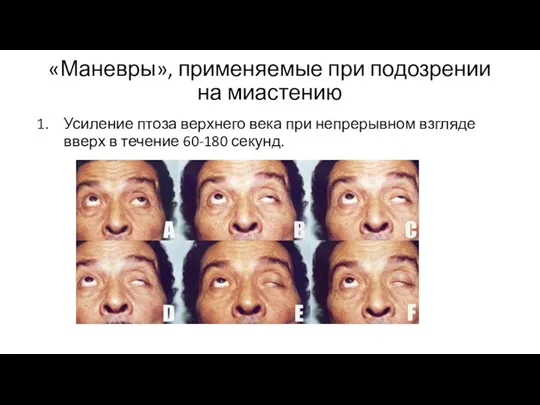
- 28. «Маневры», применяемые при подозрении на миастению Усиление птоза верхнего века при непрерывном взгляде вверх в течение
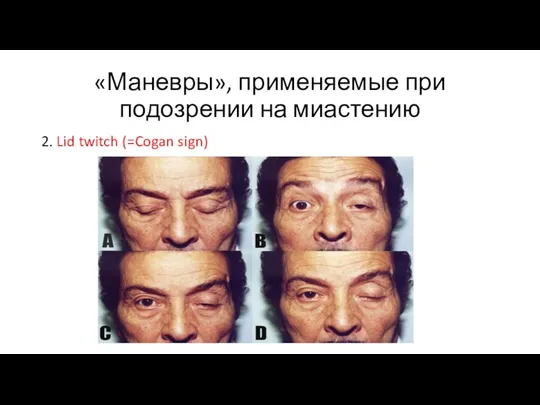
- 29. «Маневры», применяемые при подозрении на миастению 2. Lid twitch (=Cogan sign)
- 30. «Маневры», применяемые при подозрении на миастению 3. Попытка врача поднять более опущенное верхнее веко приводит к
- 31. «Маневры», применяемые при подозрении на миастению 5. Появление диплопии при боковом взгляде в течение 60 секунд.
- 32. «Маневры», применяемые при подозрении на миастению 9. Подъем со стула без помои рук (до 20 повторений)
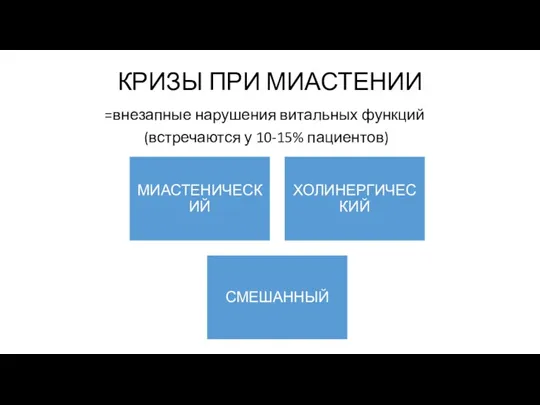
- 33. КРИЗЫ ПРИ МИАСТЕНИИ =внезапные нарушения витальных функций (встречаются у 10-15% пациентов)
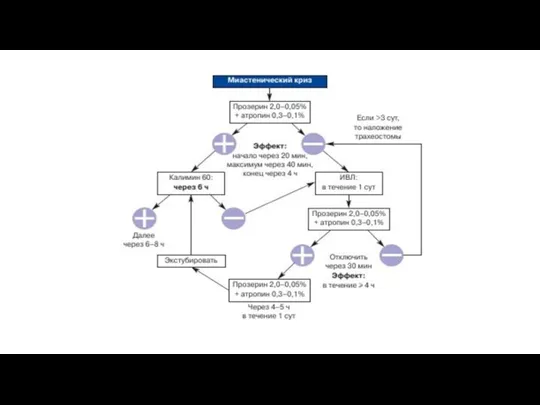
- 34. МИАСТЕНИЧЕСКИЙ КРИЗ ↓ это внезапно развившееся критическое состояние у больных миастенией, которое свидетельствует не только о
- 35. МИАСТЕНИЧЕКИЙ КРИЗ ПРИЧИНЫ: Инфекционные заболевания; Любые изменения гормонального фона (роды, аборт, выкидыш, реже – менструация); Стресс;
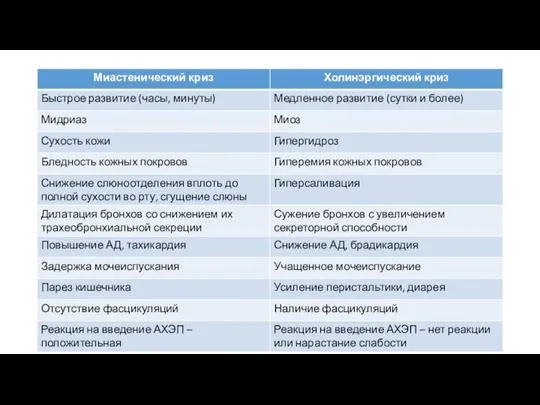
- 37. ХОЛИНЕРГИЧЕСКИЙ КРИЗ ↓ это состояние, обусловленное избыточной активацией никотиновых и мускариновых холинорецепторов вследствие передозировки антихолинестеразными препаратами.
- 38. Общие признаки миастенического и холинергического кризов Нарастающая слабость дыхательной, бульбарной мускулатуры; Глазодвигательные нарушения; Слабость других групп
- 40. СМЕШАННЫЙ КРИЗ ↓ сочетает в себе клинические черты миастенического и холинергического кризов ( =“ломким” (“brittle”) вследствие
- 41. Клинические характеристики Anti-MuSK-positive миастении MUSK+ составляют примерно ⅓ всех пациентов с серонегативной формой миастении. Более значительное
- 42. ДИАГНОСТИКА МИАСТЕНИИ 4 основных критерия: Клинический; Фармакологический; Электрофизиологический; Иммунологический.
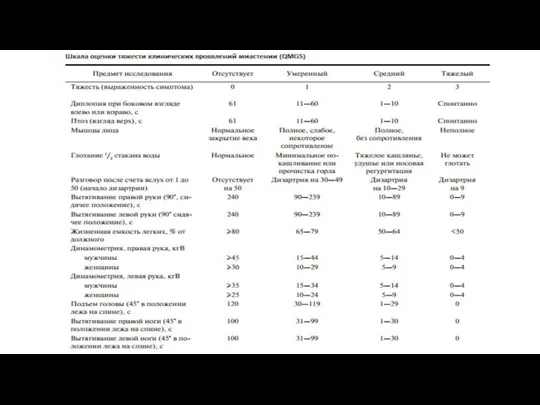
- 43. Шкала оценки тяжести миастении (QMGS) Для объективной оценки тяжести клинических проявлений миастении, используют количественную шкалу (QMGS),
- 45. Фармакологический тест проба с введением антихолинэстеразных препаратов ↓ используют неостигмина метилсульфат (при массе тела пациента 50-60
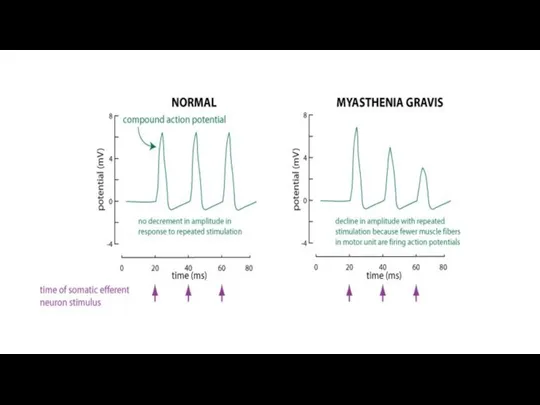
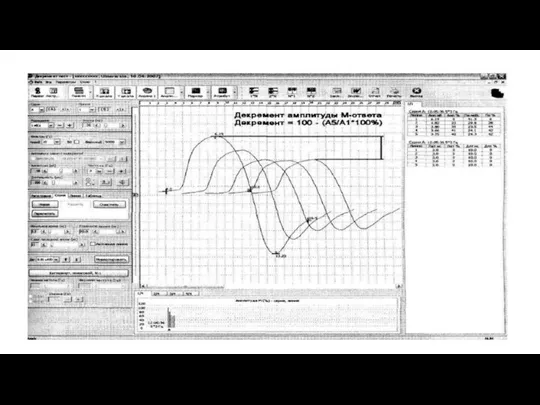
- 46. ЭЛЕКТРОМИОГРАФИЯ Одним из основных критериев диагностики миастении является нарушение нервно-мышечной передачи, выявляемое посредством электрофизиологического исследования изменений
- 49. ИММУНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ↓ исследование сыворотки крови на уровень аутоантител: Антитела к рецепторам ацетилхолина (У 10-15% больных
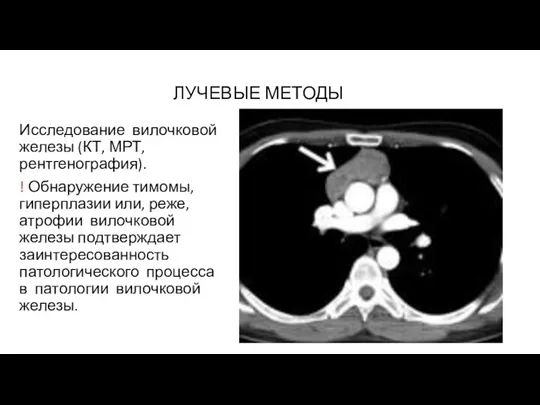
- 50. ЛУЧЕВЫЕ МЕТОДЫ Исследование вилочковой железы (КТ, МРТ, рентгенография). ! Обнаружение тимомы, гиперплазии или, реже, атрофии вилочковой
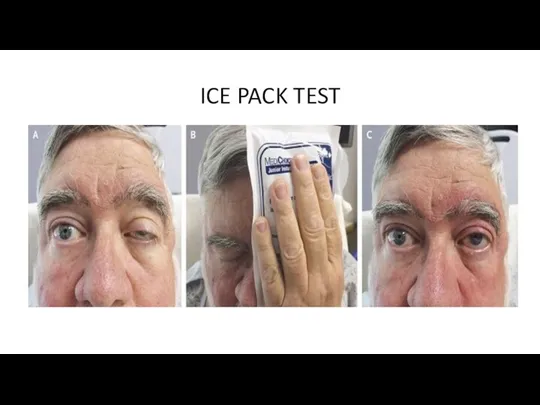
- 51. ICE PACK TEST
- 52. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МИАСТЕНИИ
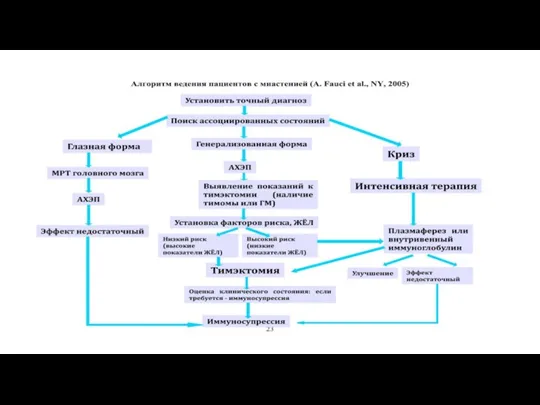
- 53. ЛЕЧЕНИЕ МИАСТЕНИИ
- 54. Симптоматическая терапия ↓ АНТИХОЛИНЭСТЕРАЗНЫЕ ПРЕПАРАТЫ (АХЭП) – базисная терапия (неостигмина метилсульфат, пиридостигмина бромид) ↓ ингибируют холинэстеразу,
- 55. АНТИХОЛИНЭСТЕРАЗНЫЕ ПРЕПАРАТЫ Неостигмина метилсульфат (Прозерин) – АХЭП с длительностью действия до 2-3 часов. В связи с
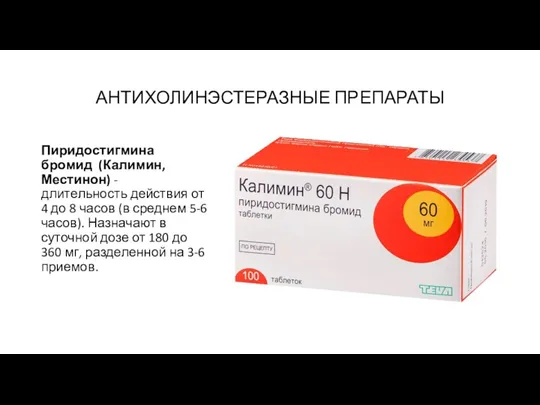
- 56. АНТИХОЛИНЭСТЕРАЗНЫЕ ПРЕПАРАТЫ Пиридостигмина бромид (Калимин, Местинон) - длительность действия от 4 до 8 часов (в среднем
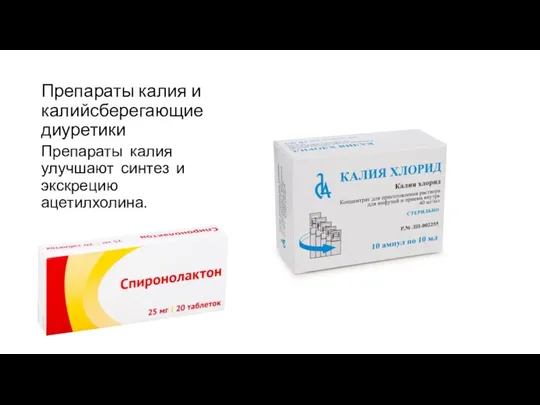
- 57. Препараты калия и калийсберегающие диуретики Препараты калия улучшают синтез и экскрецию ацетилхолина.
- 58. Патогенетическая терапия 1. Иммуносупрессивная терапия: глюкокортикостероидная; цитостатическая. 2. Плазмаферез. 3. Лекарственные средства короткодействующей иммунотерапии (иммуноглобулин человека
- 59. Иммуносупрессивная терапия ГЛЮКОКОРТИКОСТЕРОИДЫ (преднизолон и метилпреднизолон) назначаются: При отсутствии эффекта от приема АХЭП (при этом АХЭП
- 60. Иммуносупрессивная терапия ИММУНОДЕПРЕССАНТЫ назначаются: При отсутствии ремиссии на монотерапию ГКС; Пациентам с сахарным диабетом, системным остеопорозом;
- 61. Плазмаферез и ИГЧН Назначается при: Выраженных бульбарных и/или дыхательных нарушениях; При кризовых состояниях. ↓
- 66. Скачать презентацию











































 АФО иммунной системы у детей. Методы оценки иммунной системы. Аллергодиагностика у детей. Бронхиальная астма
АФО иммунной системы у детей. Методы оценки иммунной системы. Аллергодиагностика у детей. Бронхиальная астма Респираторный дистресс-синдром
Респираторный дистресс-синдром Железодефицитная анемия и беременность
Железодефицитная анемия и беременность ИБС. Стенокардия
ИБС. Стенокардия Инфильтративный туберкулез легких
Инфильтративный туберкулез легких Жедел бүйрек жетіспеушілігінің клиникалық көріністері
Жедел бүйрек жетіспеушілігінің клиникалық көріністері Парентеральное питание
Парентеральное питание Универсальный алгоритм оказания первой помощи
Универсальный алгоритм оказания первой помощи Гострі пневмонії у дітей. Етіологія, патогенез. Класифікація. Клінічні форми. Лікування гострих пневмоній у дітей
Гострі пневмонії у дітей. Етіологія, патогенез. Класифікація. Клінічні форми. Лікування гострих пневмоній у дітей Заболевания губ у детей
Заболевания губ у детей Репродуктивная система мужчины и женщины в зрелом возрасте
Репродуктивная система мужчины и женщины в зрелом возрасте Зубо-щелепні деформації
Зубо-щелепні деформації Неотложные соматические состояния у тяжелых нетранспортабельных больных
Неотложные соматические состояния у тяжелых нетранспортабельных больных Вирусы. Бактериофаги. ВИЧ-инфекция
Вирусы. Бактериофаги. ВИЧ-инфекция Классификация дизонтогенеза. Поврежденное развитие
Классификация дизонтогенеза. Поврежденное развитие Косметичні засоби
Косметичні засоби Инструментальные методы исследования в гинекологии
Инструментальные методы исследования в гинекологии Гельминтоздар
Гельминтоздар Когнитивно-поведенческое направление психотерапии
Когнитивно-поведенческое направление психотерапии Беременность и язвенная болезнь
Беременность и язвенная болезнь Первичная и вторичная профилактика депрессий у лиц пожилого возраста на базе геронтологического центра
Первичная и вторичная профилактика депрессий у лиц пожилого возраста на базе геронтологического центра Лимфоидная система, как основа приобретенного антигенспецифического иммунитета
Лимфоидная система, как основа приобретенного антигенспецифического иммунитета Аутоиммунные заболевания
Аутоиммунные заболевания Регенерация. Виды репаративной регенерации
Регенерация. Виды репаративной регенерации Национальный календарь прививок
Национальный календарь прививок Нейроинфекции. Виды нейроинфекций
Нейроинфекции. Виды нейроинфекций Минимальды өзгеріс ауруларының емі
Минимальды өзгеріс ауруларының емі Colonic Polyps
Colonic Polyps