Содержание
- 2. Митральная недостаточность Е.А. Карев НМИЦ им. В.А. Алмазова Санкт-Петербург 2018
- 3. Определение митральной недостаточности вид приобретённого порока сердца, нарушение функции митрального клапана, при котором кровь поступает обратно
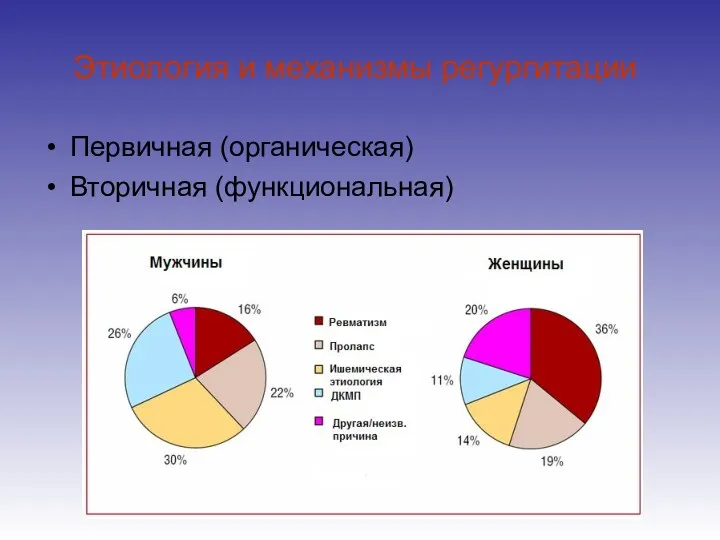
- 4. Статистические данные 40 – 60 % здоровых людей имеют незначительную митральную регургитацию, причина которой – недостаточность
- 5. Этиология и механизмы регургитации Первичная (органическая) Вторичная (функциональная)
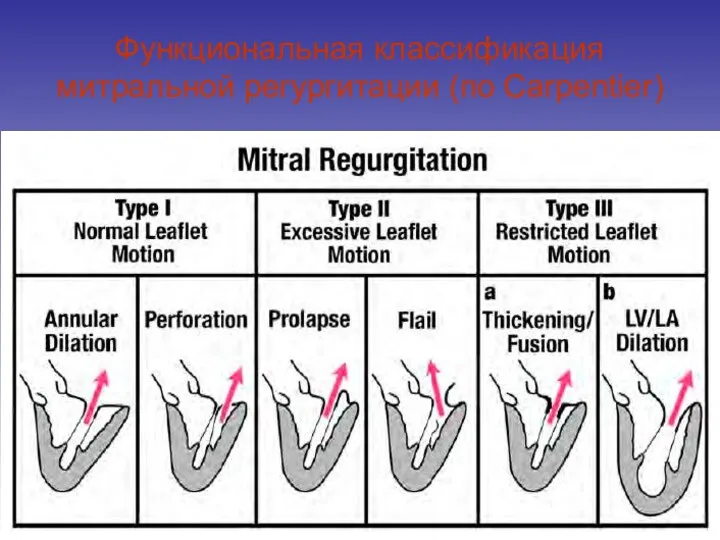
- 6. Функциональная классификация митральной регургитации (по Carpentier)
- 7. Патофизиология хронической митральной недостаточности (фаза компенсации) Нагрузка объемом на ЛЖ Дилатация ЛЖ и ЛП, эксцентрическая гипертрофия
- 8. Патофизиология хронической митральной недостаточности (фаза декомпенсации) Снижение сократительной способности ЛЖ Снижение эффективного ударного объёма Повышение давления
- 9. Патофизиология острой митральной недостаточности Резкая перегрузка объемом ЛЖ и ЛП Повышение КДД ЛЖ и давления в
- 10. Клиническая картина: аускультация Ослабление 1 тона Появление 3 тона
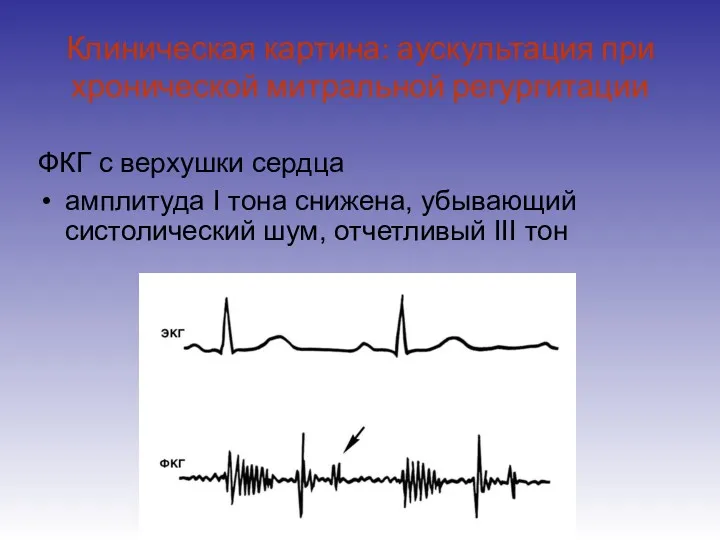
- 11. Клиническая картина: аускультация при хронической митральной регургитации ФКГ с верхушки сердца амплитуда I тона снижена, убывающий
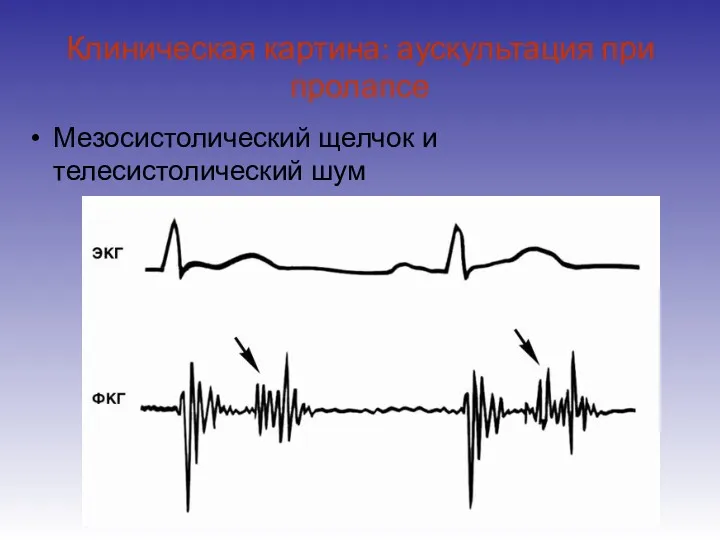
- 12. Клиническая картина: аускультация при пролапсе Мезосистолический щелчок и телесистолический шум
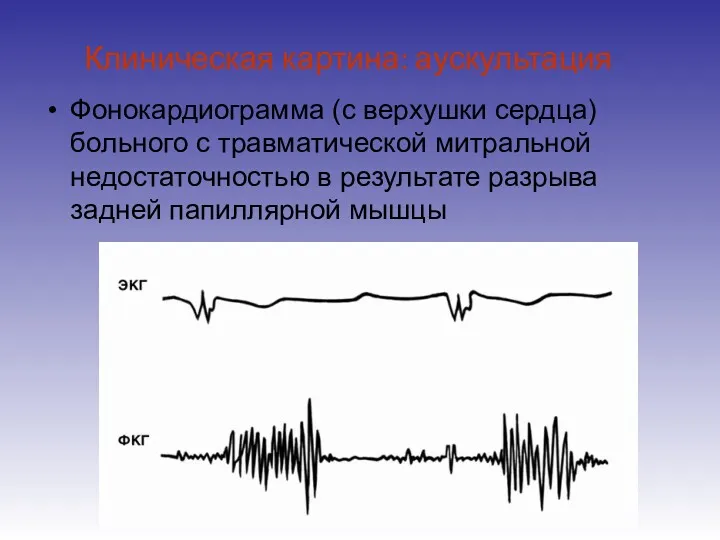
- 13. Клиническая картина: аускультация Фонокардиограмма (с верхушки сердца) больного с травматической митральной недостаточностью в результате разрыва задней
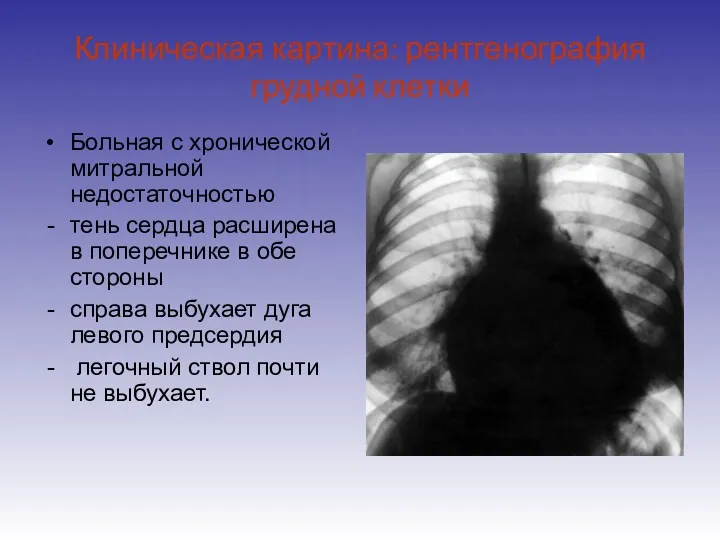
- 14. Клиническая картина: рентгенография грудной клетки Больная с хронической митральной недостаточностью тень сердца расширена в поперечнике в
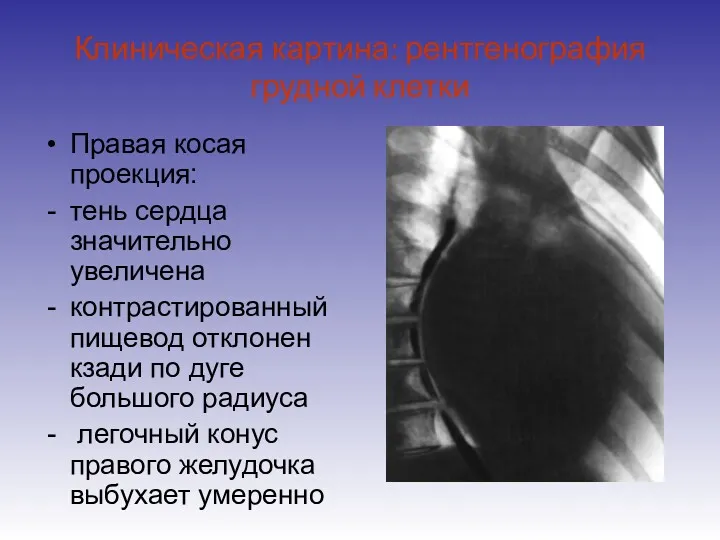
- 15. Клиническая картина: рентгенография грудной клетки Правая косая проекция: тень сердца значительно увеличена контрастированный пищевод отклонен кзади
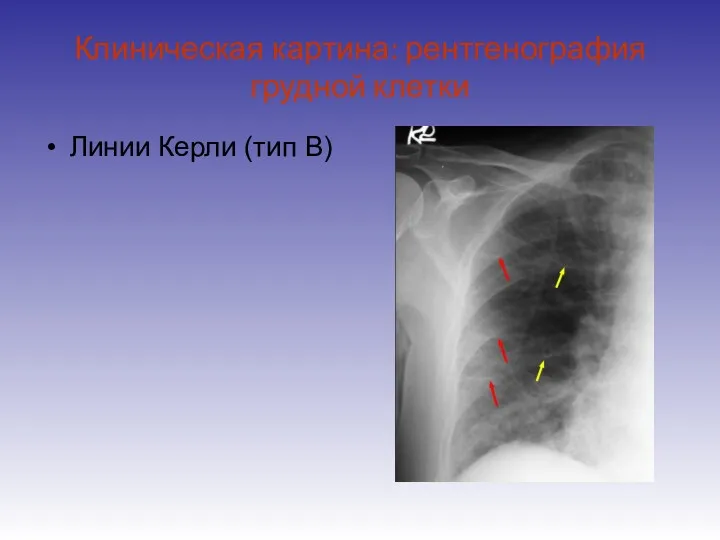
- 16. Клиническая картина: рентгенография грудной клетки Линии Керли (тип B)
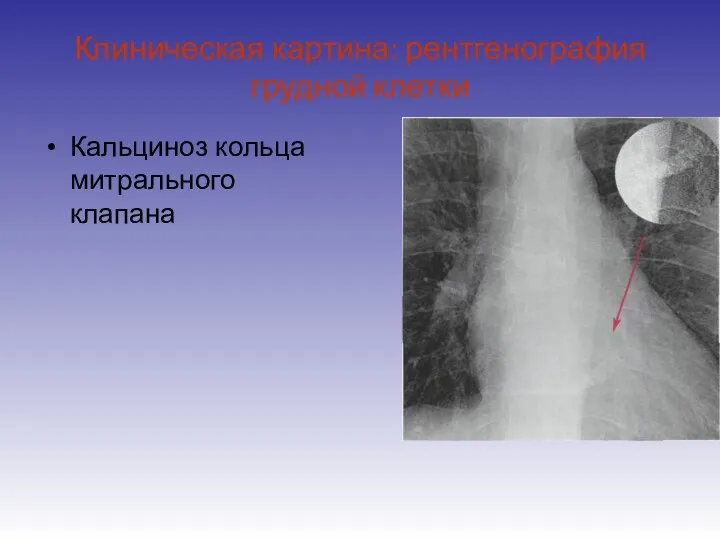
- 17. Клиническая картина: рентгенография грудной клетки Кальциноз кольца митрального клапана
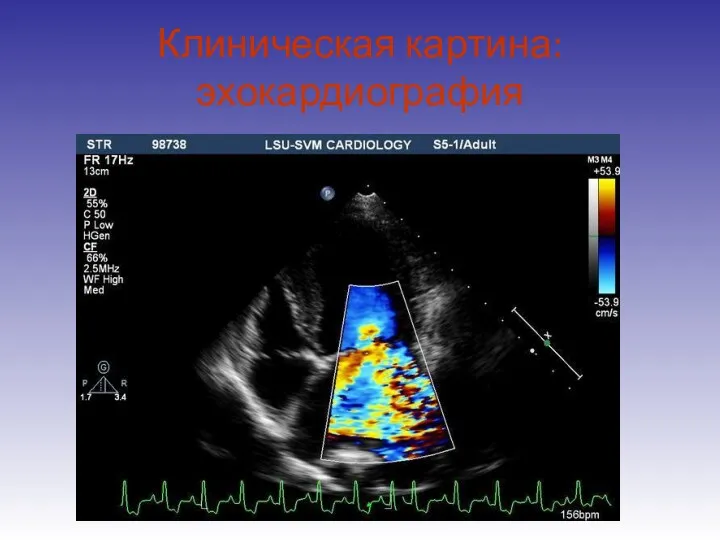
- 18. Клиническая картина: эхокардиография
- 19. 2003
- 20. 2017
- 21. Тактические рекомендации по оценке митрального клапана (1) Трансторакальная эхокардиография рекомендована в качестве первой методики для визуализации
- 22. Тактические рекомендации по оценке митрального клапана (2) Трёхмерная эхокардиография является обоснованным методом для получения дополнительной информации
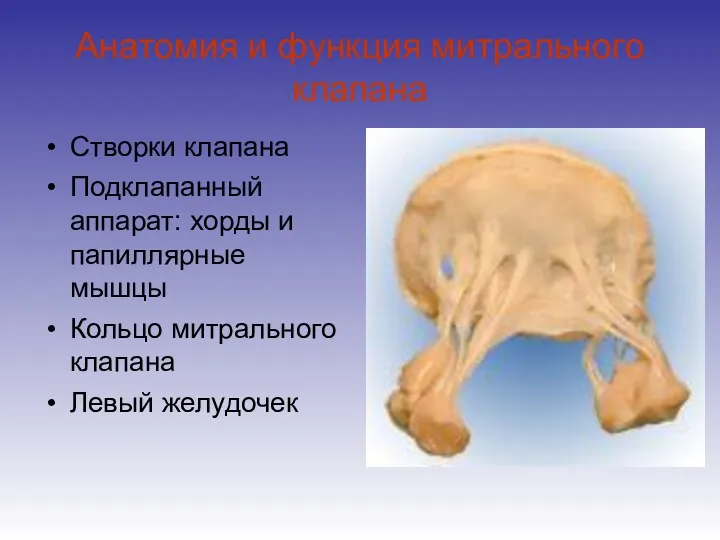
- 23. Анатомия и функция митрального клапана Створки клапана Подклапанный аппарат: хорды и папиллярные мышцы Кольцо митрального клапана
- 24. Створки митрального клапана 2 створки (толщина около 1 мм) Форма задней створки – четырёхугольная Форма передней
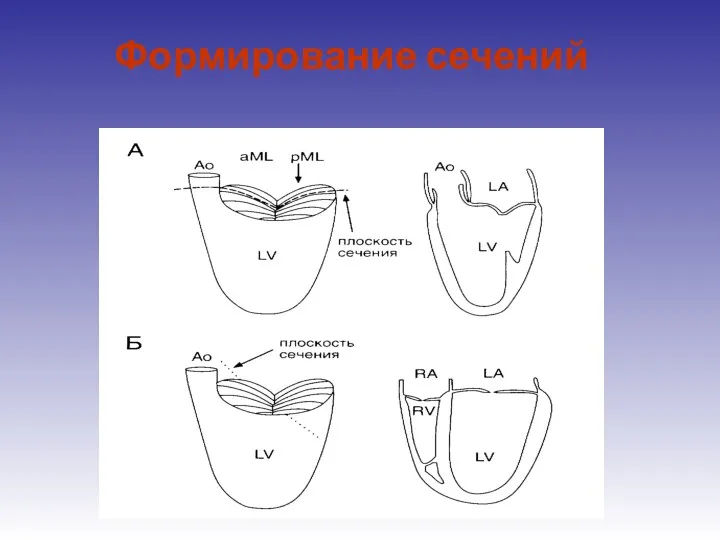
- 25. Формирование сечений
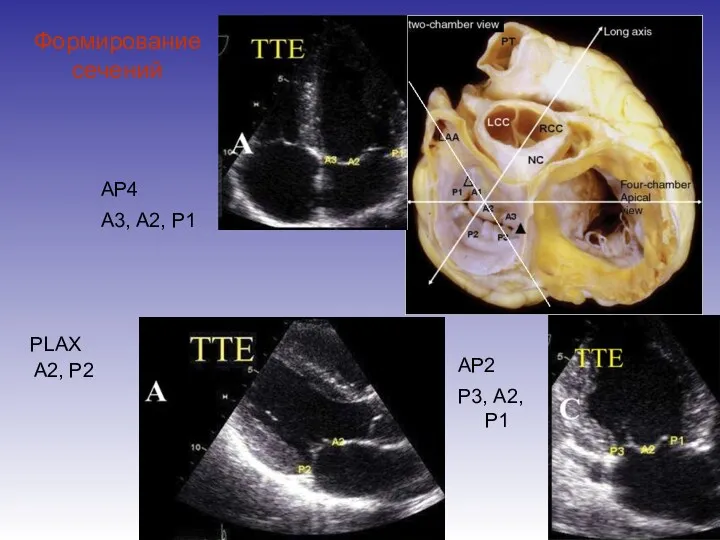
- 26. Формирование сечений AP4 А3, А2, Р1 AP2 Р3, А2, Р1 PLAX А2, Р2
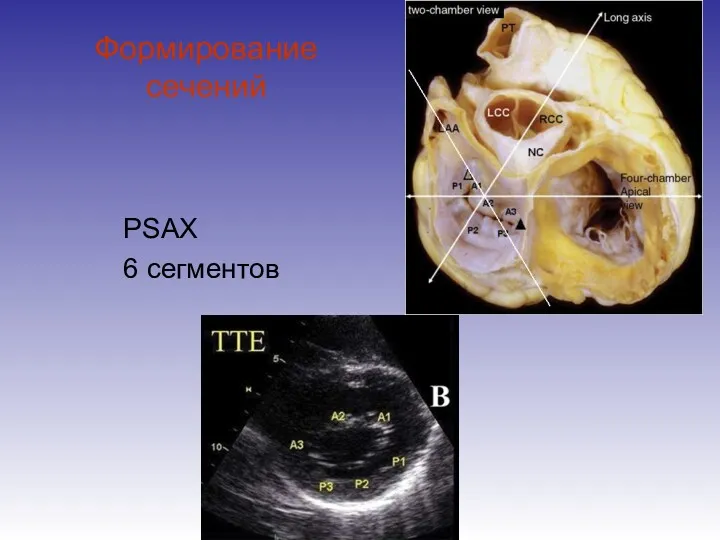
- 27. Формирование сечений PSAX 6 сегментов
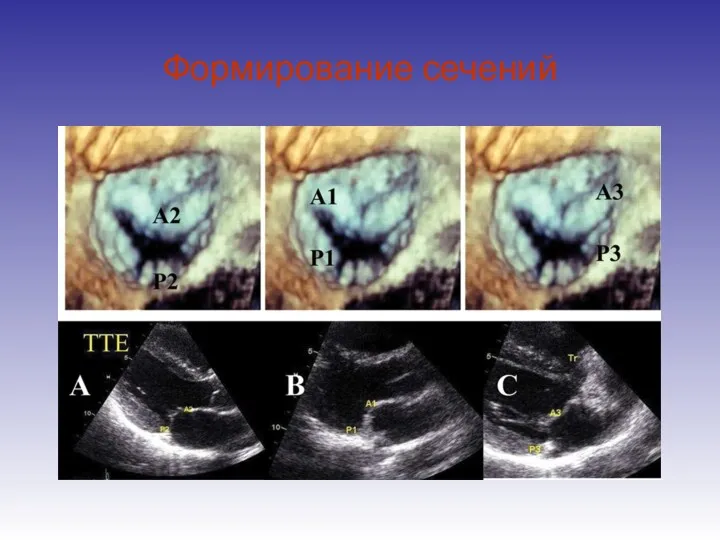
- 28. Формирование сечений
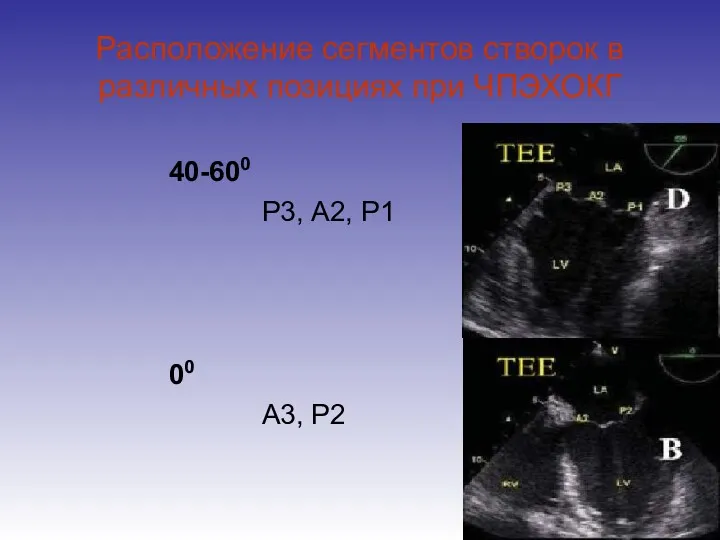
- 29. Расположение сегментов створок в различных позициях при ЧПЭХОКГ 40-600 Р3, А2, Р1 00 А3, Р2
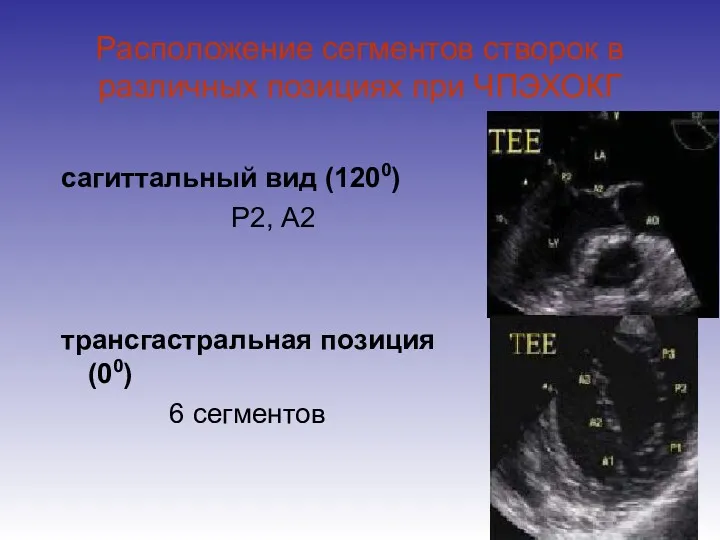
- 30. Расположение сегментов створок в различных позициях при ЧПЭХОКГ сагиттальный вид (1200) Р2, А2 трансгастральная позиция (00)
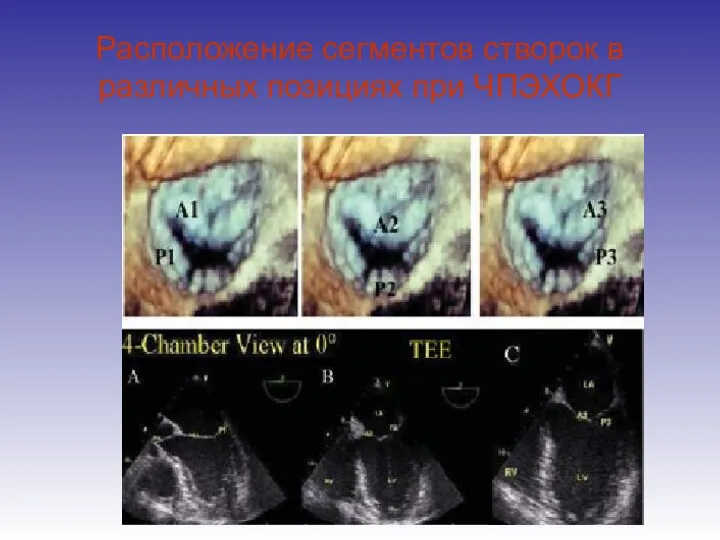
- 31. Расположение сегментов створок в различных позициях при ЧПЭХОКГ
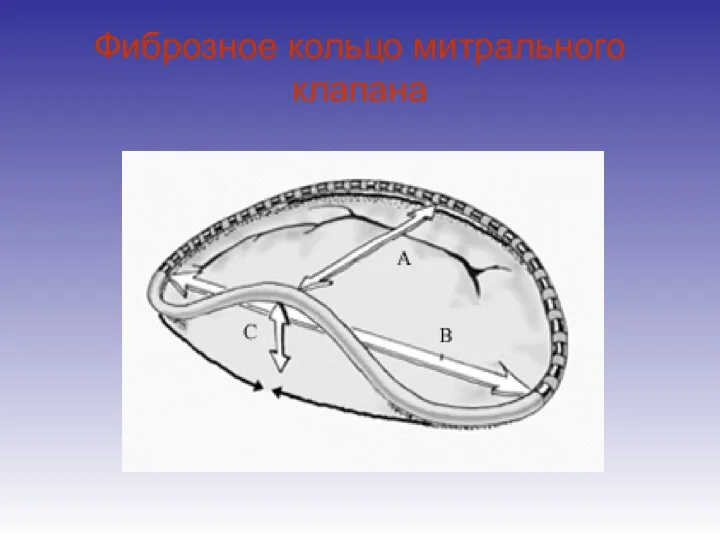
- 32. Фиброзное кольцо митрального клапана
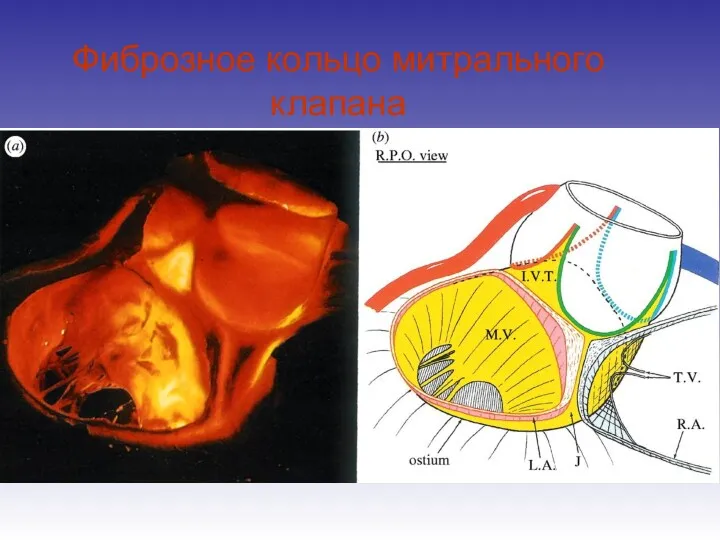
- 33. Фиброзное кольцо митрального клапана
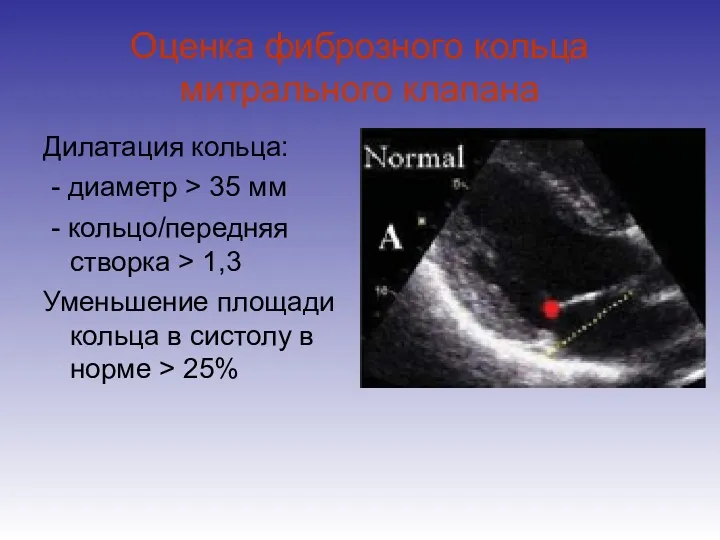
- 34. Оценка фиброзного кольца митрального клапана Дилатация кольца: - диаметр > 35 мм - кольцо/передняя створка >
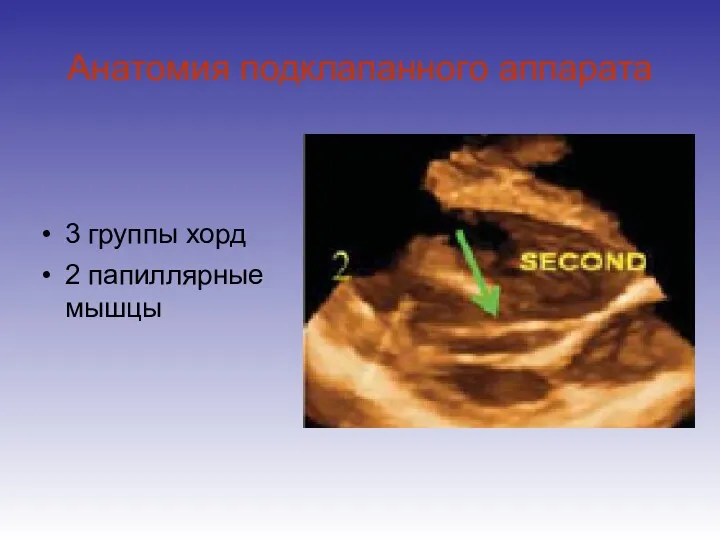
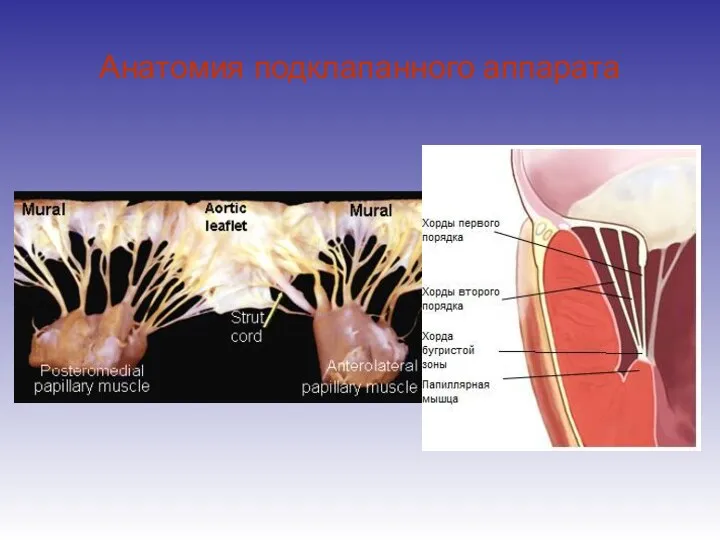
- 35. Анатомия подклапанного аппарата 3 группы хорд 2 папиллярные мышцы
- 36. Анатомия подклапанного аппарата
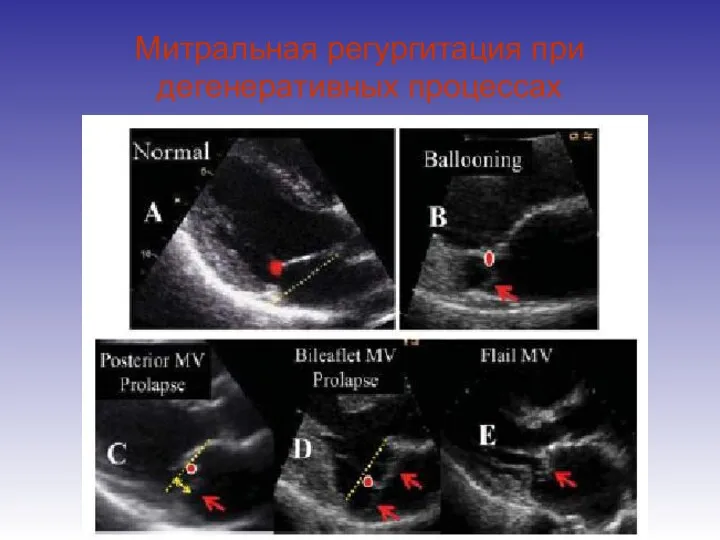
- 37. Митральная регургитация при дегенеративных процессах Вздымающийся (billowing) клапан Болтающийся (floppy) клапан Пролапс клапана Молотящая створка (flail
- 38. Митральная регургитация при дегенеративных процессах
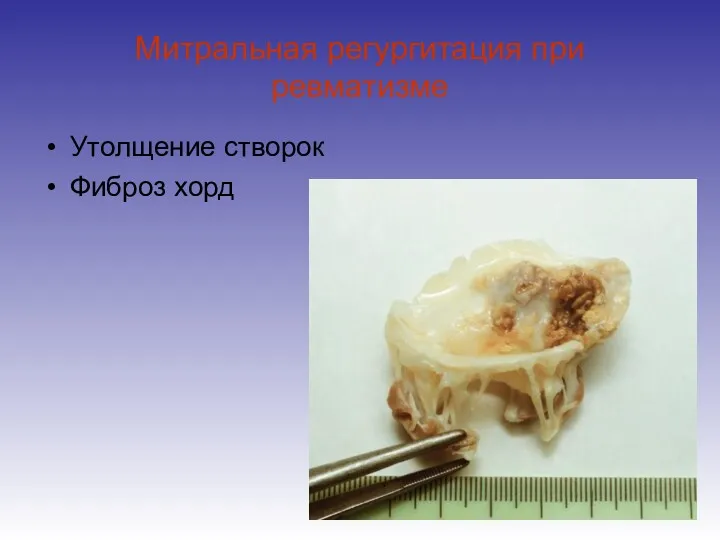
- 39. Митральная регургитация при ревматизме Утолщение створок Фиброз хорд
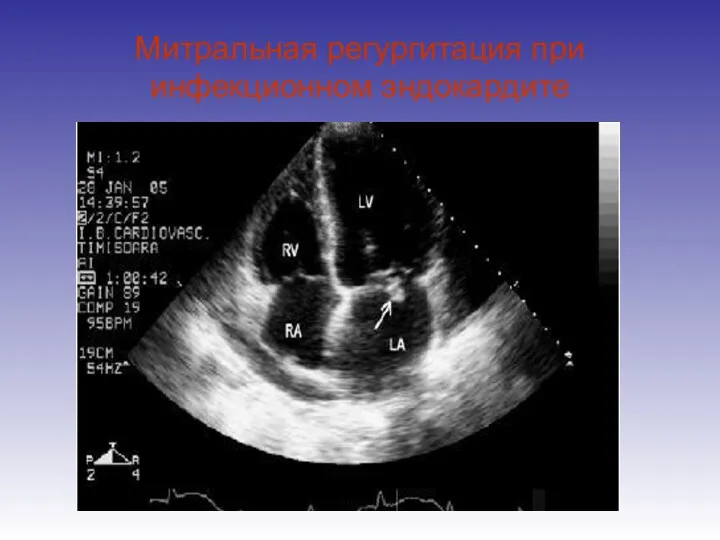
- 40. Митральная регургитация при инфекционном эндокардите
- 41. Функциональная митральная регургитация – ЭХОКГ признаки Дилатация, нарушение систолического сокращения кольца клапана Дилатация, снижение сократимости, диссинхрония
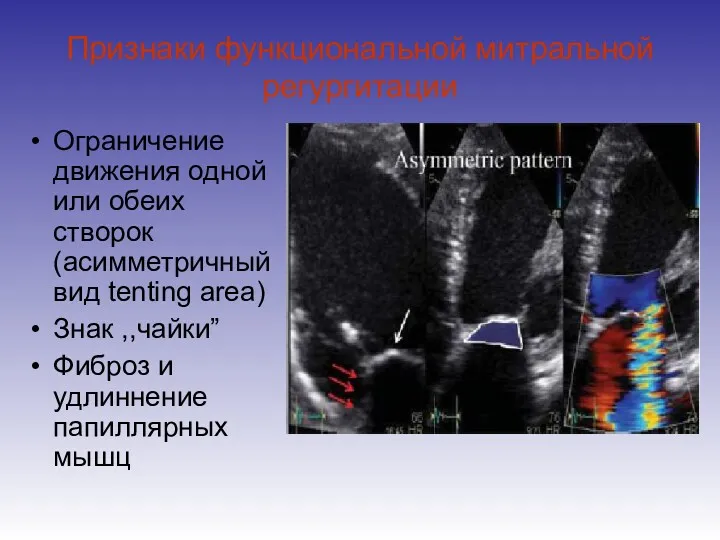
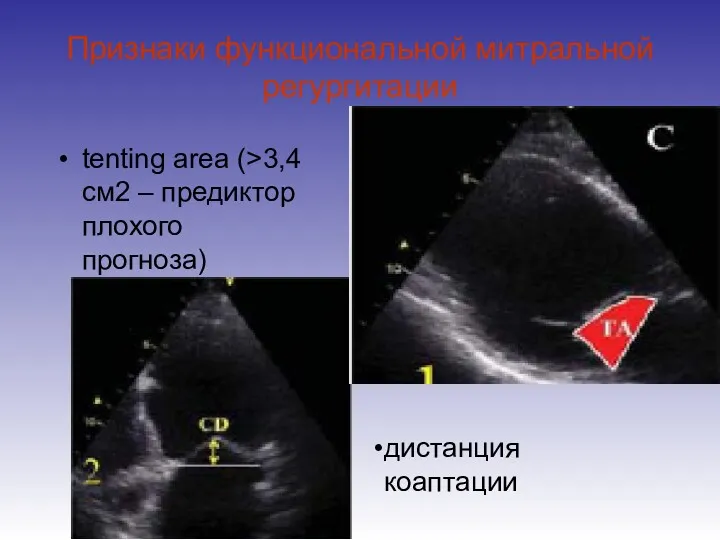
- 42. Признаки функциональной митральной регургитации Ограничение движения одной или обеих створок (асимметричный вид tenting area) Знак ,,чайки”
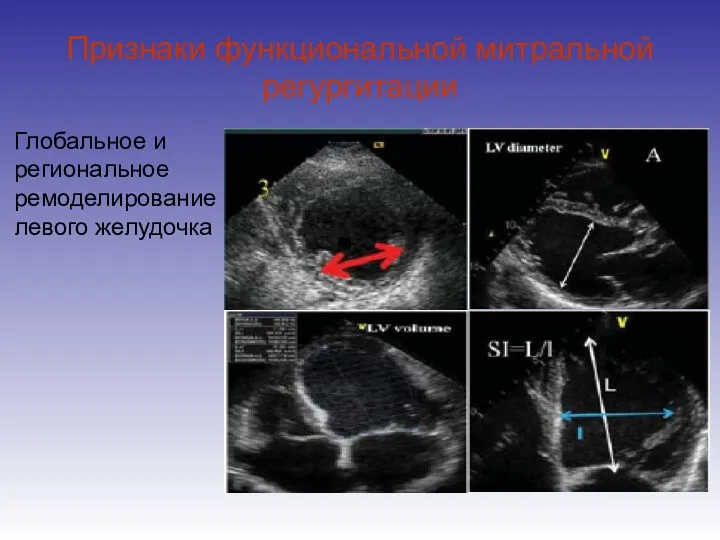
- 43. Признаки функциональной митральной регургитации Глобальное и региональное ремоделирование левого желудочка
- 44. Признаки функциональной митральной регургитации дистанция коаптации tenting area (>3,4 см2 – предиктор плохого прогноза)
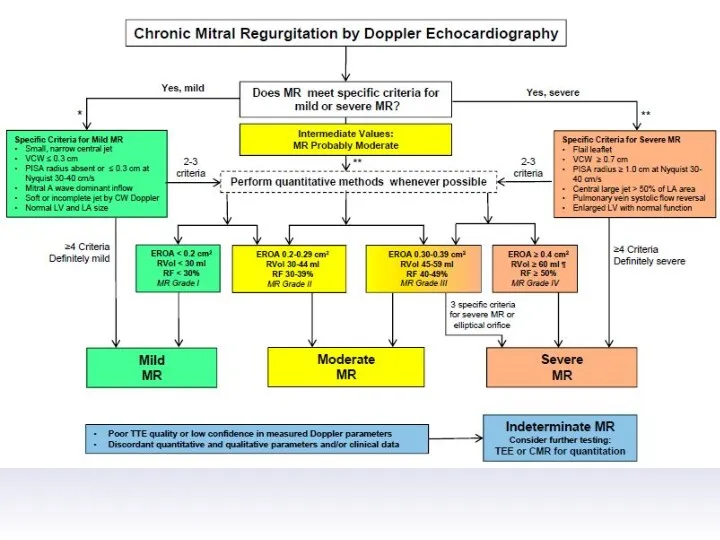
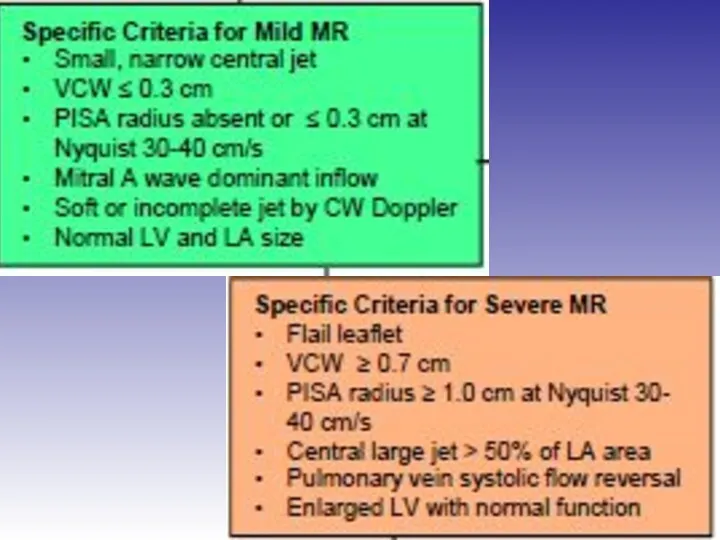
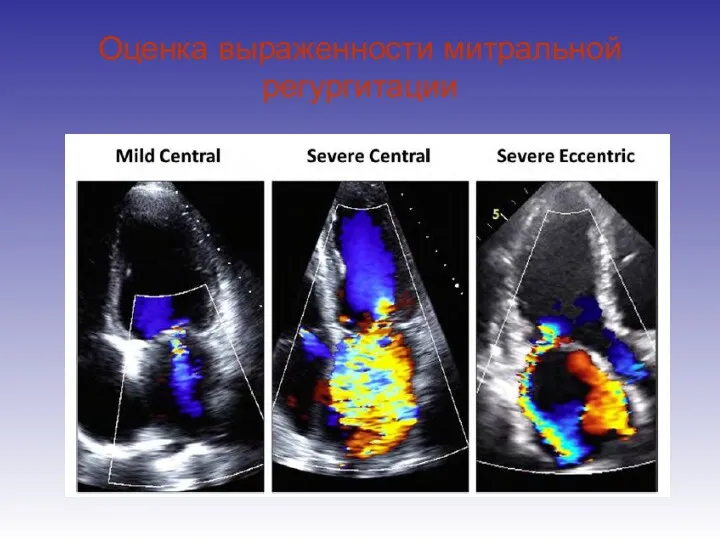
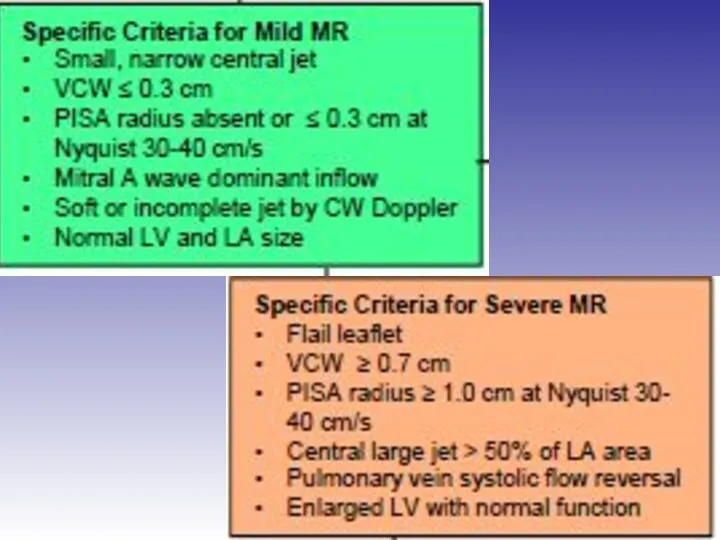
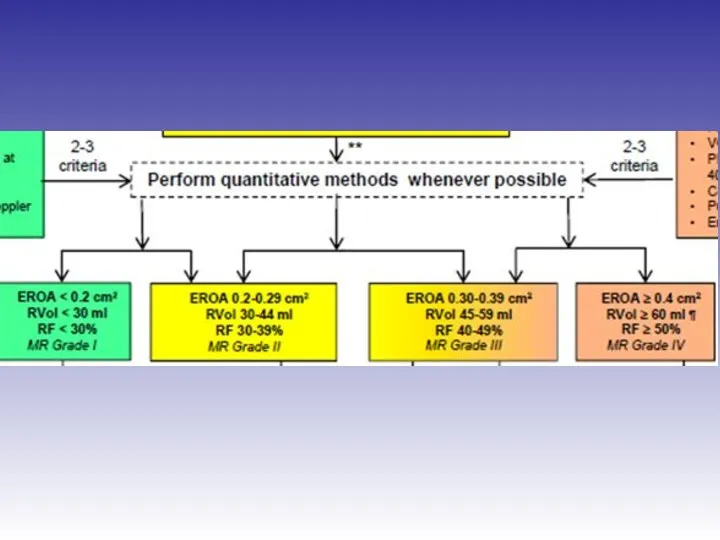
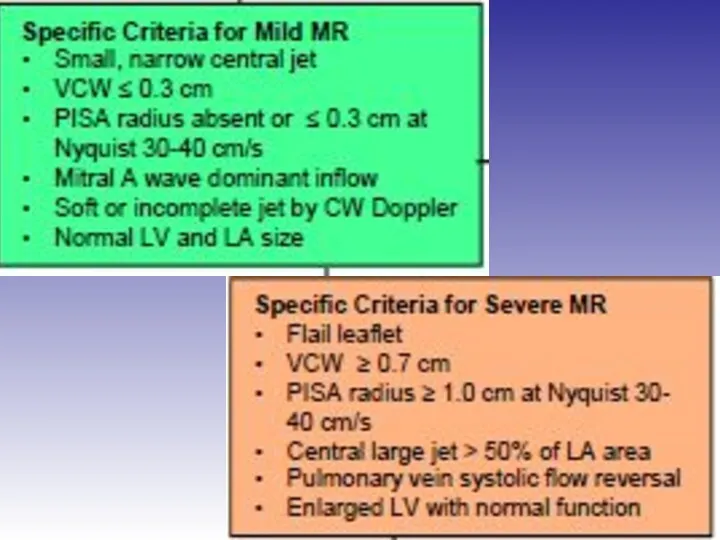
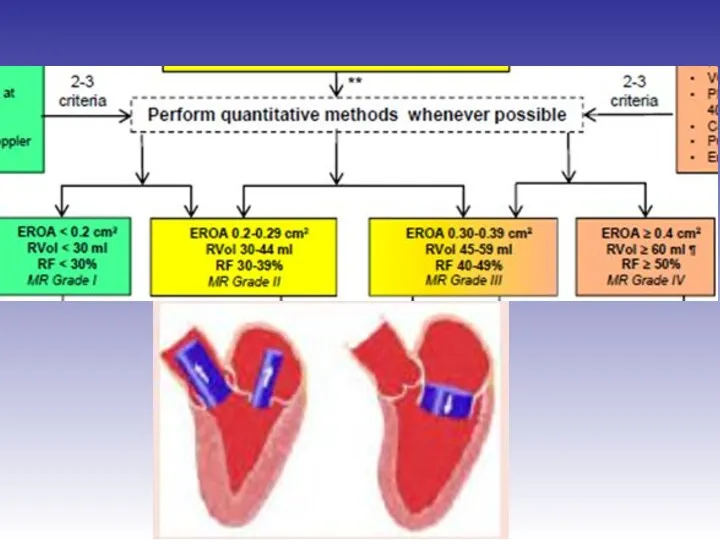
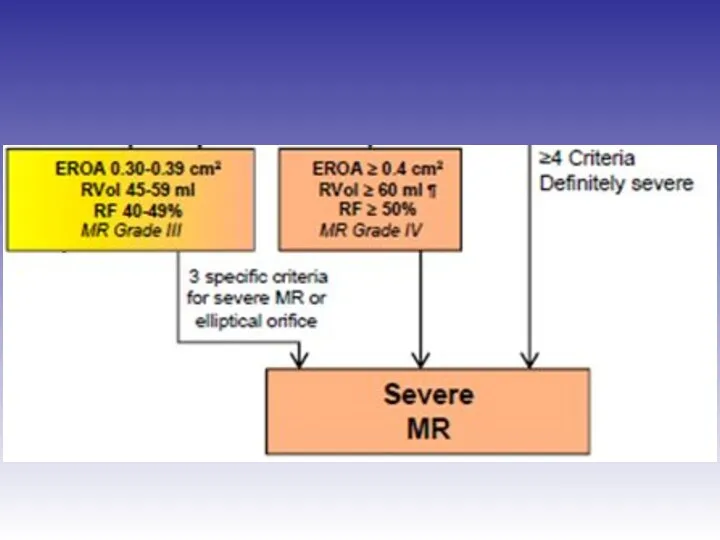
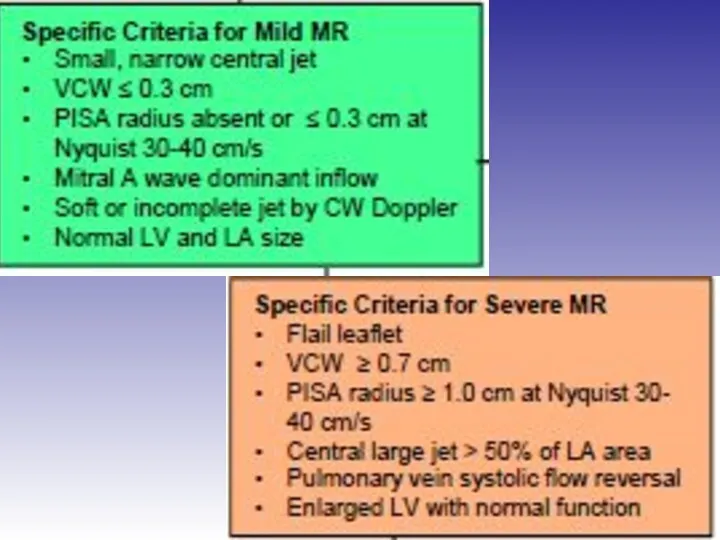
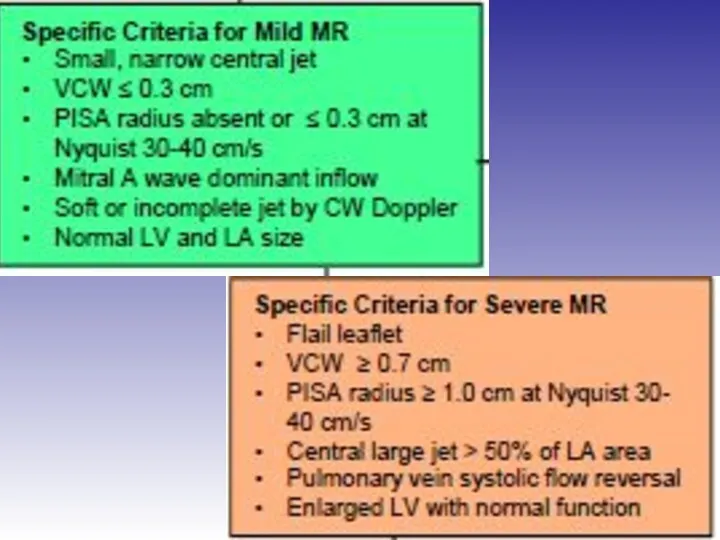
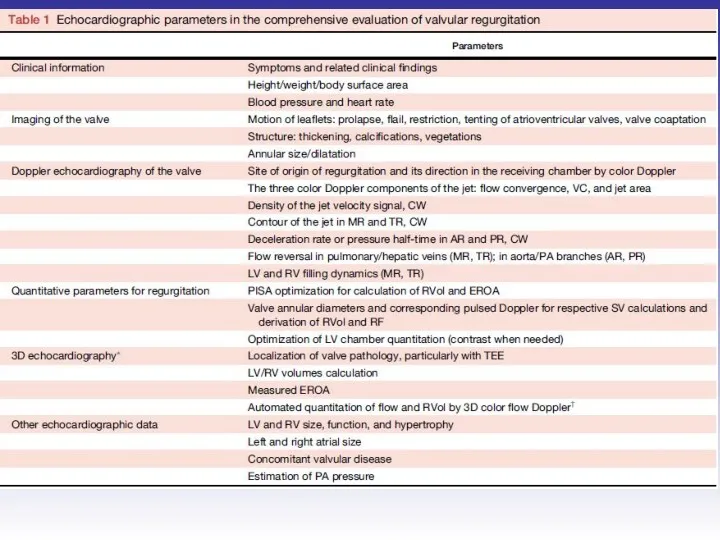
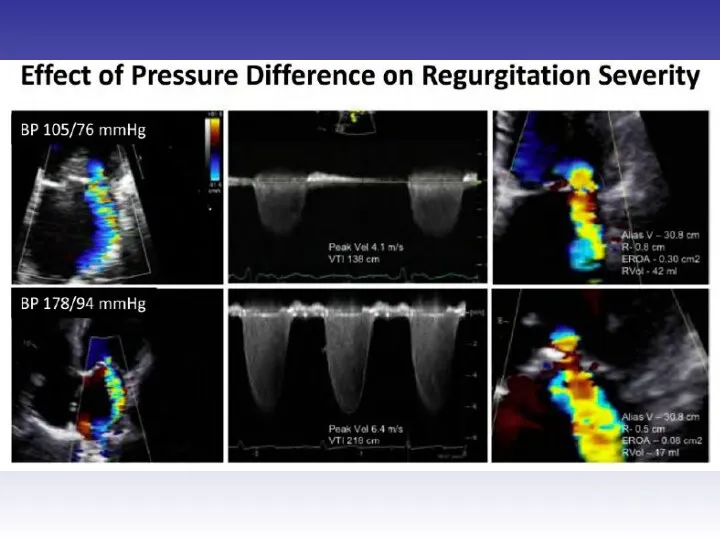
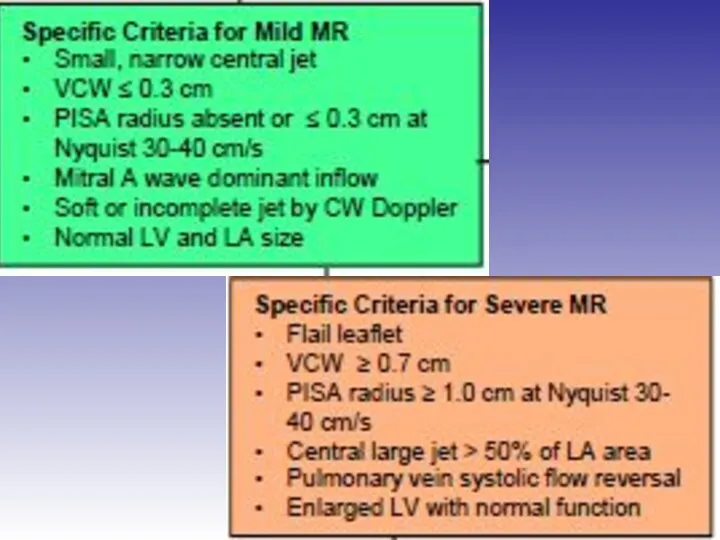
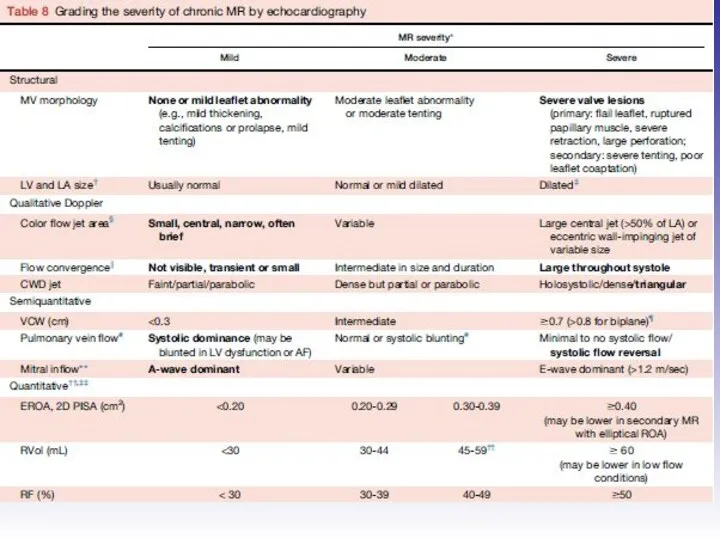
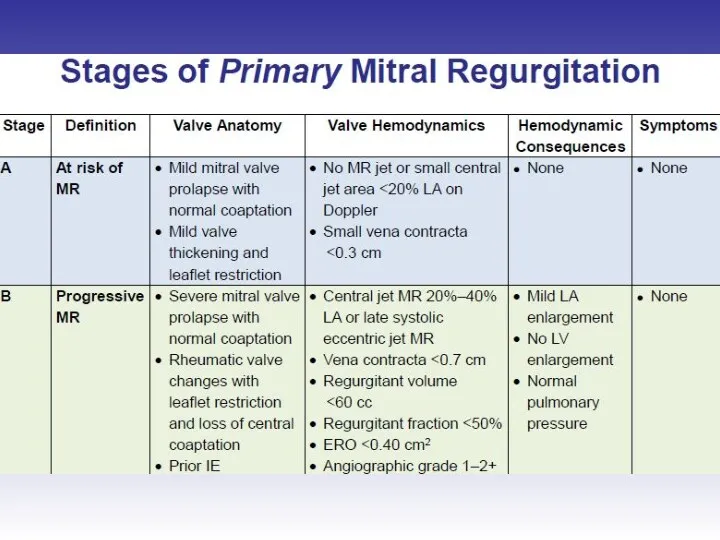
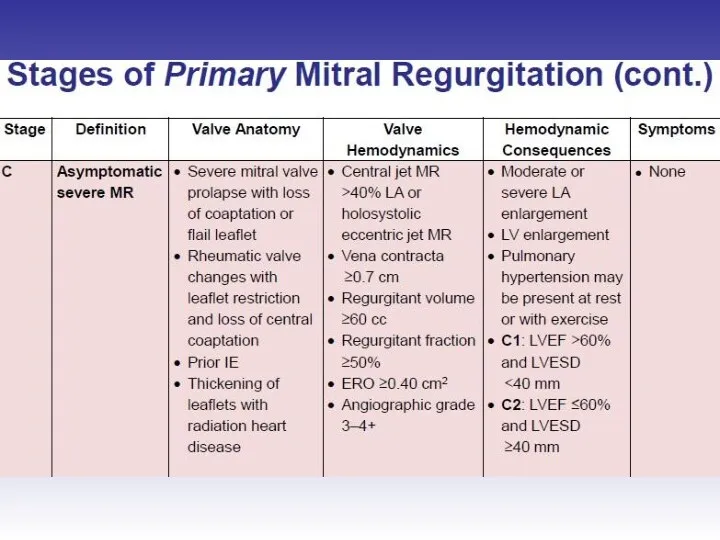
- 45. Оценка выраженности митральной регургитации
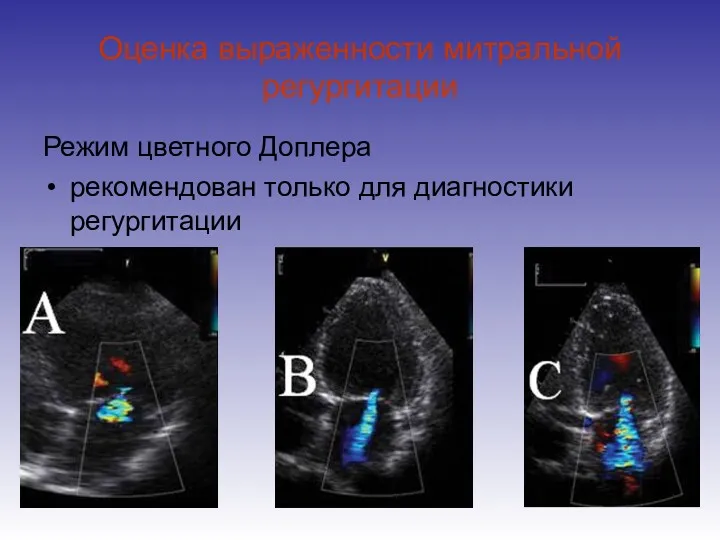
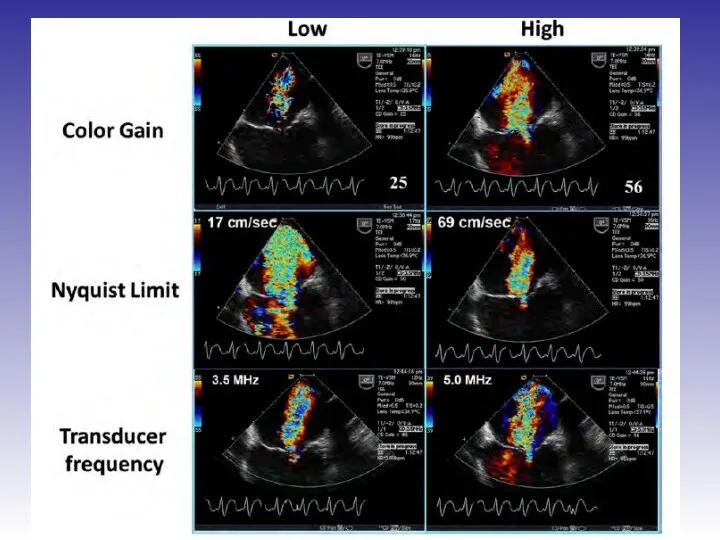
- 48. Оценка выраженности митральной регургитации Режим цветного Доплера рекомендован только для диагностики регургитации
- 51. Оценка выраженности митральной регургитации
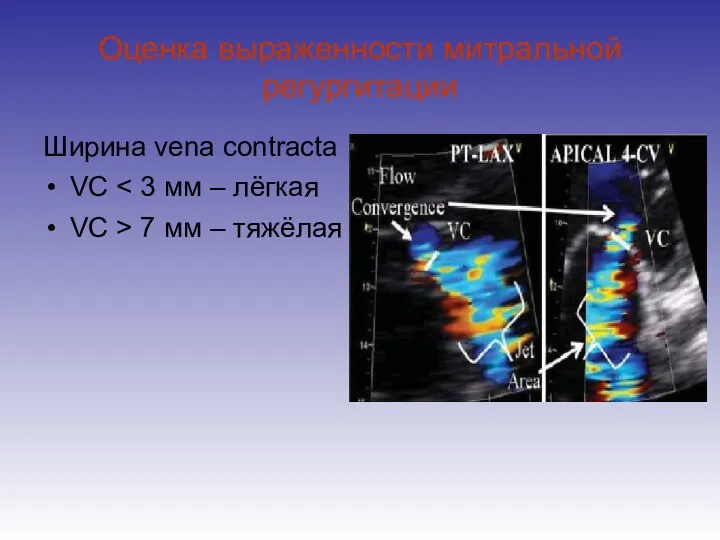
- 53. Оценка выраженности митральной регургитации Ширина vena contracta VC VC > 7 мм – тяжёлая
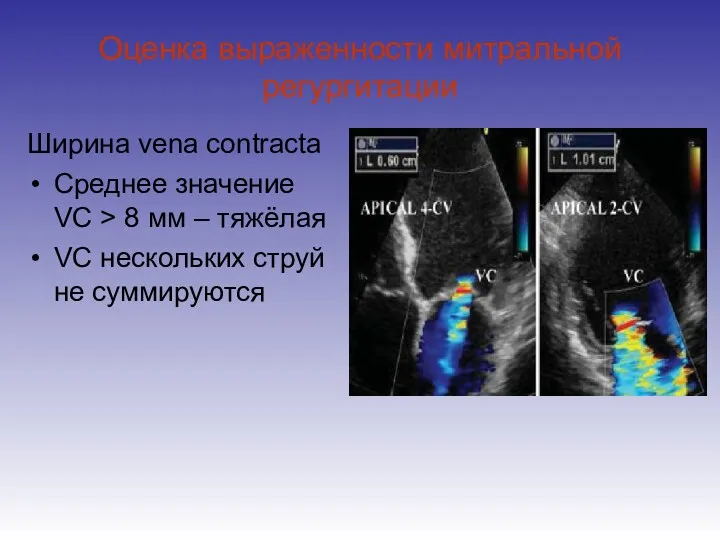
- 54. Оценка выраженности митральной регургитации Ширина vena contracta Среднее значение VC > 8 мм – тяжёлая VC
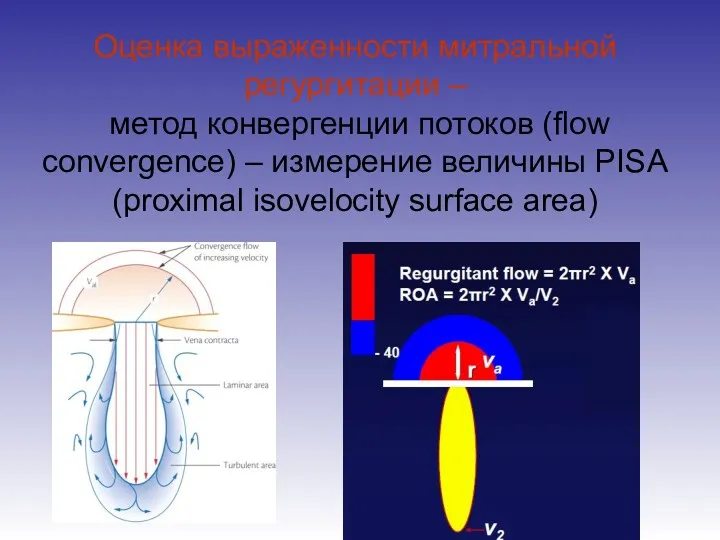
- 56. Оценка выраженности митральной регургитации – метод конвергенции потоков (flow convergence) – измерение величины PISA (proximal isovelocity
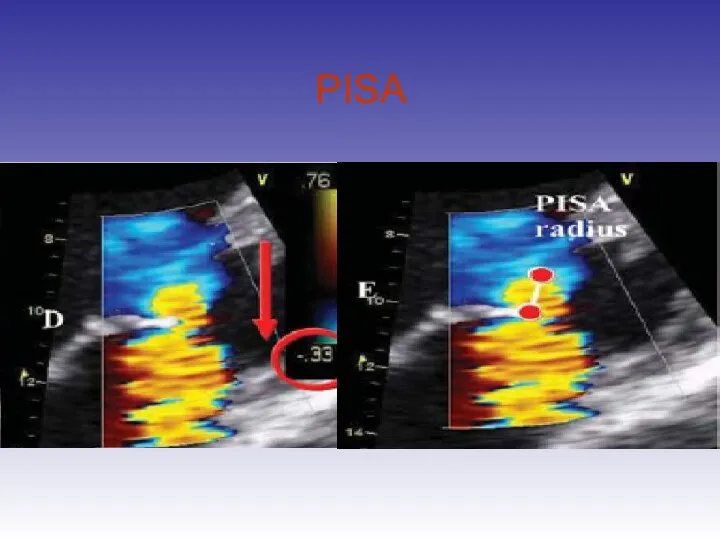
- 57. PISA
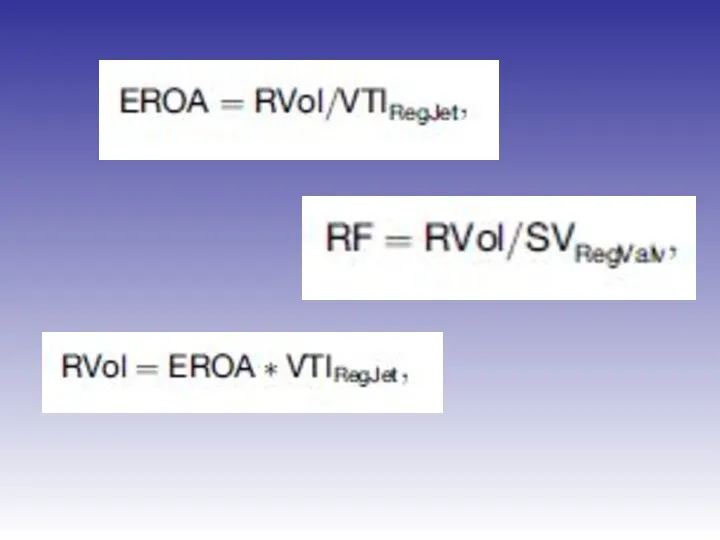
- 58. Оценка выраженности митральной регургитации Метод схождения потоков PISA – proximal isovelocity surface area R vol. –
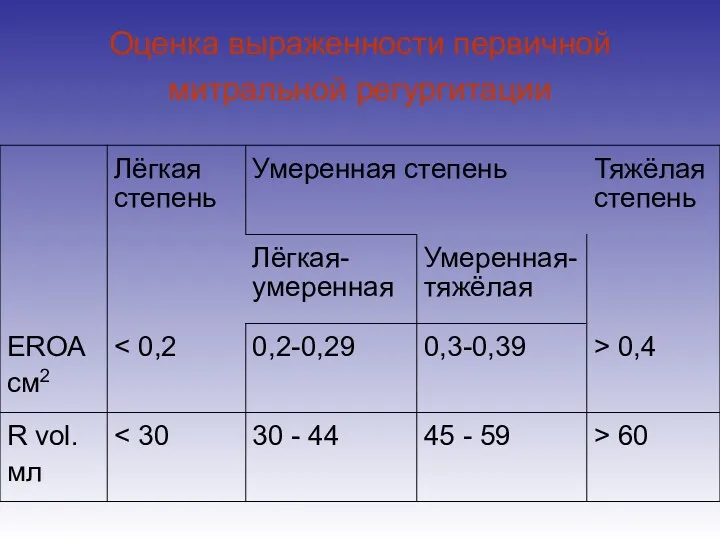
- 61. Оценка выраженности первичной митральной регургитации
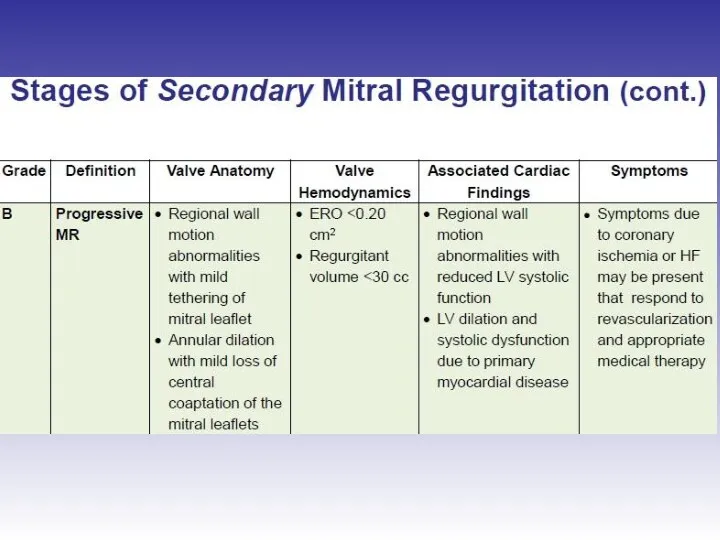
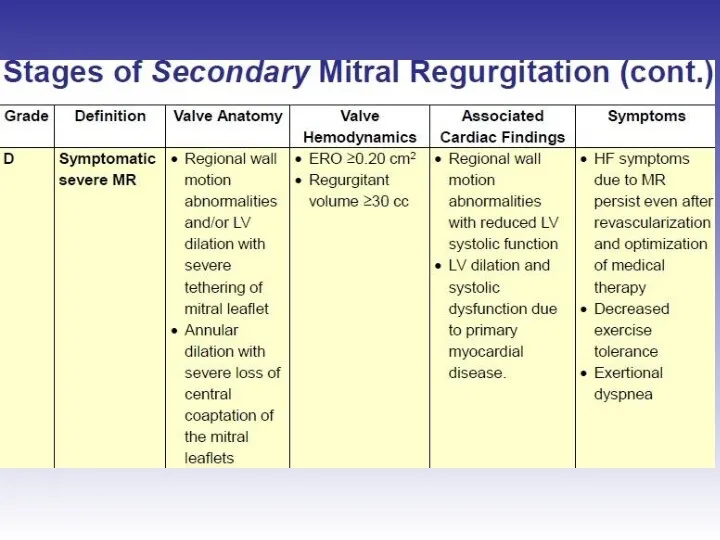
- 62. Оценка выраженности вторичной митральной регургитации
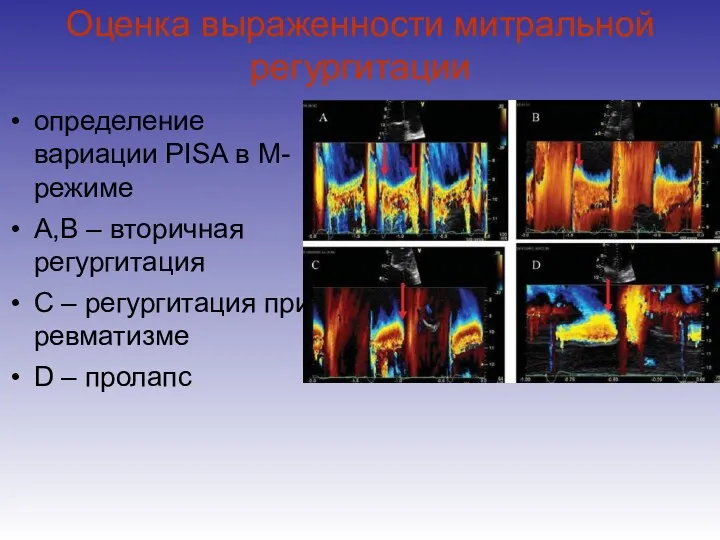
- 63. Оценка выраженности митральной регургитации определение вариации PISA в M-режиме А,B – вторичная регургитация С – регургитация
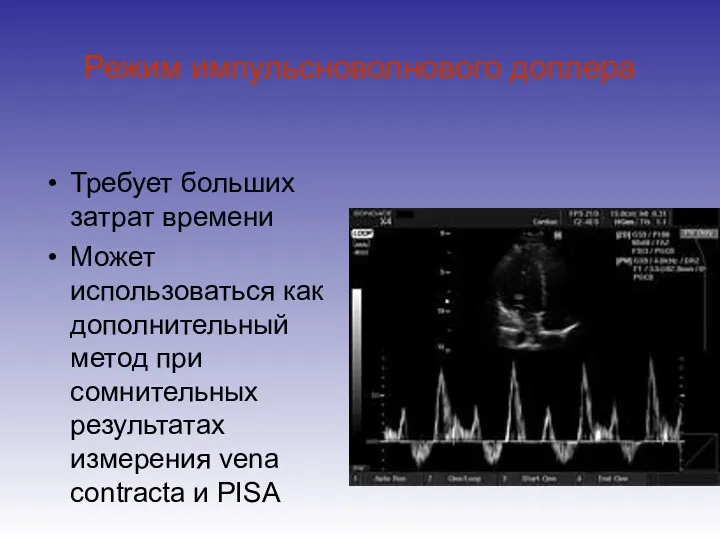
- 64. Режим импульсноволнового доплера Требует больших затрат времени Может использоваться как дополнительный метод при сомнительных результатах измерения
- 65. Оценка выраженности митральной регургитации в режиме импульсноволнового доплера – определение антероградной скорости потока через клапан Пиковая
- 67. Оценка выраженности митральной регургитации в режиме импульсноволнового доплера (определение антероградной скорости потока через клапан) TVImitral/TVIaortic >
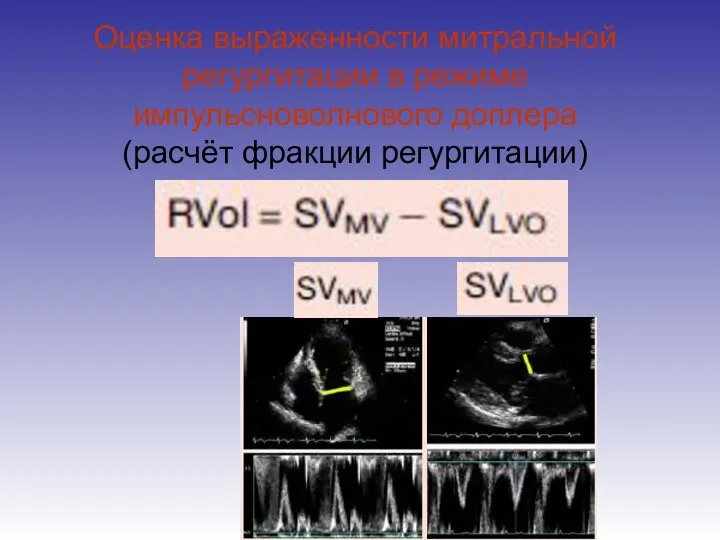
- 69. Оценка выраженности митральной регургитации в режиме импульсноволнового доплера (расчёт фракции регургитации)
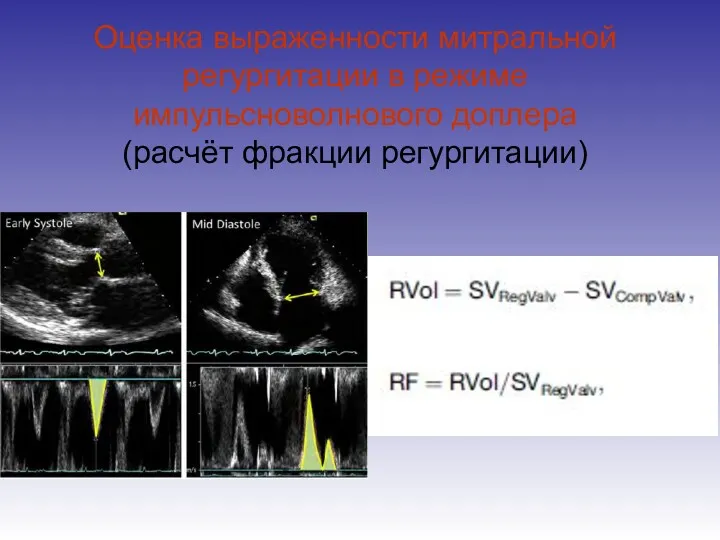
- 70. Оценка выраженности митральной регургитации в режиме импульсноволнового доплера (расчёт фракции регургитации)
- 72. Оценка потока в лёгочных венах Норма S > D Умеренная регургитация S Тяжёлая регургитация – реверс
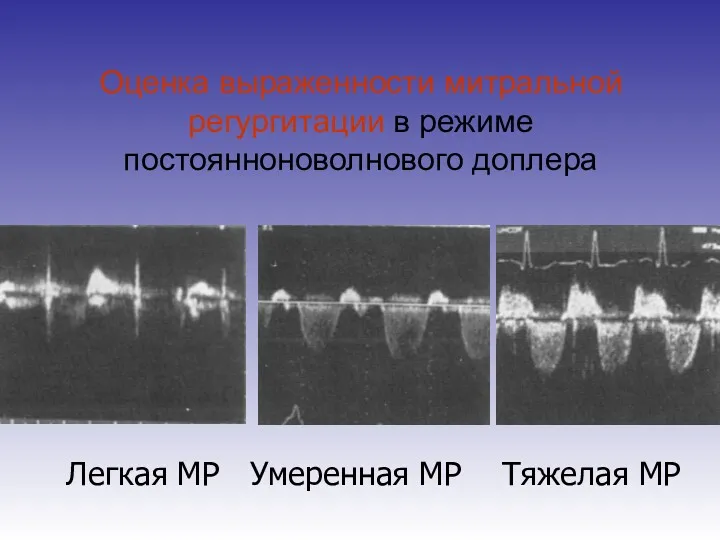
- 74. Оценка выраженности митральной регургитации в режиме постоянноноволнового доплера Высокая интенсивность сигнала (плотность струи регургитации) и усечённый,
- 75. Оценка выраженности митральной регургитации в режиме постоянноноволнового доплера Легкая МР Умеренная МР Тяжелая МР
- 77. Оценка последствий митральной регургитации: размер и функция левого желудочка В фазе компенсации и в острую стадию
- 78. Оценка последствий митральной регургитации: размер и функция левого желудочка КСР > 45 мм (> 40 мм
- 79. Оценка последствий митральной регургитации: размер левого предсердия и давление в лёгочной артерии Размер ЛП > 50
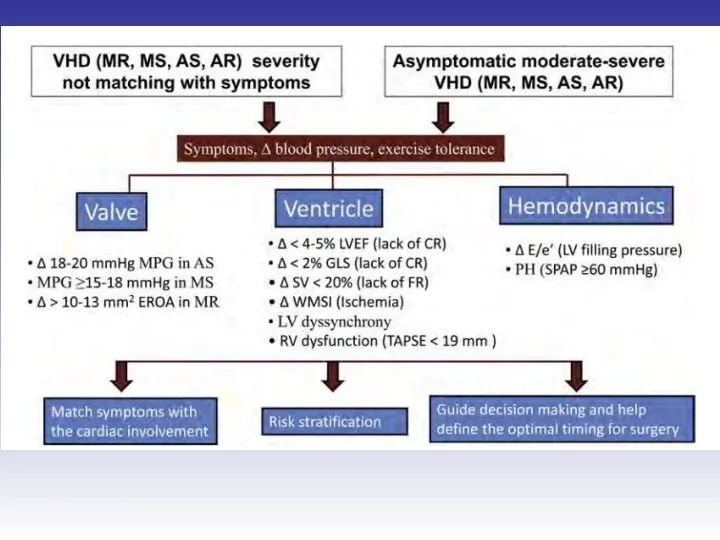
- 80. Роль стресс-эхокардиографии в оценке первичной митральной регургитации Выявление скрытой дисфункции левого желудочка у бессимптомных пациентов с
- 81. Роль стресс-эхокардиографии в оценке первичной митральной регургитации -увеличение регургитации -увеличение давления в ЛА > 60 мм
- 82. Показания к стресс-эхо у пациентов с вторичной митральной регургитацией одышка, непропорциональная тяжести регургитации и дисфункции ЛЖ
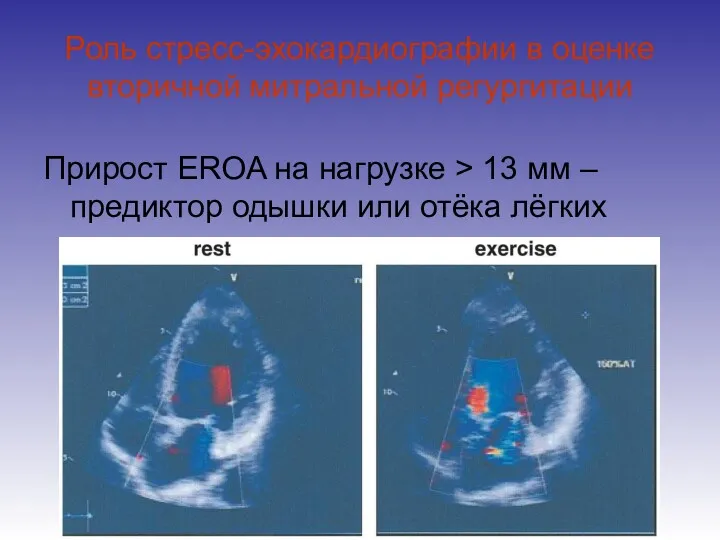
- 83. Роль стресс-эхокардиографии в оценке вторичной митральной регургитации Прирост EROA на нагрузке > 13 мм – предиктор
- 84. Роль нагрузочных тестов в оценке первичной МР (АСС/АНА 2014) - При несоответствии клинических данных и данных
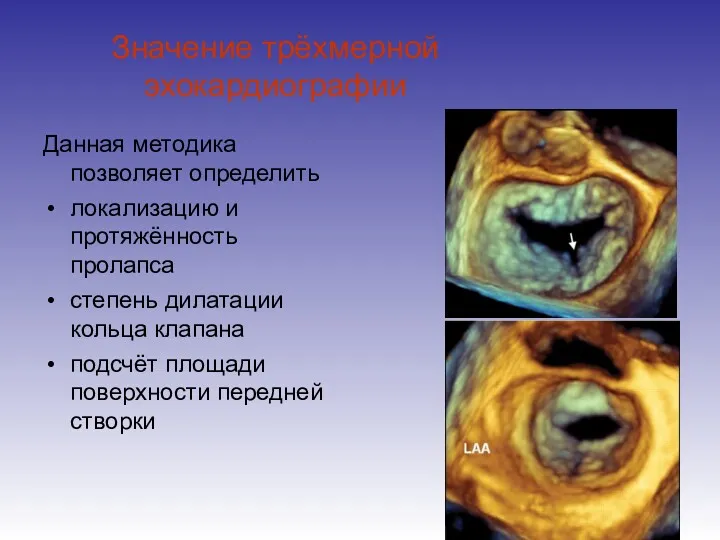
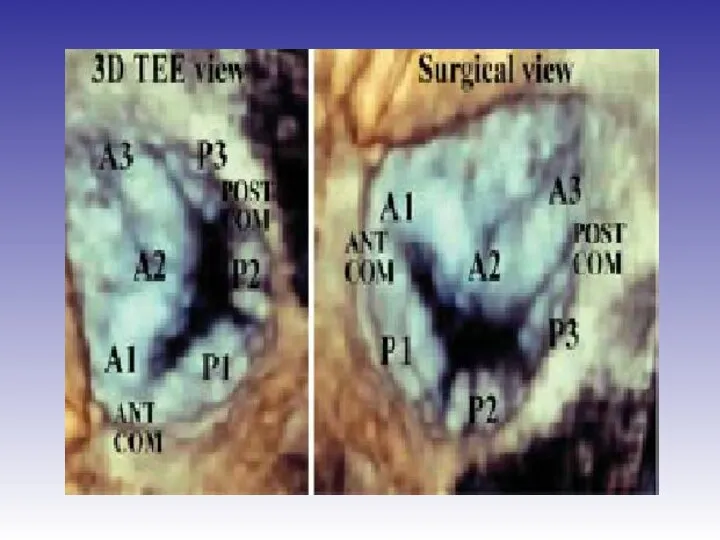
- 88. Значение трёхмерной эхокардиографии Данная методика позволяет определить локализацию и протяжённость пролапса степень дилатации кольца клапана подсчёт
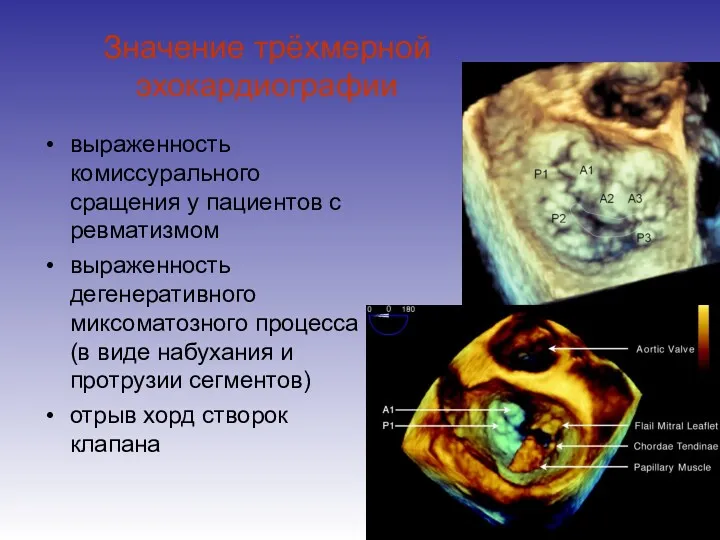
- 89. Значение трёхмерной эхокардиографии выраженность комиссурального сращения у пациентов с ревматизмом выраженность дегенеративного миксоматозного процесса (в виде
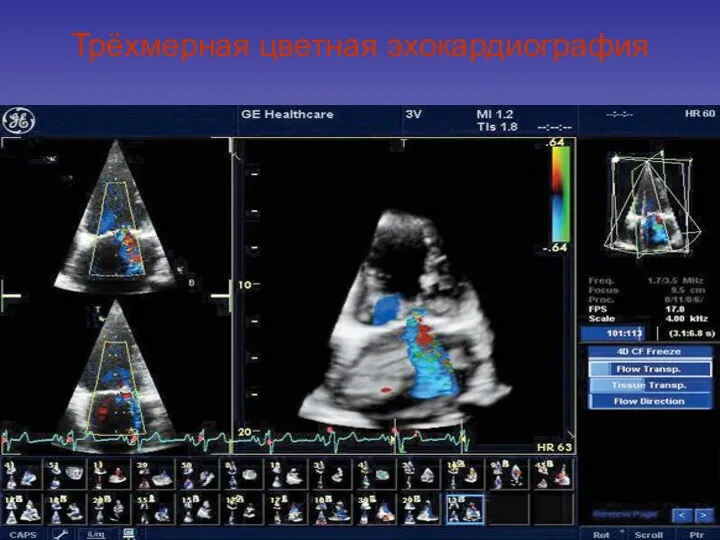
- 91. Трёхмерная цветная эхокардиография
- 92. Использование новых методов эхокардиографии в оценке МР Продольный strain rate в покое Глобальный продольный strain
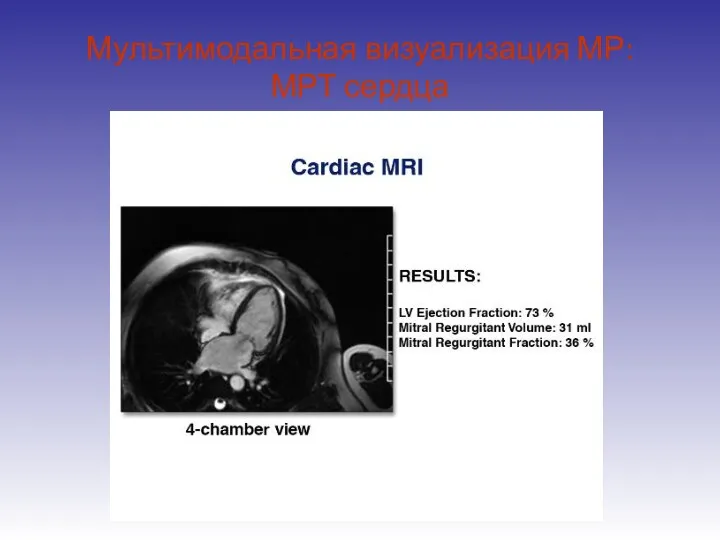
- 93. Мультимодальная визуализация МР: МРТ сердца
- 94. 2017
- 95. Мультимодальная визуализация МР: МРТ сердца
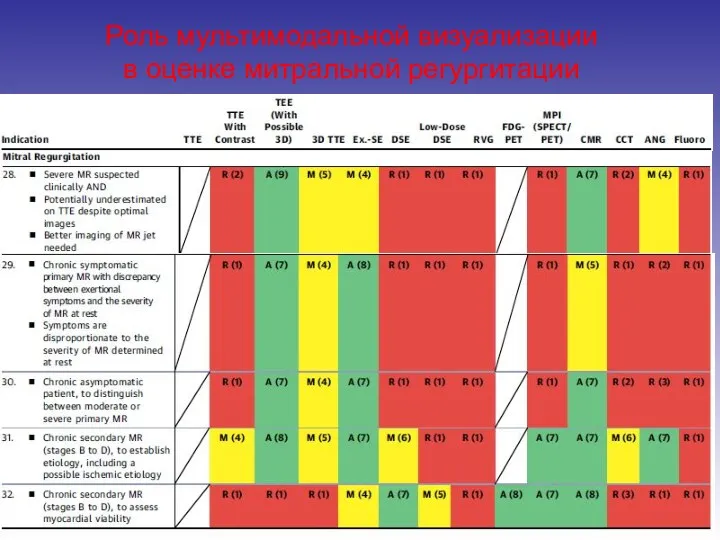
- 96. Роль мультимодальной визуализации в оценке митральной регургитации
- 97. Роль мультимодальной визуализации в оценке митральной регургитации
- 98. Аксиоматика митральной регургитации I ≠ II II ≠ III
- 99. Аксиоматика митральной регургитации I ?? II ?? III
- 100. NB! Митральная регургитация – динамический процесс, зависящий от: Морфологии повреждения клапана Показателей преднагрузки (зависимость от волемии,
- 103. 2017
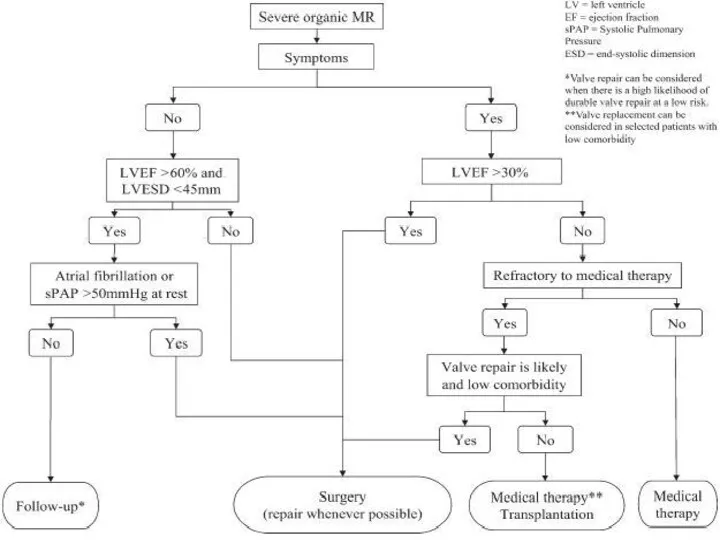
- 106. Тактика ведения пациентов с митральной регургитацией
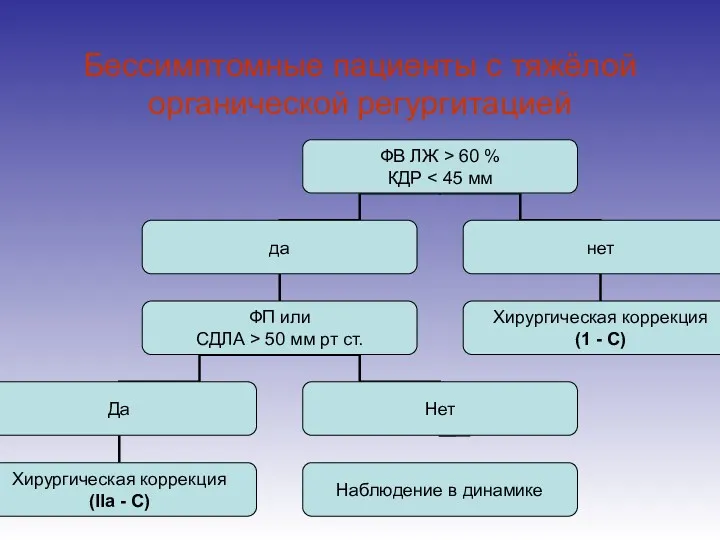
- 108. Бессимптомные пациенты с тяжёлой органической регургитацией
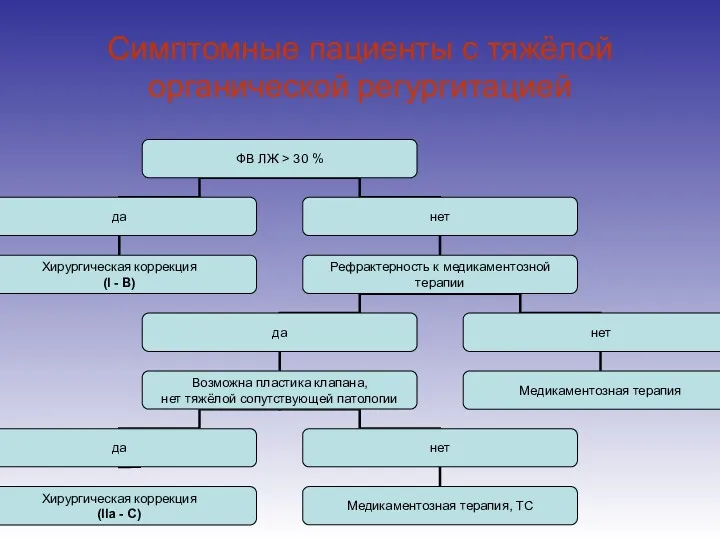
- 109. Симптомные пациенты с тяжёлой органической регургитацией
- 110. Показания к хирургическому лечению хронической ишемической МР. Пациенты с тяжёлой МР, ФВ ЛЖ > 30% при
- 111. Частота выполнения эхоКГ и наблюдению пациентов с бессимптомной первичной митральной регургитацией (АСС/АНА 2014) - Лёгкая (стадия
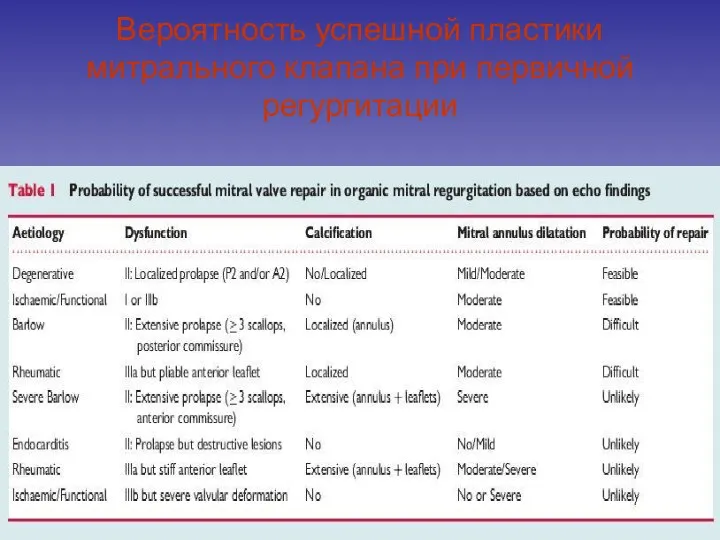
- 112. Вероятность успешной пластики митрального клапана при первичной регургитации
- 113. Вероятность успешной пластики митрального клапана при вторичной регургитации
- 114. Предикторы переднесистолического движения ПСМК в послеоперационном периоде Миксоматозная дегенерация створок Нерасширенный гипердинамичный ЛЖ Маленькое расстояние между
- 123. Спасибо за внимание Travis Bedel aka bedelgeuse
- 128. Показания к хирургическому лечению тяжёлой первичной регургитации (дополнение) Бессимптомные пациенты с сохранной функцией ЛЖ, высокой вероятностью
- 129. Показания к хирургическому лечению хронической ишемической МР. Пациенты с тяжёлой МР, ФВ ЛЖ > 30% при
- 130. Предикторы безуспешной пластики клапана при первичной регургитации Большая центральная струя Выраженная дилатация кольца > 50 мм
- 131. Предикторы безуспешной пластики клапана при вторичной регургитации Интраоперационно (ТЕЕ) Диастолический диаметр кольца > 37 мм Tenting
- 132. Предикторы безуспешной пластики клапана при вторичной регургитации Предоперационно (ТТЕ) Дистанция коаптации >1 см Tenting area в
- 133. Частота выполнения эхоКГ при бессимптомной митральной регургитации (АСС/АНА 2014) - Лёгкая степень (стадия В) - 1
- 139. Скачать презентацию






























































 Лекарственные травы
Лекарственные травы Неврологиялық науқастардың қайта қалпына келтіру негіздері
Неврологиялық науқастардың қайта қалпына келтіру негіздері Механизм действия перелитой крови
Механизм действия перелитой крови Antihistamine agents. Immunopharmacology
Antihistamine agents. Immunopharmacology Рак предстательной железы
Рак предстательной железы Пироплазмидозы животных
Пироплазмидозы животных Психология детей с нарушением зрения
Психология детей с нарушением зрения Психообразовательная группа. Реабилитационный процесс
Психообразовательная группа. Реабилитационный процесс Вывихи. Обучающая программа
Вывихи. Обучающая программа Паллиативная помощь. Часть 2
Паллиативная помощь. Часть 2 Уменьшение времени оформления пациентов в приемном отделени
Уменьшение времени оформления пациентов в приемном отделени Диспансеризация взрослого населения
Диспансеризация взрослого населения Наркотики и репродуктивное здоровье
Наркотики и репродуктивное здоровье Физиология труда
Физиология труда Остеохондроз позвоночника. Факторы риска, патогенез, неврологические проявления, диагностика и лечение
Остеохондроз позвоночника. Факторы риска, патогенез, неврологические проявления, диагностика и лечение СПИД и ВИЧ. Риск и способы заражения
СПИД и ВИЧ. Риск и способы заражения Расспрос больных с заболеваниями органов дыхания. Общий осмотр. Осмотр и пальпация грудной клетки. Перкуссия легких
Расспрос больных с заболеваниями органов дыхания. Общий осмотр. Осмотр и пальпация грудной клетки. Перкуссия легких Хронический гастрит. Язвенная болезнь
Хронический гастрит. Язвенная болезнь Ошибки диагностики и лечения внебольничных пневмоний
Ошибки диагностики и лечения внебольничных пневмоний Наследственные болезни передаются по наследству
Наследственные болезни передаются по наследству Заготовка ЛРС. Общие правила сбора ЛРС
Заготовка ЛРС. Общие правила сбора ЛРС Клиническая анатомия и физиология носа и придаточных пазух
Клиническая анатомия и физиология носа и придаточных пазух Искусство видеть. КМО (синдром ирвина-гасса)
Искусство видеть. КМО (синдром ирвина-гасса) Эффективное применение ультразвуковых инструментов в современной эндодонтии
Эффективное применение ультразвуковых инструментов в современной эндодонтии Названия лекарственных растений и лекарственных средств в фармацевтической терминологии
Названия лекарственных растений и лекарственных средств в фармацевтической терминологии Алкалоиды, как лекарственные вещества. Источники получения. Методы установления строения. Классификация. (Тема 9)
Алкалоиды, как лекарственные вещества. Источники получения. Методы установления строения. Классификация. (Тема 9) Задачи и организационная структура ВСМК
Задачи и организационная структура ВСМК Мания. Маниакальная триада
Мания. Маниакальная триада