Содержание
- 2. Женское бесплодие – неспособность к зачатию, сохраняющаяся в течение года регулярной половой жизни
- 3. Маточные формы бесплодия Гиперпластические процессы эндометрия Миома матки Эндометриоз (аденомиоз) Синехии (синдром Ашермана) Специфический туберкулезный эндометрит
- 4. Маточные формы бесплодия Патология шейки матки (цервикальные факторы бесплодия) - анатомические изменения шейки матки (врожденные аномалии
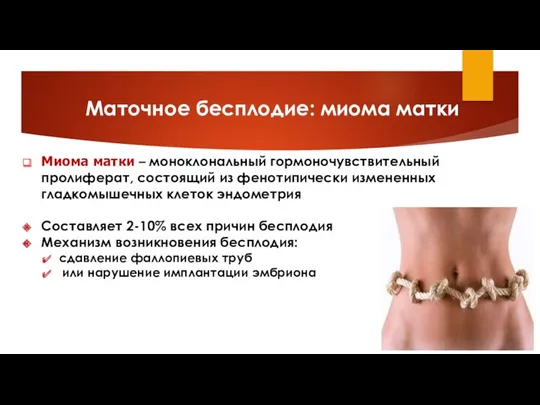
- 5. Маточное бесплодие: миома матки Миома матки – моноклональный гормоночувствительный пролиферат, состоящий из фенотипически измененных гладкомышечных клеток
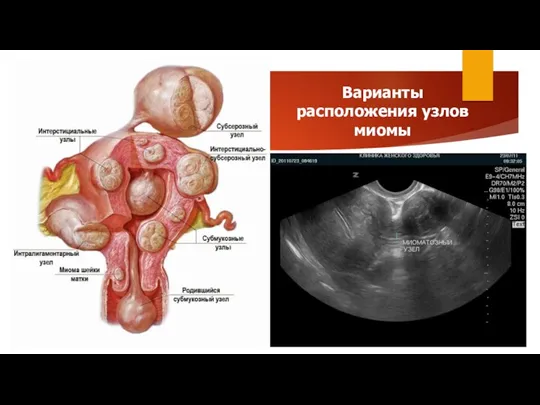
- 6. Варианты расположения узлов миомы
- 7. Маточное бесплодие: миома матки Среди женщин с первичным бесплодием миому матки выявляют у каждой третьей, а
- 8. Маточное бесплодие: миома матки Диагностика: данные анамнеза, клиническая картина, гинекологический осмотр, УЗИ, гистероскопия, лапароскопия. Лечение зависит
- 9. Маточное бесплодие: эндометриоз Эндометриоз – дисгормональное, иммунозависимое и генетически детерминированное заболевание, характеризующееся присутствием эктопического эндометрия с
- 10. Маточное бесплодие: эндометриоз, современная терминология Наружный Эндометриоидные поражения за пределами матки, состоящие из функционального слоя Генитальный
- 11. Маточное бесплодие: эндометриоз. Патогенез эндометриоза. В результате длительной экспозиции компонентов менструального содержимого, постоянно проникающего в брюшную
- 12. Маточное бесплодие: эндометриоз. Патогенез эндометриоза. В результате, в месте контакта происходит активация локального тромбообразования; тромбы, которые
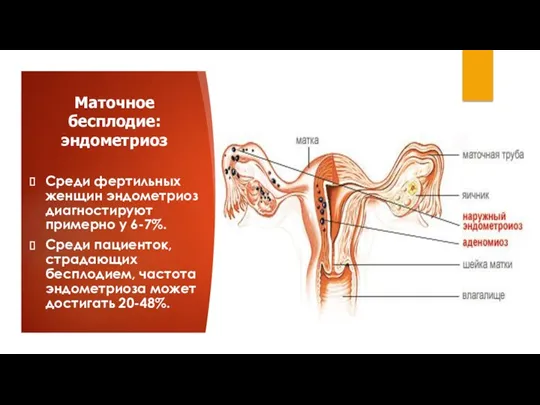
- 13. Маточное бесплодие: эндометриоз Среди фертильных женщин эндометриоз диагностируют примерно у 6-7%. Среди пациенток, страдающих бесплодием, частота
- 14. Маточное бесплодие: эндометриоз. Причины инфертильности: 1. Трубное бесплодие: - органические поражения маточных труб, характеризующиеся непроходимостью на
- 15. Маточное бесплодие: эндометриоз. Причины инфертильности: 3. Эндокринное бесплодие: - характеризуется ановуляцией, НЛФ, синдромом лютеинизации неовулировавшего фолликула
- 16. Маточное бесплодие: гиперпластические процессы эндометрия Классификация: типичная и атипическая гиперплазия эндометрия, полипы эндометрия Связь ГЭ с
- 17. Маточное бесплодие: гиперпластические процессы эндометрия Причины инфертильности: Недостаточная секреторная трансформация эндометрия, препятствующая нидации оплодотворенной яйцеклетки. Причиной
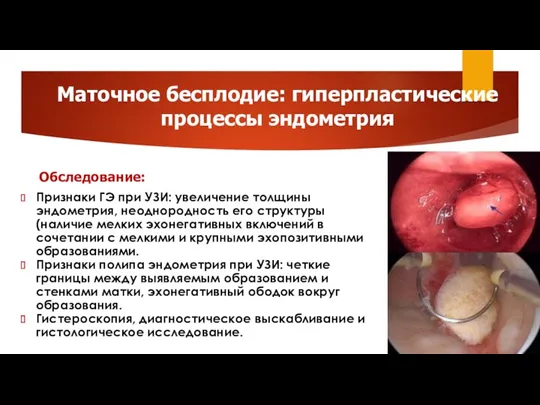
- 18. Маточное бесплодие: гиперпластические процессы эндометрия Обследование: Признаки ГЭ при УЗИ: увеличение толщины эндометрия, неоднородность его структуры
- 19. Маточное бесплодие: гиперпластические процессы эндометрия, терапия: Патогенетическая терапия бесплодия – удаление патологически измененного эндометрия и нормализация
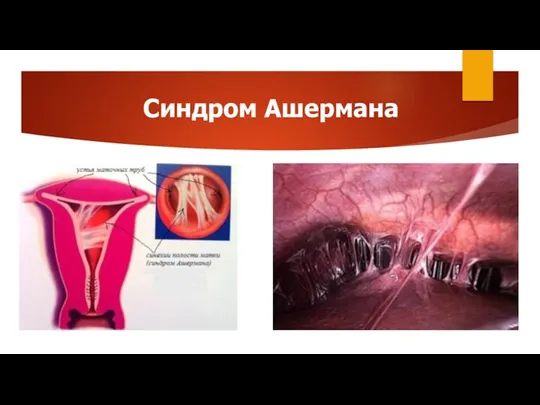
- 20. Маточное бесплодие: внутриматочные синехии Причина: механическая травма базального слоя эндометрия с вторичным присоединением инфекции, вследствие осложненных
- 21. Синдром Ашермана
- 22. Маточное бесплодие: аномалии положения матки Включают ее смещения вверх (элевация) или в стороны, наклонения (верзии), перегибы
- 23. Маточное бесплодие: инородные тела матки Инородные тела: ВМК и их отдельные части, костные фрагменты плода, различные
- 24. Иммунологическое бесплодие Частота иммунологического бесплодия составляет в различных популяциях от 5 до 15% Разновидности антител: -
- 25. Иммуннологическое бесплодие: скрининг Определение антиспермальных антител в эндоцервикальной слизи Определение антиовариальных антител в крови (АТ к
- 26. Иммунологическое бесплодие: скрининг Аутоантитела к тиреоглобулину и тиреоидной пероксидазе (к микросомальному ферменту) Определение аутоантител к рецептору
- 27. Проба Шуварского (посткоитальный тест) Выполняется качественная оценка шеечной слизи по 5 параметрам: объем, консистенция, кристаллизация, растяжимость,
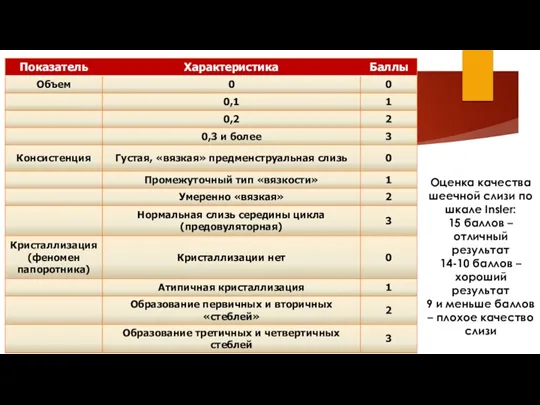
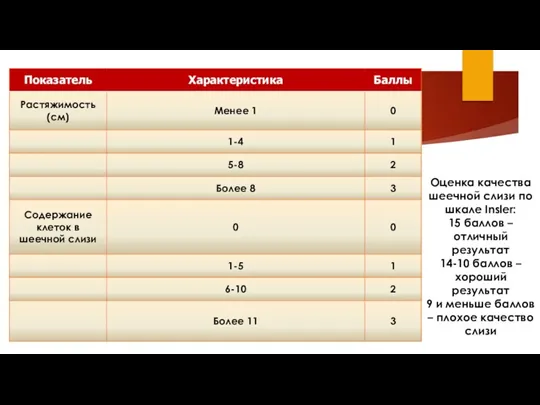
- 28. Проба Шуварского Качество шеечной слизи оценивают в баллах по шкале Insler Оценка самой пробы Шуварского: -
- 29. Проба Шуварского Оценка качества шеечной слизи по шкале Insler: 15 баллов – отличный результат 14-10 баллов
- 30. Проба Шуварского Оценка качества шеечной слизи по шкале Insler: 15 баллов – отличный результат 14-10 баллов
- 31. Проба Курцрока-Миллера (пенетрационный тест) Позволяет оценить проникающую способность сперматозоидов в шеечную слизь Проводят в периовуляторный период
- 32. В поле зрения микроскопа подсчитывают сперматозоиды, проникшие вглубь шеечной слизи Для количественной оценки теста через 5
- 33. Проба Курцрока-Миллера (пенетрацион-ный тест)
- 34. Тест по Буво-Пальмеру (перекрестный пенетрационный тест) Выполняется для выяснения причин отрицательных результатов проб Шуварского и Курцрока-Миллера
- 35. Оценка первичных и вторичных иммунодефицитных состояний Исследование состояния фагоцитарной активности нейтрофилов и моноцитов периферической крови: определяют
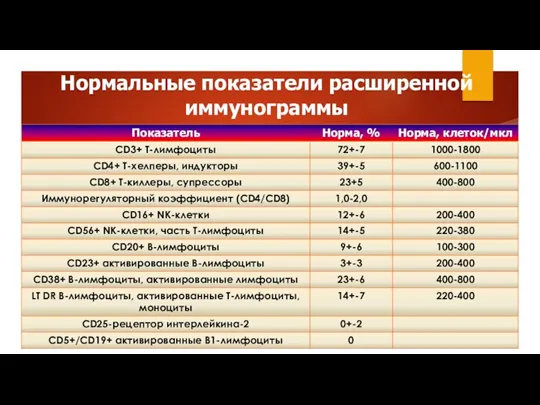
- 36. Нормальные показатели расширенной иммунограммы
- 37. Вторичное (в т.ч. метаболическое) бесплодие – на фоне нарушения в других органах и системах Системные заболевания,
- 38. Вторичное (в т.ч. метаболическое) бесплодие – на фоне нарушения в других органах и системах Диагностика и
- 39. Генетическое бесплодие Первичные генетические нарушения Вторичные генетические нарушения (на фоне инфекции, воздействия физических и химических факторов
- 40. Диагностика генетических нарушений (программа «Мой ген») Диагностика носительства генов моногенных рецессивных заболеваний. Молекулярное кариотипирование на основе
- 41. Показания для проведения исследований Все потенциальные родители, планирующие рождение здорового ребёнка. Бесплодие в семье (в т.ч.
- 42. Диагностика носительства генов моногенных рецессивных заболеваний (муковисцидоз, нейрофиброматоз, болезнь Гоше, болезнь Помпе и т.д.) Материал для
- 43. Молекулярное кариотипирование на основе SNP-технологии Материал для исследования: венозная кровь, слюна. Цель исследования: диагностика более 250
- 44. Исследование системы HLA Роль системы HLA супругов в генезе бесплодия продолжает изучаться Исследование антигенов системы HLA
- 45. Принципы лечения неинфекционного и неэндокринного бесплодия Консервативное (в т.ч. гормонотерапия) Хирургическое Вспомогательные репродуктивные технологии
- 46. Вспомогательные репродуктивные технологии (ВРТ) – как методы лечения бесплодия Это методы терапии бесплодия, при которых отдельные
- 47. Разновидности ВРТ Экстракорпоральное оплодотворение и перенос эмбрионов в полость матки Инъекция сперматозоида в цитоплазму ооцита (ICSI)
- 48. Показания к проведению стандартной программы ЭКО Абсолютной трубное бесплодие при отсутствии маточных труб или их непроходимости
- 49. Противопоказания для ЭКО Врожденные пороки развития или приобретенные деформации полости матки, при которых невозможна имплантация эмбрионов
- 50. Тесты 1. Вторичным бесплодием называют: 1)Бесплодие у женщин, имевших в анамнезе беременность 2)Бесплодие длительностью в два
- 51. Тесты 2. К маточным формам бесплодия не относится: 1) Синдром Шихана 2) Синдром Ашермана 3) Эндометриоз
- 52. Тесты 3. Для диагностики иммунологического бесплодия используют: 1)Определения антиспермальных антител в эндоцервикальной слизи 2)Определение антиовариальных антител
- 53. Тесты 4. Посткоитальный тест – это: 1)Проба Шуварского 2)Проба Курцрока-Миллера 3)Тест по Буво-Пальмеру
- 55. Скачать презентацию












































 Анемия. Классификация анемий
Анемия. Классификация анемий Артериялық гипертензияның этиологиясы, патогенезі және клиникалық көрінісі
Артериялық гипертензияның этиологиясы, патогенезі және клиникалық көрінісі Роль сестринского персонала в профилактике инфаркта миокарда
Роль сестринского персонала в профилактике инфаркта миокарда Prospects for the use of evidence-based medicine by General practitioners
Prospects for the use of evidence-based medicine by General practitioners Внезапная смерть. Лекция 8-1
Внезапная смерть. Лекция 8-1 ЭКГ. Основы гемодинамики
ЭКГ. Основы гемодинамики Воспалительные заболевания наружного и среднего уха
Воспалительные заболевания наружного и среднего уха Значение минеральной воды для человека
Значение минеральной воды для человека Пищевые добавки. Безопасность пищевых добавок
Пищевые добавки. Безопасность пищевых добавок Болезни слизистой ротовой полости
Болезни слизистой ротовой полости Симптоматика заболеваний органов дыхания
Симптоматика заболеваний органов дыхания Гигиенические требования к земельному участку, зданию ДОУ и планировке помещений
Гигиенические требования к земельному участку, зданию ДОУ и планировке помещений Кератиты. Лечение
Кератиты. Лечение Рахит у детей
Рахит у детей Современные представления о роли HLA в патогенезе гестозов
Современные представления о роли HLA в патогенезе гестозов Система здравоохранения США. Принцип равных возможностей
Система здравоохранения США. Принцип равных возможностей Зубы верхней и нижней челюстей
Зубы верхней и нижней челюстей Врожденная дисфункция коры надпочечников
Врожденная дисфункция коры надпочечников Аяқтағы қанайналымның бұзылу белгілерін ерте диагностикалау және алдын алу
Аяқтағы қанайналымның бұзылу белгілерін ерте диагностикалау және алдын алу Инфекции, связанные с оказанием медицинской помощи (ИСМП). Занятие 3
Инфекции, связанные с оказанием медицинской помощи (ИСМП). Занятие 3 Препараты кальция, препараты бисфосфонатов, препарат пролиа
Препараты кальция, препараты бисфосфонатов, препарат пролиа Выхаживание детей с экстремально низкой массой тела
Выхаживание детей с экстремально низкой массой тела Влияние алкоголя на эмбриональное развитие плода
Влияние алкоголя на эмбриональное развитие плода Чернігівський центр соціальної реабілітації дітей-інвалідів “Відродження”
Чернігівський центр соціальної реабілітації дітей-інвалідів “Відродження” Туберкулез твердого и мягкого нёба
Туберкулез твердого и мягкого нёба Повреждения и заболевания мочеполовых органов
Повреждения и заболевания мочеполовых органов Трофобластические опухоли
Трофобластические опухоли Методы исследования больных с заболеваниями печени и желчевыводящих путей, поджелудочной железы
Методы исследования больных с заболеваниями печени и желчевыводящих путей, поджелудочной железы