Слайд 2

Общая частота осложнений составляет около 12%. Частота осложнений соответствует глубине деструктивных
изменений в отростке.
Слайд 3

КЛАССИФИКАЦИЯ ОСЛОЖНЕНИЙ
1. Аппендикулярный инфильтрат.
2. Периаппендикулярный абсцесс.
3. Перитонит.
4. Абсцесс
дугласова пространства.
5. Межкишечные, забрюшинные, поддиафрагмальные абсцессы.
6. Пилефлебит и абсцессы печени.
7. Сепсис.
8. Нагноение операционной раны.
Слайд 4
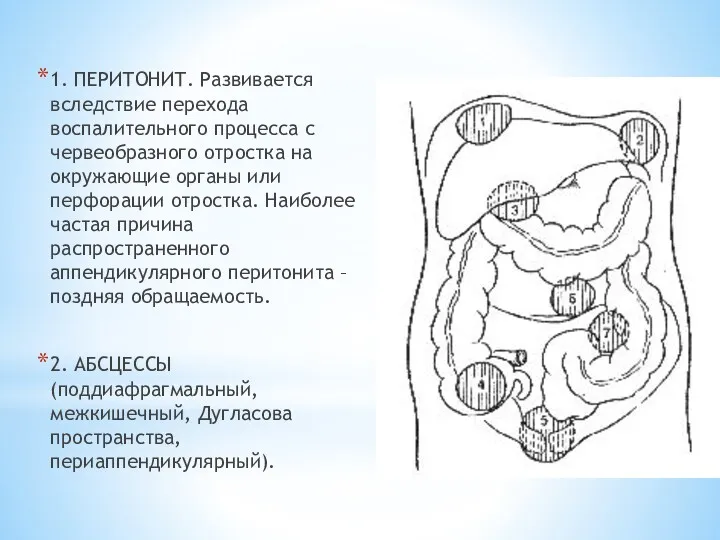
1. ПЕРИТОНИТ. Развивается вследствие перехода воспалительного процесса с червеобразного отростка на
окружающие органы или перфорации отростка. Наиболее частая причина распространенного аппендикулярного перитонита – поздняя обращаемость.
2. АБСЦЕССЫ (поддиафрагмальный, межкишечный, Дугласова пространства, периаппендикулярный).
Слайд 5

Клиника абсцессов:
1. ПОДДИАФРАГМАЛЬНЫЙ
- лихорадка, ознобы;
- боли в надключичной области;
-
тахикардия;
- сглаженность, расширение нижних межреберных промежутков, отставание половины грудной клетки при дыхании;
- Межреберные промежутки на уровне 9 - 11 ребер над областью абсцесса выбухают (симптом В. Ф. Войно-Ясенецкого), пальпация рёбер резко болезненна, перкуторно - притупление вследствие реактивного плеврита, или тимпанит над областью газового пузыря при газосодержащих абсцессах.
- лейкоцитоз со сдвигом формулы влево;
- рентгенологически – выпот в плевральной полости, высокое стояние купола диафрагмы и ограничение его подвижности; уровень над диафрагмой.
Лечение заключается во вскрытии, опорожнении и дренировании гнойника внеплевральным, внебрюшинным доступом, реже через брюшную или плевральную полость. В связи с совершенствованием методов ультразвуковой диагностики абсцессы могут быть дренированы путем проведения в их полость одно- или двухпросветных трубок через троакар под контролем УЗИ.
Слайд 6

Слайд 7

Клиника абсцессов:
2. МЕЖКИШЕЧНЫЙ
– стихание общих и нарастание локальных болей;
- напряжение
мышц не разлитое, а ограниченное или отсутствует;
- проявление опухолевидного образования пальпаторно;
- притупление перкуторного звука над «опухолью»;
- температура постепенно ступенеобразно повышается, иногда с вечерними подъемами и ознобами;
- пульс соответствует температуре;
- кровь – лейкоцитоз со сдвигом формулы влево.
Межкишечные абсцессы, прилежащие к передней брюшной стенке и спаянные с париетальной брюшиной вскрывают внебрюшинным способом или дренируют под контролем УЗИ. Наличие множественных абсцессов и глубокое их расположение является показанием к лапаротомии, опорожнению и дренированию гнойников после предварительного отграничения тампонами от свободной брюшной полости.
Слайд 8

Клиника абсцессов:
3. ТАЗОВЫЙ
-повышение температуры, озноб;
- частые позывы на стул, слизь
в стуле; позднее – зияние сфинктера, недержание кала и газов;
- дизурические расстройства;
- учащение пульса;
- лейкоцитоз, сдвиг формулы влево;
- при ректальном исследовании – нависание передней стенки прямой кишки, инфильтрат;
- повышение температуры в прямой кишке более чем на 1,5 градуса по сравнению с температурой тела.
Операция - вскрытие через прямую кишку и дренирование полости абсцесса.
Слайд 9

Слайд 10

АППЕНДИКУЛЯРНЫЙ ИНФИЛЬТРАТ. Это спаечный конгломерат воспалительного характера образованный червеобразным отростком, большим
сальником, слепой кишкой, петлями тонкой кишки, париетальной брюшиной; иногда органами малого таза, сигмовидной кишкой. Образуется в основном у детей старшего возраста (10-14 лет) на 3-5 день от начала. ДИАГНОСТИКА инфильтрата не представляет трудностей и состоит из характерных данных анамнеза: проявлению образования в правой подвздошной области предшествует приступ болей в животе с характерным симптомом Волковича – Кохера, однократной рвотой и повышением температуры последующим уменьшением или полным исчезновением болей, при сохраненной субфебрильной температуре. При объективном обследовании – живот мягкий, участвует в дыхании, напряжение мышц и симптомы раздражения брюшины отсутствуют. Иногда бывают положительные симптомы Ровзинга и Ситковского. В правой подвздошной области пальпируется плотное малоболезненное и малоподвижное образование с более или менее четкими контурами.
В клиническом течении следует различать 2 стадии:
I стадия - отграничение воспаления и образования инфильтрата. Состояние ребенка средней тяжести. Боль в животе стихает. Держится повышенная температура тела (38-39 градусов). В правой подвздошной области прощупывается плотное болезненное образование без четких границ. Продолжительность данной стадии 12-14 дней.
II стадия - обратное развитие аппендикулярного инфильтрата. Состояние ребенка улучшается, активность его повышается. Значительно уменьшаются боли в животе. В правой подвздошной области прощупывается плотное, малоболезненны образования с четкими границами. Дальнейшее развитие инфильтрата может закончиться его рассасыванием (через 3-4 недели от начала заболевания) или образованием аппендикулярного абсцесса с ухудшением состояния ребенка.
Слайд 11

ЛЕЧЕНИЕ инфильтрата при отсутствии признаков абсцедирования (флюктуация, четкость контуров, повышение температуры
с ознобами, локализация болевого синдрома в центре инфильтрата, интоксикация) – консервативное: постельный режим; холод локально до нормализации температуры; щадящая диета, не вызывающая усиления перистальтики и процессов брожения; антибиотики – аминогликозиды, полусинтетические пенициллины; физиолечение (УВЧ, УЗВ, Э/форез с лидазой и т.д.) назначается после стихания острого воспаления; оперативное лечение выполняется после рассасывания инфильтрата(через 1,5 -2 месяца, иногда не выписывая больного из клиники); абсцедирование инфильтрата является показанием к экстренной операции, заключающейся в санации брюшной полости (если произошел прорыв гнойника в брюшную полость), дренировании абсцесса. Аппендэктомию не выполняют, если это сопряжено с грубым выделением его из сращений.
Слайд 12

Клиника абсцессов:
4. АППЕНДИКУЛЯРНЫЙ
Как только установлены симптомы нагноения аппендикулярного инфильтрата, показана срочная
операция. Промедление с операцией угрожает прорыву гнойника в свободную брюшную полость и развитием перитонита или прорывом в соседние органы (кишку, мочевой пузырь), в забрюшинное пространство, либо через брюшную стенку наружу. Симптомами нагноения аппендикулярного инфильтрата будут: размягчение уплотнения, гектическря температура, усиление болей в животе, появление симптомов раздражения брюшины, резкое повышение лейкоцитоза и СОЭ, в некоторых случаях выявляются рентгенологические данные об образовании гнойника в брюшной полости.
Слайд 13

Аппендикулярный перитонит
Апендикулярний перитонит - распространенный перитонит, развивающийся при деструктивных формах аппендицита вследствие
распространения воспалительного процесса на брюшину. Распространенность аппендикулярного перитонита
Апендикулярний перитонит наблюдается у 5% детей с острым аппендицитом. Патогенез аппендикулярного перитонита
Развитие перитонита происходит при перфорации аппендикса или повышении проницаемости стенки отростка для микроорганизмов. Клиника аппендикулярного перитонита
При аппендикулярном перитоните наблюдается усиление симптоматики воспалительного процесса в брюшной полости (бурное - при перфорации или постепенное). Поведение ребенка меняется с усилением интоксикации - беспокойство меняется на апатия, адинамия. Наблюдаются диспепсические явления - отказ от пищи, рвота, жидкий стул. Температура тела повышается до 40 градусов. Боль усиливается и распространяется на весь живот. Живот - вздут, не участвует в акте дыхания. Пальпация брюшной стенки резко болезненна. Напряжение мышц брюшной стенки, положительный симптом дозированной перкуссии и симптом Щеткина - Блюмберга наблюдаются во всех отделах.
Слайд 14

Диагностика аппендикулярного перитонита: в анализах крови - лейкоцитоз с резким сдвигом
формулы влево, токсическая зернистость нейтрофилов (возможна и лимфопения). Биохимия крови - декомпенсированный метаболический ацидоз. При обзорной рентгенографии брюшной полости - многочисленные чаши Клойбера вследствие пареза кишечника или тотальное затемнение брюшной полости.
Лечение должно включать:
1. Предоперационную подготовку.
2. Оперативное удаление аппендикса и эвакуацию экссудата с санацией брюшной полости.
3. Послеоперационное консервативное лечение включает:
а) обезболивание;
b) противовоспалительную терапию (антибиотикотерапии 10-15 дней, борьбу с парезом кишечника);
c) детоксикационную терапию, парентеральное питание 2-3 дня;
d) профилактику осложнений (физиотерапию).













 Общение в сестринском деле
Общение в сестринском деле Введение. Нозология
Введение. Нозология Ісік жасушаларын зерттеу
Ісік жасушаларын зерттеу Анемия. Морфологическая классификация
Анемия. Морфологическая классификация Лейкозы, лейкоцитозы, лейкопении
Лейкозы, лейкоцитозы, лейкопении Мектеп жасындағы балалардың күнтізбелік тәртібі. Алты жастағы балаларды оқытуды гигиеналық ұйымдастыру қағидалары
Мектеп жасындағы балалардың күнтізбелік тәртібі. Алты жастағы балаларды оқытуды гигиеналық ұйымдастыру қағидалары Тістің қатты тіндерінің тісжегі емес ақаулар. Тістер шыққанға дейін және шыққаннан кейін пайда болатын тісжегі емес ақаулар
Тістің қатты тіндерінің тісжегі емес ақаулар. Тістер шыққанға дейін және шыққаннан кейін пайда болатын тісжегі емес ақаулар Зәр шығару жүйесі
Зәр шығару жүйесі Осложнения и ошибки при лечении кариеса зубов. Их предупреждение
Осложнения и ошибки при лечении кариеса зубов. Их предупреждение Методика занятий физическими упражнениями при дисплазии тазобедренного сустава
Методика занятий физическими упражнениями при дисплазии тазобедренного сустава Технологии таблетирования
Технологии таблетирования Опыт применения сфокусированной ударно-волновой терапии в лечении патологии опорно-двигательного аппарата
Опыт применения сфокусированной ударно-волновой терапии в лечении патологии опорно-двигательного аппарата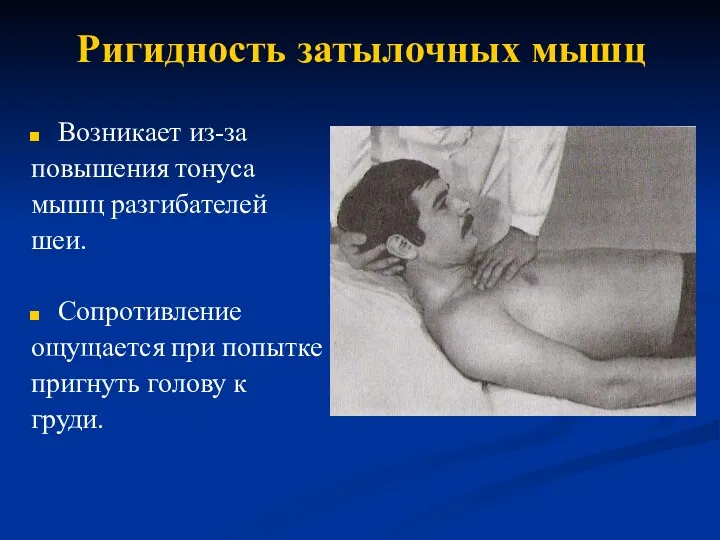 Ригидность затылочных мышц
Ригидность затылочных мышц Заболевания пародонта
Заболевания пародонта Методы исследования молочных желез женщины
Методы исследования молочных желез женщины Ovarian apoplexy. Anemic form
Ovarian apoplexy. Anemic form Отделение сосудистой хирургии. РСЦ Ярославской области
Отделение сосудистой хирургии. РСЦ Ярославской области Сестринский уход при клинических формах туберкулеза легких у взрослых
Сестринский уход при клинических формах туберкулеза легких у взрослых Етеккір алды синдром
Етеккір алды синдром Искусственная вентиляция легких
Искусственная вентиляция легких Виды массажа
Виды массажа Профилактика ОРВИ и гриппа, внебольничных пневмоний
Профилактика ОРВИ и гриппа, внебольничных пневмоний Нарушение ритма у детей
Нарушение ритма у детей Учетно-отчетная документация и оценка показателей. МКБ 10
Учетно-отчетная документация и оценка показателей. МКБ 10 Организация медицинского обеспечения мотострелковой (танковой, механизированной) бригады в наступлении
Организация медицинского обеспечения мотострелковой (танковой, механизированной) бригады в наступлении Заикание в дошкольном возрасте
Заикание в дошкольном возрасте Заболевания желчного пузыря
Заболевания желчного пузыря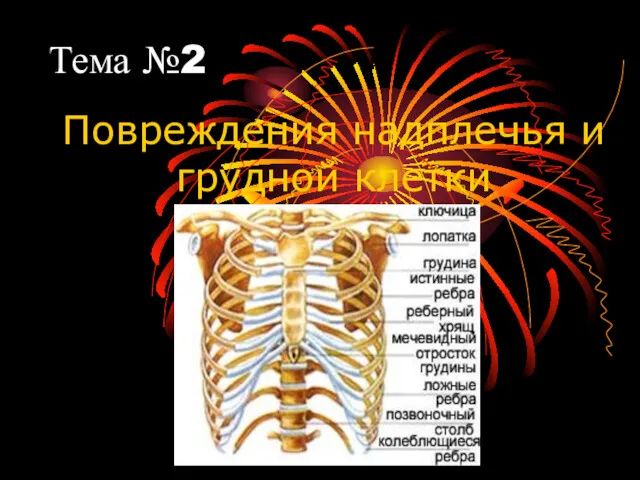 Повреждения надплечья и грудной клетки
Повреждения надплечья и грудной клетки