Слайд 2

ОСТРЫЕ ПНЕВМОНИИ
Острые пневмонии — группа различных по этиологии, патогенезу и морфологической
характеристике острых инфекционных воспалительных заболеваний легких с преимущественным поражением респираторных отделов и наличием внутриальвеолярного экссудата.
Наиболее часто вызываются бактериями, микоплазмами и вирусами.
По клинико-морфологическим особенностям выделяют крупозную (долевую) пневмонию, бронхопневмонию (очаговую) и интерстициальную пневмонию.
Слайд 3

КРУПОЗНАЯ ПНЕВМОНИЯ
Крупозная пневмония — это инфекционно-аллергическое заболевание.
Является самостоятельной нозологической формой.
Возбудитель —
пневмококки 1-го, 2-го и 3-го типов, редко — клебсиелла (диплобацилла Фридлендера).
В патогенезе большое значение имеет реакция гиперчувствительности немедленного типа.
Характерно поражение альвеол всей доли одновременно при сохранении бронхов интактными.
Всегда сопровождается фибринозным плевритом (плевропневмония).
Слайд 4

Стадии крупозной пневмонии.
1. Стадия прилива (микробного отека).
•1-е сутки: отмечается полнокровие капилляров, в
альвеолах серозный экссудат, содержащий большое
количество микробов.
Слайд 5

Стадии крупозной пневмонии.
2. Стадия красного опеченения.
2-е сутки.
Микроскопическая картина: альвеолы заполнены экссудатом, состоящим
из фибрина и эритроцитов.
Макроскопическая картина: пораженная доля увеличена, плотная (опеченение), красного цвета, на плевре фибринозные наложения (фибринозный плеврит).
Слайд 6

Стадии крупозной пневмонии.
3. Стадия серого опеченения.
4 —6-е сутки.
Микроскопическая картина: капилляры
запустевают, в альвеолярном
экссудате — фибрин, лейкоциты, макрофаги, на плевре фибринозные наложения.
Макроскопическая картина: пораженная доля увеличена, плотная, на разрезе зернистая, однородного вида, серого цвета.
Слайд 7

Стадии крупозной пневмонии.
4. Стадия разрешения.
9— 11-е сутки: расплавление и резорбция фибринозного экссудата
с помощью нейтрофилов и макрофагов.
Слайд 8

ОСЛОЖНЕНИЯ ПНЕВМОНИИ
1. Легочные.
а. Карнификация (организация экссудата в просвете
альвеол).
б. Абсцесс легкого.
в. Гангрена (влажная).
2. Внелегочные.
Возникают при лимфогенном или
гематогенном распространении инфекта.
Включают гнойный медиастинит, перикардит, перитонит, гнойный артрит, острый язвенный эндокардит (чаще трехстворчатого клапана), гнойный менингит, абсцесс головного мозга.
Причины смерти (летальность составляет около 3 %): Смерть наступает от острой сердечно-легочной недостаточности или гнойных осложнений.
Слайд 9

БРОНХОПНЕВМОНИЯ (ОЧАГОВАЯ ПНЕВМОНИЯ)
Составляет основную массу острых пневмоний.
Полиэтиологична. Наиболее часто возбудителями являются
бактерии: пневмококки, стафилококки, стрептококки, синегнойная палочка и др.
Может возникать как внутрибольничная инфекция у ослабленных больных, вызывается, как правило, грамотрицательными микроорганизмами (клебсиелла, синегнойная и кишечная палочка) и золотистым стафилококком .
Слайд 10

БРОНХОПНЕВМОНИЯ
В зависимости от особенностей патогенеза аутоинфекционная бронхопневмония может быть аспирационной, гипостатической,
послеоперационной, а также развивающейся на фоне иммунодефицита.
Чаще является осложнением других заболеваний. Бронхопневмонию новорожденных и стариков, а также некоторые этиологические варианты бронхопневмонии (например, легионеллезные) можно рассматривать как самостоятельные нозологические формы.
Слайд 11

БРОНХОПНЕВМОНИЯ
Морфологические проявления.
Первоначально поражаются бронхи. Воспаление на альвеолы распространяется со стенки бронха
нисходящим путем при эндобронхите либо перибронхиально при панбронхите или деструктивном бронхиолите.
Экссудат может быть серозным, гнойным, геморрагическим, смешанным.
По распространенности процесса выделяют ацинозную, дольковую, сливную дольковую, сегментарную, милиарную пневмонии.
Слайд 12

ОСЛОЖНЕНИЯ
Осложнения бронхопневмонии.
Карнификация (пневмосклероз).
Образование абсцессов.
Плеврит с возможным развитием эмпиемы плевры.
Слайд 13

Особенности некоторых часто встречающихся бактериальных бронхопневмоний
Пневмококковая пневмония.
Чаще встречается у пожилых и
ослабленных больных,
особенно с сердечно-легочной патологией (гипостатическая пневмония). Часто осложняется эмпиемой плевры.
Слайд 14

СТАФИЛОККОКОВАЯ ПНЕВМОНИЯ
Стафилококковая пневмония (Staphylococcus
aureus).
Обычно возникает как осложнение респираторных вирусных инфекций (грипп
и др.).
Часто развивается у наркоманов при внутривенном заносе инфекта, а также у ослабленных пожилых больных хроническими легочными заболеваниями.
Характерно абсцедированне, развитие эмпиемы плевры, часто служит источником септикопиемии.
Слайд 15

СТРЕПТОКОККОВАЯ ПНЕВМОНИЯ
Стрептококковая пневмония.
Обычно является осложнением вирусных инфекций — гриппа и кори.
Характерно
поражение нижних долей.
В ряде случаев возникают острые абсцессы и бронхоэктазы.
Слайд 16

Пневмония, вызываемая синегнойной палочкой.
Пневмония, вызываемая синегнойной палочкой.
Одна из наиболее часто встречающихся
внутрибольничных инфекций.
Характерны абсцедирование и плеврит.
При гематогенном заносе инфекта в легкие (обычно из обширных нагноившихся ран) характерны коагуляционный некроз и геморрагический компонент.
Прогноз плохой.
Слайд 17

ИНТЕРСТИЦИАЛЬНАЯ ПНЕВМОНИЯ
Воспаление развивается преимущественно в альвеолярных перегородках с вторичным накоплением экссудата
в просветах альвеол. Синонимы: альвеолит, пневмонит.
Процесс может быть диффузным или ограниченным.
Вызывается определенными возбудителями: вирусами, грибами, микоплазмами, хламидиями (орнитозы), риккетсиями (Ку-лихорадка-пневмориккетсиоз), пневмо-цистами.
Слайд 18

ВИРУСНАЯ ПНЕВМОНИЯ
а. Вирусная пневмония.
Наиболее распространена в детском возрасте.
Чаще вызывается вирусами гриппа, парагриппа,
респи-раторно-синцитиальным вирусом, аденовирусом (см. «Воздушно-капельные инфекции»).
Характерна гиперплазия альвеолярного эпителия с образованием гигантских клеток, различающихся по своему виду при разных заболеваниях, возможна плоскоклеточная метаплазия бронхиолярного эпителия.
Часто осложняется вторичной бактериальной инфекцией .
Слайд 19

ВИРУСНАЯ ПНЕВМОНИЯ
К наиболее часто встречающимся при иммунодефицитных состояниях вирусным пневмониям относится
цитомегаловирусная пневмония (оппортунистическая инфекция). Для нее характерна преимущественно моно-нуклеарная инфильтрация альвеолярных перегородок, гиперплазия альвеолярного эпителия, появление крупных клеток с характерными внутриядерными включениями, в просветах альвеол серозная жидкость
Слайд 20

Микоплазменная пневмония.
Известна также под названием «атипичная пневмония» .
Одна из наиболее часто
встречающихся форм небактериальной пневмонии. Обычно возникает у детей и подростков.
Начало более незаметное, стертое, чем при бактериальных пневмониях.
Характеризуется воспалительным лимфоплазмоцитарным инфильтратом альвеолярных перегородок, гиперплазией альвеолярного эпителия, наличием внутриальвеолярных гиалиновых мембран, экссудат в просвете альвеол может отсутствовать, но часто сочетается с изменениями, характерными для бронхопневмонии: появлением лейкоцитов в просвете бронхиол и альвеол.
Слайд 21

РАК ЛЕГКОГО
• Среди злокачественных опухолей занимает первое место по показателям заболеваемости
и смертности мужчин в большинстве стран мира. Отличается плохим прогнозом.
Слайд 22

Классификация рака легкого
По макроскопической форме.
Бляшковидный.
Полипозный.
Эндобронхиальный диффузный.
Узловатый.
Разветвленный.
Узловато-разветвленный.
Полостной.
Пневмониеподобный.
Слайд 23

По микроскопическому виду (гистогенезу).
Плоскоклеточный (эпидермоидный), вариант его —
веретеноклеточный.
Мелкоклеточный: овсяноклеточный (лимфоцитопо-
добный), промежуточно-клеточный,
комбинированный.
Аденокарцинома: ацинарная, сосочковая, бронхиолоальвеолярная карцинома, солидная с продукцией слизи.
Крупноклеточный, варианты его — гигантоклеточный, светлоклеточный.
Железисто-плоскоклеточный рак.
Карциноидная опухоль.
Рак бронхиальных желез: аденоидно-кистозный рак,
мукоэпидермоидный рак и др.
Наиболее плохой прогноз при крупно- и мелкоклеточном раке.
Слайд 24

Бронхоальвеолярный рак легкого (5%)
Слайд 25

Прикорневой (центральный) рак
Развивается в крупных бронхах.
Предраковые процессы: плоскоклеточная метаплазия и
дисплазия бронхиального
эпителия на фоне хронического воспаления.
Рано возникают нарушения бронхиальной проходимости, что приводит к ателектазам и абсцессам легкого.
Основные методы диагностики: бронхоскопия с биопсией, цитологическое исследование мокроты, рентгенологическое исследование.
Преобладающие макроскопические формы: полипозный, узловатый, разветвленный, узловато-разветвленный.
Наиболее часто встречающиеся микроскопические
типы: плоскоклеточный и мелкоклеточный.
Слайд 26

Периферический рак
легкого
Часто развивается в рубце.
Основной метод диагностики — рентгенологический.
Преобладающие макроскопические формы:
узловатая,
узловато-разветвленная, полостная и пневмониеподоб-
ная.
Микроскопические формы разнообразны, преобладают
железистые карциномы, чаще встречается бронхиоло-
альвеолярный рак.
Слайд 27

Метастазирование рака легкого.
Первые метастазы обнаруживают в регионарных (перибронхиальных) лимфатических узлах.
Далее вовлекаются
бифуркационные, паратрахеальные, медиастинальные и шейные лимфатические узлы, может развиться карциноматоз плевры и брюшины.
Гематогенное метастазирование осуществляется преимущественно в печень, кости, надпочечники и головной мозг.


























 Аптечка. Природные лекарственные средства
Аптечка. Природные лекарственные средства Өнеркәсіптегі ескертпелі санитарлықэпидемиологиялық қадағалау кезеңдері
Өнеркәсіптегі ескертпелі санитарлықэпидемиологиялық қадағалау кезеңдері Легочная гипертензия
Легочная гипертензия ВИЧ-инфекция. Общие положения. Истинные и ложные пути передачи. Диагностика. Меры профилактики
ВИЧ-инфекция. Общие положения. Истинные и ложные пути передачи. Диагностика. Меры профилактики Ревматична лихоманка у дітей
Ревматична лихоманка у дітей Кардиомиопатии. Классификация КМП
Кардиомиопатии. Классификация КМП Краснуха - острая вирусная антропонозная инфекция
Краснуха - острая вирусная антропонозная инфекция Транспортная функция крови
Транспортная функция крови Основы учения об инфекции (часть 1)
Основы учения об инфекции (часть 1) Диабетическая фетопатия
Диабетическая фетопатия СП при раке желудка
СП при раке желудка Развитие ребенка до года
Развитие ребенка до года Правовые особенности предоставления платных услуг в здравоохранении
Правовые особенности предоставления платных услуг в здравоохранении Влияние электромагнитного излучения на живые организмы
Влияние электромагнитного излучения на живые организмы Лекция № 1. Место валеологии в системе наук
Лекция № 1. Место валеологии в системе наук СП при атеросклерозе
СП при атеросклерозе Груз наследственных болезней в популяциях человека
Груз наследственных болезней в популяциях человека Предмет, задачи, особенности анатомии, физиологии, гигиены как науки. Основные закономерности роста и развития организма
Предмет, задачи, особенности анатомии, физиологии, гигиены как науки. Основные закономерности роста и развития организма Заболевания и профилактика
Заболевания и профилактика Ауру туралы жалпы ілім (жалпы нозология)
Ауру туралы жалпы ілім (жалпы нозология) Фармакотерапія в офтальмології
Фармакотерапія в офтальмології Multiple pregnancy
Multiple pregnancy Оказание первой доврачебной помощи
Оказание первой доврачебной помощи Әріптестер арасындағы қарым-қатынастар
Әріптестер арасындағы қарым-қатынастар Тері аурулары. Сан есім және оның түрлері
Тері аурулары. Сан есім және оның түрлері Патологии беременности мелких домашних животных
Патологии беременности мелких домашних животных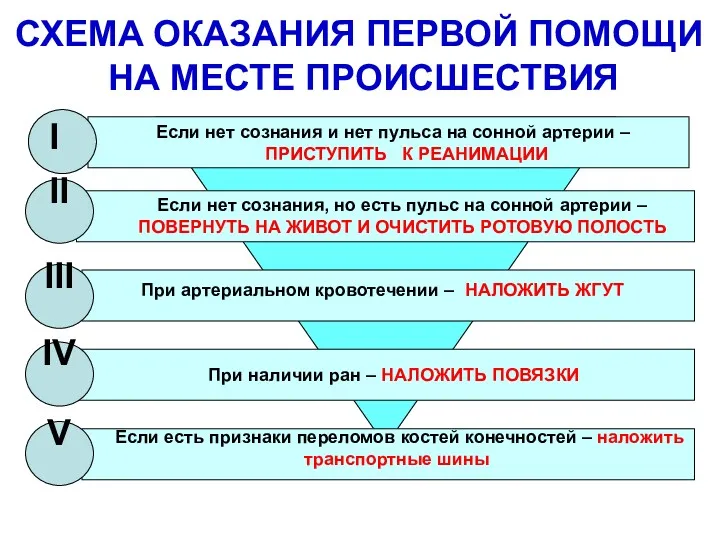 Схема оказания первой помощи на месте происшествия
Схема оказания первой помощи на месте происшествия Эндометриоз. Хроническая тазовая боль
Эндометриоз. Хроническая тазовая боль