Психофармкотерапия психических и поведенческих расстройств в процессе медицинской реабилитации презентация
Содержание
- 2. Классификация психофармакологических средств и общие принципы терапии Существуют химические, нейрофизиологические, электроэнцефалографические, фармакологические классификации психотропных средств. Однако,
- 3. Последние десятилетия ознаменовались значительным ростом новых психотропных средств, соединяющих различные психотропные эффекты с избирательностью действия на
- 4. Большинство клиницистов продолжают пользоваться классификацией, предложенной в 1969 г. научной группой ВОЗ. В соответствии с этой
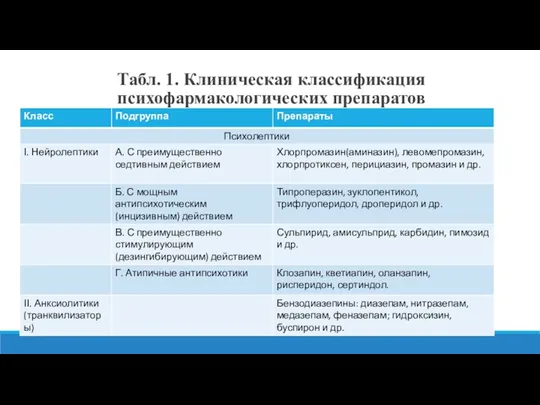
- 5. Табл. 1. Клиническая классификация психофармакологических препаратов
- 6. Табл. 1. Клиническая классификация психофармакологических препаратов
- 7. Табл. 1. Клиническая классификация психофармакологических препаратов
- 8. Основные принципы психофармакотерапии Эффективность лекарственной терапии психотропными средствами определяется соответствием выбора препарата клинической картине болезни, правильностью
- 9. 5.• В каждом последующем болезненном состоянии первичный выбор препаратов для данного пациента определяется имеющимися анамнестическими сведениями
- 10. Принципы лечения антипсихотическими лекарственными средствами (нейролептиками) Терапевтическое действие традиционных нейролептических средств определяется, главным образом, по клинике
- 11. Можно выделить четыре основных компонента действия нейролептиков в порядке возрастания: 1) седативное действие: аминазин – тизерцин
- 12. Табл. 2. Клиническая классификация современных антипсихотических средств по Мосолову (2004)
- 13. Самая обширная группа, выделенная по химическому строению, это производные фенотиазина (аминазин, пропазин, левомепромазин, дипразин, терален). Препараты
- 14. Показания. Психомоторное возбуждение, гипоманиакальные и маниакальные состояния, острые галлюцинаторно – бредовые синдромы, психозы с проявлениями агрессивности;
- 15. Противопоказания. Тяжелые депрессивные расстройства – препарат провоцирует и усугубляет симптомы депрессии; заболевания печени, почек (нефрит); нарушение
- 16. Побочные действия . Вялость, апатия, выраженные сонливость и слабость; головокружение; артериальная гипотензия; фотосенсибилизация и пигментация кожи;
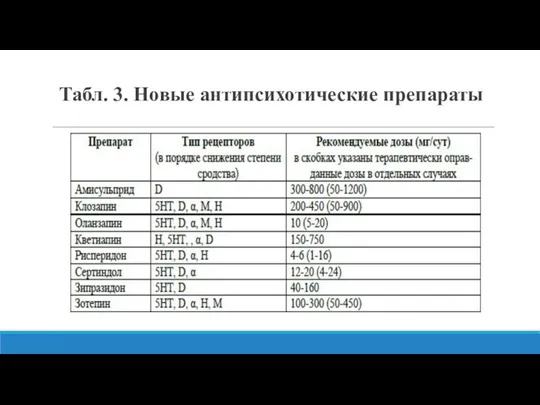
- 17. Старое и новое: сравнение эффективности I и II поколения антипсихотиков • Общая эффективность амисульприда, клозапина, оланзапина
- 18. Табл. 3. Новые антипсихотические препараты
- 24. Скачать презентацию















 Интенсивная терапия тяжелой преэклампсии и её осложнений: эклампсии, HELLP-синдрома и отслойки плаценты
Интенсивная терапия тяжелой преэклампсии и её осложнений: эклампсии, HELLP-синдрома и отслойки плаценты Будова та розвиток серця і артеріальних судин . Вади розвитку
Будова та розвиток серця і артеріальних судин . Вади розвитку Неврологический осмотр здорового новорожденного
Неврологический осмотр здорового новорожденного Общие понятия о строении скелетных мышц. Мышцы и фасции туловища. Мышцы спины, груди, живота. Диафрагма
Общие понятия о строении скелетных мышц. Мышцы и фасции туловища. Мышцы спины, груди, живота. Диафрагма Медицина Нового времени
Медицина Нового времени Головной мозг
Головной мозг Туберкулез. Исторический экскурс, клинические проявления, профилактика
Туберкулез. Исторический экскурс, клинические проявления, профилактика Ноцицепция и боль
Ноцицепция и боль Специфическая профилактика туберкулеза. Иммунодиагностика туберкулеза. Практическое занятие №3
Специфическая профилактика туберкулеза. Иммунодиагностика туберкулеза. Практическое занятие №3 Ожоги, отморожения, электротравмы
Ожоги, отморожения, электротравмы Фитотерапия при заболеваниях кишечника
Фитотерапия при заболеваниях кишечника Терінің саңырауқұлақты аурулары. Трихофития
Терінің саңырауқұлақты аурулары. Трихофития Основы формирования здоровья детей в подготовительном, внутриутробном периодах, в период новорожденности и грудного возраста
Основы формирования здоровья детей в подготовительном, внутриутробном периодах, в период новорожденности и грудного возраста Понятие опухоль, классификация новообразований, базовые механизмы канцерогенеза. Лекция 1
Понятие опухоль, классификация новообразований, базовые механизмы канцерогенеза. Лекция 1 Ұрықты антенатальды қорғау
Ұрықты антенатальды қорғау Комплекс упражнений для глаз
Комплекс упражнений для глаз Hypervitaminosis D
Hypervitaminosis D Пигментный обмен в норме и при патологии
Пигментный обмен в норме и при патологии Лекарства, или лекарственные средства,
Лекарства, или лекарственные средства, Средства против кашля
Средства против кашля Takayasu’s arteritis
Takayasu’s arteritis Артериальная гипертензия
Артериальная гипертензия Сердечно-легочная реанимация
Сердечно-легочная реанимация Здоровый образ жизни. Что такое здоровье?
Здоровый образ жизни. Что такое здоровье? Рациональное питание как фактор укрепления здоровья населения и здорового образа жизни
Рациональное питание как фактор укрепления здоровья населения и здорового образа жизни Heart pathology. (Subject 13)
Heart pathology. (Subject 13) ОРВИ и грипп
ОРВИ и грипп Разрыв межжелудочковой перегородки, как осложнение инфаркта миокарда
Разрыв межжелудочковой перегородки, как осложнение инфаркта миокарда