Содержание
- 2. СОДЕРЖАНИЕ I. Эпидемиология рака легких (РЛ): 1. Заболеваемость РЛ. 2. Смертность от РЛ. II. Этиология III.
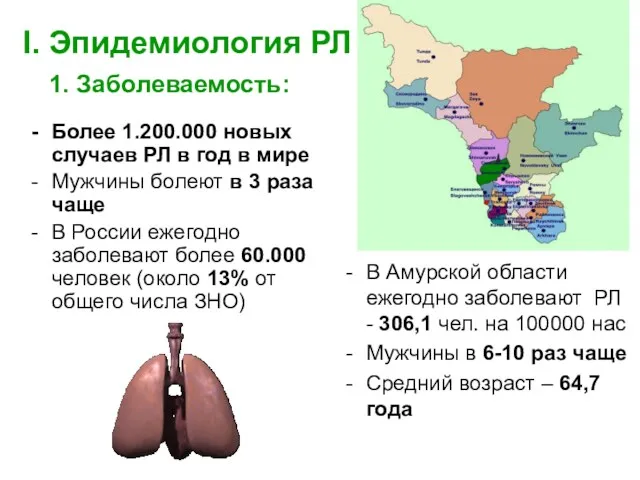
- 3. I. Эпидемиология РЛ 1. Заболеваемость: Более 1.200.000 новых случаев РЛ в год в мире Мужчины болеют
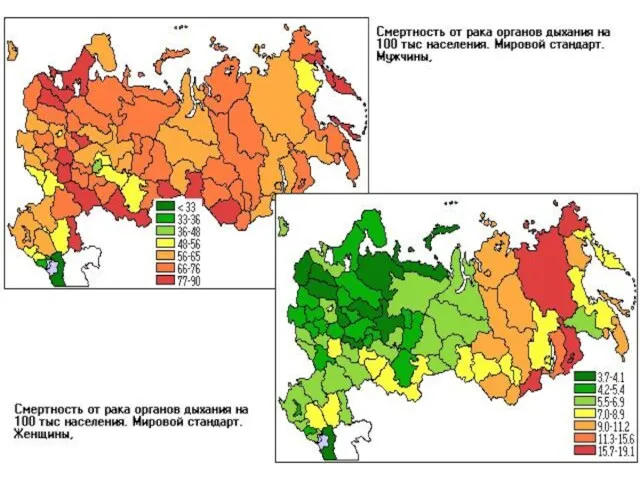
- 4. 2. Смертность от ЗНО: В мире каждый 20-й мужчина умирает от РЛ (более 1 млн человек);
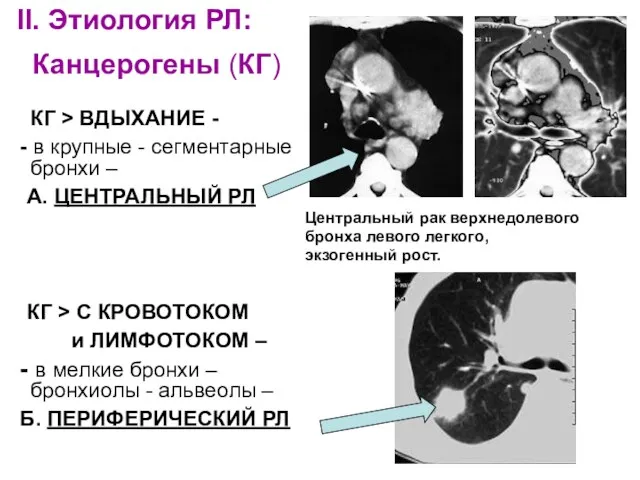
- 6. II. Этиология РЛ: Канцерогены (КГ) КГ > ВДЫХАНИЕ - - в крупные - сегментарные бронхи –
- 7. III. Факторы риска: 1.Курение: 90% - муж. 78% - жен. Сигареты – 94,1%; Папиросы – 4,0%;
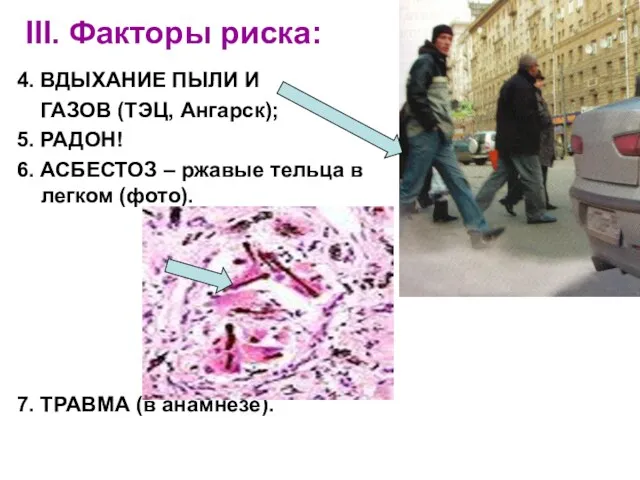
- 8. III. Факторы риска: 4. ВДЫХАНИЕ ПЫЛИ И ГАЗОВ (ТЭЦ, Ангарск); 5. РАДОН! 6. АСБЕСТОЗ – ржавые
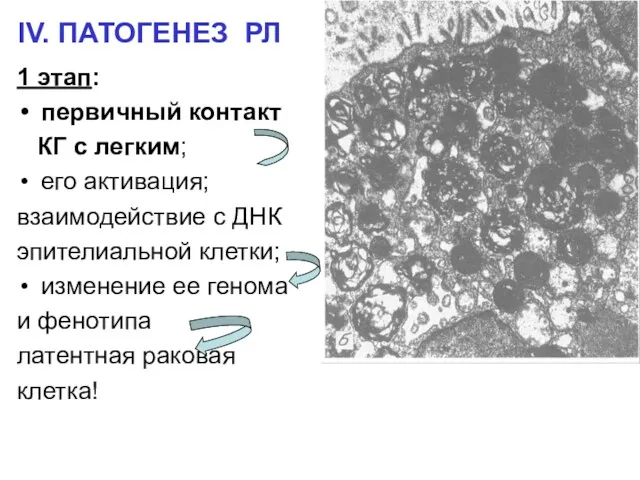
- 9. IV. ПАТОГЕНЕЗ РЛ 1 этап: первичный контакт КГ с легким; его активация; взаимодействие с ДНК эпителиальной
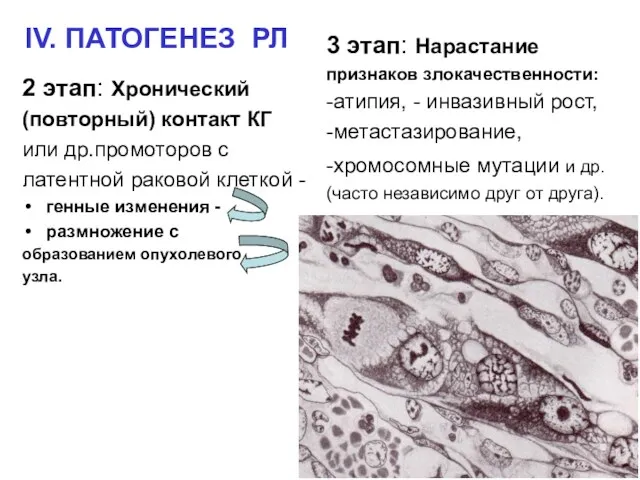
- 10. IV. ПАТОГЕНЕЗ РЛ 2 этап: Хронический (повторный) контакт КГ или др.промоторов с латентной раковой клеткой -
- 11. IV. Патогенез плоскоклеточного рака: 1. Повреждение зоны эпителия бронхов - расстройство лимфообращения - лимфостаз (хр. воспаление).
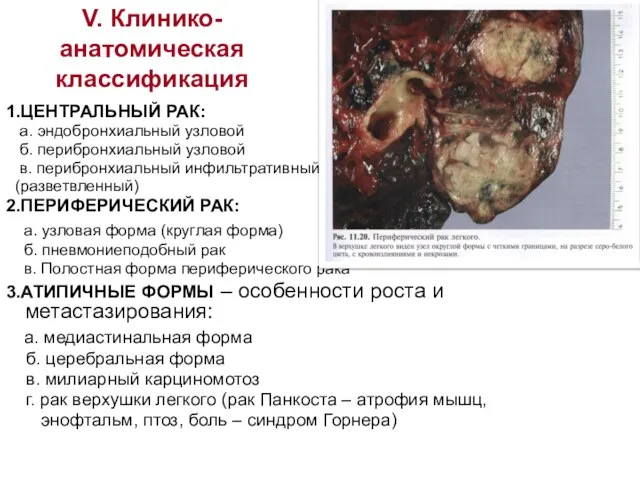
- 12. V. Клинико-анатомическая классификация 1.ЦЕНТРАЛЬНЫЙ РАК: а. эндобронхиальный узловой б. перибронхиальный узловой в. перибронхиальный инфильтративный (разветвленный) 2.ПЕРИФЕРИЧЕСКИЙ
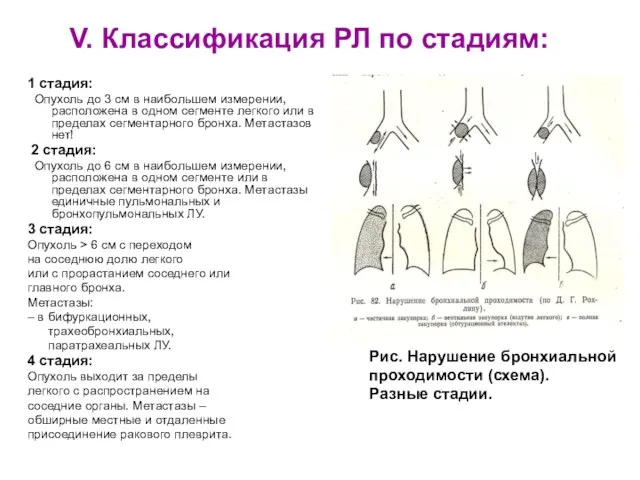
- 13. V. Классификация РЛ по стадиям 1 стадия: Опухоль до 3 см в наибольшем измерении, расположена в
- 14. V. Классификация РЛ по стадиям: 1 стадия: Опухоль до 3 см в наибольшем измерении, расположена в
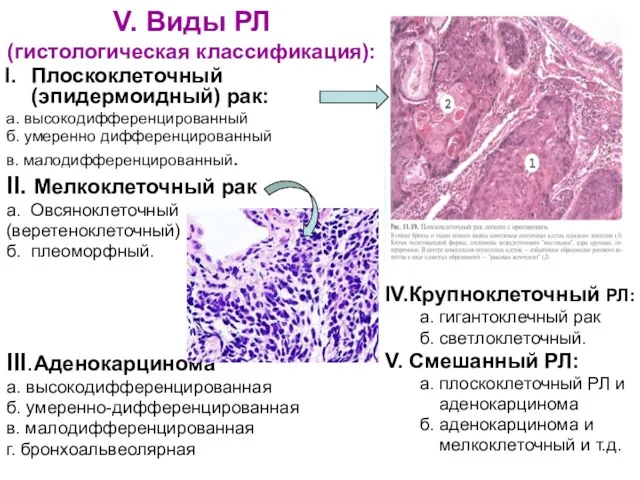
- 15. V. Виды РЛ (гистологическая классификация): Плоскоклеточный (эпидермоидный) рак: а. высокодифференцированный б. умеренно дифференцированный в. малодифференцированный. II.
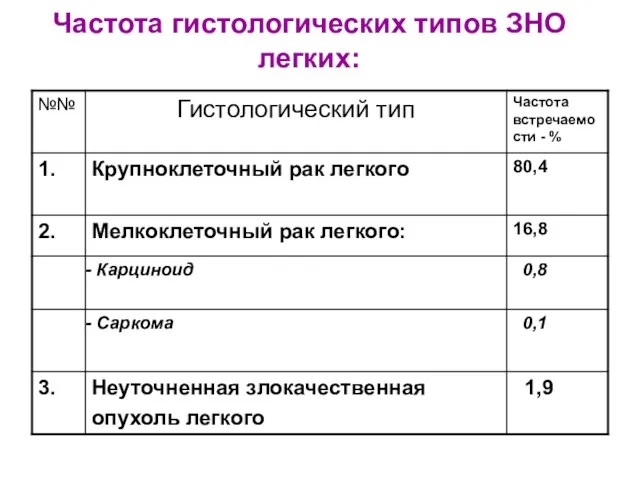
- 16. Частота гистологических типов ЗНО легких:
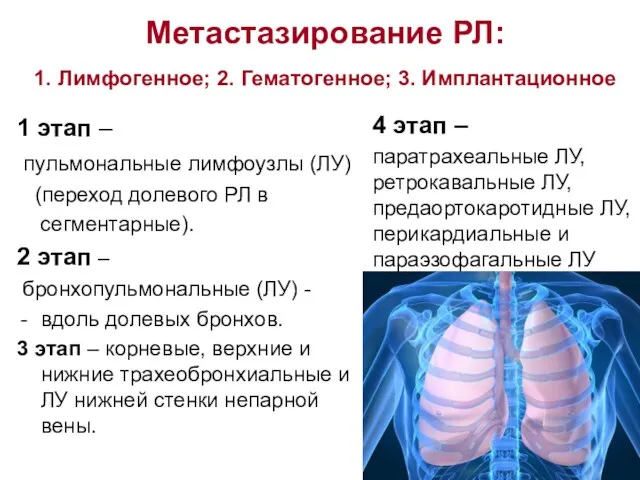
- 17. Метастазирование РЛ: 1. Лимфогенное; 2. Гематогенное; 3. Имплантационное 1 этап – пульмональные лимфоузлы (ЛУ) (переход долевого
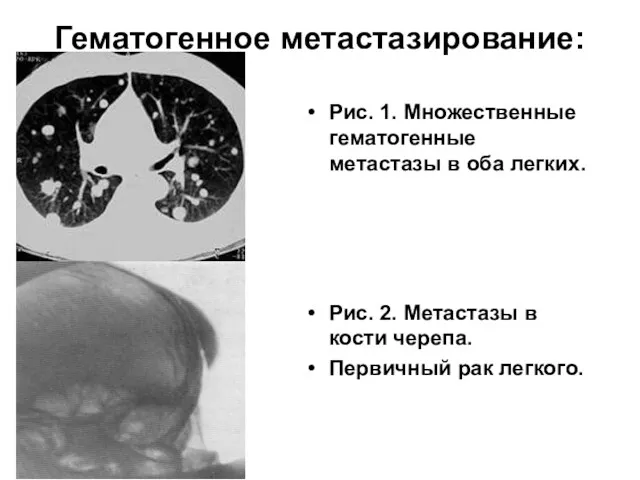
- 18. Гематогенное метастазирование: Рис. 1. Множественные гематогенные метастазы в оба легких. Рис. 2. Метастазы в кости черепа.
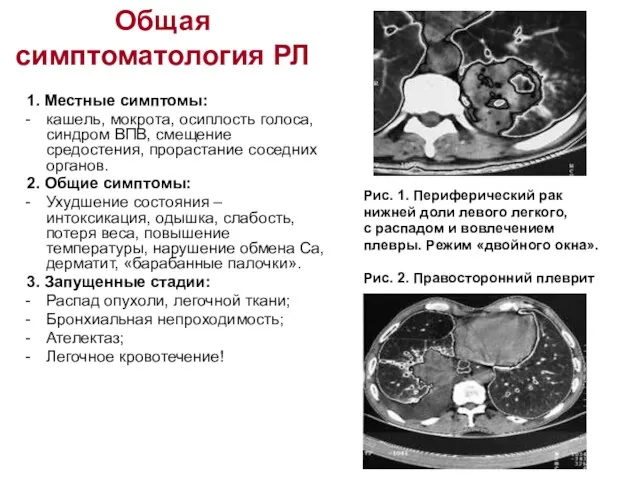
- 19. Общая симптоматология РЛ 1. Местные симптомы: кашель, мокрота, осиплость голоса, синдром ВПВ, смещение средостения, прорастание соседних
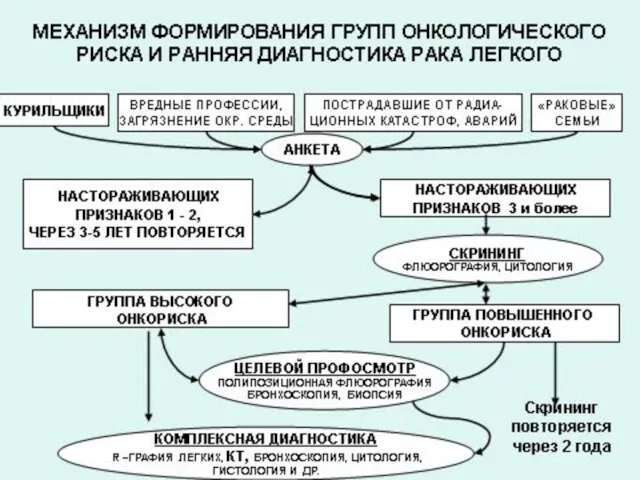
- 20. Критерии формирования групп риска по ЗНО: А. Отсутствие признаков легочного заболевания: а. Мужской пол и возраст
- 21. Диагностика РЛ Клиническое обследование Рентгенологическая диагностика Бронхоскопия Ультразвуковая диагностика Трансторакальная пункция
- 22. 1. Клиническое обследование Сопутствующие РЛ клинические признаки заболевания неспецифичны, весьма вариабельны, их проявление зависит от локализации
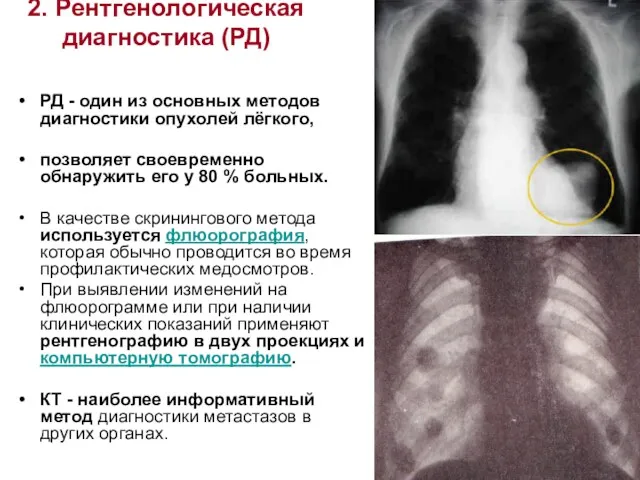
- 23. 2. Рентгенологическая диагностика (РД) РД - один из основных методов диагностики опухолей лёгкого, позволяет своевременно обнаружить
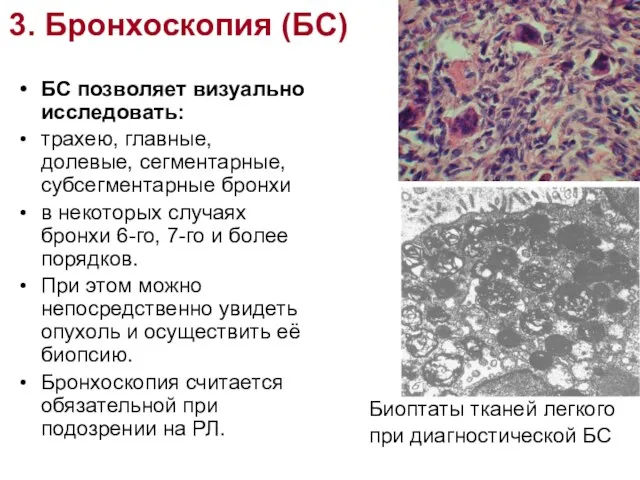
- 24. 3. Бронхоскопия (БС) БС позволяет визуально исследовать: трахею, главные, долевые, сегментарные, субсегментарные бронхи в некоторых случаях
- 25. 4. Трансторакальная биопсия (ТТБ) ТТБ-пункционная - применяется при невозможности проведения других методов (бронхоскопия, катетеризация бронхов, анализ
- 26. 5. Ультразвуковая диагностика (УД) УД – эффективна для выявления врастания опухоли в структуры стенки, масштабного затемнения
- 27. Лечение РЛ А. Хирургическое: 1. Радикальное, 2. Условно-радикальное, 3. Паллиативное 1. Радикальная операция - удаление всего
- 28. Б. Лучевая терапия Лучевое лечение РЛ при: неоперабельных формах, при отказе больного от операции, наличии противопоказаний
- 29. В. Химиотерапия Химиотерапия - при наличии противопоказаний к хирургическому и лучевому лечению. Назначаются следующие препараты: доксорубицинНазначаются
- 30. 3. Паллиативное лечение (ПЛ) ПЛ применяется, когда возможности лечения РЛ ограничены или исчерпаны. ПЛ направлено на
- 31. Реабилитация больных РЛ - комплексная : Направления: медицинская, профессиональная, социальная. Периоды реабилитации: 1 – долечебный –
- 32. П р о г н о з: Нелеченный рак лёгкого - гибель до 90 % больных
- 35. Скачать презентацию












 Медицина в период средних веков
Медицина в период средних веков Экстраинтестинальные проявления воспалительных заболеваний кишечника
Экстраинтестинальные проявления воспалительных заболеваний кишечника Радиационная безопасность персонала при работе источниками ионизирующих излучений
Радиационная безопасность персонала при работе источниками ионизирующих излучений Иммуногенетика. Открытие МНС
Иммуногенетика. Открытие МНС Причины и тактика ведения пациенток с трубно-перитонеальным бесплодием
Причины и тактика ведения пациенток с трубно-перитонеальным бесплодием Гестационный сахарный диабет
Гестационный сахарный диабет Первичный патронаж новорожденного
Первичный патронаж новорожденного Мутационная теория онкогенеза
Мутационная теория онкогенеза Антисептические и анальгетические лекарства
Антисептические и анальгетические лекарства Дитячі інфекційні хвороби
Дитячі інфекційні хвороби Клинические методы обследования детей в ортодонтии
Клинические методы обследования детей в ортодонтии Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7
Обезвреживание аммиака. Остаточный азот крови. Биохимия полости рта. Лекция 7 Патология опухолевого роста
Патология опухолевого роста Вопросы пола в проблеме биполярного расстройства
Вопросы пола в проблеме биполярного расстройства Жүйке - бұлшық еттік синапс және бұлшық ет аурулары. Орталық жүйке жүйесінің миелинсізденген аурулары
Жүйке - бұлшық еттік синапс және бұлшық ет аурулары. Орталық жүйке жүйесінің миелинсізденген аурулары Пролежни. Организация ухода
Пролежни. Организация ухода Полный съёмный зубной протез
Полный съёмный зубной протез Первичные бактериальные менингиты
Первичные бактериальные менингиты Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену
Әскери медицина туралы түсінік. Медицина қызметін ұйымдастыру және тактикасы, ғылыми тұрғыда және пән ретінде оқып үйрену Лечение кислотозависимых заболеваний в условиях резистентности Helicobacter pylori
Лечение кислотозависимых заболеваний в условиях резистентности Helicobacter pylori Эпителиальные злокачественные опухоли поджелудочной железы
Эпителиальные злокачественные опухоли поджелудочной железы Жировые дистрофии (липидозы)
Жировые дистрофии (липидозы) Клинические рекомендации пациенту с заболеванием мочеполовой системы. Тактика ведения пациента на уровне ПМСП
Клинические рекомендации пациенту с заболеванием мочеполовой системы. Тактика ведения пациента на уровне ПМСП Организация работы по профилактике ВИЧ/СПИДа в молодежной среде
Организация работы по профилактике ВИЧ/СПИДа в молодежной среде Организация медицинского освидетельствования граждан при постановке их на воинский учёт
Организация медицинского освидетельствования граждан при постановке их на воинский учёт Анатомия мозжечка и корковых узлов мозга
Анатомия мозжечка и корковых узлов мозга Болезнь Гентингтона
Болезнь Гентингтона Роль анаэробной инфекции в развитии гнойно-воспалительных заболеваний челюстно-лицевой области
Роль анаэробной инфекции в развитии гнойно-воспалительных заболеваний челюстно-лицевой области