Содержание
- 2. Эффективная реанимация новорожденного – единственное вмешательство, которое может улучшить исход
- 3. ПРИЗНАКИ ЖИВОРОЖДЁННОСТИ Самостоятельное дыхание Сердцебиение Пульсация пуповины Произвольное движение мышц При отсутствии всех четырех признаков ребенок
- 4. ФАКТОРЫ РИСКА: Антенатальные факторы: Диабет у матери, гипертензия во время беременности, хроническая гипертензия, резус-изосенсибилизация, привычное невынашивание,
- 5. РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ Каждый новорожденный имеет право на реанимацию! Успех и качество реанимации зависит от опыта и
- 6. Реанимация новорожденного не может быть неожиданной и (или) импровизованной!
- 7. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ Ответственное лицо за подготовку и уход реанимационного места в родильном зале: акушерка или врач
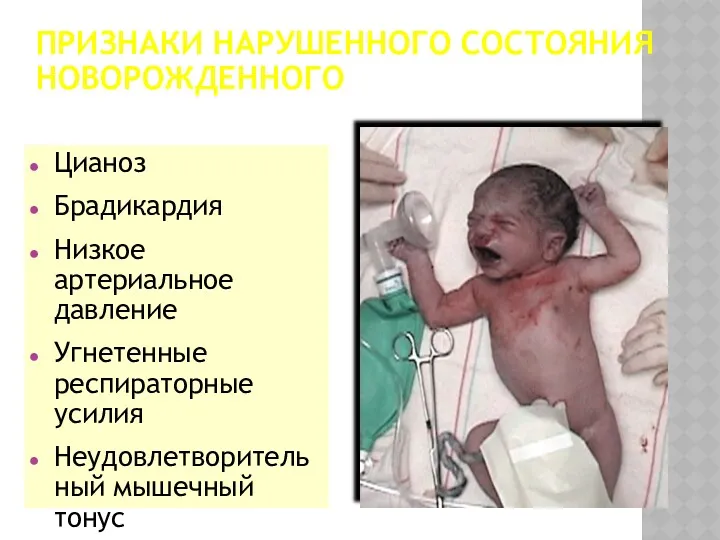
- 8. ПРИЗНАКИ НАРУШЕННОГО СОСТОЯНИЯ НОВОРОЖДЕННОГО Цианоз Брадикардия Низкое артериальное давление Угнетенные респираторные усилия Неудовлетворительный мышечный тонус
- 9. МЕСТО ДЛЯ РЕАНИМАЦИЯ НОВОРОЖДЕННЫХ Должно быть хорошо освещено и подогрето; Место для удобной работы 2-3 человек
- 10. ПОДГОТОВКА ПЕРСОНАЛА И ОБОРУДОВАНИЯ ДЛЯ РЕАНИМАЦИИ Проведите обучение с тем, чтобы на каждых родах присутствовало лицо,
- 11. ПЕРВЫЕ ШАГИ Есть ли меконий в околоплодных водах? Дышит/плачет ли ребенок? Активный или вялый (каков мышечный
- 12. НАРУШЕНИЕ НОРМАЛЬНОЙ АДАПТАЦИИ: АПНОЭ Первичное апноэ Незамедлительные дыхательные попытки Отсутствие дыхания Снижение частоты сердечных сокращений Артериальное
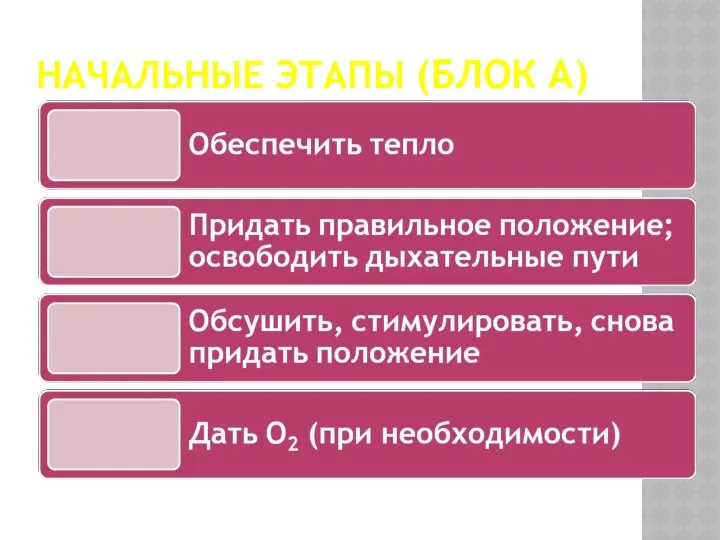
- 13. НАЧАЛЬНЫЕ ЭТАПЫ (БЛОК A)
- 14. ОБЕСПЕЧЬТЕ ТЕПЛО Предотвратите потерю тепла за счет Укладки новорожденного под теплоизлучатель Тщательного обсушивания Удаления влажных полотенец
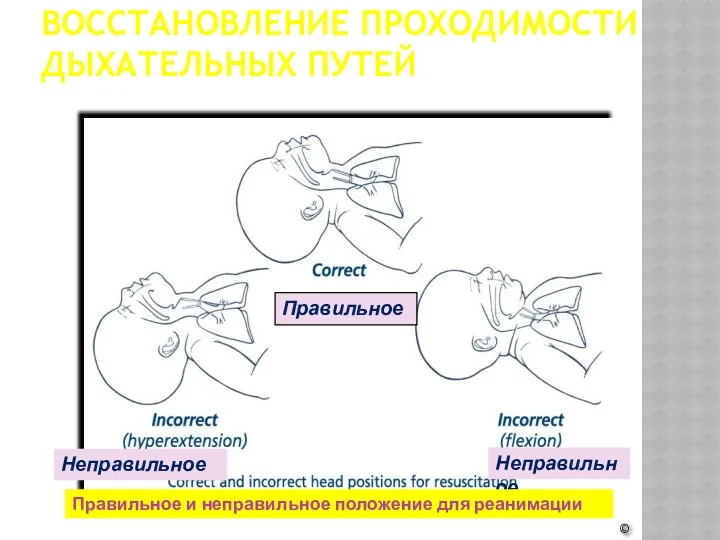
- 15. ВОССТАНОВЛЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ Обеспечьте проходимость дыхательных путей за счет Придания положения на спине или на
- 16. ВОССТАНОВЛЕНИЕ ПРОХОДИМОСТИ ДЫХАТЕЛЬНЫХ ПУТЕЙ © Правильное Неправильное Неправильное Правильное и неправильное положение для реанимации
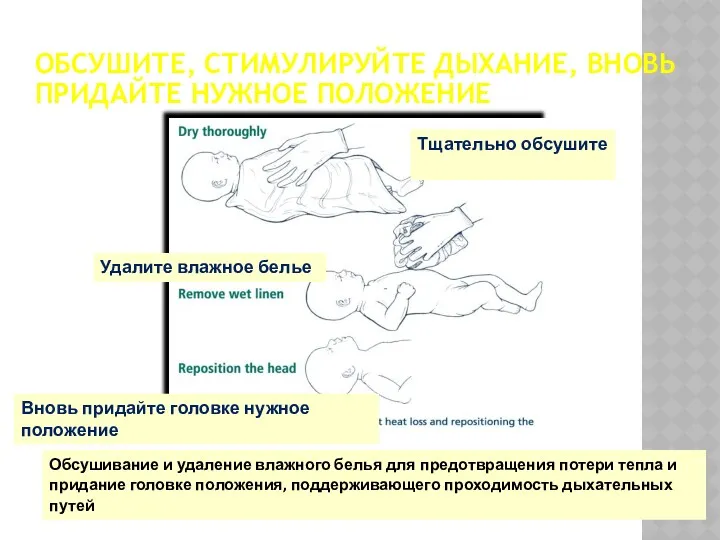
- 17. ОБСУШИТЕ, СТИМУЛИРУЙТЕ ДЫХАНИЕ, ВНОВЬ ПРИДАЙТЕ НУЖНОЕ ПОЛОЖЕНИЕ Тщательно обсушите Удалите влажное белье Вновь придайте головке нужное
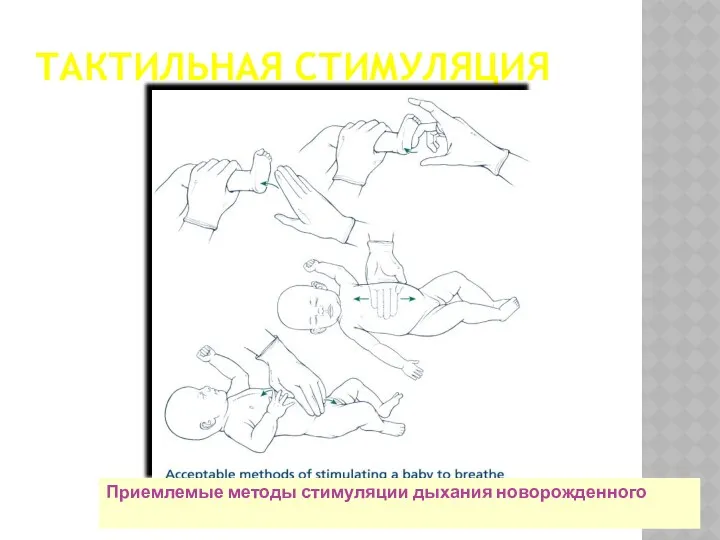
- 18. ТАКТИЛЬНАЯ СТИМУЛЯЦИЯ Приемлемые методы стимуляции дыхания новорожденного
- 19. ПОТЕНЦИАЛЬНО ВРЕДНЫЕ ФОРМЫ СТИМУЛЯЦИИ Похлопывание по спинке Сдавливание грудной клетки Надавливание бедрами на живот Расширение анального
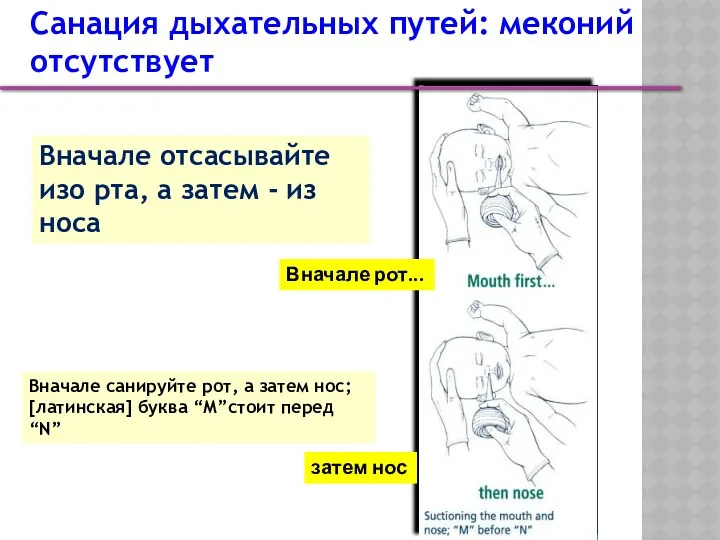
- 20. Вначале отсасывайте изо рта, а затем - из носа Санация дыхательных путей: меконий отсутствует Вначале рот...
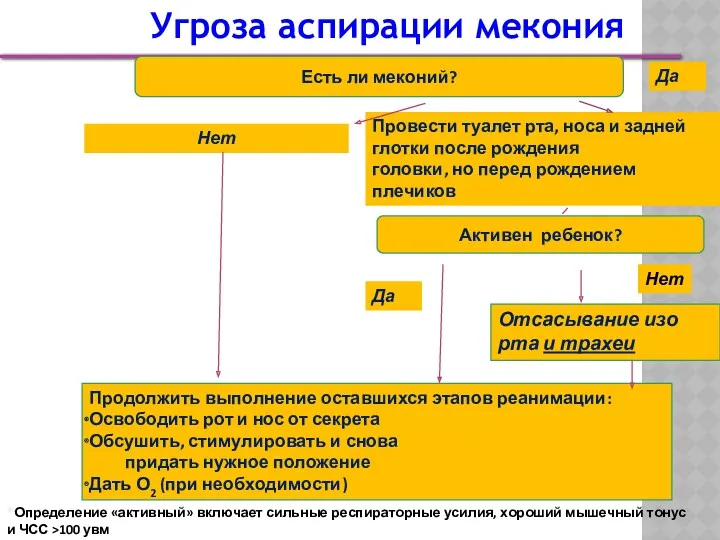
- 21. Угроза аспирации мекония Есть ли меконий? Активен ребенок? Провести туалет рта, носа и задней глотки после
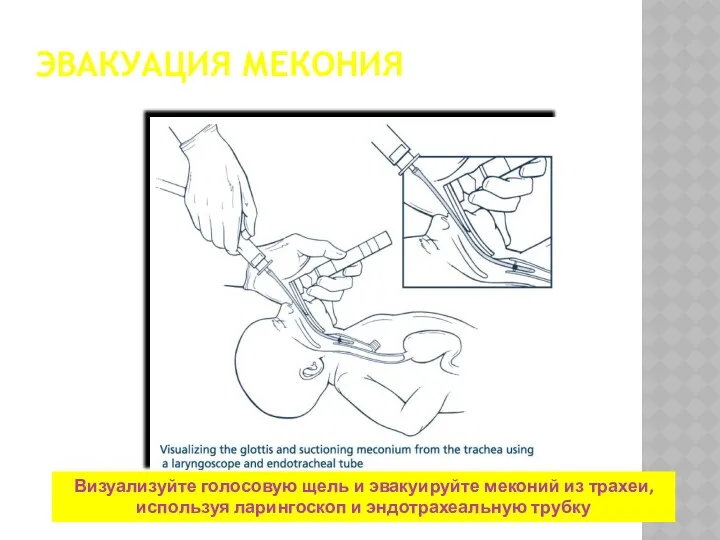
- 22. ЭВАКУАЦИЯ МЕКОНИЯ Визуализуйте голосовую щель и эвакуируйте меконий из трахеи, используя ларингоскоп и эндотрахеальную трубку
- 23. ОЦЕНКА После выполнения начальных этапов дальнейшие действия основываются на оценке: Дыхания Частоты сердечных сокращений Цвета кожных
- 24. ДЫХАНИЕ (БЛОК B) Апноэ или ЧСС обеспечения вентиляции под положительным давлением мешком в течении 30 секунд.
- 25. КИСЛОРОД Согретый и увлажненний (по возможности); 5-8 л/мин.; Обратите внимание на то, что самонаполняющиеся мешки (типа
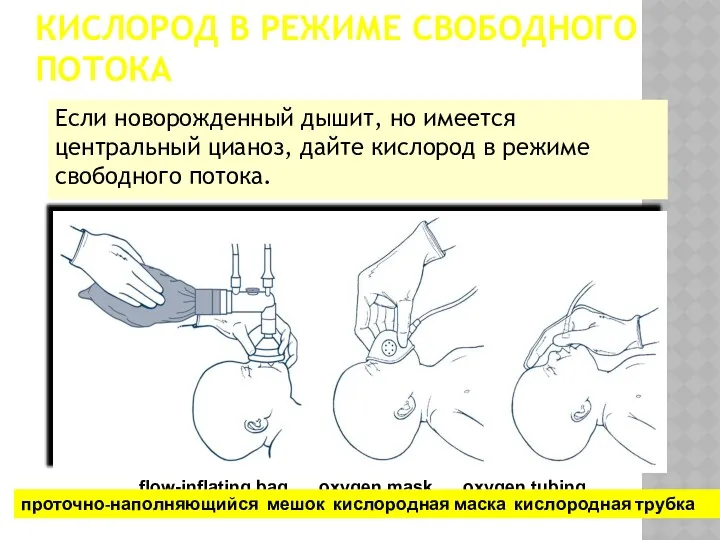
- 26. КИСЛОРОД В РЕЖИМЕ СВОБОДНОГО ПОТОКА Если новорожденный дышит, но имеется центральный цианоз, дайте кислород в режиме
- 27. ПРОВЕРКА Перед вспомогательной вентиляцией мешком Выберите маску соответствующего размера Обеспечьте проходимость дыхательных путей Придайте головке ребенка
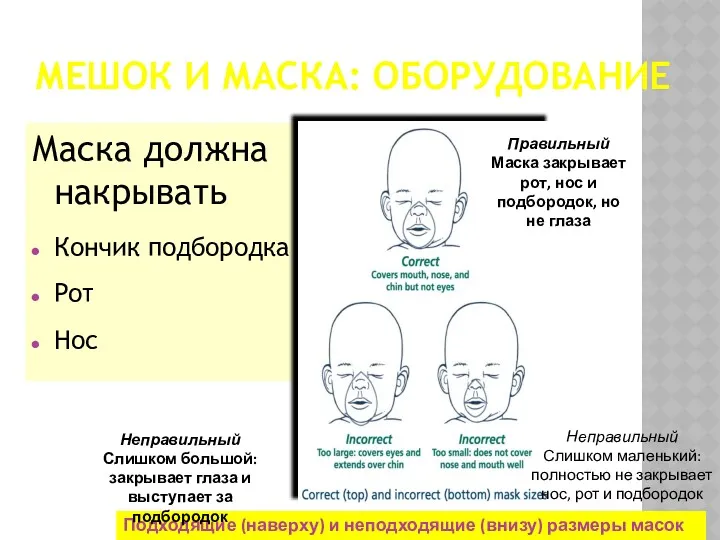
- 28. МЕШОК И МАСКА: ОБОРУДОВАНИЕ Маска должна накрывать Кончик подбородка Рот Нос Подходящие (наверху) и неподходящие (внизу)
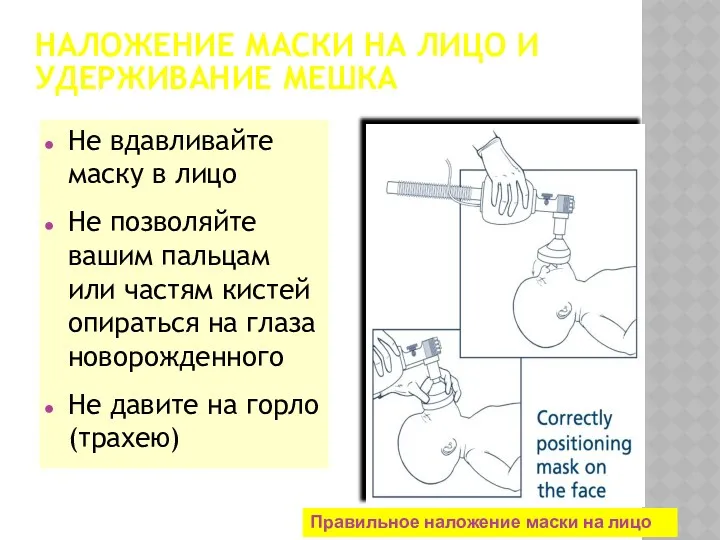
- 29. НАЛОЖЕНИЕ МАСКИ НА ЛИЦО И УДЕРЖИВАНИЕ МЕШКА Не вдавливайте маску в лицо Не позволяйте вашим пальцам
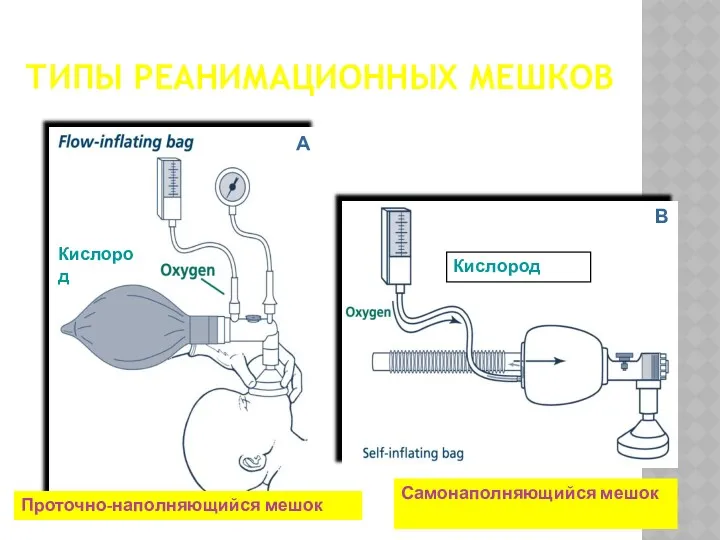
- 30. ТИПЫ РЕАНИМАЦИОННЫХ МЕШКОВ A B Проточно-наполняющийся мешок Самонаполняющийся мешок Кислород Кислород
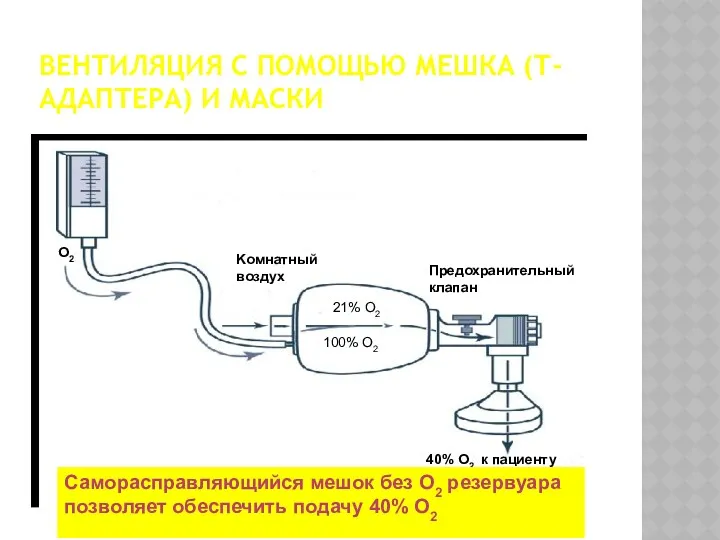
- 31. ВЕНТИЛЯЦИЯ С ПОМОЩЬЮ МЕШКА (Т- АДАПТЕРА) И МАСКИ Kомнатный воздух Предохранительный клапан
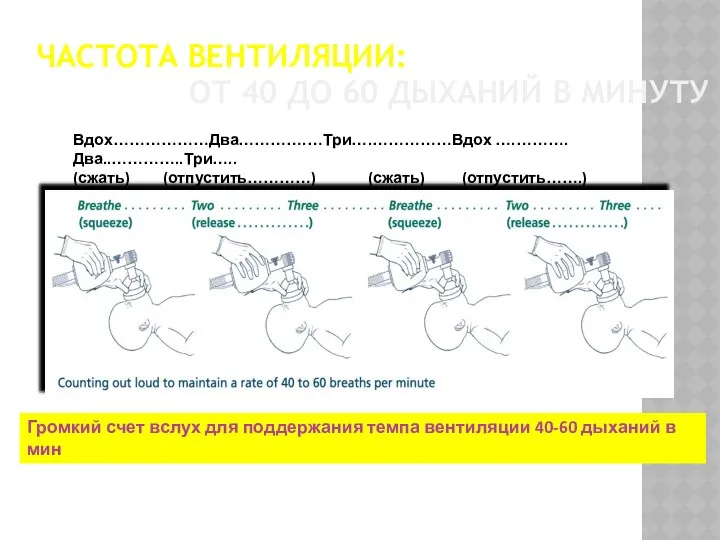
- 32. ЧАСТОТА ВЕНТИЛЯЦИИ: ОТ 40 ДО 60 ДЫХАНИЙ В МИНУТУ Громкий счет вслух для поддержания темпа вентиляции
- 33. ПРИЗНАКИ УЛУЧШЕНИЯ Повышение частоты сердечных сокращений Улучшение цвета кожных покровов Появление самостоятельного дыхания
- 34. ПРОДОЛЖИТЕЛЬНАЯ ВЕНТИЛЯЦИЯ МЕШКОМ И МАСКОЙ Следует ввести орогастральный зонд для того, чтобы справиться с раздуванием желудка.
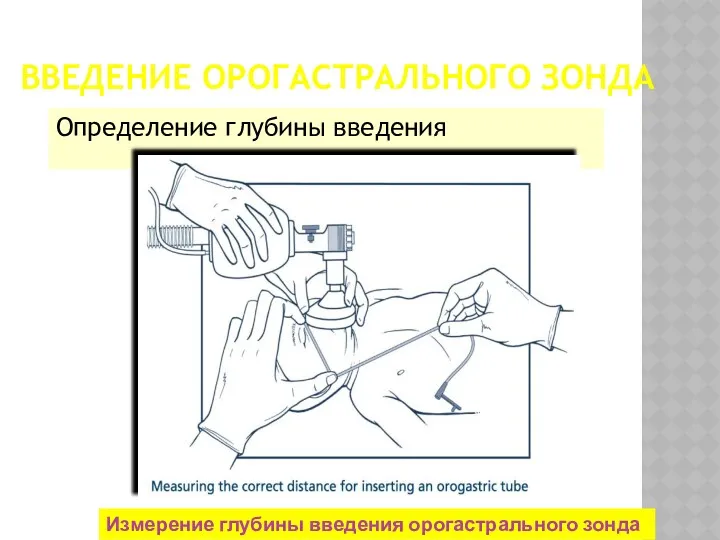
- 35. ВВЕДЕНИЕ ОРОГАСТРАЛЬНОГО ЗОНДА Определение глубины введения Измерение глубины введения орогастрального зонда
- 36. КРОВООБРАЩЕНИЕ (БЛОК C) При ЧСС Непрямой массаж сердца, Вентиляция кислорода, Затем снова оцените ситуацию. Если ЧСС
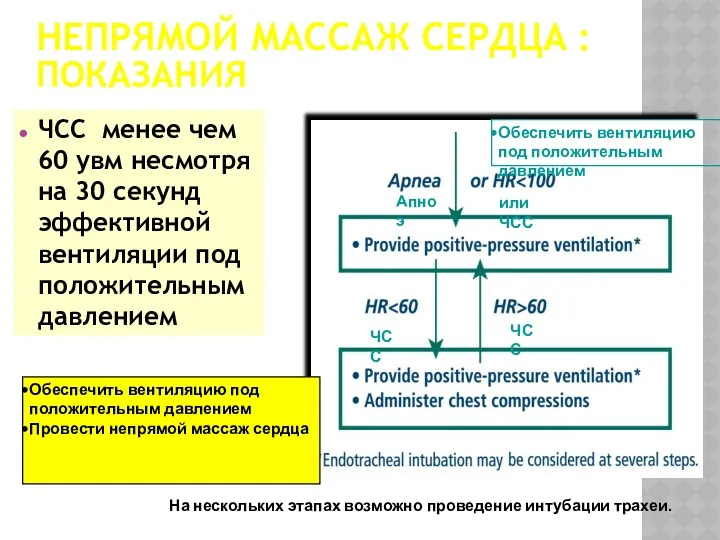
- 37. НЕПРЯМОЙ МАССАЖ СЕРДЦА : ПОКАЗАНИЯ ЧСС менее чем 60 увм несмотря на 30 секунд эффективной вентиляции
- 38. КОМПРЕССИИ ГРУДНОЙ КЛЕТКИ: НЕОБХОДИМЫ 2 ЧЕЛОВЕКА Одно лицо проводит непрямой массаж сердца Другое - продолжает вентиляцию
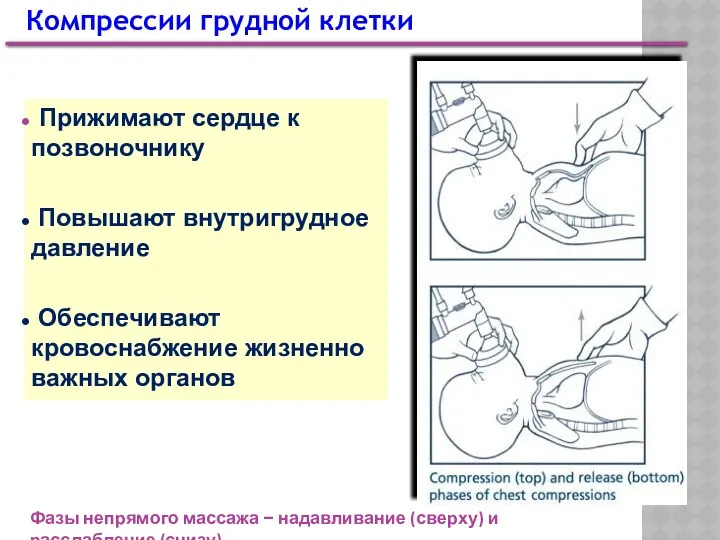
- 39. Прижимают сердце к позвоночнику Повышают внутригрудное давление Обеспечивают кровоснабжение жизненно важных органов Компрессии грудной клетки Фазы
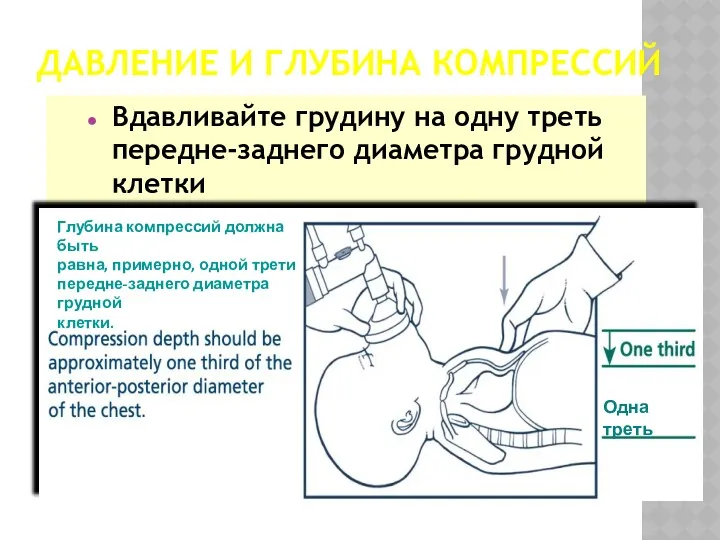
- 40. ДАВЛЕНИЕ И ГЛУБИНА КОМПРЕССИЙ Вдавливайте грудину на одну треть передне-заднего диаметра грудной клетки Одна треть Глубина
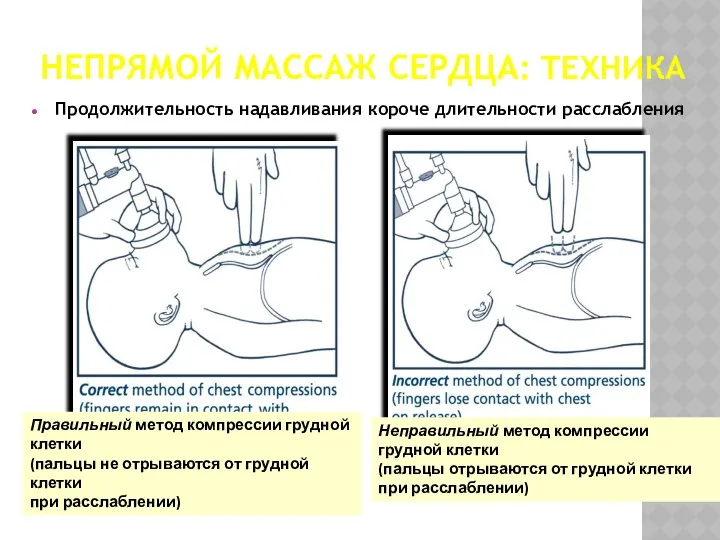
- 41. НЕПРЯМОЙ МАССАЖ СЕРДЦА: ТЕХНИКА Продолжительность надавливания короче длительности расслабления Правильный метод компрессии грудной клетки (пальцы не
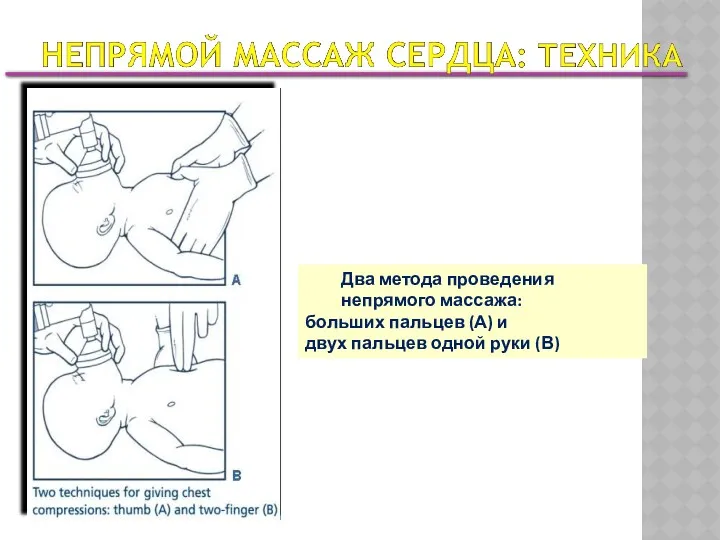
- 42. Два метода проведения непрямого массажа: больших пальцев (А) и двух пальцев одной руки (В)
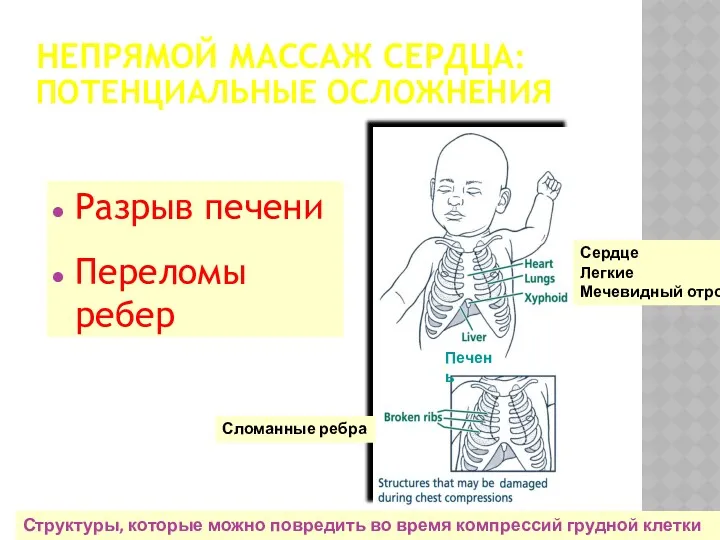
- 43. НЕПРЯМОЙ МАССАЖ СЕРДЦА: ПОТЕНЦИАЛЬНЫЕ ОСЛОЖНЕНИЯ Разрыв печени Переломы ребер Сломанные ребра Структуры, которые можно повредить во
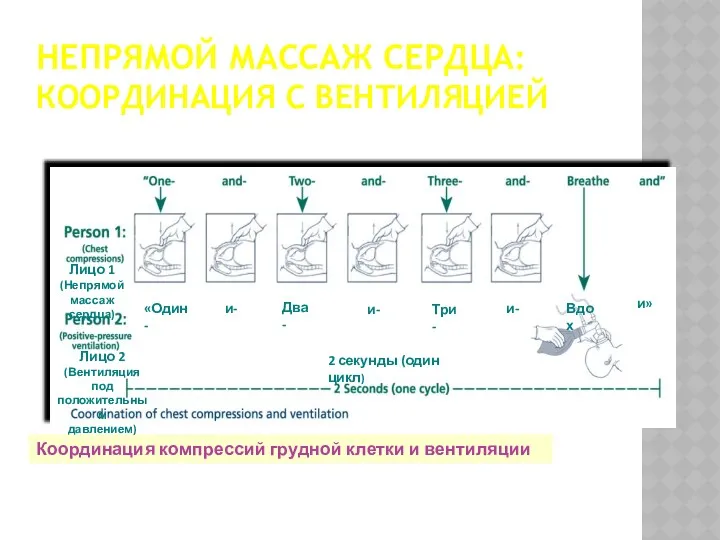
- 44. НЕПРЯМОЙ МАССАЖ СЕРДЦА: КООРДИНАЦИЯ С ВЕНТИЛЯЦИЕЙ Координация компрессий грудной клетки и вентиляции Лицо 1 (Непрямой массаж
- 45. НЕПРЯМОЙ МАССАЖ СЕРДЦА: КООРДИНАЦИЯ С ВЕНТИЛЯЦИЕЙ Цикл из четырех событий должен занять, примерно, 2 секунды Приблизительно
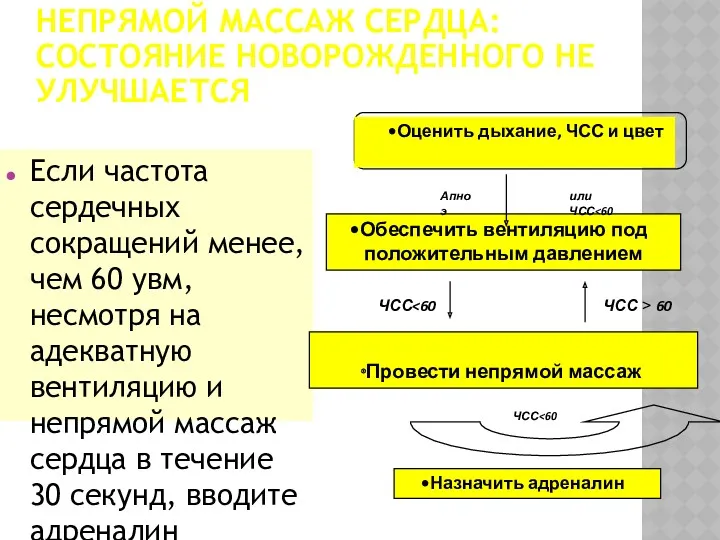
- 46. НЕПРЯМОЙ МАССАЖ СЕРДЦА: СОСТОЯНИЕ НОВОРОЖДЕННОГО НЕ УЛУЧШАЕТСЯ Если частота сердечных сокращений менее, чем 60 увм, несмотря
- 47. ВАЖНЫЕ МОМЕНТЫ АЛГОРИТМА РЕАНИМАЦИИ НОВОРОЖДЕННЫХ ЧСС ЧСС > 60 можно прекратить непрямой массаж ЧСС > 100
- 48. ЛЕКАРСТВЕННЫЕ СРЕДСТВА (БЛОК D) При ЧСС Вводите адреналин, продолжая вентиляцию и непрямой массаж
- 49. АДРЕНАЛИН: ПОКАЗАНИЯ Частота сердечных сокращений менее 60 после 30 секунд вспомогательной вентиляции и 30 секунд непрямого
- 50. АДРЕНАЛИН: ПУТИ ВВЕДЕНИЯ Через эндотрахеальную трубку В пупочную вену
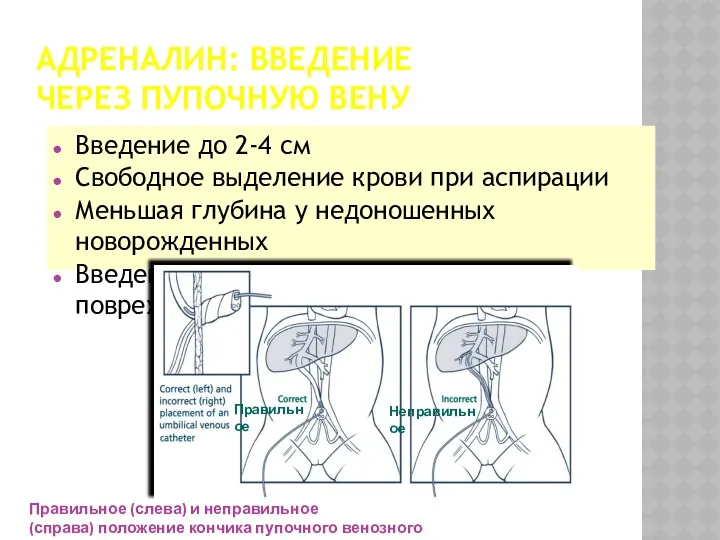
- 51. АДРЕНАЛИН: ВВЕДЕНИЕ ЧЕРЕЗ ПУПОЧНУЮ ВЕНУ Введение до 2-4 см Свободное выделение крови при аспирации Меньшая глубина
- 52. Адреналин Рекомендуемая концентрация = 1:10 000 Рекомендуемый путь введения = Эндотрахеально или внутривенно Рекомендуемая доза =
- 53. АДРЕНАЛИН: ЭФФЕКТЫ, ПОВТОРНЫЕ ДОЗЫ Повышает силу и частоту сердечных сокращений Вызывает периферическую вазоконстрикцию Можно повторять дозу
- 54. 2. ВОСПОЛНЕНИЕ ОБЪЕМА КРОВИ: ПРИЕМЛЕМЫЕ ВАРИАНТЫ РЕШЕНИЙ Физиологический раствор Раствор Рингера лактат O-отрицательная кровь
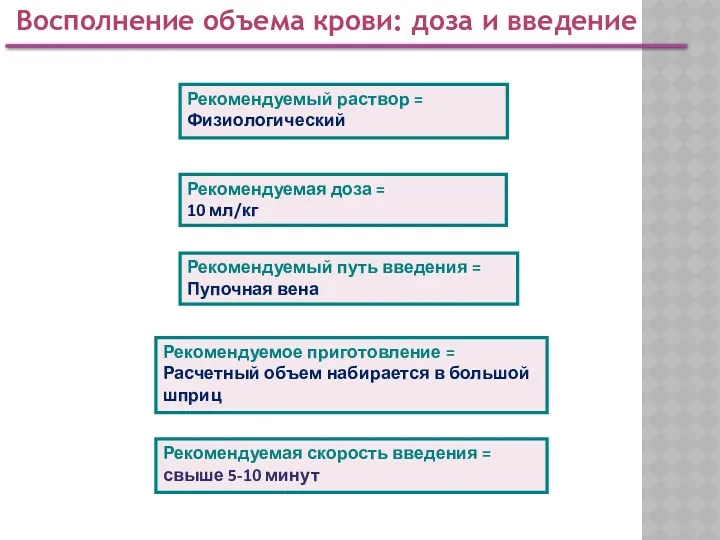
- 55. Восполнение объема крови: доза и введение Рекомендуемый раствор = Физиологический Рекомендуемая доза = 10 мл/кг Рекомендуемое
- 56. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ: ВОЛЕМИЧЕСКИЕ ПРЕПАРАТЫ Волемические препараты Ожидаемые признаки восполнения объема: Повышается артериальное давление Становится сильнее пульс
- 57. Медикаментозное лечение: бикарбонат натрия Рекомендуемая доза = 2 мЭкв/кг (4 мл/кг 4,2% раствора) Рекомендуемый путь =
- 58. НАРКОТИЧЕСКАЯ ДЕПРЕССИЯ Налоксона гидрохлорид – антагонист наркотических средств. Показания: наличие наркотической дыхательной депресии у ребенка, обусловленной
- 59. Антагонисты наркотиков: Налоксона гидрохлорид Рекомендуемая концентрация = 1,0 мг/мл раствора Рекомендуемый путь введения = Предпочтителен эндотрахеальный
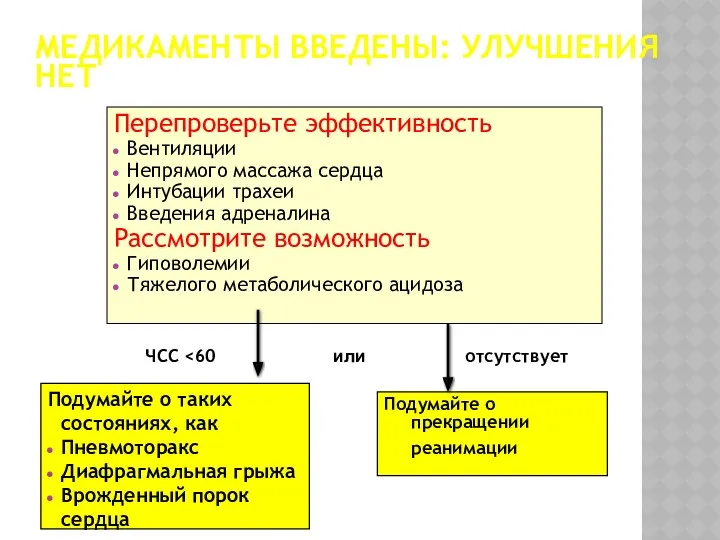
- 60. МЕДИКАМЕНТЫ ВВЕДЕНЫ: УЛУЧШЕНИЯ НЕТ Перепроверьте эффективность Вентиляции Непрямого массажа сердца Интубации трахеи Введения адреналина Рассмотрите возможность
- 61. НЕУДАЧНЫЕ ПОПЫТКИ САМОСТОЯТЕЛЬНОГО ДЫХАНИЯ Поражение головного мозга (гипоксически-ишемическая энцефалопатия) Вторичная седация из-за введения наркотиков матери
- 62. ЭТИЧЕСКИЕ РЕШЕНИЯ: ОТКАЗ ОТ НАЧАЛА РЕАНИМАЦИИ Подтвержденный срок беременности Анэнцефалия Подтвержденная трисомия по 13-й или 18-й
- 63. ЭТИЧЕСКИЕ РЕШЕНИЯ: ОТКАЗ ОТ НАЧАЛА РЕАНИМАЦИИ Убедитесь, что реанимационные усилия адекватны Можете остановиться после 20 минут
- 64. ОКОНЧАНИЕ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ Реанимационные мероприятия в родильном зале прекращают, если: в течение первых 20 минут после
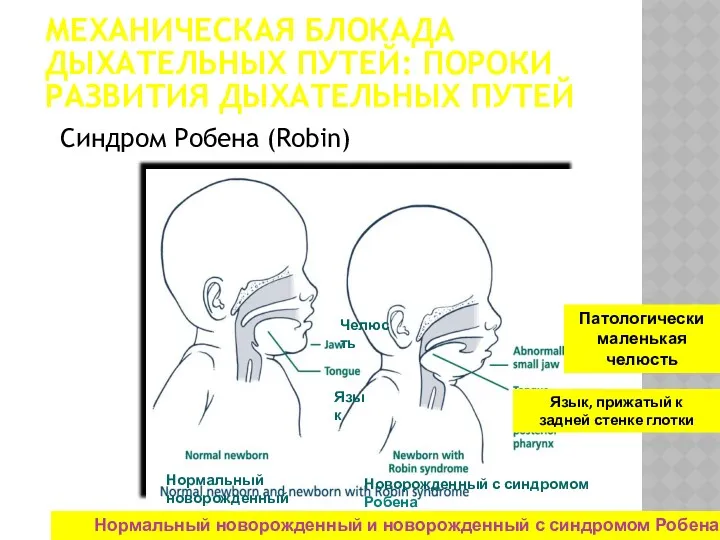
- 65. МЕХАНИЧЕСКАЯ БЛОКАДА ДЫХАТЕЛЬНЫХ ПУТЕЙ: ПОРОКИ РАЗВИТИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ Синдром Робена (Robin) © Нормальный новорожденный и новорожденный
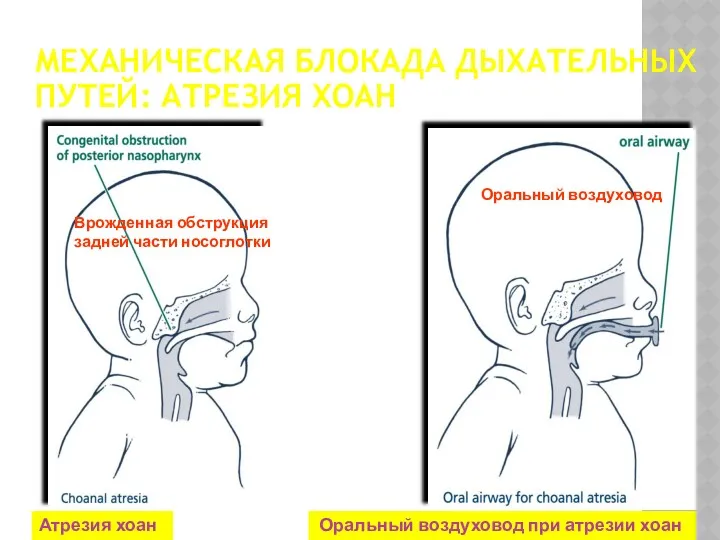
- 66. МЕХАНИЧЕСКАЯ БЛОКАДА ДЫХАТЕЛЬНЫХ ПУТЕЙ: АТРЕЗИЯ ХОАН Атрезия хоан Оральный воздуховод при атрезии хоан Оральный воздуховод Врожденная
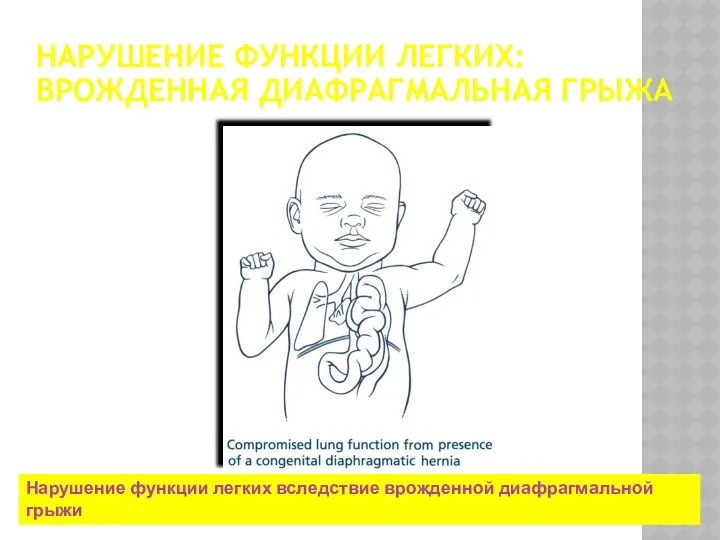
- 67. НАРУШЕНИЕ ФУНКЦИИ ЛЕГКИХ: ВРОЖДЕННАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА Нарушение функции легких вследствие врожденной диафрагмальной грыжи
- 69. Скачать презентацию





































 Шовный материал в хирургии
Шовный материал в хирургии Ревматоидты артрит
Ревматоидты артрит Рациональная антибиотикотерапия в акушерско-гинекологической практике
Рациональная антибиотикотерапия в акушерско-гинекологической практике Cовременные представления о смазанном слое и гибридной зоне. Адгезия
Cовременные представления о смазанном слое и гибридной зоне. Адгезия Инфекционные заболевания у детей
Инфекционные заболевания у детей Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы
Рахит тәріздес аурудың диагностикалы қ емі,диспансеризациясы Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий
Жүкті әйелдерде жүктіліктің 16 аптасына дейін истмико-цервикальды жетіспеушілік кезінде акушерлік пессарий Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя)
Синдром поликистозных яичников (овариальная гиперандрогения неопухолевого генеза, синдром Штейна- Левенталя) Периоды детского возраста, их характеристика, особенности
Периоды детского возраста, их характеристика, особенности Лайелла синдромы
Лайелла синдромы Балалардағы көмірсу алмасу
Балалардағы көмірсу алмасу Философия медицины
Философия медицины Кишечные свищи
Кишечные свищи Система работы по коррекции звукопроизношения. Основные этапы ее содержания
Система работы по коррекции звукопроизношения. Основные этапы ее содержания Основы электрокардиографии. Нормальная электрокардиограмма
Основы электрокардиографии. Нормальная электрокардиограмма Острая и хроническая почечная недостаточность
Острая и хроническая почечная недостаточность Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика
Болезни, передаваемые половым путём. Меры профилактики. СПИД и его профилактика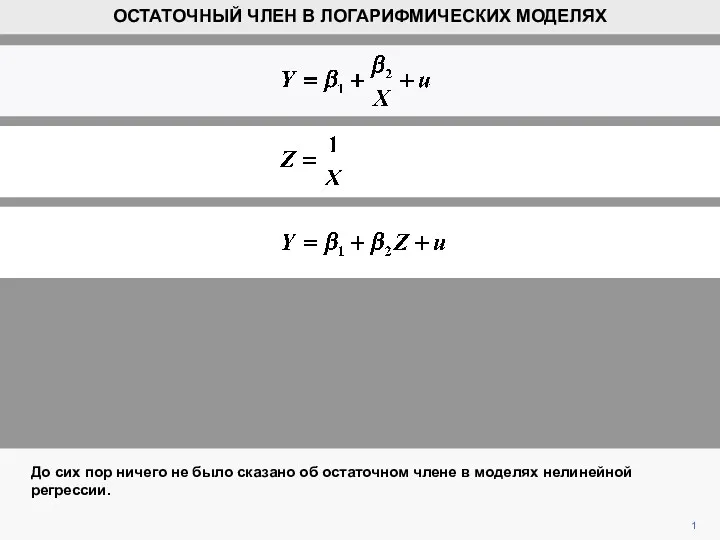 Остаточный член в логарифмических моделях
Остаточный член в логарифмических моделях Первая помощь при травме
Первая помощь при травме Акушерские кровотечения
Акушерские кровотечения Острая кровопотеря
Острая кровопотеря Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома
Клиническая фармакология лекарственных средств для лечения бронхообструктивного синдрома Закрытая травма сердца. Классификация. Диагностика. Клиника
Закрытая травма сердца. Классификация. Диагностика. Клиника Ортогнатическая хирургия при аномалиях величины и расположения челюстей
Ортогнатическая хирургия при аномалиях величины и расположения челюстей Иммунотропные средства
Иммунотропные средства Эпителиальные злокачественные опухоли поджелудочной железы
Эпителиальные злокачественные опухоли поджелудочной железы Идеальный реципиент трансплантата тонкой кишки
Идеальный реципиент трансплантата тонкой кишки Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии
Психология детей с задержкой психического развития со слабовыраженными отклонениями в психическом развитии