Слайд 2
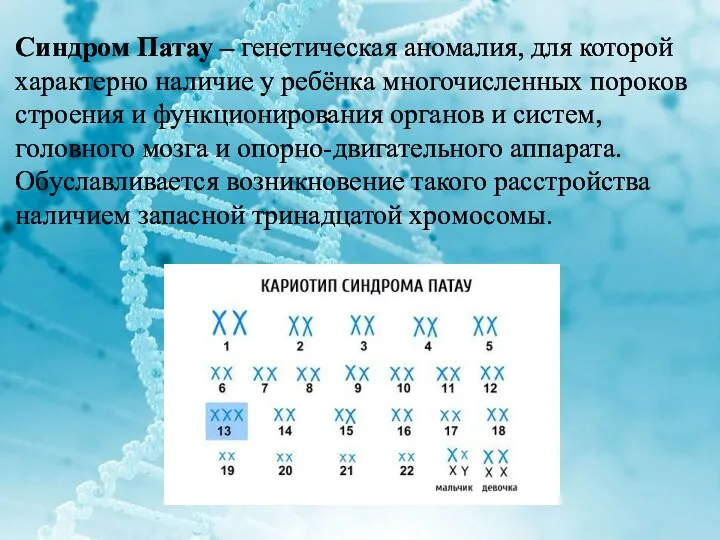
Синдром Патау – генетическая аномалия, для которой характерно наличие у ребёнка
многочисленных пороков строения и функционирования органов и систем, головного мозга и опорно-двигательного аппарата. Обуславливается возникновение такого расстройства наличием запасной тринадцатой хромосомы.
Слайд 3
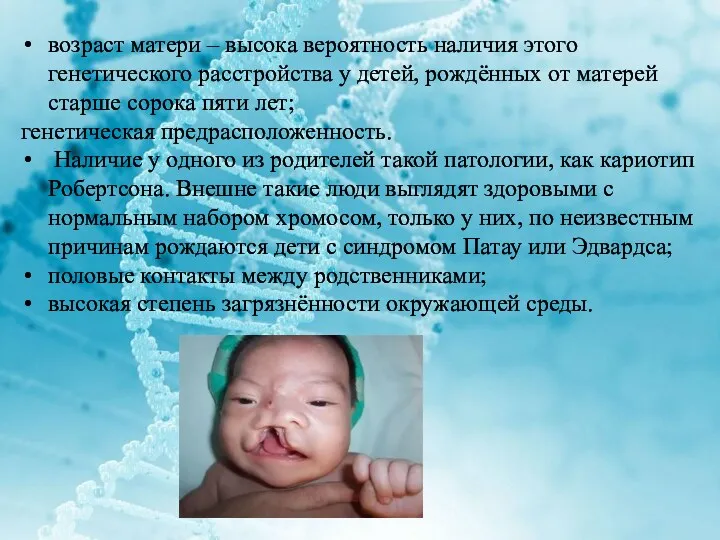
возраст матери – высока вероятность наличия этого генетического расстройства у детей,
рождённых от матерей старше сорока пяти лет;
генетическая предрасположенность.
Наличие у одного из родителей такой патологии, как кариотип Робертсона. Внешне такие люди выглядят здоровыми с нормальным набором хромосом, только у них, по неизвестным причинам рождаются дети с синдромом Патау или Эдвардса;
половые контакты между родственниками;
высокая степень загрязнённости окружающей среды.
Слайд 4
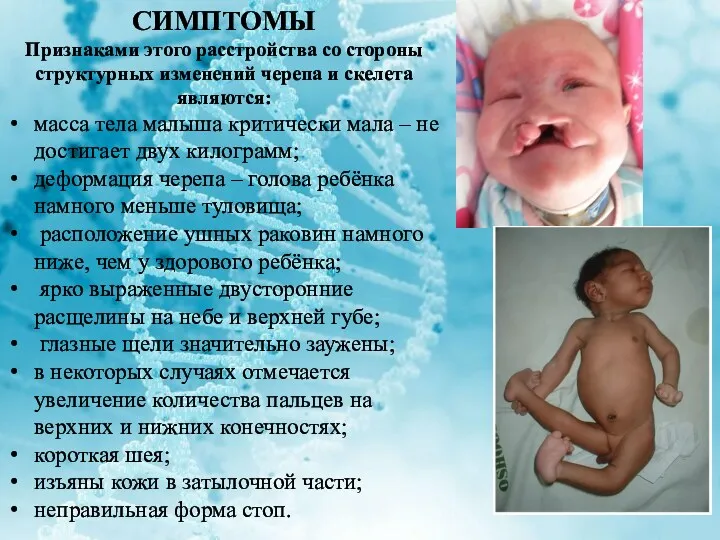
СИМПТОМЫ
Признаками этого расстройства со стороны структурных изменений черепа и скелета
являются:
масса тела малыша критически мала – не достигает двух килограмм;
деформация черепа – голова ребёнка намного меньше туловища;
расположение ушных раковин намного ниже, чем у здорового ребёнка;
ярко выраженные двусторонние расщелины на небе и верхней губе;
глазные щели значительно заужены;
в некоторых случаях отмечается увеличение количества пальцев на верхних и нижних конечностях;
короткая шея;
изъяны кожи в затылочной части;
неправильная форма стоп.
Слайд 5
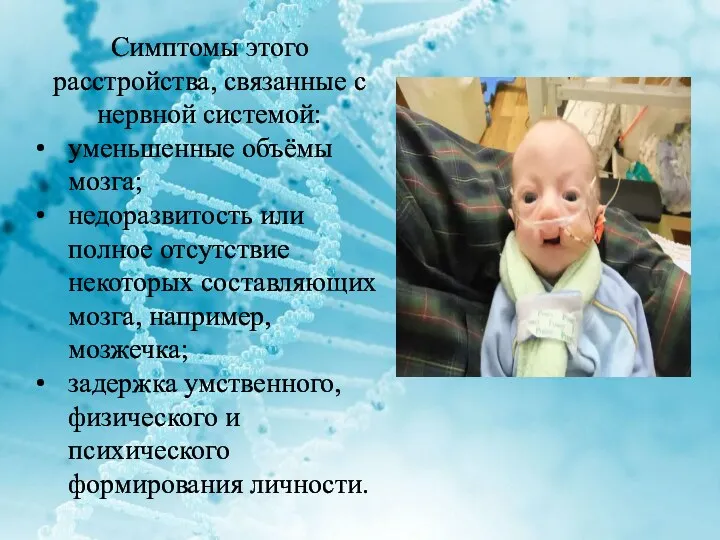
Симптомы этого расстройства, связанные с нервной системой:
уменьшенные объёмы мозга;
недоразвитость или
полное отсутствие некоторых составляющих мозга, например, мозжечка;
задержка умственного, физического и психического формирования личности.
Слайд 6
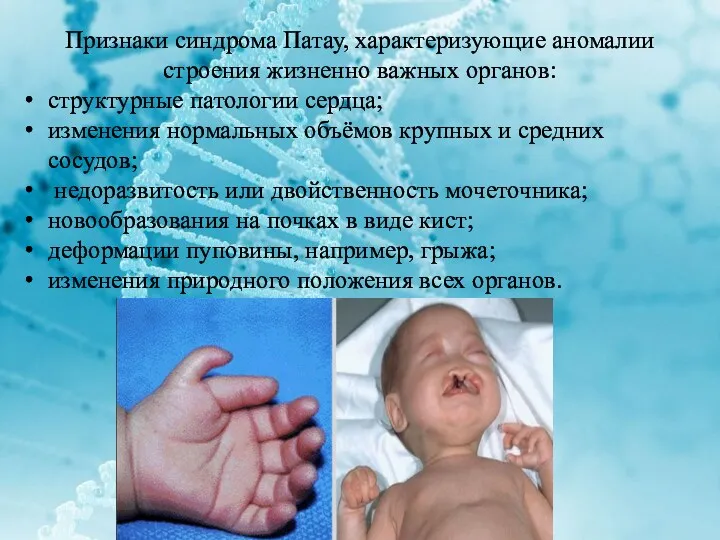
Признаки синдрома Патау, характеризующие аномалии строения жизненно важных органов:
структурные патологии
сердца;
изменения нормальных объёмов крупных и средних сосудов;
недоразвитость или двойственность мочеточника;
новообразования на почках в виде кист;
деформации пуповины, например, грыжа;
изменения природного положения всех органов.
Слайд 7
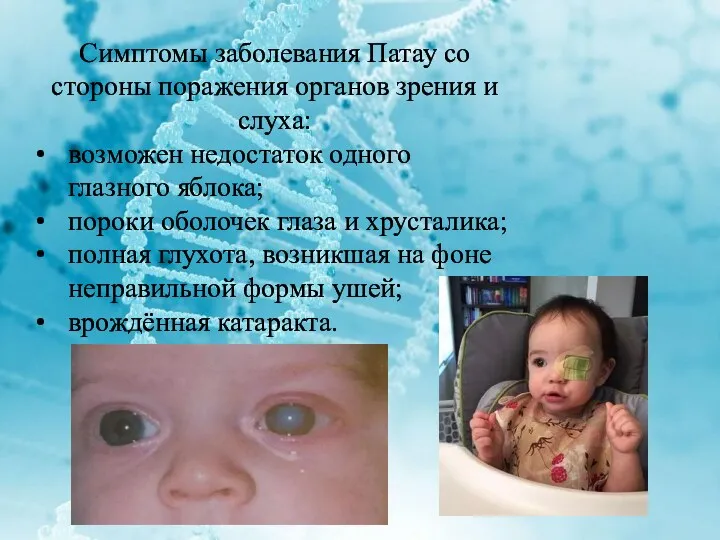
Симптомы заболевания Патау со стороны поражения органов зрения и слуха:
возможен
недостаток одного глазного яблока;
пороки оболочек глаза и хрусталика;
полная глухота, возникшая на фоне неправильной формы ушей;
врождённая катаракта.
Слайд 8

ДИАГНОСТИКА
осуществление обследования при помощи УЗИ – пороки развития становятся заметны начиная с
двенадцатой недели беременности;
установление биохимического маркера;
расчёт риска рождения малыша с таким недугом.
Тем женщинам, которые попадают в вышеописанную группу риска, рекомендовано прохождение таких обследований, как:
биопсия зародышевой оболочки – осуществляется это в период с восьмой до двенадцатой недели беременности;
пункция околоплодной жидкости – зачастую забор берётся начиная с четырнадцатой до восемнадцатой недели вынашивания ребёнка;
изучение крови из пуповины – необходимо выполнять после двадцатой недели.
Слайд 9
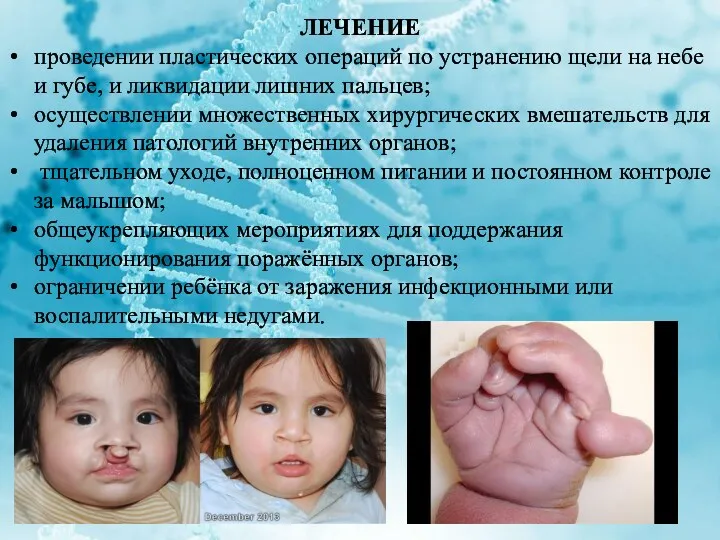
ЛЕЧЕНИЕ
проведении пластических операций по устранению щели на небе и губе, и
ликвидации лишних пальцев;
осуществлении множественных хирургических вмешательств для удаления патологий внутренних органов;
тщательном уходе, полноценном питании и постоянном контроле за малышом;
общеукрепляющих мероприятиях для поддержания функционирования поражённых органов;
ограничении ребёнка от заражения инфекционными или воспалительными недугами.
Слайд 10

ПРОФИЛАКТИКА
По причине неточной этиологии возникновения синдрома, специфической профилактики не существует,
но есть несколько полезных рекомендаций, позволяющих избежать рождения малыша с расстройствами кариотипа:
по возможности сменить район, город или даже страну проживания;
избегать каких-либо контактов с химическими веществами;
не иметь половых контактов с близкими родственниками.
не беременеть после сорока пяти лет.









 Асептика. Основные принципы асептики
Асептика. Основные принципы асептики Медицинская арахноэнтомология. Насекомые возбудители и переносчики возбудителей инфекций. (Лекция 9)
Медицинская арахноэнтомология. Насекомые возбудители и переносчики возбудителей инфекций. (Лекция 9) Мимические мышцы лица
Мимические мышцы лица Анатомия и рентгенологические методики исследования молочных желез
Анатомия и рентгенологические методики исследования молочных желез Анатомия и гистология зуба
Анатомия и гистология зуба Искусственные объекты, которые бы хотели или же не хотели внедрить в своё тело
Искусственные объекты, которые бы хотели или же не хотели внедрить в своё тело Лекарственные формы для глаз в условиях аптечного производства
Лекарственные формы для глаз в условиях аптечного производства Болезни почек и мочевыводящих путей
Болезни почек и мочевыводящих путей Гипотиреоз. Определение, эпидемиология, этиология, классификация
Гипотиреоз. Определение, эпидемиология, этиология, классификация Ожоги лица. Клиника, диагностика, лечение
Ожоги лица. Клиника, диагностика, лечение Сбор данных для системы контроля качества в здравоохранении
Сбор данных для системы контроля качества в здравоохранении Гигиенические требования к планировке оборудования, содержание детских и подростковых учреждений
Гигиенические требования к планировке оборудования, содержание детских и подростковых учреждений Мукополисахаридозы. Признаки болезни
Мукополисахаридозы. Признаки болезни Организация работы среднего медицинского персонала общеобразовательного учреждения
Организация работы среднего медицинского персонала общеобразовательного учреждения Классификация психоактивных веществ
Классификация психоактивных веществ Гастростомия. Витсел әдісі
Гастростомия. Витсел әдісі Понятия здоровья и болезни в религиозных культурах
Понятия здоровья и болезни в религиозных культурах Хроническая пневмония у детей
Хроническая пневмония у детей Медициналық этика және деонтология
Медициналық этика және деонтология Дифференциальный диагноз суставного синдрома
Дифференциальный диагноз суставного синдрома Санитарно-противоэпидемические (профилактические) мероприятия при ликвидации последствий чрезвычайных ситуаций
Санитарно-противоэпидемические (профилактические) мероприятия при ликвидации последствий чрезвычайных ситуаций Блокады сердца
Блокады сердца Бронхообструктивный синдром (БОС)
Бронхообструктивный синдром (БОС) Сестринский процесс при пневмониях
Сестринский процесс при пневмониях Болезнь Альцгеймера
Болезнь Альцгеймера Тері рагы
Тері рагы Хронический холецистит
Хронический холецистит Профилактика зубочелюстных аномалий у детей
Профилактика зубочелюстных аномалий у детей