Содержание
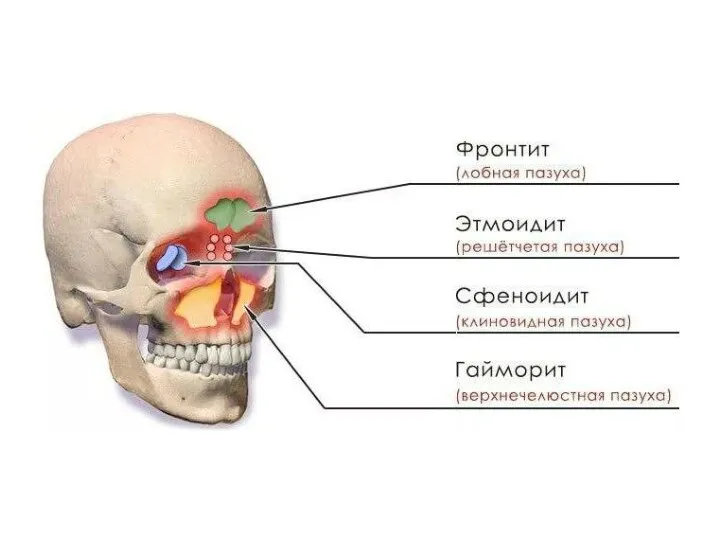
- 2. Синуситы — это воспаление слизистой оболочки параназальных пазух. Этиология: Общие причины синуситов: конституция (долихо-, мезоморфное строение
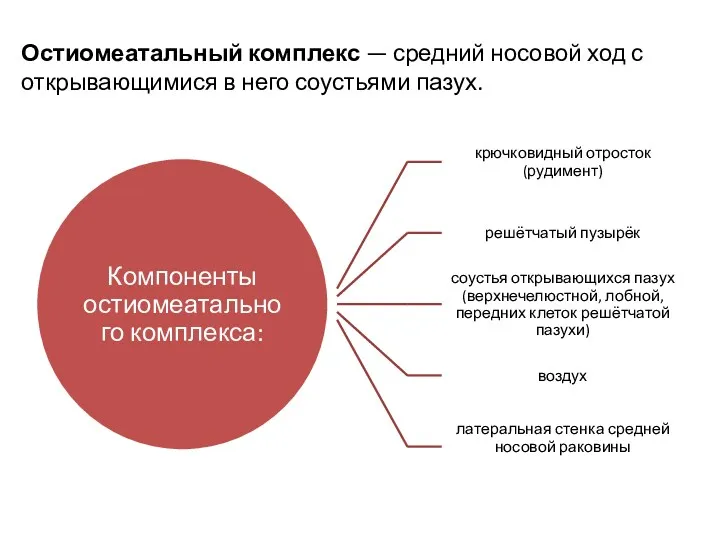
- 3. Остиомеатальный комплекс — средний носовой ход с открывающимися в него соустьями пазух.
- 4. Классификация синуситов по течению Острые синуситы ( Подострые синуситы (3-6 мес) Хронические синуситы (>6 мес) *хронический
- 5. Классификация синуситов Преображенского
- 8. J01.0 – Острый верхнечелюстной синусит Указания на то, что в верхнечелюстной пазухе могут развиваться воспалительные процессы,
- 9. Клиника По происхождению обычно различают риногенный, одонтогенный, гематогенный и травматический острый гайморит. 1. Риногенный путь наблюдается
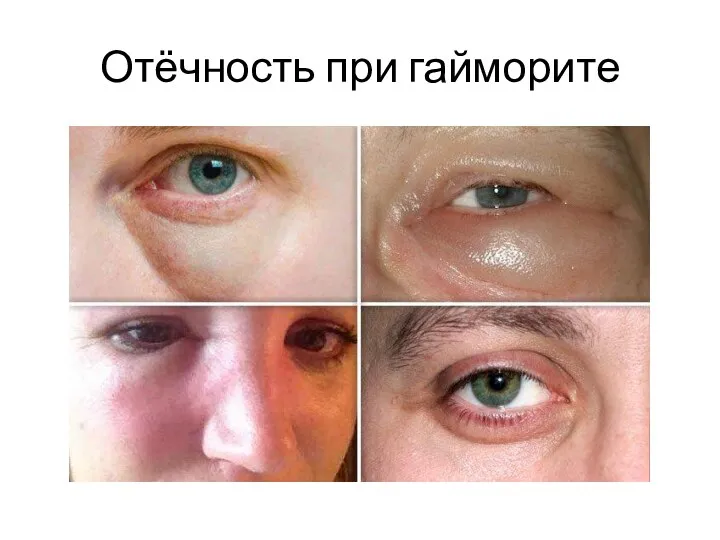
- 10. Обычно при остром гайморите головная боль и чувство распирания в соответствующей половине лица нарастают в процессе
- 11. Отёчность при гайморите
- 12. 2. Гематогенный путь характерен при возникновении общих тяжелых инфекционных заболеваний (грипп, скарлатина, тифы и др.), когда
- 13. 4. Травматический гайморит - острое гнойное воспаление верхнечелюстной пазухи, возникшее в результате тупой или огнестрельной травмы
- 14. Клиническое течение острого гайморита может эволюционировать в нескольких направлениях: спонтанное выздоровление - обычное завершение при многих
- 15. Осложнения Могут возникать вследствие тех же причин, которые приводят к хронизации воспалительного процесса; чаще всего эти
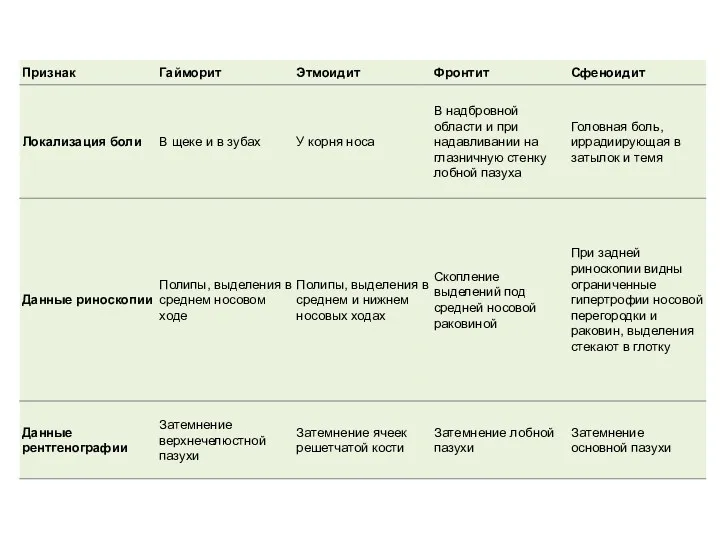
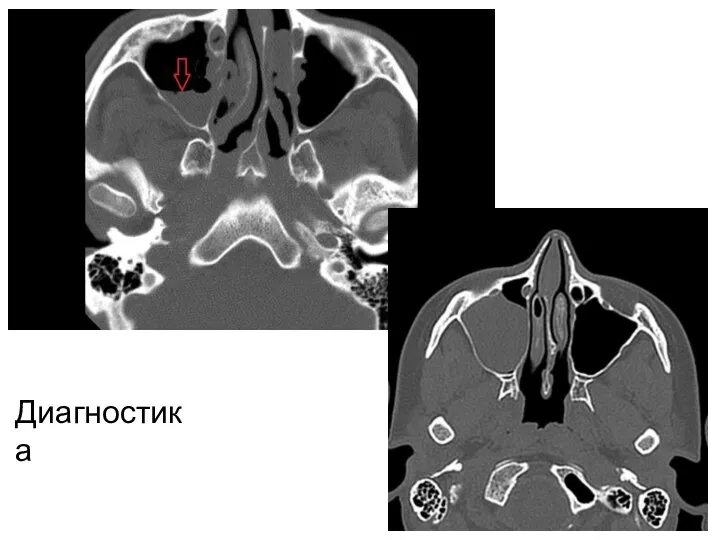
- 16. Диагностика
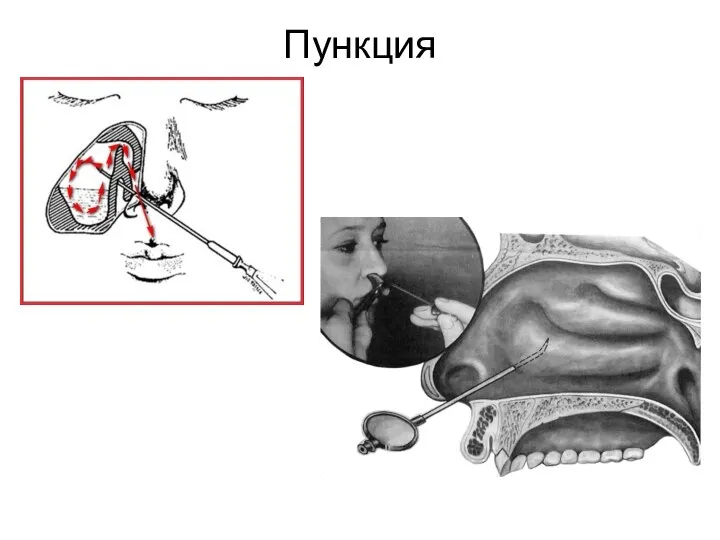
- 17. Лечение Основные принципы неоперативного лечения острого гайморита заключаются в следующем: восстановление дренажной и вентиляционной функций отверстия,
- 18. Пункция
- 19. Хирургическое лечение показано лишь в осложненных случаях. Целью оперативного вмешательства является элиминация патологических тканей и обеспечение
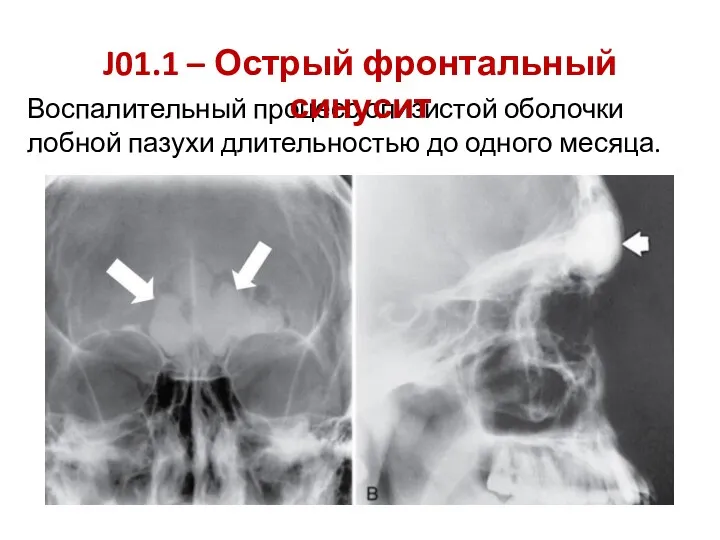
- 20. Воспалительный процесс слизистой оболочки лобной пазухи длительностью до одного месяца. J01.1 – Острый фронтальный синусит
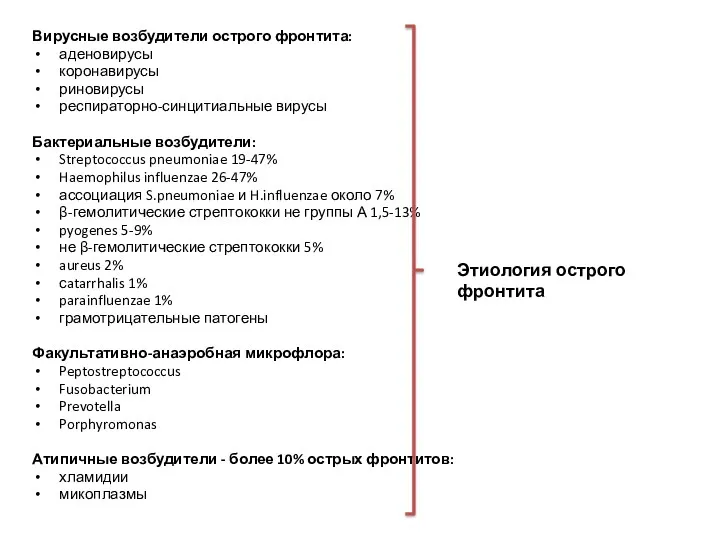
- 21. Вирусные возбудители острого фронтита: аденовирусы коронавирусы риновирусы респираторно-синцитиальные вирусы Бактериальные возбудители: Streptococcus pneumoniae 19-47% Haemophilus influenzae
- 23. Классификация По виду воспаления: острый катаральный; острый экссудативный. По локализации: односторонний (правосторонний или левосторонний); двухсторонний.
- 24. По тяжести течения: Лёгкая степень: умеренно выраженный риносинусит (заложенность, отделяемое), незначительно нарушающий качество жизни; без головных
- 26. Диагностика Жалобы и анамнез В анамнезе респираторно-вирусное заболевание с сохранением затруднения носового дыхания от 7 дней
- 27. Физикальное исследование Возможен отёк кожи в проекции передней стенки лобной пазухи. При передней риноскопии: затруднение дыхания;
- 28. Лабораторная диагностика Анализы крови: 1. клинический; 2. биохимический: глюкоза, общий белок, АСТ, АЛТ, креатинин; 3. на
- 29. Инструментальная диагностика Эндоскопическое исследование полости носа: часто деформация перегородки; гипертрофия нижних носовых раковин; односторонняя или двухсторонняя
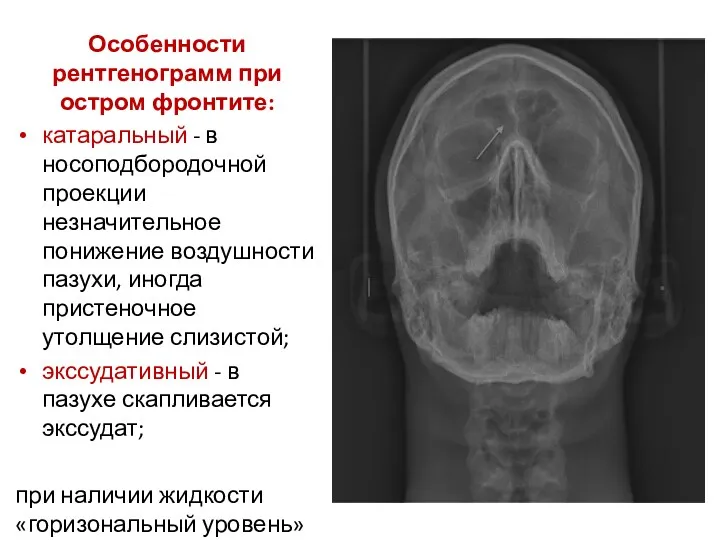
- 30. Особенности рентгенограмм при остром фронтите: катаральный - в носоподбородочной проекции незначительное понижение воздушности пазухи, иногда пристеночное
- 31. Лечение Показания к госпитализации: тяжёлое клиническое течение, подозрение на осложнения; на фоне тяжёлой сопутствующей патологии или
- 32. Консервативное лечение Показания: отсутствие болезненности при перкуссии и пальпации, отсутствие уровня жидкости на рентгенограмме, у пациентов
- 33. Системная антибактериальная терапия Показания: среднетяжёлая и тяжёлая форма; при лёгкой форме только при рецидивирующей инфекции ВДП
- 34. Альтернативные схемы Амоксициллин+клавулановая кислота 40-45 мг/кг/сутки внутрь в 2-3 приёма Амоксициллин+сульбактам 2-6 лет 250 мг 3
- 35. Местная антибактериальная терапия острого фронтита: Антимикробные препараты на слизистые оболочки в комплексе с системным применением антибиотиков.
- 36. Местная глюкокортикостероидная терапия: Подавляют развитие отека слизистой оболочки. Восстанавливают функциональную способность соустий. Подавляют выход жидкости из
- 37. Хирургическое лечение Наиболее эффективный способ лечения острого фронтита у детей. Цель - своевременная эвакуация содержимого лобной
- 38. Трепанопункция лобной пазухи у детей Показания: жалобы на затруднение носового дыхания, боль в области лба; наличие
- 40. Осложнения острых фронтитов Орбитальные осложнения: 1. Периостит; 2. Субпериостальный абсцесс; 3. Остеомиелит лобной кости; 4. Флегмона
- 41. J01.2 – Острый этмоидальный синусит Этмоидит – это воспаление слизистой оболочки ячеек решётчатого синуса. Клинически проявляется:
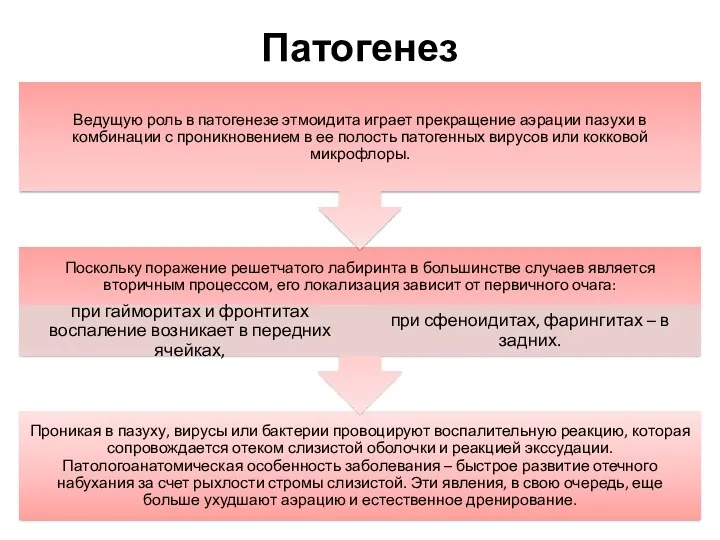
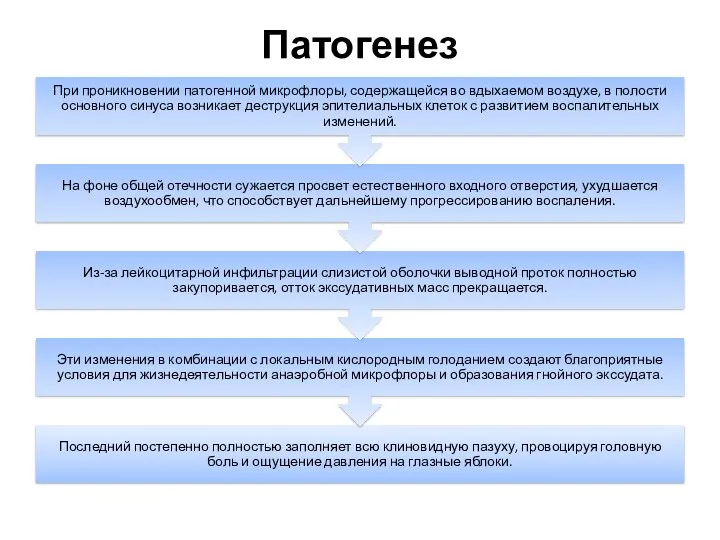
- 42. Причины Первичное воспаление клеток решётчатого лабиринта выявляется редко. Обычно этмоидит становится осложнением вирусных инфекций носоглотки и
- 44. Патогенез
- 46. Классификация
- 47. Диагностика
- 49. Лечение Лечение лёгких форм патологии производится в амбулаторных условиях. Среднетяжёлые, тяжёлые и осложнённые этмоидиты требуют госпитализации
- 50. Программа лечения состоит из следующих пунктов: Антибактериальные препараты. Эмпирическая антибиотикотерапия проводится средствами широкого спектра: цефалоспоринами II-III
- 51. Осложнения Осложнения обусловлены деструкцией стенок лабиринта при отсутствии соответствующего лечения или выборе неправильной терапевтической тактики (самолечении).
- 52. J01.3 – Острый сфеноидальный синусит Сфеноидит – воспаление слизистой оболочки клиновидной пазухи. Основные клинические проявления: головная
- 53. Причины В основе этиологии заболевания лежит проникновение патогенных микроорганизмов в полость сфеноидальной пазухи. В роли возбудителей
- 54. Факторы
- 55. Патогенез
- 56. Второй путь развития сфеноидита основывается на формировании отёка без непосредственного инфицирования пазухи.
- 57. Третий патогенетический вариант заключается в проникновении микроорганизмов в клиновидную полость из других инфекционных очагов гематогенным, лимфогенным
- 58. Классификация В практической отоларингологии различают две основных формы воспаления клиновидной пазухи: Острая. Сопровождается ярко выраженными проявлениями,
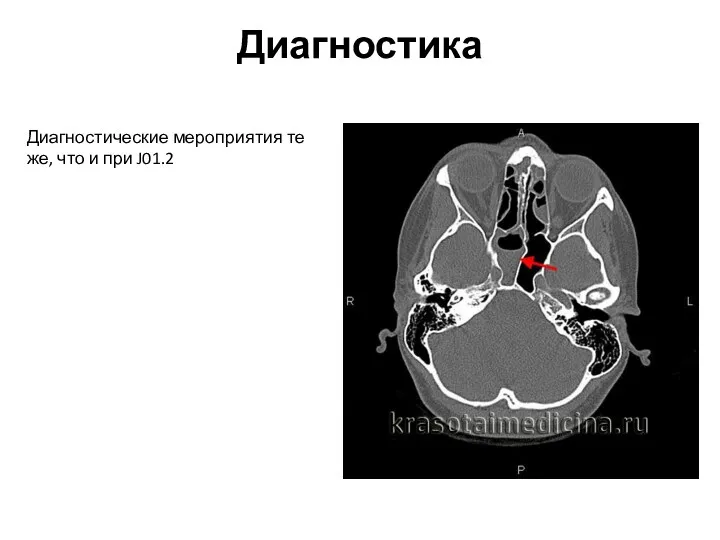
- 59. Диагностика Диагностические мероприятия те же, что и при J01.2
- 60. Лечение Антибиотикотерапия. Имеет решающее значение в лечении. Вначале применяют антибиотики широкого спектра действия – пенициллины или
- 62. Скачать презентацию















































 Эндоскопические методы в диагностике и лечении ЖКК
Эндоскопические методы в диагностике и лечении ЖКК ЛЕКЦИЯ №3 ОКИ новая
ЛЕКЦИЯ №3 ОКИ новая Тынысалу деп
Тынысалу деп Лекарственные препараты растительного происхождения
Лекарственные препараты растительного происхождения Методика адаптивного физического воспитания для обучающихся с задержкой психического развития
Методика адаптивного физического воспитания для обучающихся с задержкой психического развития Первая помощь при травмах
Первая помощь при травмах Инфекционные заболевания сельскохозяйственных животных
Инфекционные заболевания сельскохозяйственных животных Особенности ухода за полостью рта пациента имеющего ортопедические и ортодонтические конструкции
Особенности ухода за полостью рта пациента имеющего ортопедические и ортодонтические конструкции Кровотечения в последовом и послеродовом периодах
Кровотечения в последовом и послеродовом периодах Острое почечное повреждение (ОПП)
Острое почечное повреждение (ОПП) Тромбоз глубоких вен
Тромбоз глубоких вен Лечение опухолей толстого кишечника: лучевая и химиотерапия
Лечение опухолей толстого кишечника: лучевая и химиотерапия БОС Бронхообструктивный синдром
БОС Бронхообструктивный синдром Вопросы предупреждения заболевания бешенством. Экстренная профилактика столбняка
Вопросы предупреждения заболевания бешенством. Экстренная профилактика столбняка Правовое обеспечение медицинской деятельности
Правовое обеспечение медицинской деятельности Эпилепсия у детей
Эпилепсия у детей Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность СанПиН 2.1.3.2630-10
Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность СанПиН 2.1.3.2630-10 Витамины, относящиеся к производным птерина: общая характеристика, получения, свойства, контроль качества
Витамины, относящиеся к производным птерина: общая характеристика, получения, свойства, контроль качества Обследование травматологических больных. Тяжёлая и множественная травма (политравма)
Обследование травматологических больных. Тяжёлая и множественная травма (политравма) Семиотика и синдромы поражения мочевыделительной системы у детей
Семиотика и синдромы поражения мочевыделительной системы у детей Металл-керамикалық сауыт
Металл-керамикалық сауыт Энтеровирусные инфекции
Энтеровирусные инфекции Экстракорпоральные методы детоксикации
Экстракорпоральные методы детоксикации БОС Лекция НГМУ
БОС Лекция НГМУ Пренатальное развитие ребёнка
Пренатальное развитие ребёнка Инфекционные заболевания с синдромом ангины. Дифтерия
Инфекционные заболевания с синдромом ангины. Дифтерия Медицинская этика и деонтология
Медицинская этика и деонтология Скульптурное моделирование лица
Скульптурное моделирование лица