Содержание
- 2. Васкулит - воспаление стенок кровеносных сосудов (синоним - ангиит). Васкулиты классифицируют по калибру поражаемого сосуда -
- 3. Из группы системных васкулитов (СВ) в детском возрасте встречаются: узелковый полиартериит (классический и ювенильный), полиартериит с
- 4. Общие вопросы системных васкулитов В детском возрасте системные васкулиты отличаются частой остротой начала и течения болезни,
- 5. Этиология. СВ развиваются у детей с измененной реактивностью. Среди факторов, способствующих их возникновению наиболее значимы: частые
- 6. Патогенез. В патогенезе большое значение имеют циркулирующие в крови и осаждающиеся на стенках сосудов иммунные комплексы,
- 7. Клиническая картина. В начальном периоде системных васкулитов наблюдаются общие черты неспецифического воспалительного синдрома: субфебрильная или фебрильная
- 8. Диагностика каждого заболевания из группы СВ базируется на характерных клинических признаках. Лабораторные показатели отражают лишь воспалительную
- 9. Лечение васкулитов: общие представления Лечение активного (острого) периода заболевания необходимо осуществлять в условиях специализированного (ревматологического) стационара,
- 10. Обычно используют комбинацию противовоспалительных, иммунодепрессивных препаратов, антикоагулянтов, антиагрегантов, симптоматических средств. При этом, необходимо стремиться к достижению
- 11. Основой базисной терапии большинства нозологических форм являются глюкокортикостероидные (ГК) гормоны. Для лечения СВ обычно спользуют ГК
- 12. При системных васкулитах, за исключением болезни Кавасаки (при которой ГК не показаны) эффективны дозы преднизолона -
- 13. ГК при ряде васкулитов, как уже было сказано, не достаточно эффективны, поэтому при необходимости воздействия на
- 14. К сожалению, противовоспалительный и иммунодепрессивный эффект ГК и цитостатиков (ЦС) неотделим от моделирующего и цитотоксического влияния
- 15. Клиника и лечение отдельных форм системных васкулитов
- 16. Ювенильные васкулиты Ювенильные васкулиты - системные васкулиты, встречающиеся чаще у детей или имеющие отличные от взрослых
- 17. Болезнь Шенлейна-Геноха (геморрагический васкулит) Болезнь Шенлейна-Геноха (геморрагический васкулит) - распространенное системное заболевание с преимущественным поражением микроциркуляторного
- 18. Клиническая картина. Заболевание начинается обычно остро, при субфебрильном, реже - фебрильном повышении температуры тела, а иногда
- 19. Кожный синдром (пурпура) наблюдается у всех больных. Чаще в начале болезни, иногда вслед за абдоминальным или
- 20. Суставной синдром, второй по частоте признак болезни. Степень поражения суставов варьирует от артралгий до обратимых артритов,
- 21. Течение болезни чаще острое с выздоровлением в течение 2 мес. от начала, но может быть затяжным,
- 22. Лечение. В острый период обязательны госпитализация, постельный режим, гипоаллергенная диета. Базисной является терапия гепарином и антиагрегантами.
- 23. Узелковый полиартериит Узелковый полиартериит - острое, подострое или хроническое заболевание, в основе которого лежит поражение периферических
- 24. Клиническая картина. Заболевание начинается в большинстве случаев остро. Вначале отмечаются высокая ремиттирующая лихорадка, профузные поты, сильные
- 25. Выделяют два варианта болезни: ювенильный полиартериит (с преимущественным поражением периферических сосудов) и "классический" узелковый полиартериит (с
- 26. Диагностика. Диагноз устанавливают по совокупности клинических синдромов. Для подтверждения диагноза в сомнительных случаях прибегают к биопсии
- 27. Лечение. В активном периоде лечение проводят в стационаре, в тяжелых случаях — при угрозе гангрены, наличии
- 28. Неспецифический аортоартериит (НАА) Системный васкулит характеризующийся сегментарным неспецифическим продуктивным воспалением стенок аорты и панартериитом преимущественно в
- 29. Классификация НАА Поражение сосудов: Iтип - область дуги аорты II тип – область нисходящей или брюшной
- 30. Проблемы НАА Неспецифичность, неяркость клиники. Позднее развитие характерных синдромов отсутствия пульса и артериальной гипертензии. Поздняя диагностика
- 31. Диагностика неспецифического аортоартериита Клинические данные: девочка старше 8 лет (ж:м 7-9:1) эпизоды лихорадки, потеря веса боли
- 32. Обязательные методы осмотра больного при подозрении на НАА измерение АД на руках и ногах пальпация пульса
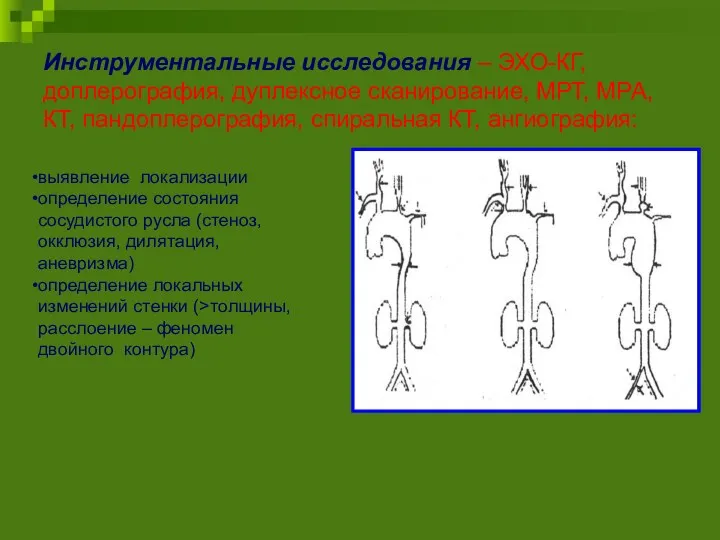
- 33. Инструментальные исследования – ЭХО-КГ, доплерография, дуплексное сканирование, МРТ, МРА, КТ, пандоплерография, спиральная КТ, ангиография: выявление локализации
- 34. Легочная гипертензия
- 35. Лечение неспецифического аортоартериита Так как основа патогенеза НАА иммунное воспаление в сосудистой стенке, основными лекарственными средствами
- 36. Собственный опыт свидетельствует о том, что у детей с НАА следует сразу использовать комбинацию ГК и
- 37. Комбинированная терапия [ГК + МТ] при НАА: Сочетанная терапия является оптимальным методом лечения острой фазы НАА
- 38. Рекомендации по лечению НАА Активная фаза: преднизолон (ПЗ) 0,5-1 мг/кг/сут 1-1,5 мес, затем медленное снижение дозы
- 39. Хирургическое лечение: протезирование, шунтирование, эндактериэктомия, др. Показания: Стойкая АГ связанная со стенозом почечных артерий или коарктационным
- 40. Эффективность лечения (исходы): ремиссия, отсутствие эффекта, прогрессирование, рецидив (обострение) Признаки прогрессирования: Синдром усталости, боли по ходу
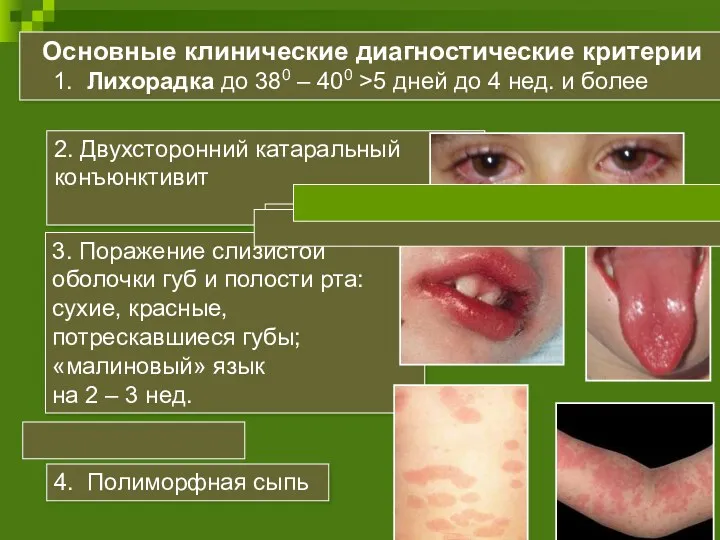
- 41. Синдром Кавасаки (СК) – некротизирующий васкулит преимущественно средних и мелких артерий, клинически характеризующийся лихорадкой, изменениями слизистых
- 42. Эпидемиологические данные Возраст: - 76% заболевших - дети в возрасте от нескольких нед до 5 лет
- 43. Характер течения Клинические симптомы Лабораторные показатели Инструментальная диагностика возможного поражения сердечно-сосудистой системы. Диагностика синдрома Кавасаки
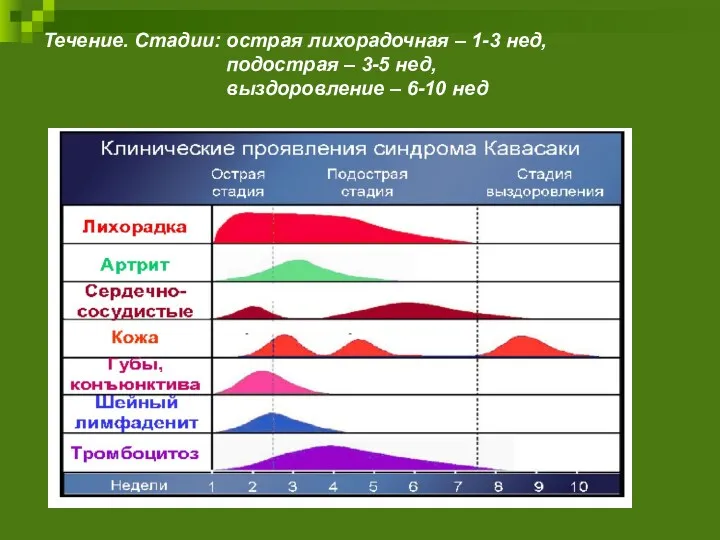
- 44. Течение. Стадии: острая лихорадочная – 1-3 нед, подострая – 3-5 нед, выздоровление – 6-10 нед
- 47. Другие проявления Артралгии/полиартрит мелких суставов кистей и стоп с последующим поражением коленных и голеностопных суставов появляются
- 48. Лабораторные показатели (нормализуются через 6-10 нед ) Ан. крови: 1-2 нед лейкоцитоз, > СОЭ, анемия, тромбоцитоз.
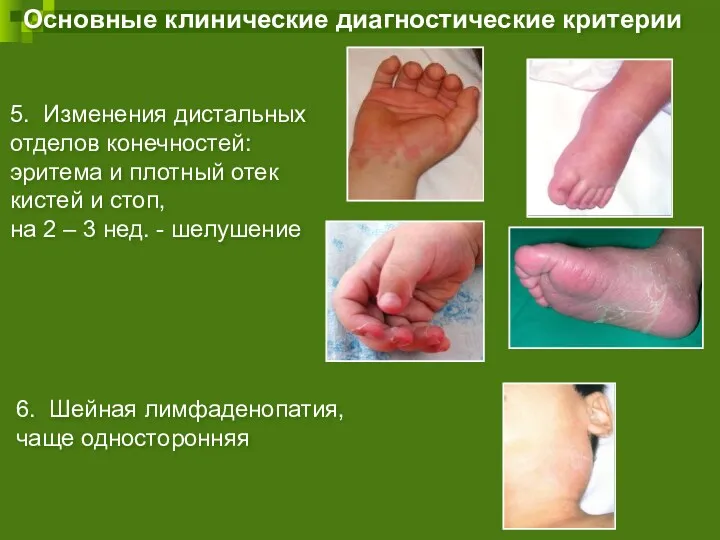
- 49. Поражение сердечно-сосудистой системы – характерная особенность СК В острой стадии: Миокардит Поражение клапанного аппарата (вальвулит, дисфункция
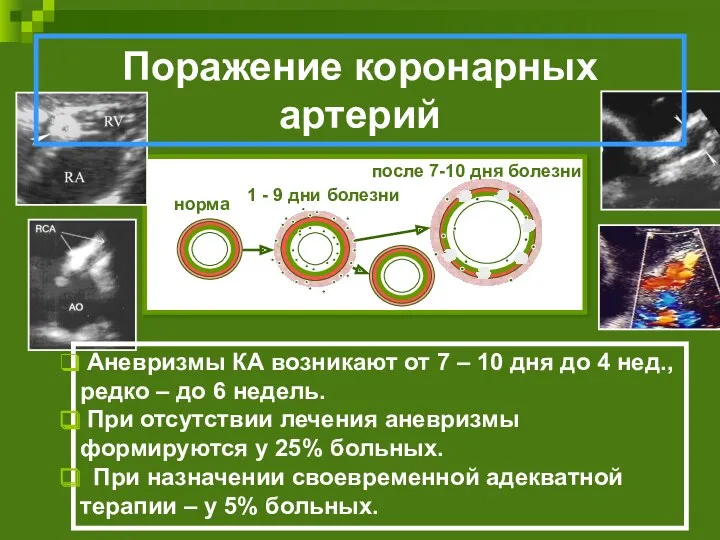
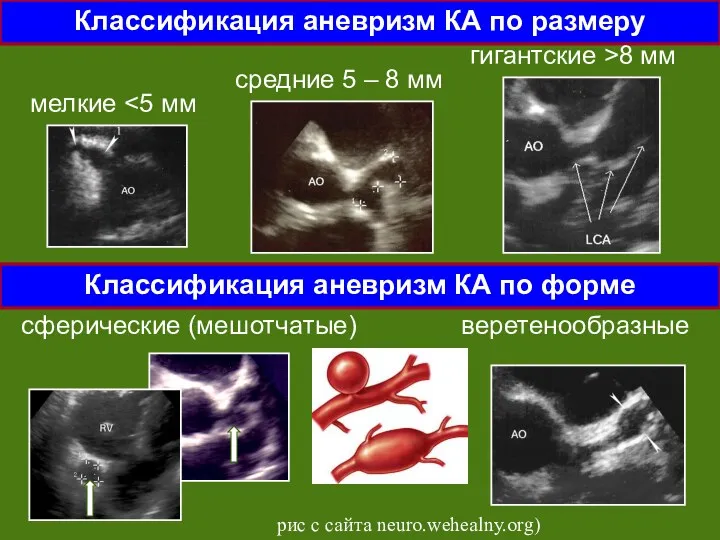
- 50. Аневризмы КА возникают от 7 – 10 дня до 4 нед., редко – до 6 недель.
- 52. Инструментальная диагностика поражения сердца и коронарных артерий В острой и подострой стадиях: электрокардиография (ЭКГ) эхокардиография (ЭХОКГ)
- 53. Эхокардиография позволяет оценить: размеры и функцию желудочков сердца состояние клапанного аппарата наличие и динамику перикардиального выпота
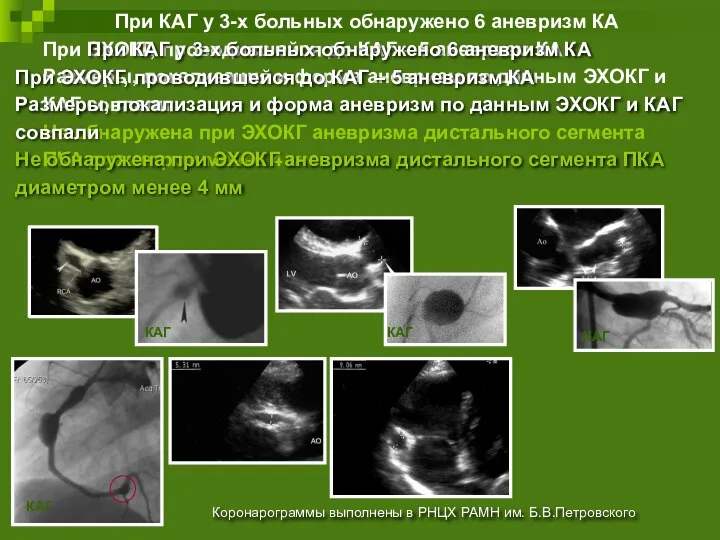
- 55. При КАГ у 3-х больных обнаружено 6 аневризм КА При ЭХОКГ, проводившейся до КАГ – 5
- 57. Диагноз - Наличие характерных симптомов (учитывают, что симптомы не могут быть объяснены другим заболеванием) - Нарастающие
- 58. или присутствуют >3 др вероятных признаков: периваскулярное повышение эхогенности, неравномерное сужение просвета КА снижение функции левого
- 59. Инфекционное заболевание Псевдотуберкулез Скарлатина, корь Сепсис Мультиформная эритема Менингококкцемия ОРВИ, др. Проблема диагноза СК: Первоначальная трактовка
- 60. Мальчик О. Заболел 10.09.03 в возрасте 1,5 года остро: лихорадка (38-39º), неоформленный стул, припухлость кистей и
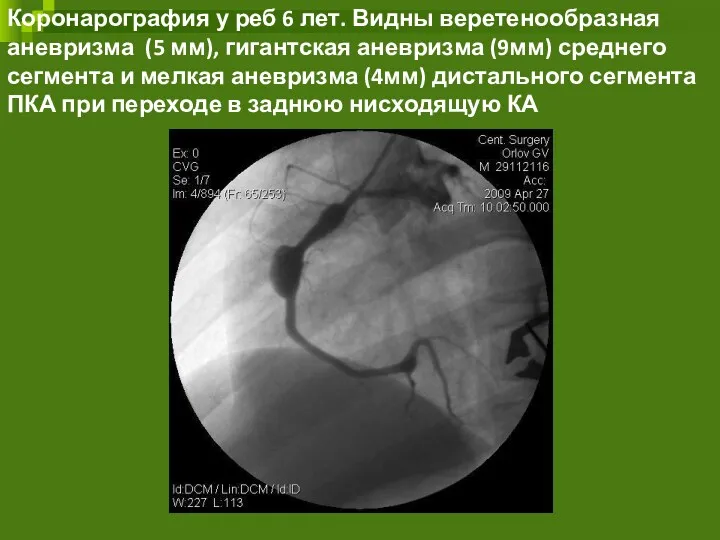
- 61. Коронарография у реб 6 лет. Видны веретенообразная аневризма (5 мм), гигантская аневризма (9мм) среднего сегмента и
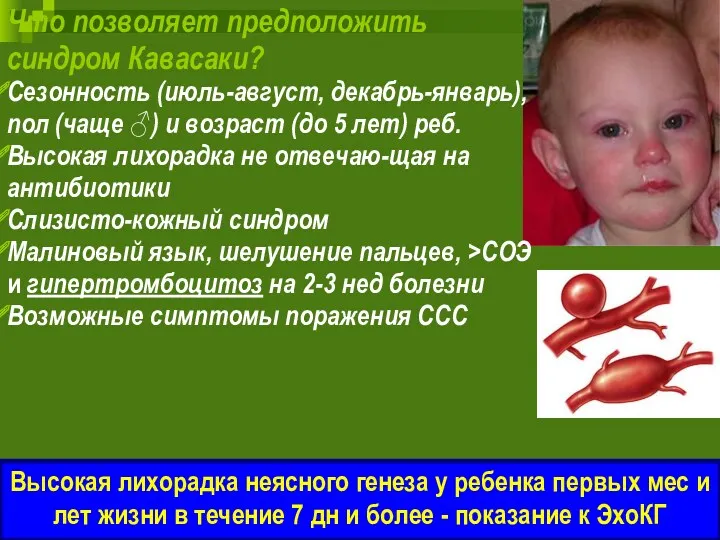
- 62. Что позволяет предположить синдром Кавасаки? Cезонность (июль-август, декабрь-январь), пол (чаще ♂) и возраст (до 5 лет)
- 63. Лечение синдрома Кавасаки Цель: модуляция иммунного ответа, ингибирование активации тромбоцитов, предотвращение коронарных аневризм. Иммуноглобулин для в/в
- 64. Клиническое руководство по лечению синдрома Кавасаки в Великобритании. Установить диагноз: Неполный синдром Кавасаки Полный синдром Кавасаки
- 65. Хирургические методы лечения Коронарное шунтирование – наилучшие отдаленные результаты при использовании в качестве шунта внутренней грудной
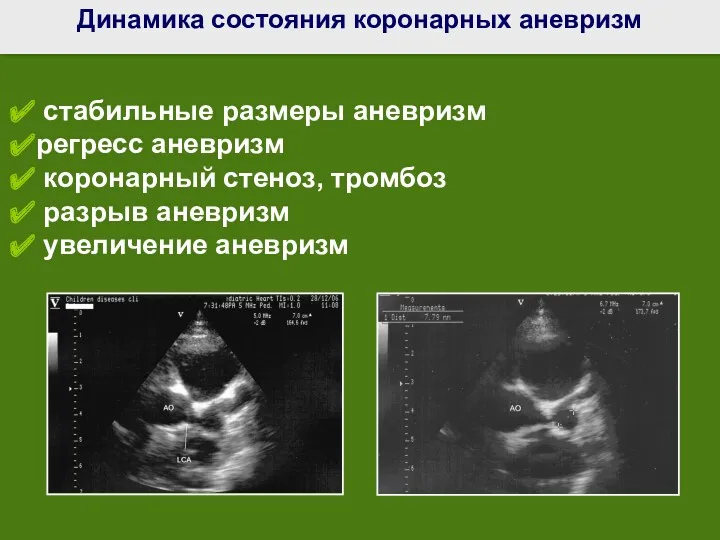
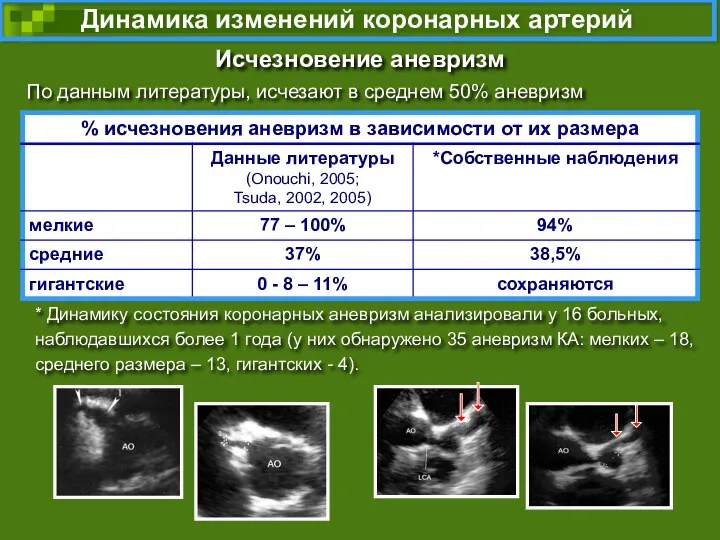
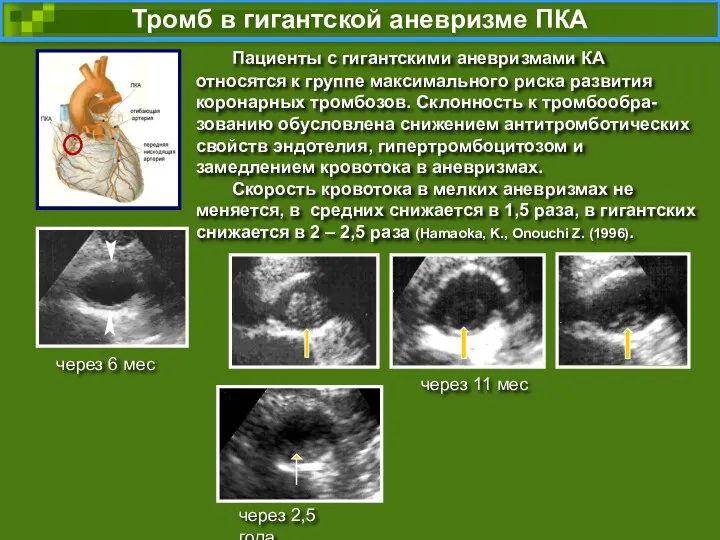
- 66. Динамика состояния коронарных аневризм стабильные размеры аневризм регресс аневризм коронарный стеноз, тромбоз разрыв аневризм увеличение аневризм
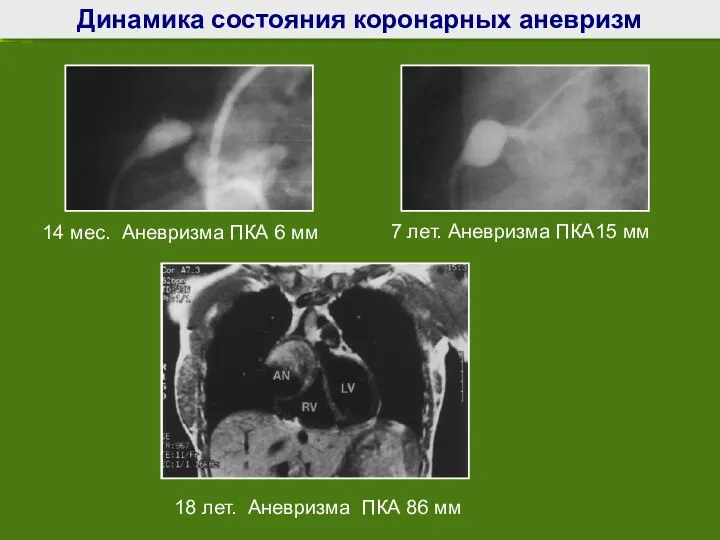
- 69. Динамика состояния коронарных аневризм 14 мес. Аневризма ПКА 6 мм 7 лет. Аневризма ПКА15 мм 18
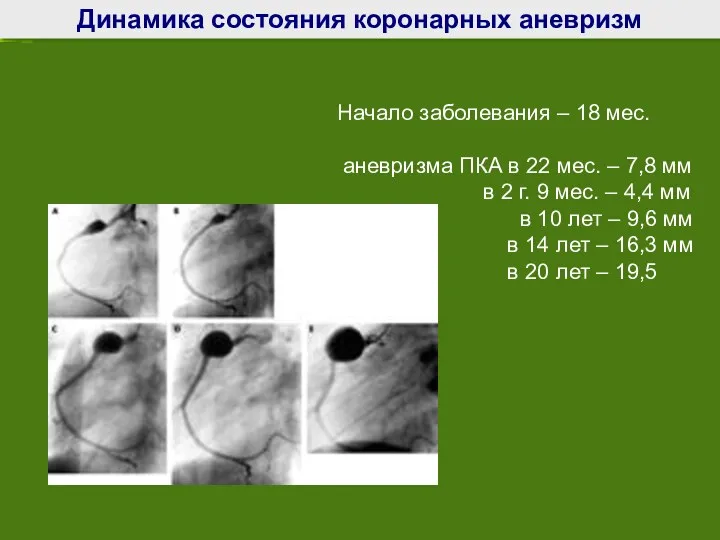
- 70. Динамика состояния коронарных аневризм Начало заболевания – 18 мес. аневризма ПКА в 22 мес. – 7,8
- 71. Исходы синдрома Кавасаки Выздоровление – через 6-10 нед Рецидивы ~ в 2,5-3% (развиваются в течение 12
- 72. Редкие формы системных васкулитов у детей
- 73. Гранулематоз Вегенера Гранулематоз Вегенера - некротический гранулематоз верхних дыхательных путей, глазной орбиты или легких, нередко сочетающийся
- 74. Клиническая картина. Заболевание начинается остро или постепенно. Первыми симптомами являются повышение температуры тела, анорексия, похудание. У
- 75. У больных с генерализованной формой наряду с патологическим процессом в первичном очаге поражения имеются признаки системности
- 76. Особенности течения гранулематоза Вегенера в детском возрасте: - высокая частота поражения глаз (гранулематоз орбиты); - локализованные
- 77. Лечение. Назначают циклофосфан как базисное средство, в максимальной суточной дозе 2 - 3 мг/кг или в
- 78. Микроскопический полиангиит Микроскопический полиангиит - системный некротизирующий ANCA-accoциированный васкулит, поражающий сосуды мелкого калибра без образования гранулем.
- 79. Клиническая картина. Начало острое или подострое. У заболевшего появляется фебрильная лихорадка, похудание, нередки миалгия (чаще -
- 80. Клинические проявления легочного синдрома: кашель, боль в грудной клетке, одышка, при аускультации - крепитация. В случае
- 81. Диагностика. Диагноз микроскопического полиангиита базируется на клинических, иммунологических и морфологических особенностях. Клинические особенности: - Геморрагический альвеолит
- 82. Течение заболевания может быть молниеносным (фульминантным) - с легочным кровотечением, БПГН с олигурической ОПН; подострым (характерно
- 83. Полиартериит с поражением легких (синдром Чарга—Стросса) Полиартериит с поражением легких (синдром Чарга-Стросса, аллергический ангиит и гранулематоз,
- 84. Клиническая картина. Особенностью данного заболевания является факт развития клинической картины системного сосудистого поражения у пациента, страдающего
- 85. Диагностика. Диагноз базируется на клинических данных. Клинические критерии диагностики синдрома Чарга-Стросса: - Предшествующие или сопутствующие проявлениям
- 86. Болезнь Бехчета Болезнь, или синдром Бехчета — редкая патология детского возраста. В течение нескольких лет она
- 87. Диагностика. Диагноз становится очевидным лишь при генерализации васкулита, когда наряду с обострением язвенного процесса на слизистых
- 88. Лечение. При нетяжелых вариантах проводят преимущественно симптоматическое лечение. При системных формах назначают ГК (преднизолон), в случае
- 89. Выписка из истории болезни Жалобы: - одышку в покое - отеки лица, век - сухой кашель
- 90. Выписка из истории болезни Объективный статус: - Кожные покровы чистые, бледные - Отечность век, лица, голеней
- 91. Объективный статус: - Артериальное давление: левая рука - 140/100 мм рт ст правая рука - 130/90
- 92. Общий анализ крови: эритроциты - 3,6 Т/л; Hb - 112 г/л; лейкоциты - 17,6 Г/л; эозинофилы
- 93. Биохимический анализ крови: АСТ - 0,66 ммоль/л; АЛТ - 0,36 ммоль/л; бил. - 10,6 мкмоль/л; мочевина
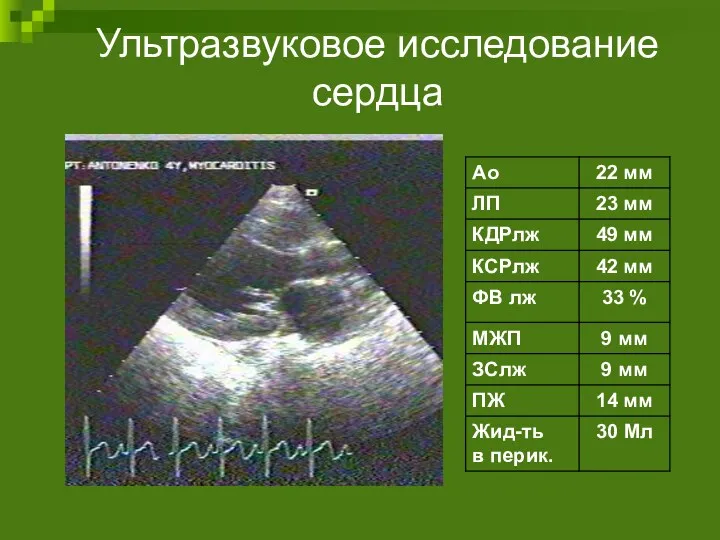
- 94. Ультразвуковое исследование сердца
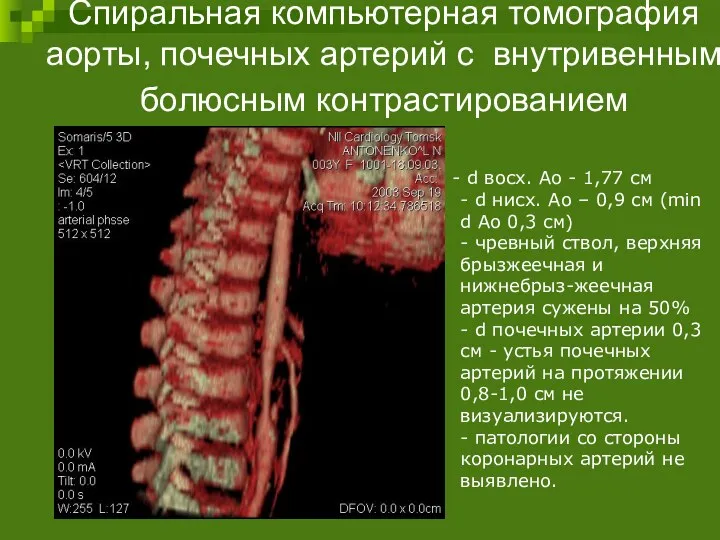
- 95. Спиральная компьютерная томография аорты, почечных артерий с внутривенным болюсным контрастированием d восх. Ао - 1,77 см
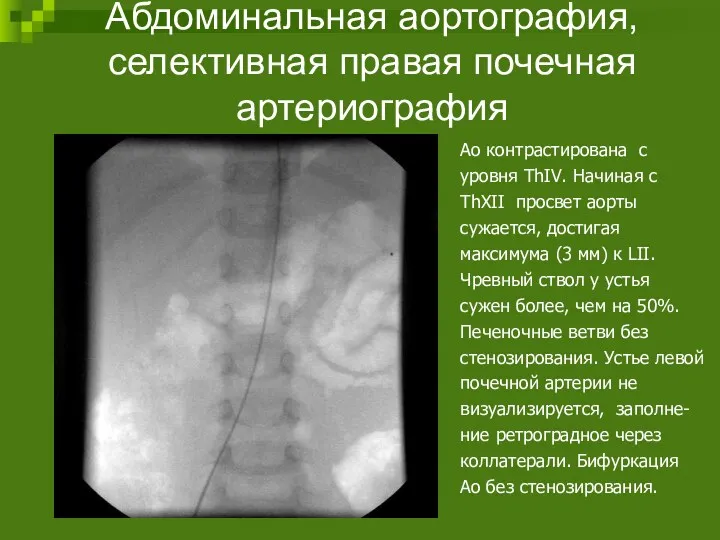
- 96. Абдоминальная аортография, селективная правая почечная артериография Ао контрастирована с уровня ThIV. Начиная с ThXII просвет аорты
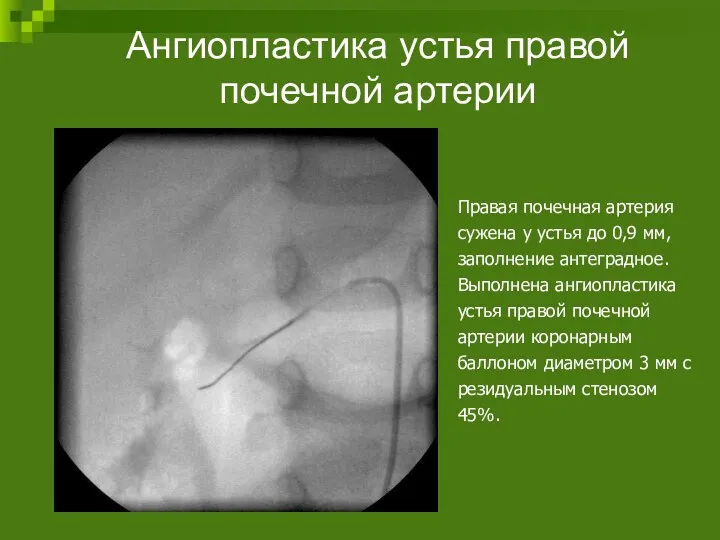
- 97. Ангиопластика устья правой почечной артерии Правая почечная артерия сужена у устья до 0,9 мм, заполнение антеградное.
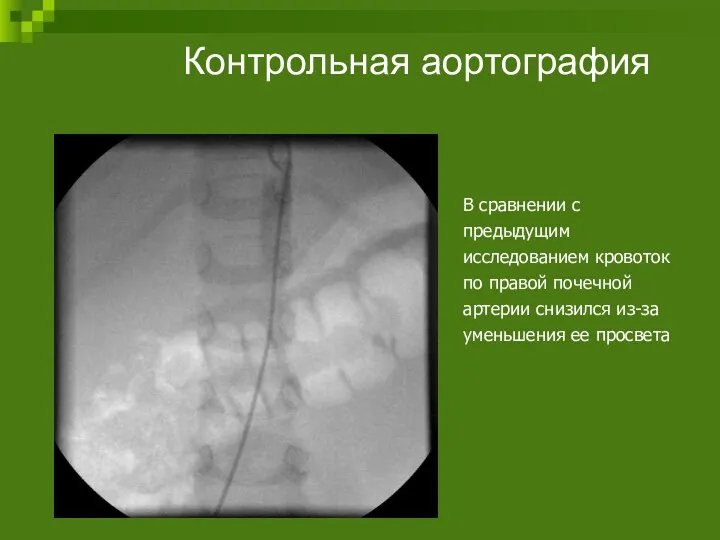
- 98. Контрольная аортография В сравнении с предыдущим исследованием кровоток по правой почечной артерии снизился из-за уменьшения ее
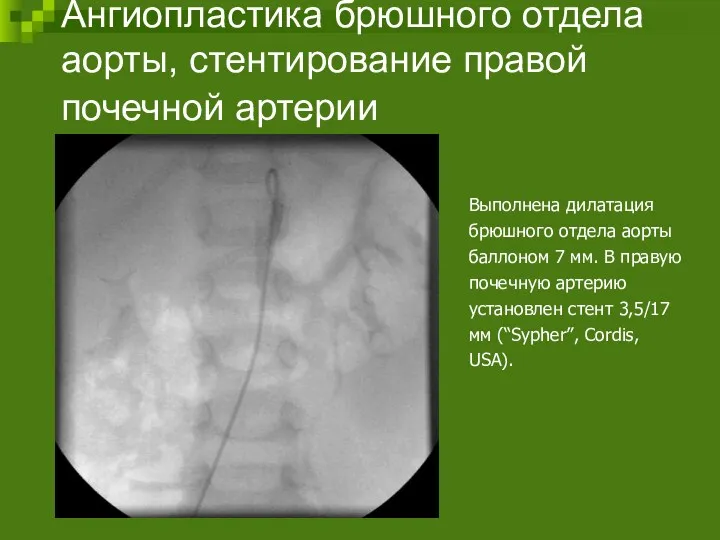
- 99. Ангиопластика брюшного отдела аорты, стентирование правой почечной артерии Выполнена дилатация брюшного отдела аорты баллоном 7 мм.
- 100. После проведенной процедуры состояние больной стабилизировалось: уменьшились признаки сердечной недостаточности артериальное давление стабилизировалось в пределах 130
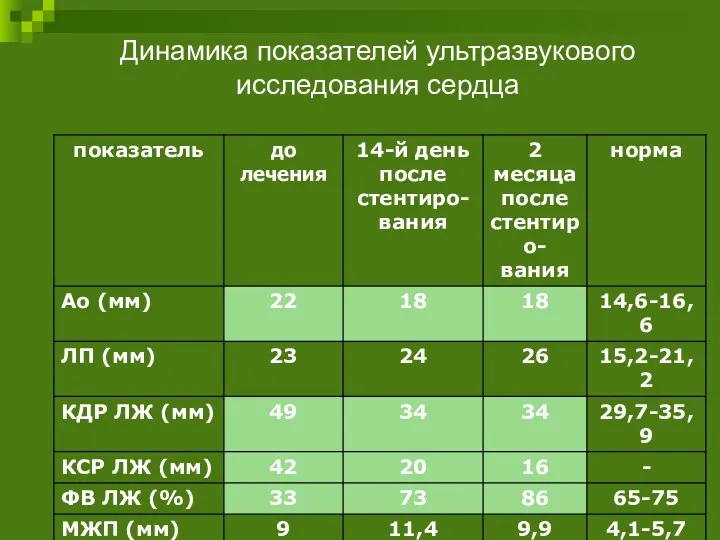
- 101. Динамика показателей ультразвукового исследования сердца
- 103. Скачать презентацию
































![Комбинированная терапия [ГК + МТ] при НАА: Сочетанная терапия является](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/348505/slide-36.jpg)












































 Кроветворение. Центральные и периферические органы иммунной системы
Кроветворение. Центральные и периферические органы иммунной системы Туберкулез костей и суставов
Туберкулез костей и суставов Рекомендации родителям, воспитывающим детей с отклонениями в развитии
Рекомендации родителям, воспитывающим детей с отклонениями в развитии СПИД и его профилактика
СПИД и его профилактика Профилактика инфекционных болезней
Профилактика инфекционных болезней Патофизиология и современные возможности лечения болевых синдромов
Патофизиология и современные возможности лечения болевых синдромов Свободные радикалы и болезни человека
Свободные радикалы и болезни человека Особенности течения кариеса во временных зубах
Особенности течения кариеса во временных зубах Лекарственные препараты
Лекарственные препараты Первичный биллиарный цирроз. Клиника и связанные с ним заболевания
Первичный биллиарный цирроз. Клиника и связанные с ним заболевания Кишечные свищи
Кишечные свищи Антисекреторные препараты. Ингибиторы протонной помпы
Антисекреторные препараты. Ингибиторы протонной помпы Правила GMP в России
Правила GMP в России Возможности медикаментозного обезболивания во время хирургических вмешательств
Возможности медикаментозного обезболивания во время хирургических вмешательств Тромболитическая терапия в остром периоде мозгового инсульта
Тромболитическая терапия в остром периоде мозгового инсульта Дисбиоз кишечника. Как поставить диагноз практическому врачу
Дисбиоз кишечника. Как поставить диагноз практическому врачу Позиционирование в сестринском уходе за пациентами неврологического профиля
Позиционирование в сестринском уходе за пациентами неврологического профиля Вирусты гепатиттер. Гепатит А
Вирусты гепатиттер. Гепатит А Тырысқақ
Тырысқақ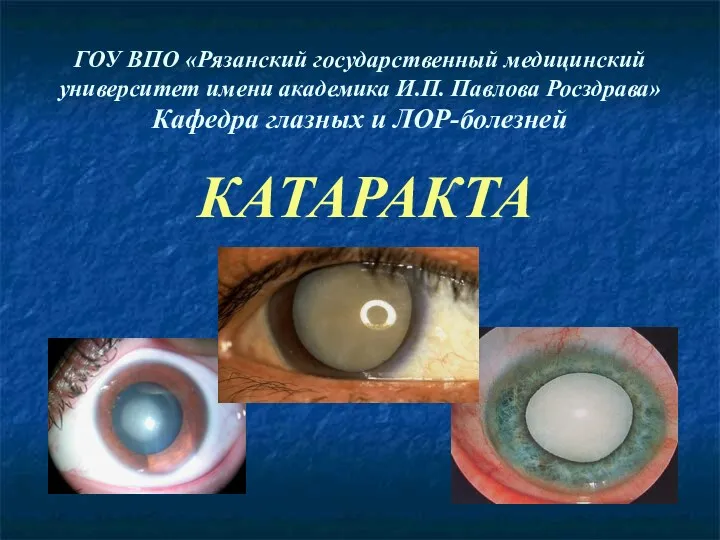 Катаракта – помутнение хрусталика
Катаракта – помутнение хрусталика Кардиомиопатия такоцубо: уникальная кардиомиопатия с переменной морфологией желудочка
Кардиомиопатия такоцубо: уникальная кардиомиопатия с переменной морфологией желудочка Хронический остеомиелит
Хронический остеомиелит Физиология и клиническая анатомия женской половой сферы
Физиология и клиническая анатомия женской половой сферы Опредeлeние антиишeмичeской и кардиопротeктивной эффeктиности никороaндилa у пaциентов со стaбильнoй стенoкaрдией
Опредeлeние антиишeмичeской и кардиопротeктивной эффeктиности никороaндилa у пaциентов со стaбильнoй стенoкaрдией Некротизирующий энтероколит и спонтанная перфорация кишки. MHO
Некротизирующий энтероколит и спонтанная перфорация кишки. MHO Этиология, характеристика эпидемического процесса, противоэпидемические и профилактические мероприятия при шигеллезе и холере
Этиология, характеристика эпидемического процесса, противоэпидемические и профилактические мероприятия при шигеллезе и холере Табиғи және техногенді радияциялық фон. Иондық сәулелену көзінің адам ағзасына әсерінің салдары
Табиғи және техногенді радияциялық фон. Иондық сәулелену көзінің адам ағзасына әсерінің салдары Особенности анестезии у пожилых
Особенности анестезии у пожилых