Содержание
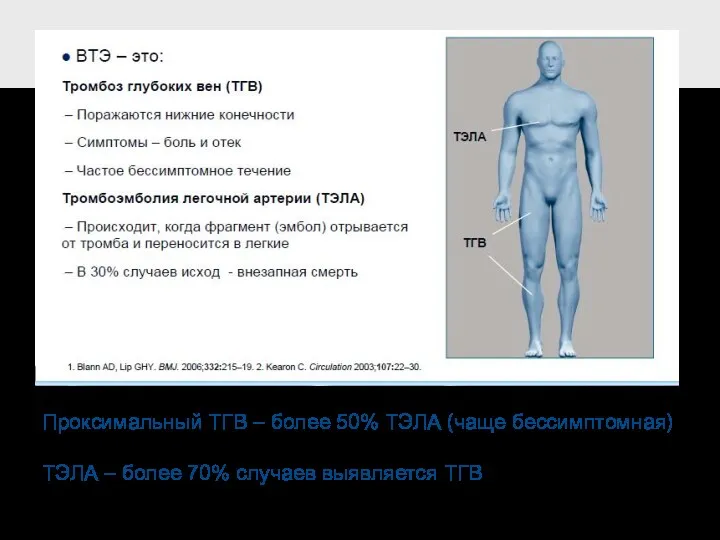
- 2. Проксимальный ТГВ – более 50% ТЭЛА (чаще бессимптомная) ТЭЛА – более 70% случаев выявляется ТГВ
- 3. Факторы риска ТЭЛА (тромбофилии) Акценты по диагностическим методикам Стратификация риска – умеренный риск на 2 группы
- 4. Факторы, предрасполагающие к ВТЭ (ЕSC 2014) Сильные факторы риска (OP>10) Перелом нижней конечности Госпитализация по поводу
- 5. Венозные тромбоэмболии Неспровоцированные – более 20% [регистр ICOPER] Спровоцированные – взаимодействие 2 типов факторов риска: особенности
- 6. Первичная профилактика ВТЭ Профилактика ВТЭ проводится ВСЕМ госпитализированным больным Три основных способа профилактики 1. ранняя активизация
- 7. Шкала Caprini для больных хирургического профиля
- 8. Оценка риска у терапевтических больных (Padua Prediction Score)
- 9. Геморрагический риск: При наличии противопоказаний механические способы!!! – 1А Аспирин (и другие антиагреганты) применять не рекомендуется–
- 10. Если пациенту не выполнялось хирургическое вмешательство
- 11. Если пациенту не выполнялось хирургическое вмешательство
- 12. Определение Тромбоэмболия легочной артерии (ТЭЛА) - острая или хроническая эмболия основного ствола или разветвлений легочной артерии
- 13. Источники ТЭЛА 1. Система НПВ - 90% всех ТЭЛА Проксимальные отделы глубоких вен (подколенно-бедренный сегмент), илиокавальные
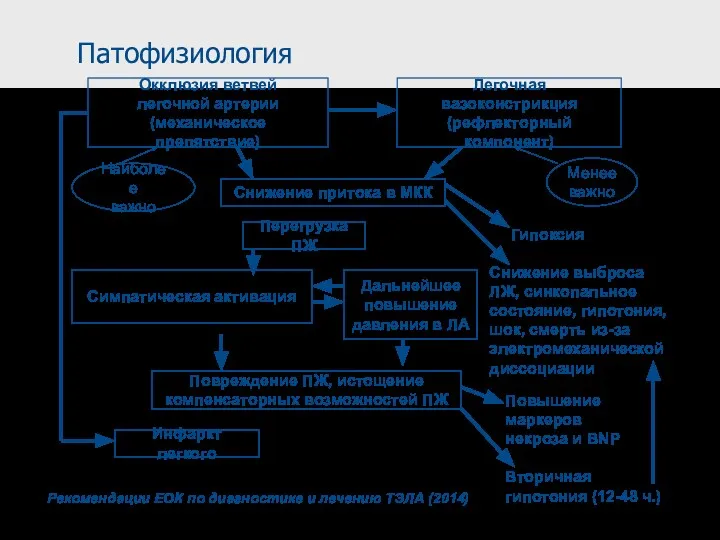
- 14. Патофизиология Окклюзия ветвей легочной артерии (механическое препятствие) Легочная вазоконстрикция (рефлекторный компонент) Снижение притока в МКК Наиболее
- 15. Тромбоэмболия легочных артерий Старая классификация Массивная ТЭЛА: поражение крупных легочных артерий, выраженные гемодинамические расстройства (систолическое давление
- 16. Симптомы и признаки ТЭЛА
- 17. При осмотре обязателен поиск возможных проявлений флеботромбоза
- 18. ЭКГ Поворот электрической оси сердца вправо (SI/QIII, «-»TIII – синдром МакДжинна-Уайта) Смещение переходной зоны влево (S
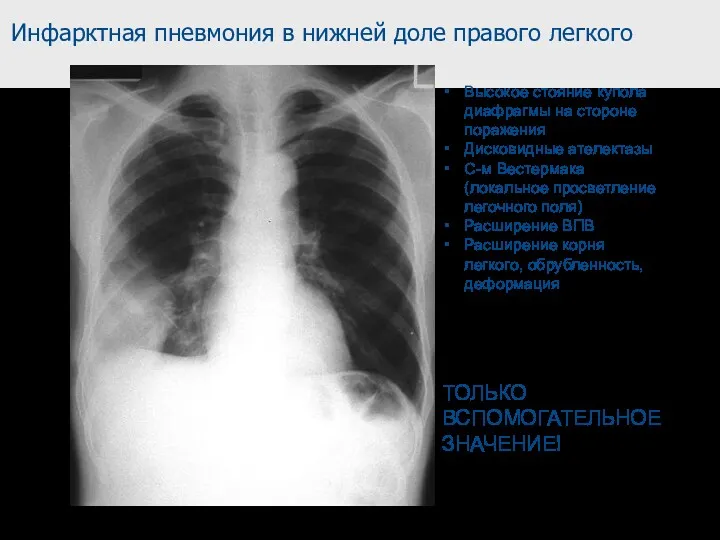
- 19. Инфарктная пневмония в нижней доле правого легкого ТОЛЬКО ВСПОМОГАТЕЛЬНОЕ ЗНАЧЕНИЕ! Высокое стояние купола диафрагмы на стороне
- 20. ЭХО-КГ Выявление признаков перегрузки правых отделов сердца Дилятация и перегрузка правых отделов Гипо- и акинез свободной
- 21. Выбор правильной тактики обследования больного с подозрением на ТЭЛА: Оценить риск смерти связанной с ТЭЛА во
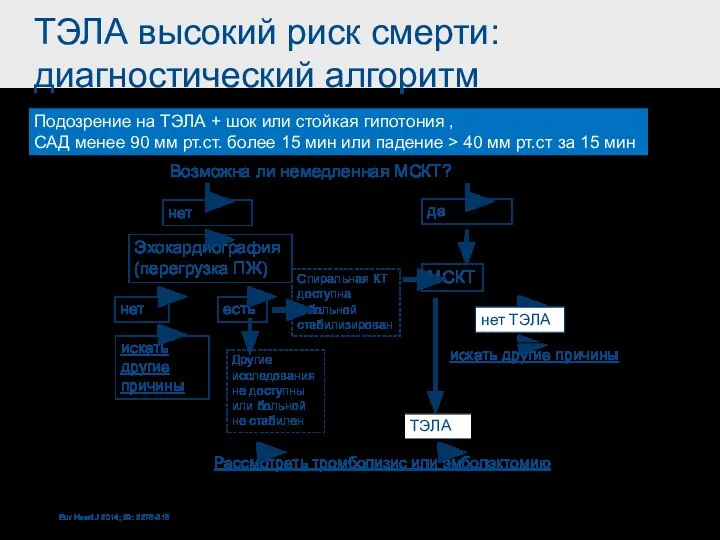
- 22. ТЭЛА высокий риск смерти: диагностический алгоритм Подозрение на ТЭЛА + шок или стойкая гипотония , САД
- 23. Выбор правильной тактики обследования больного с подозрением на ТЭЛА: Оценить риск смерти связанной с ТЭЛА во
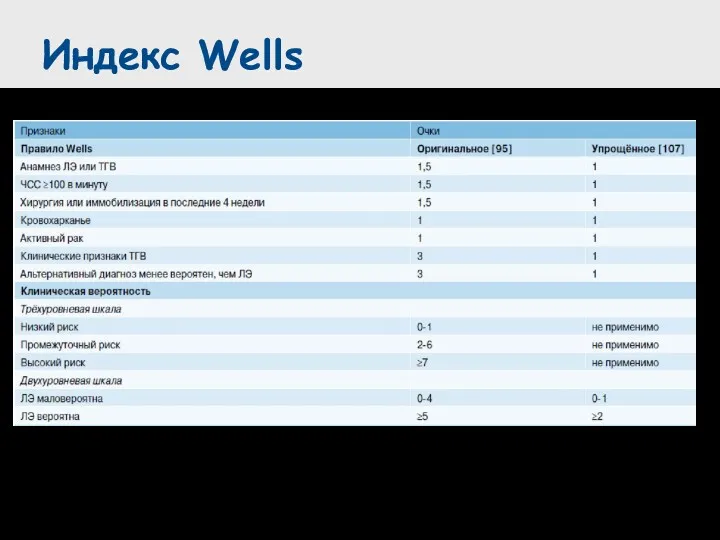
- 24. Индекс Wells
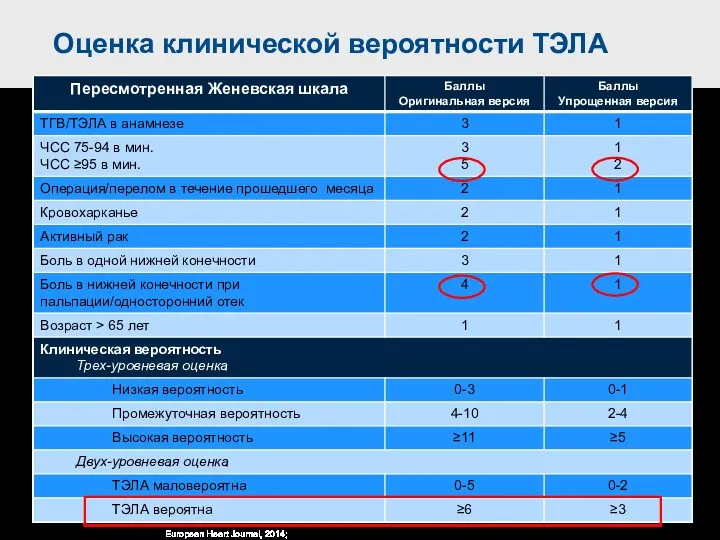
- 25. Оценка клинической вероятности ТЭЛА European Heart Journal, 2014; doi:10.1093/eurheartj/ehu283
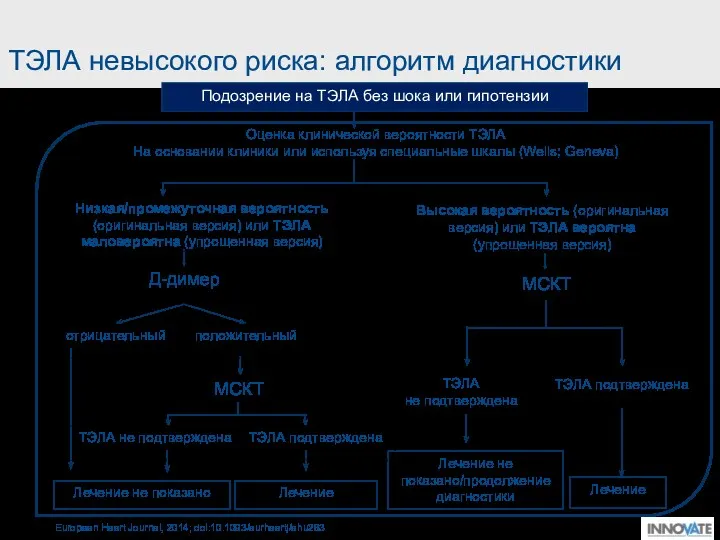
- 26. ТЭЛА невысокого риска: алгоритм диагностики Подозрение на ТЭЛА без шока или гипотензии Оценка клинической вероятности ТЭЛА
- 27. Причины повышенного уровня D-димера 1. ТГВ и ТЭЛА. 2. К повышению уровня D-димера могут привести: -
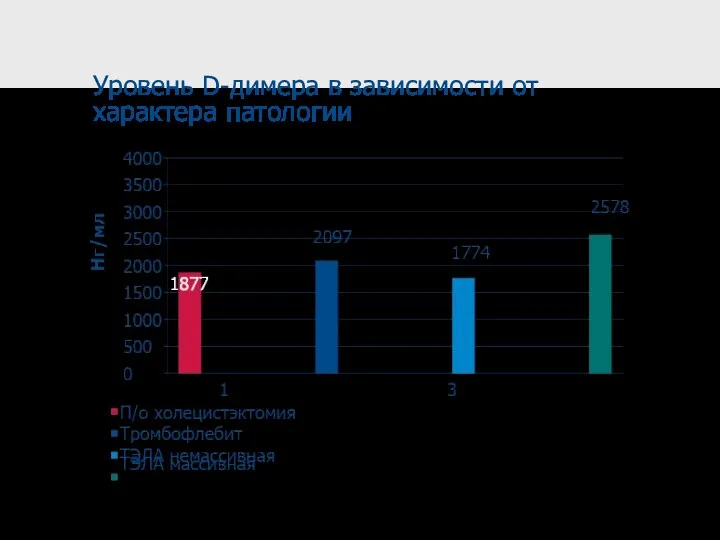
- 28. Уровень D-димера в зависимости от характера патологии
- 29. Причины отрицательных результатов теста на D-димер при тромбозе малый размер тромба; запоздалое исследование; при ложно положительных
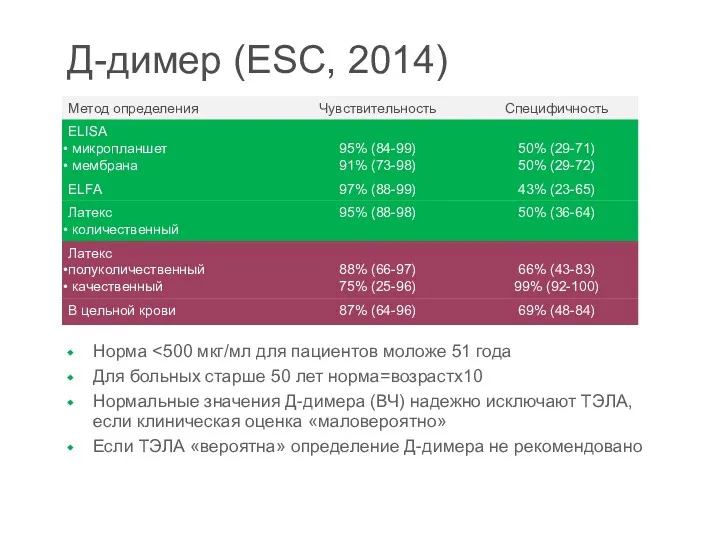
- 30. Д-димер (ESC, 2014) Норма Для больных старше 50 лет норма=возрастх10 Нормальные значения Д-димера (ВЧ) надежно исключают
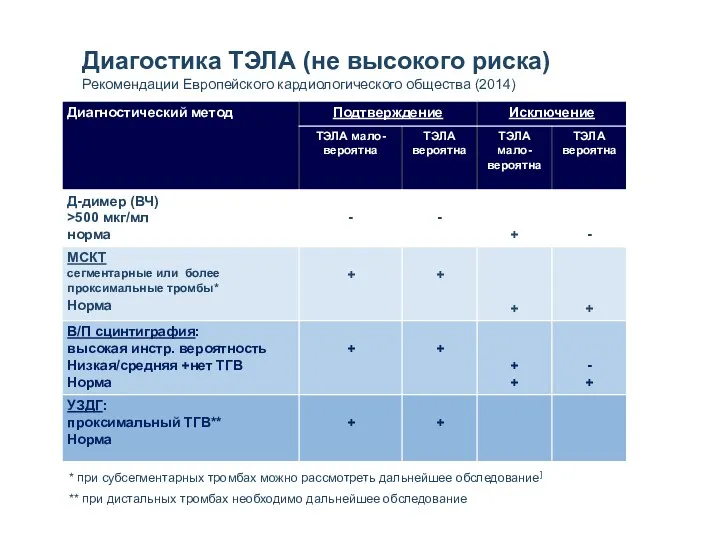
- 31. Диагостика ТЭЛА (не высокого риска) Рекомендации Европейского кардиологического общества (2014) * при субсегментарных тромбах можно рассмотреть
- 32. Диагностика ТЭЛА Рекомендации Европейского кардиологического общества (2014) Eur Heart J 2014; doi:10.1093/eurheartj/ehu283
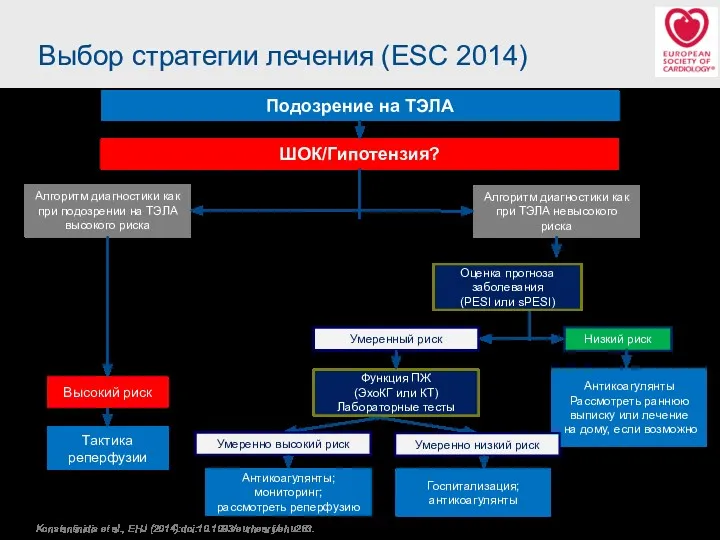
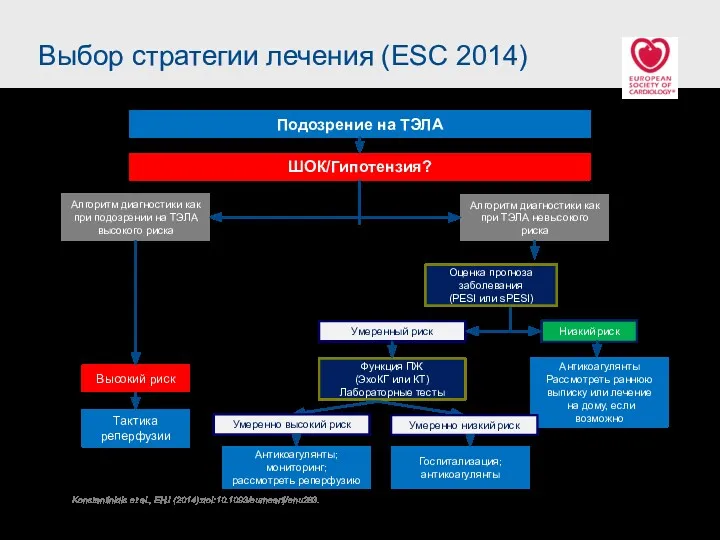
- 33. Выбор стратегии лечения (ESC 2014) Подозрение на ТЭЛА ШОК/Гипотензия? Алгоритм диагностики как при подозрении на ТЭЛА
- 34. Лечение тромбоэмболии легочной артерии Подход к лечению клинически выраженной и бессимптомной тромбоэмболии легочной артерии одинаков Выбор
- 35. Клиническое подозрение на ВТЭ: когда начать антикоагулянты? Рекомендации Американской коллегии торакальных врачей (2012) Chest 2012; 141
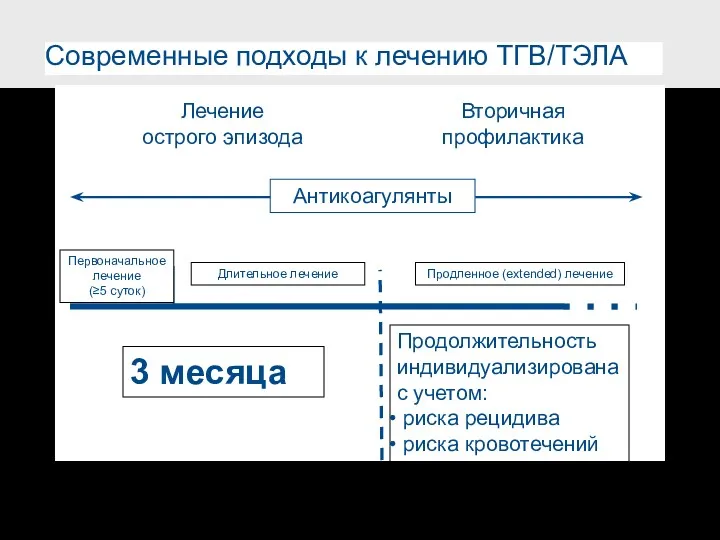
- 36. Современные подходы к лечению ТГВ/ТЭЛА Лечение острого эпизода 3 месяца Продолжительность индивидуализирована с учетом: риска рецидива
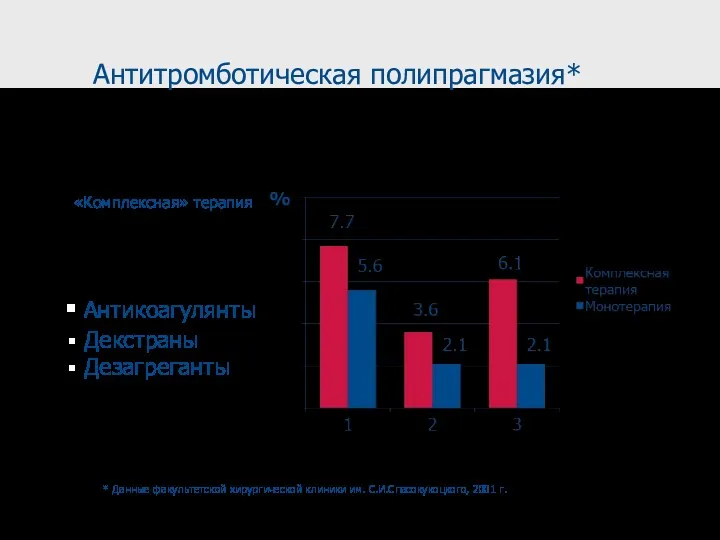
- 37. Антитромботическая полипрагмазия* Антикоагулянты Декстраны Дезагреганты «Комплексная» терапия * Данные факультетской хирургической клиники им. С.И.Спасокукоцкого, 2001 г.
- 38. Пациенты высокого риска смерти Eur Heart J 2008; 29: 2276-315 Ожидаемая смертность более 15%
- 39. Гемодинамическая и респираторная поддержка Введение большого объема жидкости может усугубить правожелудочковую недостаточность (500 мл декстрана медленно?)
- 40. ТЭЛА: высокий риск Нефракционированный гепарин начать как можно раньше, не дожидаясь результатов обследования!!! Другие гепарины не
- 41. Дозы НФГ для лечения ТГВ и ТЭЛА * JAMA 2006; 296: 935-42 Chest 2008; 133 (suppl.):
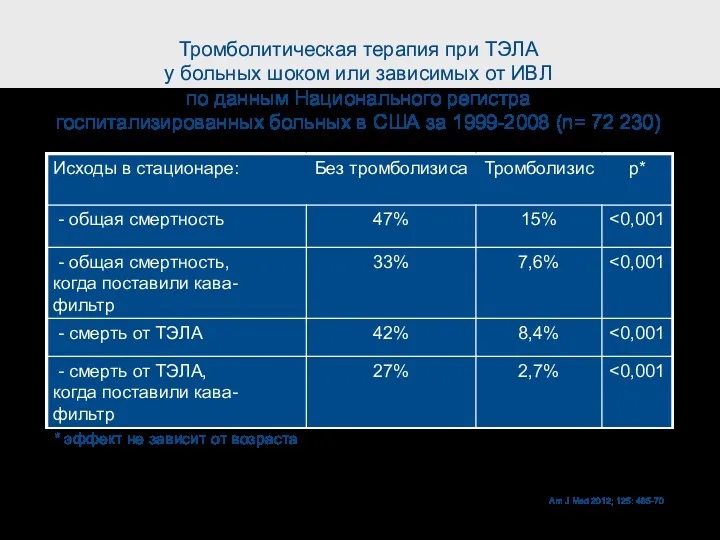
- 42. Тромболитическая терапия при ТЭЛА у больных шоком или зависимых от ИВЛ по данным Национального регистра госпитализированных
- 43. Режимы тромболитической терапии при ТЭЛА: 1. Стрептокиназа: а) обычная схема – нагрузочная доза 250 тыс. МЕ
- 44. Системная тромболитическая терапия при ТЭЛА не откладывать начало введения, т.к. возможно развитие необратимого шока эффект максимален
- 45. Braunwald’s Heart disease, 8th edition, 2008. Chest 2008; 133 (suppl.): 454S-545S. Eur Heart J 2014; doi:10.1093/eurheartj/ehu283
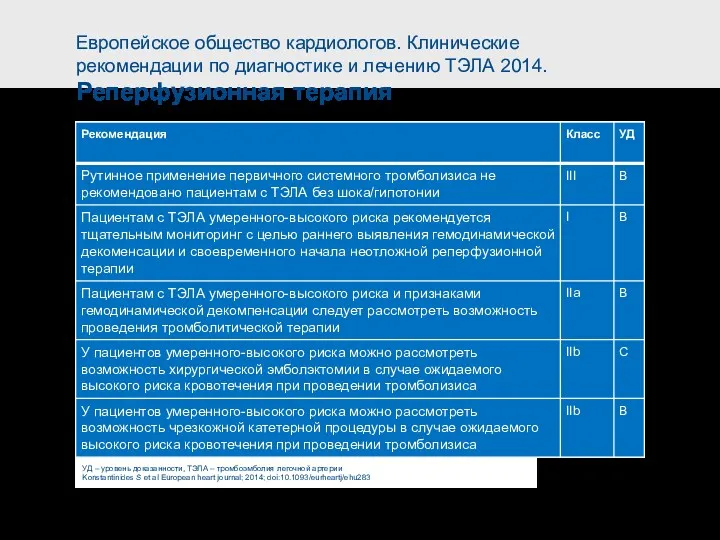
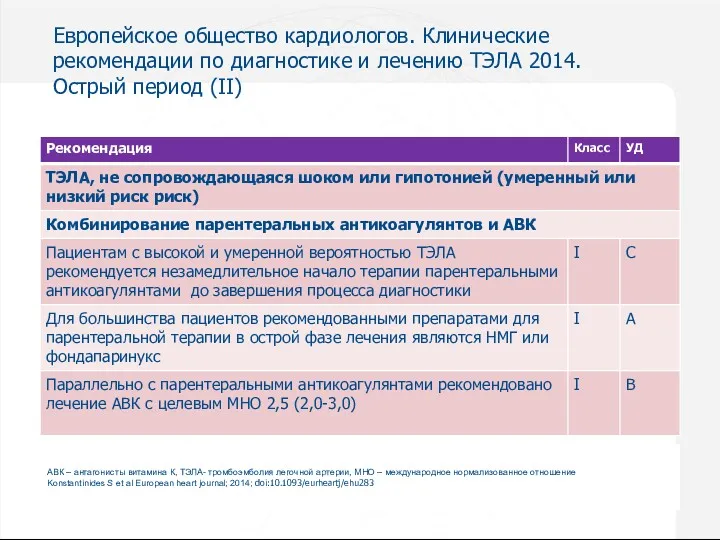
- 46. Европейское общество кардиологов. Клинические рекомендации по диагностике и лечению ТЭЛА 2014. Острый период (I) ТЭЛА –
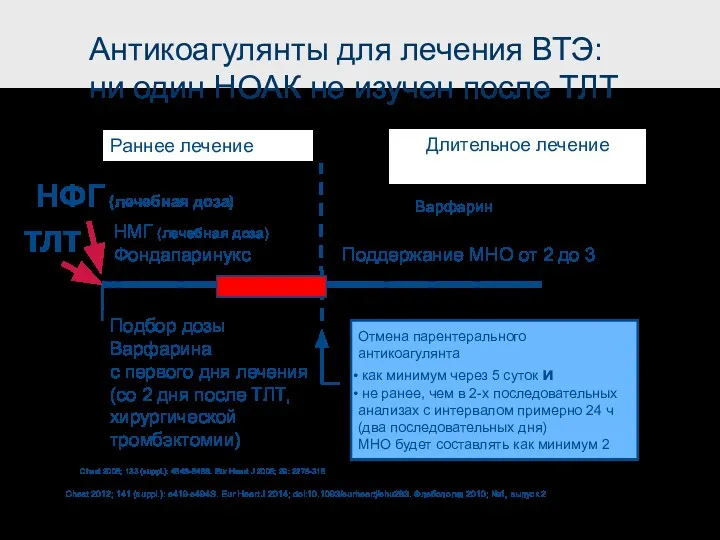
- 47. Антикоагулянты для лечения ВТЭ: ни один НОАК не изучен после ТЛТ Chest 2008; 133 (suppl.): 454S-545S.
- 48. Выбор стратегии лечения (ESC 2014) Подозрение на ТЭЛА ШОК/Гипотензия? Алгоритм диагностики как при подозрении на ТЭЛА
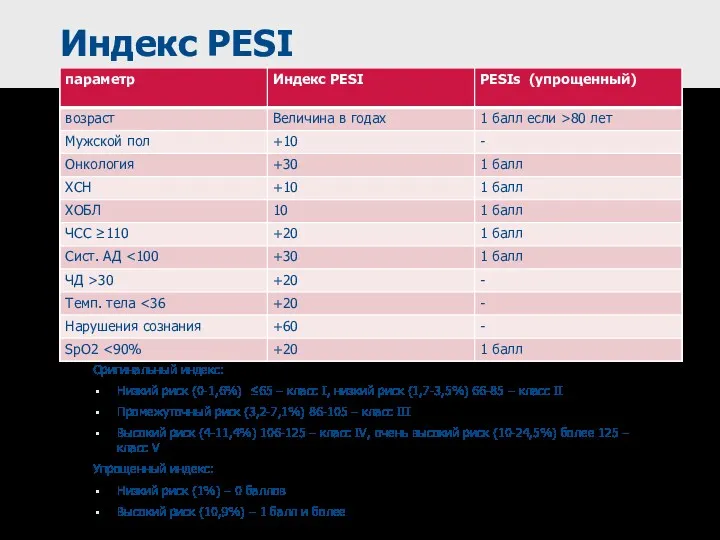
- 49. Индекс PESI Оригинальный индекс: Низкий риск (0-1,6%) ≤65 – класс I, низкий риск (1,7-3,5%) 66-85 –
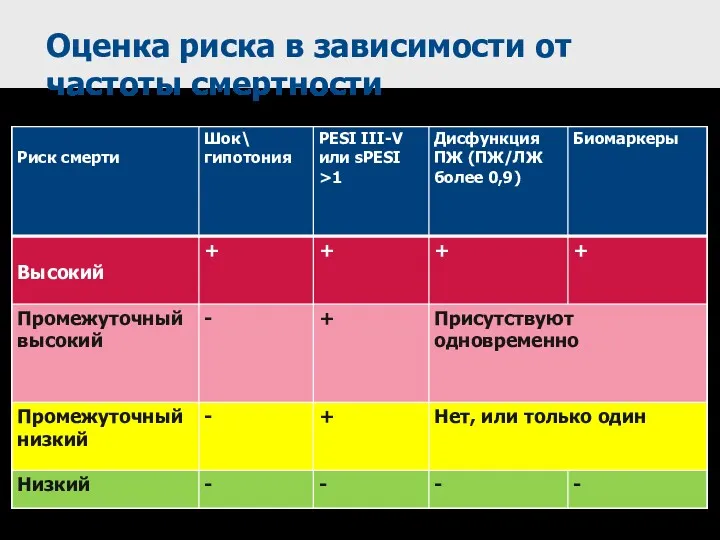
- 50. Оценка риска в зависимости от частоты смертности
- 51. ТЛТ у больных промежуточного риска PEITO (n=1006) Дисфункция ПЖ+Тропонин Нет стойких нарушений гемодинамики Тенектеплаза + НФГ
- 52. УД – уровень доказанности, ТЭЛА – тромбоэмболия легочной артерии Konstantinides S et al European heart journal;
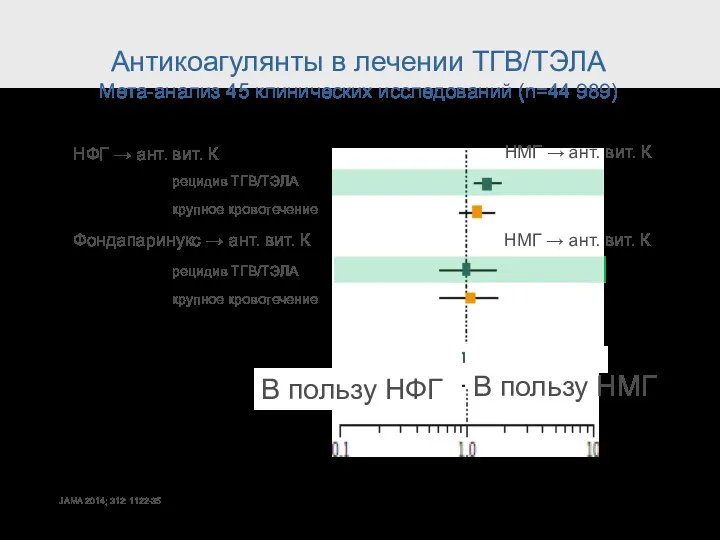
- 53. Антикоагулянты в лечении ТГВ/ТЭЛА Мета-анализ 45 клинических исследований (n=44 989) JAMA 2014; 312: 1122-35 НФГ →
- 54. Выбор антикоагулянта для лечения ТГВ/ТЭЛА Рекомендации Европейского кардиологического общества (2014) Eur Heart J 2014; doi:10.1093/eurheartj/ehu283 НМГ
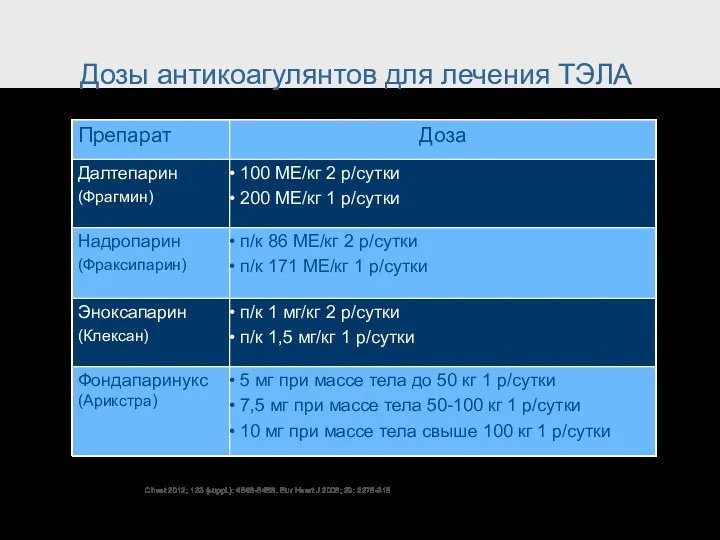
- 55. Дозы антикоагулянтов для лечения ТЭЛА Chest 2012; 133 (suppl.): 454S-545S. Eur Heart J 2008; 29: 2276-315
- 56. Выбор антикоагулянта для лечения ТГВ/ТЭЛА Рекомендации Европейского кардиологического общества (2014) Eur Heart J 2014; doi:10.1093/eurheartj/ehu283 НМГ
- 57. Антикоагулянты для лечения ВТЭ: алгоритмы Chest 2008; 133 (suppl.): 454S-545S. Eur Heart J 2008; 29: 2276-315
- 58. ВТЭ: результаты исследований ПОАК
- 59. Антикоагулянты для лечения ВТЭ: алгоритмы Chest 2008; 133 (suppl.): 454S-545S. Eur Heart J 2008; 29: 2276-315
- 60. ТГВ/ТЭЛА: ПОАК По меньшей мере также эффективны, как стандартное лечение (НМГ+АВК) Безопаснее чем стандартная схема (НМГ+АВК)
- 61. Основные ограничения для новых пероральных антикоагулянтов при ТГВ/ТЭЛА Тромбэктомия, тромболитическая терапия (для лечения с ранних сроков)
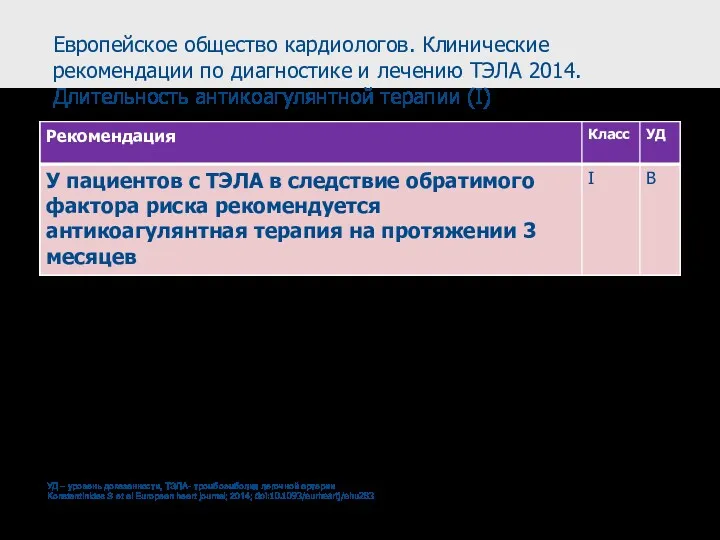
- 62. Европейское общество кардиологов. Клинические рекомендации по диагностике и лечению ТЭЛА 2014. Острый период (II) АВК –
- 63. УД – уровень доказанности, КК- клиренс креатинина, АВК – антагонисты витамина К Konstantinides S et al
- 64. ТГВ/ТЭЛА: выбор антикоагулянта У пациентов БЕЗ онкологических заболеваний для лечения острого эпизода ВТЭ: ПОАК могут рассматриваться
- 65. Выбор дозы антикоагулянта: есть алгоритмы коррекции дозы при ФП для лечения ВТЭ – только мах дозировки!
- 66. Copyright Science Press Internet Services Кава-фильтры
- 67. ТЭЛА – тромбоэмболия легочной артерии, УД – уровень доказанности Konstantinides S et al European heart journal;
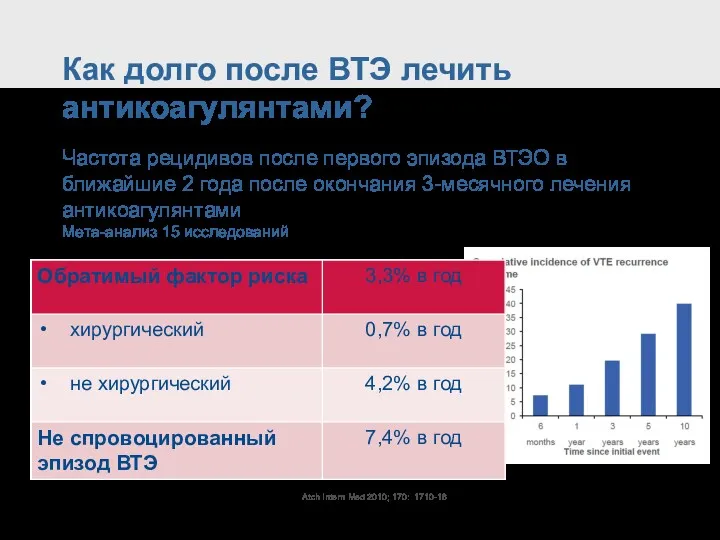
- 68. Atch Intern Med 2010; 170: 1710-16 Как долго после ВТЭ лечить антикоагулянтами? Частота рецидивов после первого
- 69. УД – уровень доказанности, ТЭЛА- тромбоэмболия легочной артерии Konstantinides S et al European heart journal; 2014;
- 70. УД – уровень доказанности, ТЭЛА – тромбоэмболия легочной артерии, ВТЭ – венозные тромбоэмболии, НМГ – низкомолекулярные
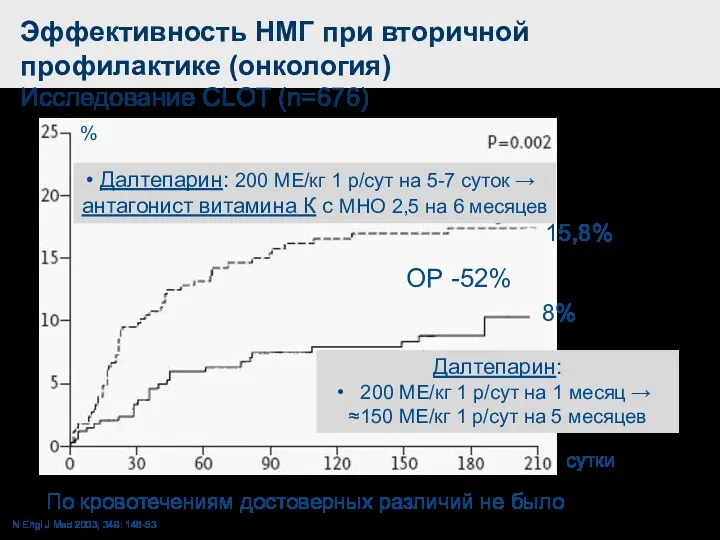
- 71. Эффективность НМГ при вторичной профилактике (онкология) Исследование CLOT (n=676) сутки N Engl J Med 2003; 349:
- 72. Клинические рекомендации по диагностике и лечению ТЭЛА, ESC 2014 АССР, 2016 Пациентам с первым неспровоцированным эпизодом
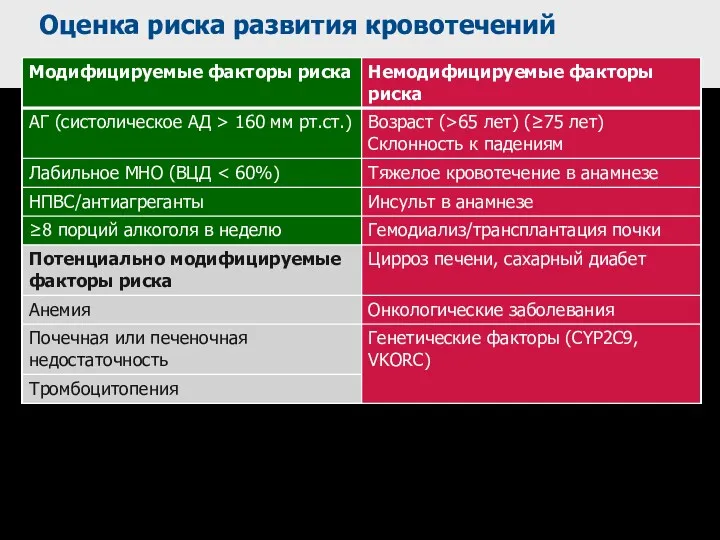
- 73. Оценка риска развития кровотечений
- 74. Правила тестирования на тромбофилию Генетические тесты – в любое время АТ к кардиолипину и β2ГП –
- 75. ВТЭ спровоцированная Частота рецидивов ВТЭ не отличается у лиц с и без наследственной тромбофилии После эпизода
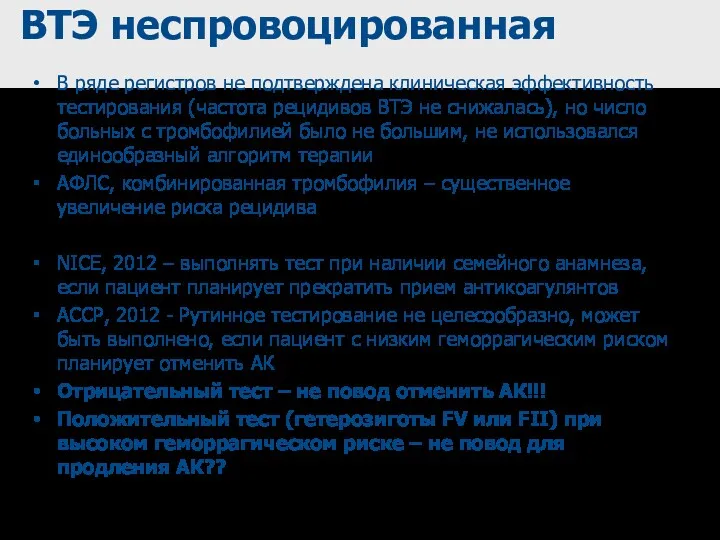
- 76. ВТЭ неспровоцированная В ряде регистров не подтверждена клиническая эффективность тестирования (частота рецидивов ВТЭ не снижалась), но
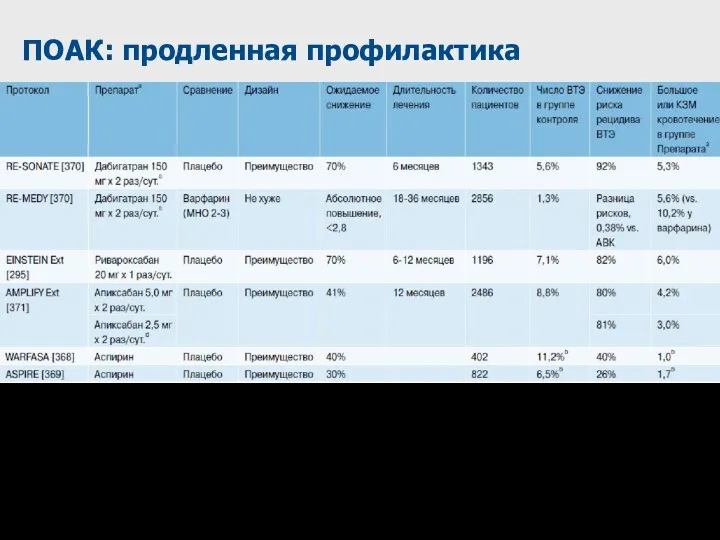
- 77. ПОАК: продленная профилактика
- 78. УД – уровень доказанности, ТЭЛА – тромбоэмболия легочной артерии, ВТЭ – венозные тромбоэмболии, АВК- антагонисты витамина
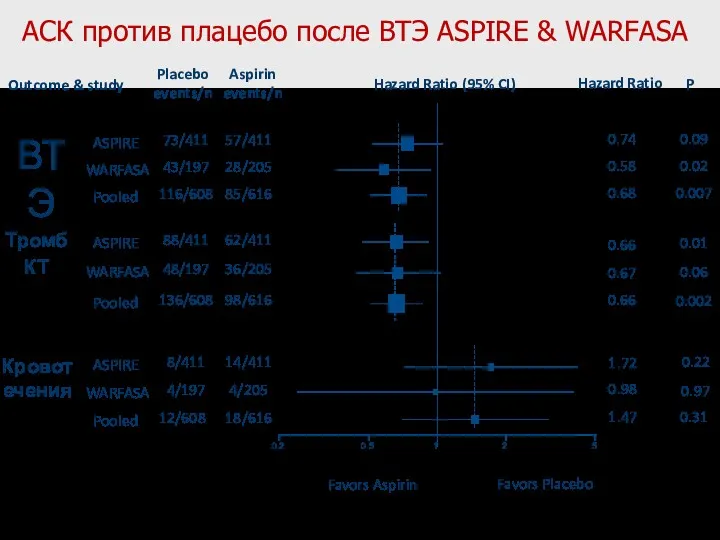
- 79. АСК против плацебо после ВТЭ ASPIRE & WARFASA
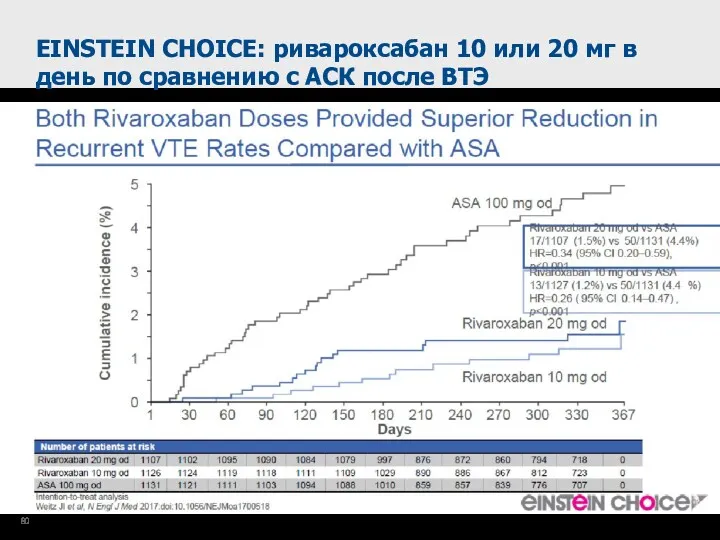
- 80. EINSTEIN CHOICE: ривароксабан 10 или 20 мг в день по сравнению с АСК после ВТЭ
- 82. Скачать презентацию


![Венозные тромбоэмболии Неспровоцированные – более 20% [регистр ICOPER] Спровоцированные –](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/287661/slide-4.jpg)














































 Планирование семьи
Планирование семьи Соединительно-тканный массаж. Меридианы
Соединительно-тканный массаж. Меридианы Государственное автономное учреждение здравоохранения Московской области Центральная городская клиническая больница г. Реутов
Государственное автономное учреждение здравоохранения Московской области Центральная городская клиническая больница г. Реутов Жанұя денсаулығын нығайту және жанұяны жоспарлау
Жанұя денсаулығын нығайту және жанұяны жоспарлау Синдром кашля в работе врача общей практики
Синдром кашля в работе врача общей практики Сульфаниламиды. синтетические антибактериальные средства разного химического строения
Сульфаниламиды. синтетические антибактериальные средства разного химического строения Тромбофилия в кардиологической практике
Тромбофилия в кардиологической практике Заполнение данных о работе скорой, в том числе скорой специализированной, медицинской помощи
Заполнение данных о работе скорой, в том числе скорой специализированной, медицинской помощи Диабеттік ретинопатия
Диабеттік ретинопатия The heart sounds
The heart sounds Гемолітична хвороба новонароджених
Гемолітична хвороба новонароджених Средства по уходу за волосами. Уровни окрашивания волос
Средства по уходу за волосами. Уровни окрашивания волос Будова стовбура головного мозку
Будова стовбура головного мозку Воспаление. Общая характеристика воспаления
Воспаление. Общая характеристика воспаления Планета детей. Центр здоровья
Планета детей. Центр здоровья Острые тромбоз и эмболия легочной артерии. Этиология и патогенез
Острые тромбоз и эмболия легочной артерии. Этиология и патогенез Наследственно-дегенеративные заболевания нервной системы
Наследственно-дегенеративные заболевания нервной системы Вирусология. Природа и структура вирусов. Классификация вирусов. Взаимодействие вируса с клеткой
Вирусология. Природа и структура вирусов. Классификация вирусов. Взаимодействие вируса с клеткой Пневмония. Классификация
Пневмония. Классификация Переливание крови и её компонентов. Общие положения гемотрансфузиологии
Переливание крови и её компонентов. Общие положения гемотрансфузиологии Организационные, правовые и этические принципы социальной реабилитации
Организационные, правовые и этические принципы социальной реабилитации Анализ смертности от онкологических заболеваний за 2018 год
Анализ смертности от онкологических заболеваний за 2018 год Острая кишечная непроходимость
Острая кишечная непроходимость Современные подходы к диагностике и лечению вегетососудистой дистонии у пациентов детского возраста
Современные подходы к диагностике и лечению вегетососудистой дистонии у пациентов детского возраста Рак щитовидной железы
Рак щитовидной железы Презентеция каз яз Жаңа туылған нәрестелердің өтпелі күйлері
Презентеция каз яз Жаңа туылған нәрестелердің өтпелі күйлері Легионеллез
Легионеллез Патогенез себореи (акне). Механизм высыпаний
Патогенез себореи (акне). Механизм высыпаний