Содержание
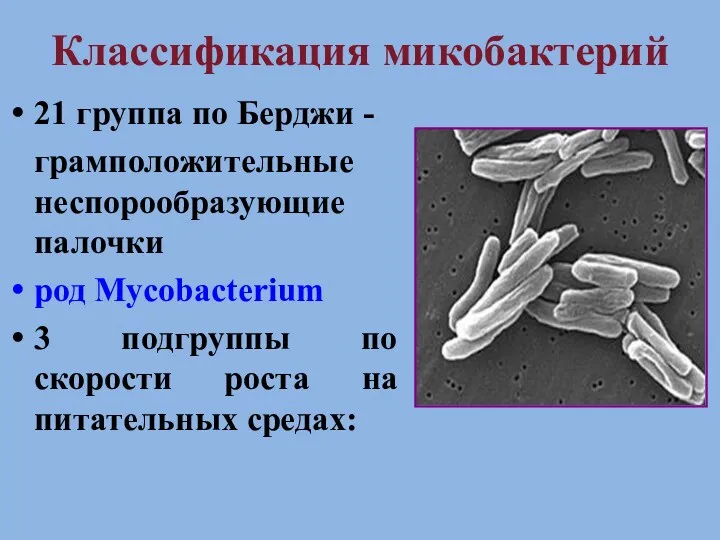
- 2. Классификация микобактерий 21 группа по Берджи - грамположительные неспорообразующие палочки род Mycobacterium 3 подгруппы по скорости
- 3. I – не растущие на питательных средах: M. leprae (возбудитель лепры (проказы) II – медленнорастущие (более
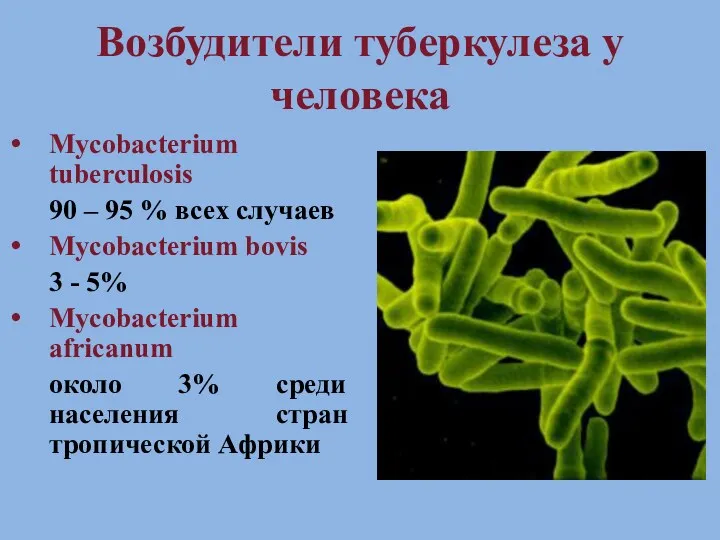
- 4. Возбудители туберкулеза у человека Mycobacterium tuberculosis 90 – 95 % всех случаев Mycobacterium bovis 3 -
- 5. Туберкулёз (от лат. tuberculum – бугорок, англ. tuberculosis) – инфекционное заболевание человека и животных, вызываемое несколькими
- 6. Морфологические и тинкториальные свойства Прямые или слегка изогнутые палочки В культурах встречаются зернистые (зерна Муха) и
- 7. Резистентность Самые устойчивые из неспорообразующих бактерий В окружающей среде длительно сохраняют жизнеспособность: В высохшей мокроте –
- 8. Культуральные свойства Для посева используют 2 основные группы питательных сред: жидкие синтетические и полусинтетические питательные среды
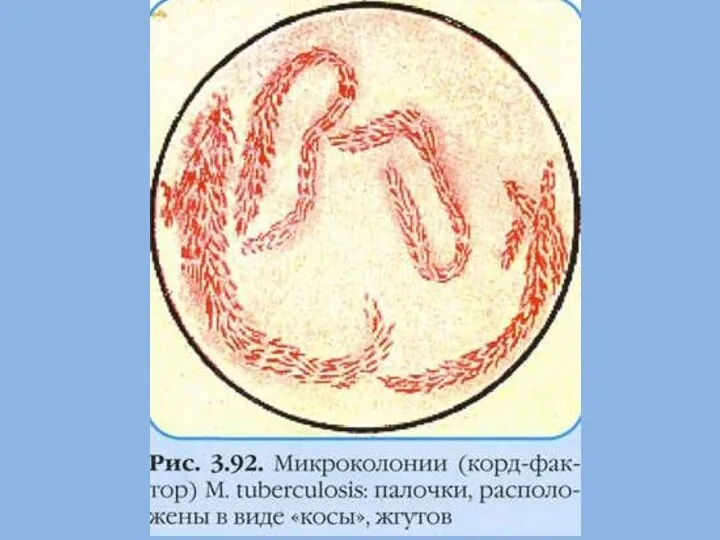
- 9. Антигенные свойства Белки (туберкулопротеиды) Полисахариды Липиды (воск Д, туберкулостеариновая, миколовая, фтионовая жирные кислоты) Корд-фактор (полимерный гликолипид
- 10. Иммунитет Организм человека обладает высокой естественной резистентностью к возбудителю туберкулеза. Естественная резистентность во многом определяется социально-бытовыми
- 11. Эпидемиология туберкулеза Источник инфекции – больной туберкулезом человек, выделяющий микобактерии, реже – животные (для M. bovis)
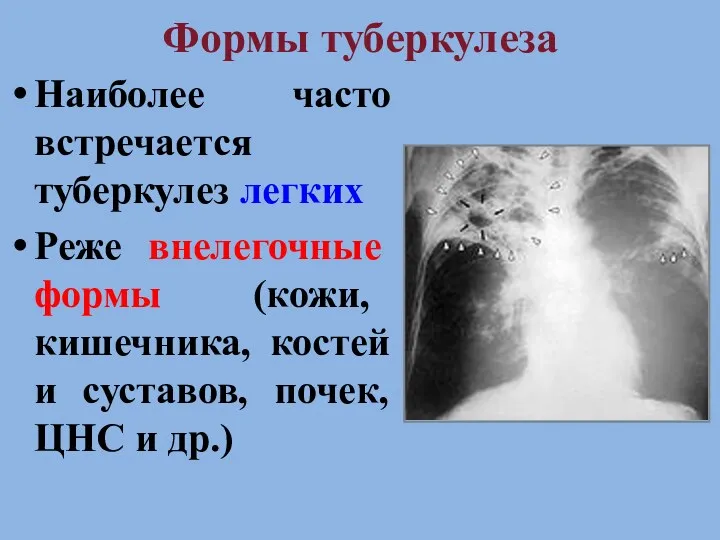
- 12. Формы туберкулеза Наиболее часто встречается туберкулез легких Реже внелегочные формы (кожи, кишечника, костей и суставов, почек,
- 13. Факторы патогенности Нет эндотоксина, не секретируют экзотоксины Содержащиеся в липидах миколовая, туберкулостеариновая, фтионовая жирные кислоты оказывают
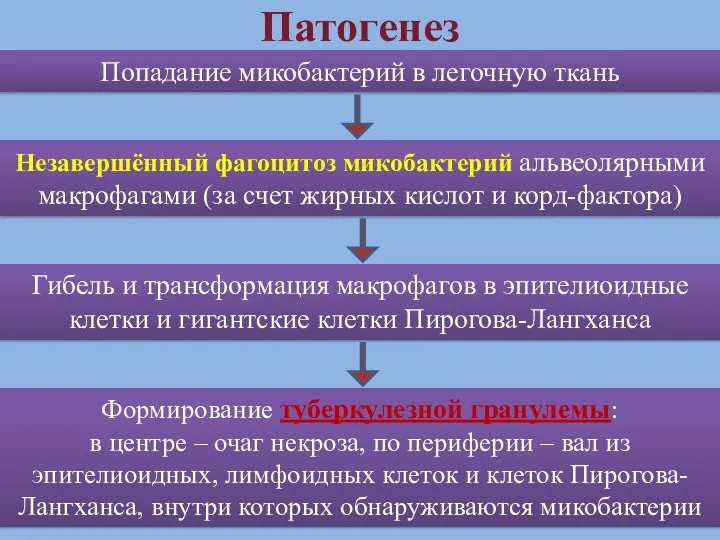
- 14. Патогенез Попадание микобактерий в легочную ткань Незавершённый фагоцитоз микобактерий альвеолярными макрофагами (за счет жирных кислот и
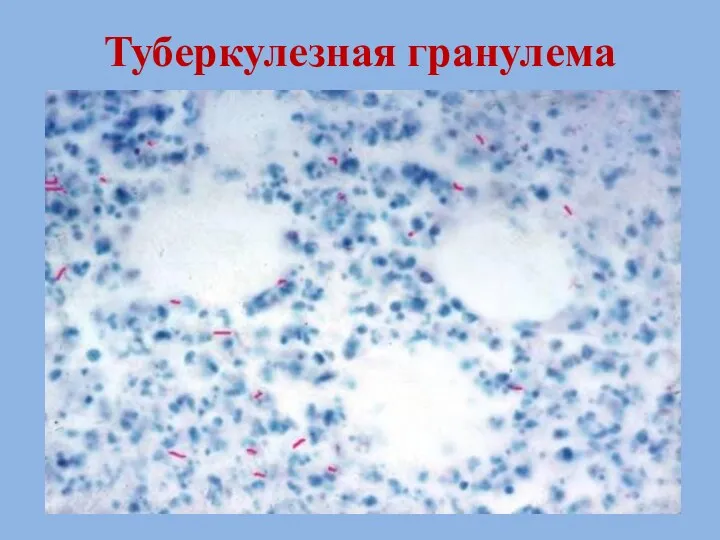
- 15. Туберкулезная гранулема
- 16. Патогенез Судьба первичного очага может быть различной: При недостаточно активной иммунной реакции очаг может увеличиваться и
- 17. Патогенез В большинстве случаев иммунной системе организма удаётся подавить микобактерии (через систему Т-лимфоцитов) Первичный очаг через
- 18. Только при наличии сложной комбинации неблагоприятных внешних и внутренних предрасполагающих факторов, снижающих сопротивляемость организма, инфицирование туберкулезными
- 19. Лабораторная диагностика туберкулеза Исследуемый материал: зависит от формы: мокрота, бронхоальвеолярные смывы, ликвор, моча, пунктаты из закрытых
- 20. 2. Микроскопический метод Используются два варианта микроскопического исследования: - метод прямой микроскопии, когда мазок готовится из
- 21. Большинство проб исследуемого материала в различной степени загрязнены сопутствующей флорой. Поэтому перед посевом на питательные среды
- 22. Для гомогенизации и деконтаминации исследуемый материал собирают в стерильные флаконы с битым стеклом, добавляют щелочь (4%-ый
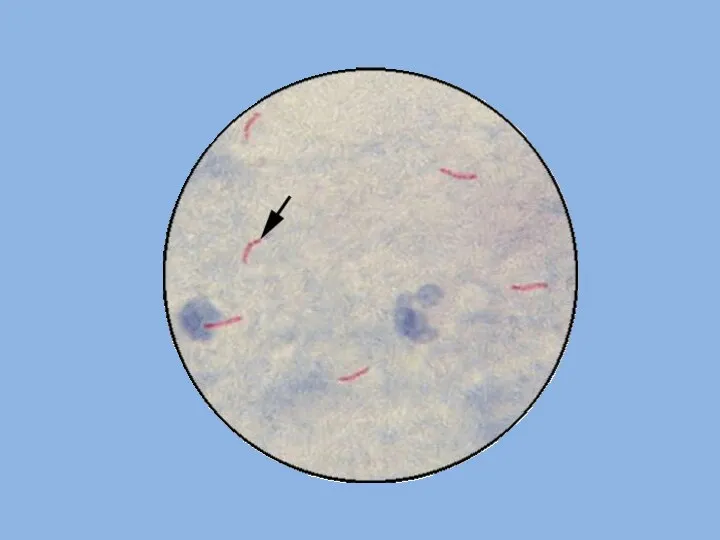
- 23. Окраска препаратов для световой микроскопии по методу Циля – Нильсена 1) окраска карболовым фуксином с подогреванием
- 25. Пределы метода световой микроскопии при окраске мазков по Цилю - Нильсену позволяют выявить кислотоустойчивые микобактерии при
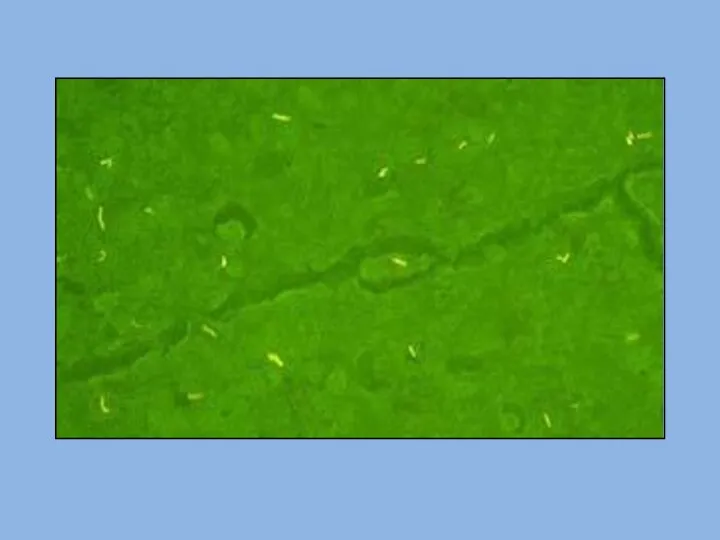
- 26. Окраска препаратов для люминесцирующей микроскопии Люминесцентный краситель аурамин связывается с воскоподобными структурами микробной клетки. При облучении
- 28. НА ОСНОВАНИИ МИКРОСКОПИЧЕСКОГО ИССЛЕДОВАНИЯ ВОЗМОЖНО СДЕЛАТЬ ЗАКЛЮЧЕНИЕ ТОЛЬКО О НАЛИЧИИ ИЛИ ОТСУТСТВИИ В ПРЕПАРАТЕ КИСЛОУСТОЙЧИВЫХ МИКОБАКТЕРИЙ.
- 29. 3. Бактериологический метод является обязательным I этап: посев обработанного исследуемого материала на 2 плотные яичные среды:
- 30. Среда Левенштейна – Йенсена: соли магния и калия аспарагин глицерин яичная масса малахитовый зелёный Среда Финна:
- 31. 3. Бактериологический метод II этап: изучение роста бактерий: культуральные свойства Микобактерии туберкулеза образуют R-колонии желтоватого или
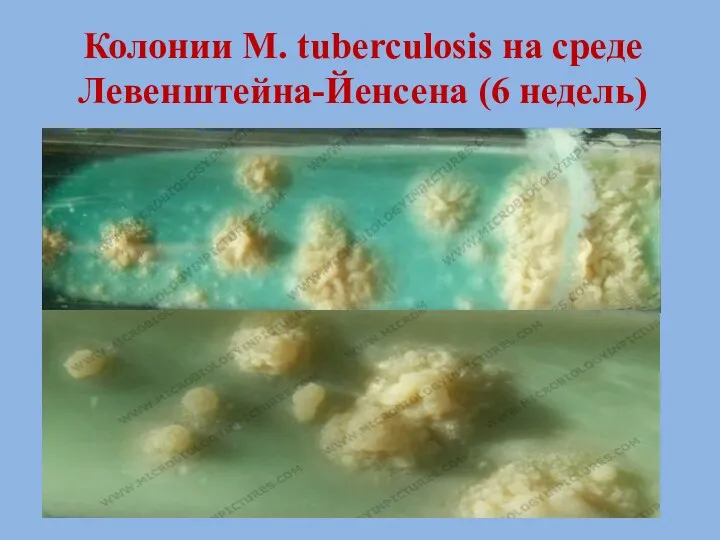
- 32. Колонии M. tuberculosis на среде Левенштейна-Йенсена (6 недель)
- 33. 3. Бактериологический метод II этап: 2) морфологические и тинкториальные свойства: При микроскопическом исследовании мазков из выросших
- 34. 3. Бактериологический метод III этап: идентификация по биохимическим свойствам: Определение термолабильности каталазы Ниациновая проба Конно Тест
- 35. Тест на каталазную активность и определение термолабильности каталазы Каталаза - это фермент, расщепляющий перекись водорода на
- 36. Ниациновая проба Конно M. tuberculosis продуцирует никотиновую кислоту, которая вступает в реакцию с цианистыми соединениями (например,
- 37. Реакция восстановления нитратов в нитриты связана с наличием у M. tuberculosis фермента нитратредуктазы. Активность нитратредуктазы определяется
- 39. Методы диагностики Ускоренный метод диагностики Метод микрокультур Прайса На несколько предметных стекол толстым слоем наносят обработанный
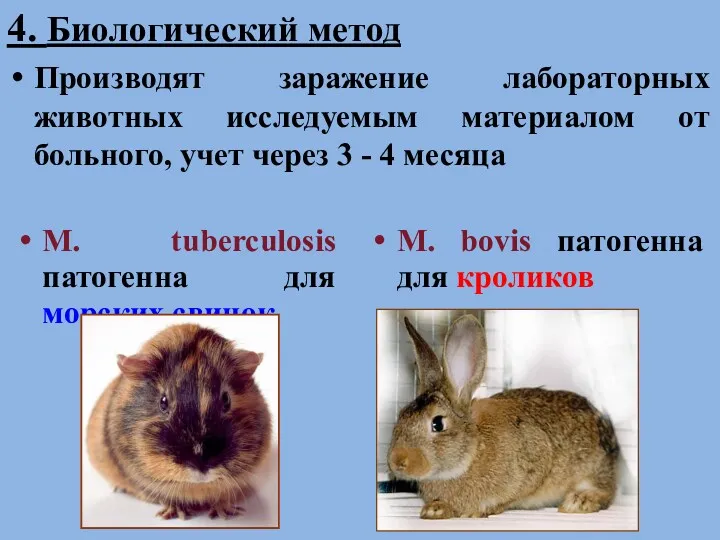
- 41. 4. Биологический метод Производят заражение лабораторных животных исследуемым материалом от больного, учет через 3 - 4
- 42. 5. Метод кожно-аллергических проб Туберкулинодиагностика – тест для определения специфической сенсибилизации организма к микобактериям туберкулеза (МБТ),
- 43. Очищенный туберкулин (ППД) - purified protein derivative (PPD) – смесь фильтратов культур МБТ человеческого и бычьего
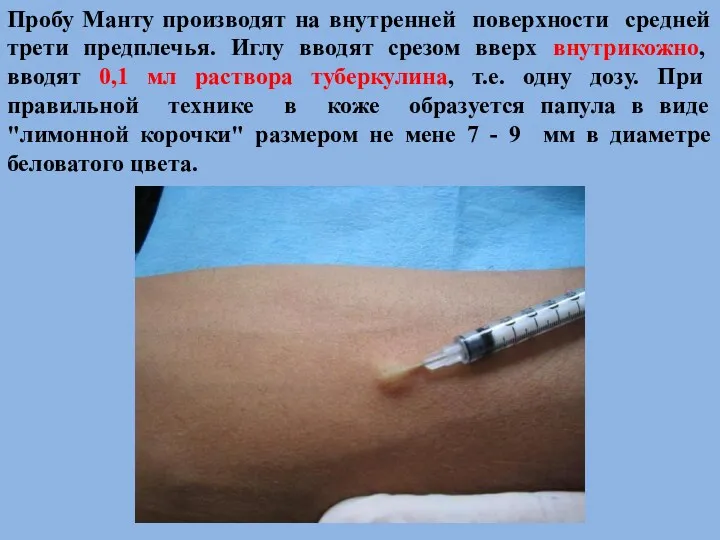
- 44. Пробу Манту производят на внутренней поверхности средней трети предплечья. Иглу вводят срезом вверх внутрикожно, вводят 0,1
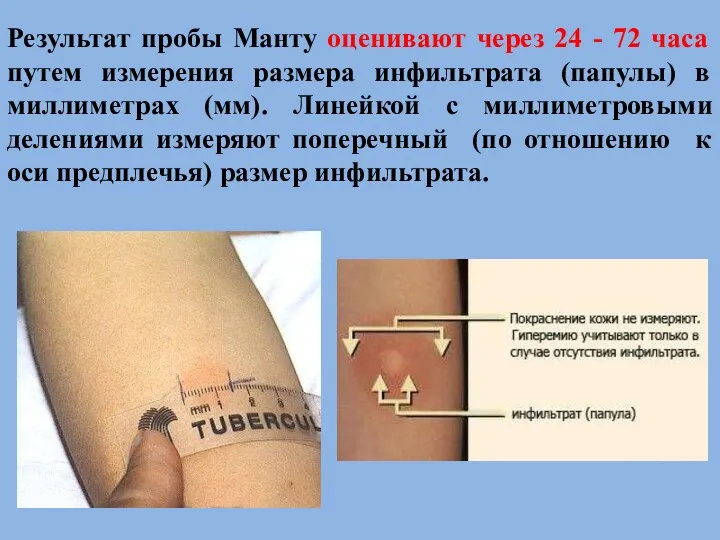
- 45. Результат пробы Манту оценивают через 24 - 72 часа путем измерения размера инфильтрата (папулы) в миллиметрах
- 46. При учете пробы Манту реакцию считают: - отрицательной при полном отсутствии инфильтрата (папулы) или гиперемии или
- 47. «Вираж» пробы Манту – изменение (увеличение) результата пробы (диаметра папулы) по сравнению с прошлогодним результатом. Критериями
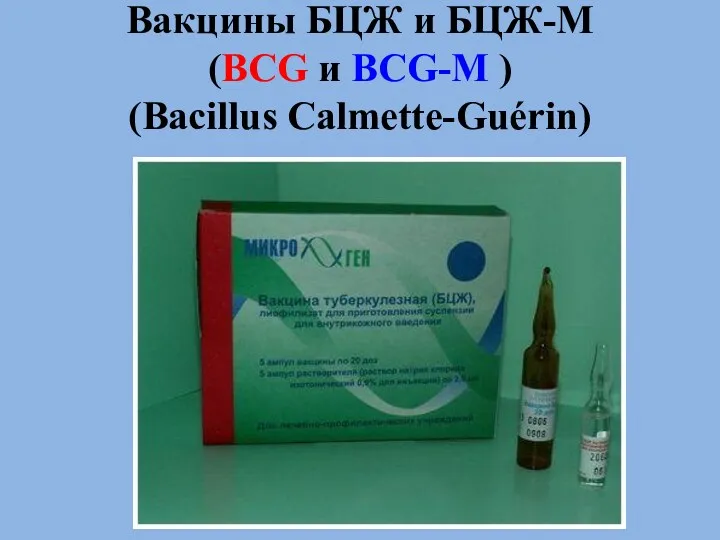
- 48. Вакцины БЦЖ и БЦЖ-М (BCG и BCG-М ) (Bacillus Calmette-Guérin)
- 49. Вакцина БЦЖ Содержит живые микобактерии M. вovis аттенуированного штамма. Штамм получен французским микробиологом Кальметтом и ветеринаром
- 50. Специфическая профилактика туберкулеза В РФ вакцинация против туберкулёза проводится в плановом порядке – по календарю прививок.
- 51. КЛАССИФИКАЦИЯ ВОЗБУДИТЕЛЯ ДИФТЕРИИ 20 группа по Берджи - грамположительные неспорообразующие палочки Род: Corynebacterium (20 видов) Вид:
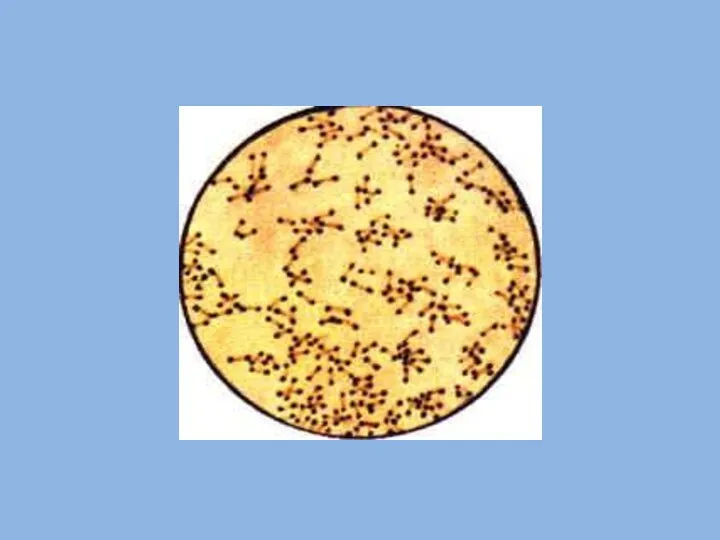
- 52. Морфологические и тинкториальные свойства Небольшие палочки с булавовидными утолщениями на концах (греч. соrynе — булава), где
- 54. Культуральные свойства на простых средах не растёт хорошо растёт на средах с сывороткой или кровью: кровяной
- 55. на среде Клауберга образуют 3 типа колоний: gravis – крупные, темно-серые, с радиальной исчерченностью (в виде
- 56. Биохимические свойства уреаза-отрицательные цистиназа-положительные каталаза-положительные ферментируют глюкозу и мальтозу с образованием кислоты без газа не образуют
- 57. Эпидемиология дифтерии Источник инфекции больной человек или носитель токсигенного штамма (антропоноз) Пути передачи: воздушно-капельный и воздушно-пылевой
- 58. Факторы патогенности C. diphtheriae адгезины: микрокапсула пили компоненты клеточной стенки ферменты патогенности: гиалуронидаза (компонент дифтерийного токсина)
- 59. Дифтерийный экзотоксин Состоит из 4 фракций: 1-ая - это первично-некротизирующий фактор (некротоксин). Он вызывает на месте
- 60. 3-я - это гемолизирующий фактор. Играет определенную роль в патогенезе дифтерии только при геморрагической форме заболевания.
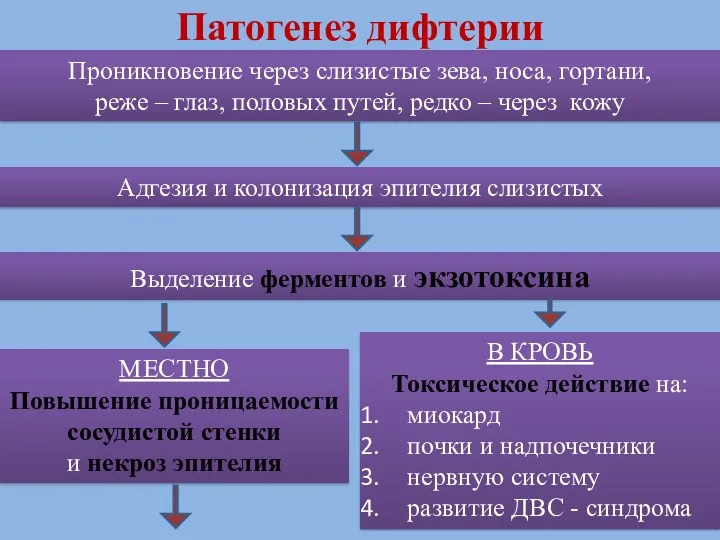
- 61. Патогенез дифтерии Проникновение через слизистые зева, носа, гортани, реже – глаз, половых путей, редко – через
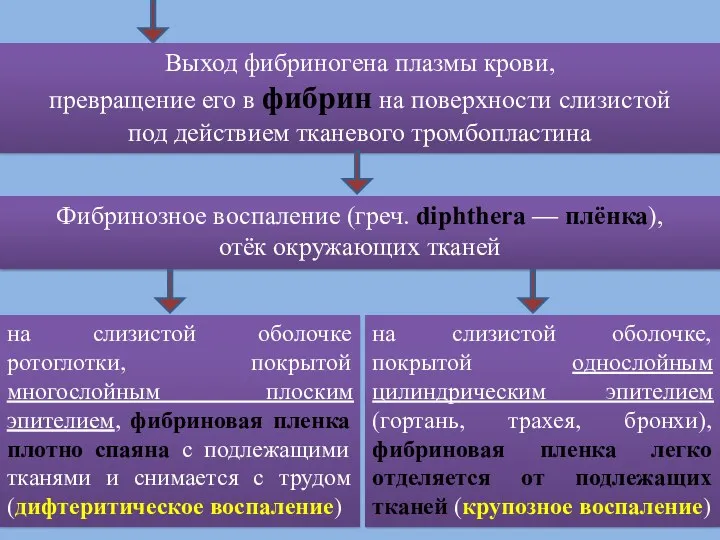
- 62. Выход фибриногена плазмы крови, превращение его в фибрин на поверхности слизистой под действием тканевого тромбопластина Фибринозное
- 63. Клинические формы дифтерии Дифтерия ротоглотки (зева) (90 – 95%) Дифтерийный круп: дифтерия гортани (дифтерийный круп локализованный)
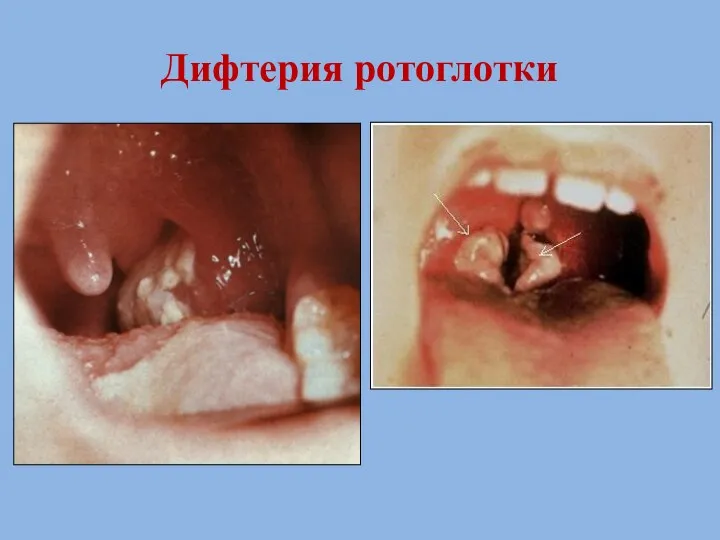
- 64. Дифтерия ротоглотки
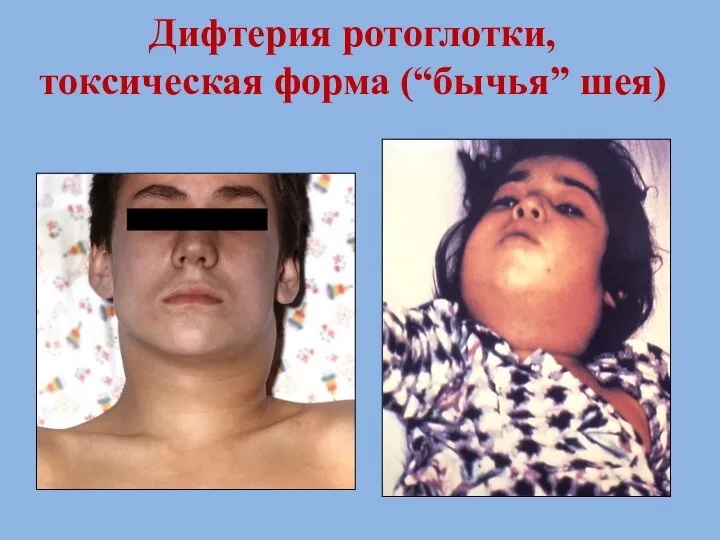
- 65. Дифтерия ротоглотки, токсическая форма (“бычья” шея)
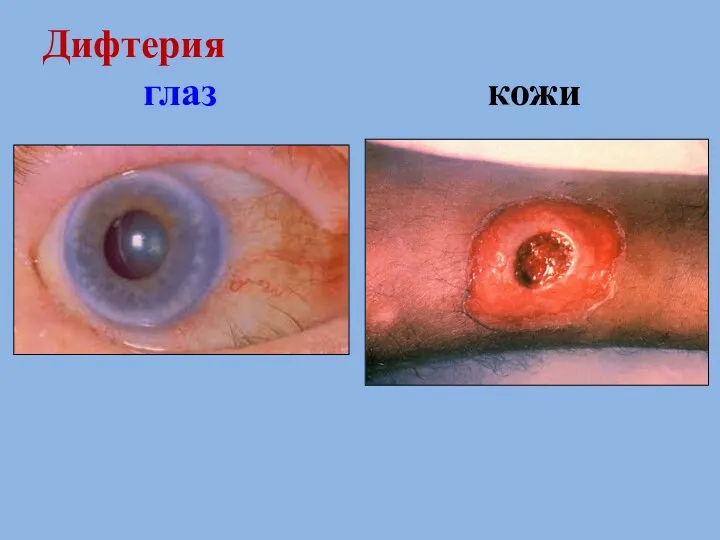
- 66. Дифтерия глаз кожи
- 67. Лабораторная диагностика дифтерии Исследуемый материал: слизь из зева, носоглотки, соскоб с конъюнктивы, фрагменты фибринозной пленки. Методы
- 68. 2) Микроскопический метод Диагностически значим Характерная морфология возбудителя: палочки с булавовидными утолщениями на концах (греч. соrynе
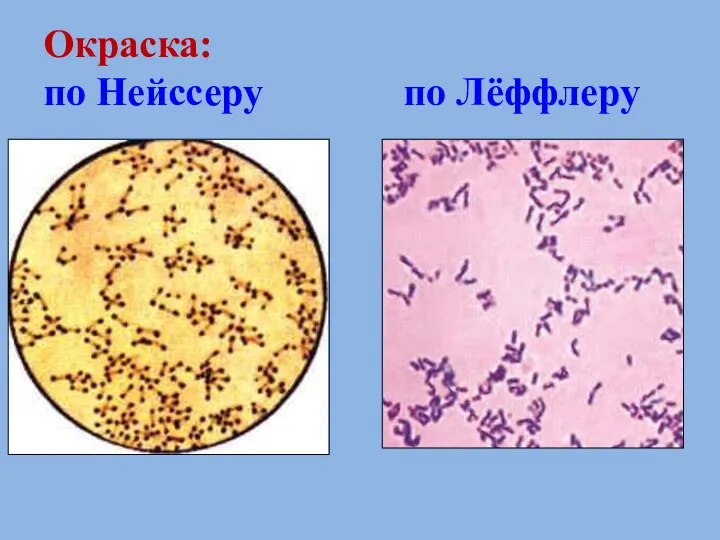
- 69. Окраска: по Нейссеру по Лёффлеру
- 70. 2) Микроскопический метод Гранулы волютина можно выявить с помощью люминесцентной микроскопии. Для этого препарат окрашивают корифосфином.
- 71. 3) Бактериологический метод – основной на простых средах не растёт кровяной агар с теллуритом калия (среда
- 72. На среде Клауберга
- 73. На среде Тинсдаля
- 74. На среде Бучина C. diphtheriae образуют темно-синие колонии, ложнодифтерийные палочки образуют сероватые колонии, колонии дифтероидов имеют
- 75. Из колоний материал пересевают на свёрнутую лошадиную сыворотку (среда Ру) для выделения чистой культуры Идентификация чистой
- 76. Проба Пизу (на цистиназу) Среда для определения цистиназы (для пробы Пизу) (посев производят уколом): МПА лошадиная
- 77. Проба Закса (на уреазу) Среда для определения уреазы (для пробы Закса): вода мочевина раствор фенолового красного
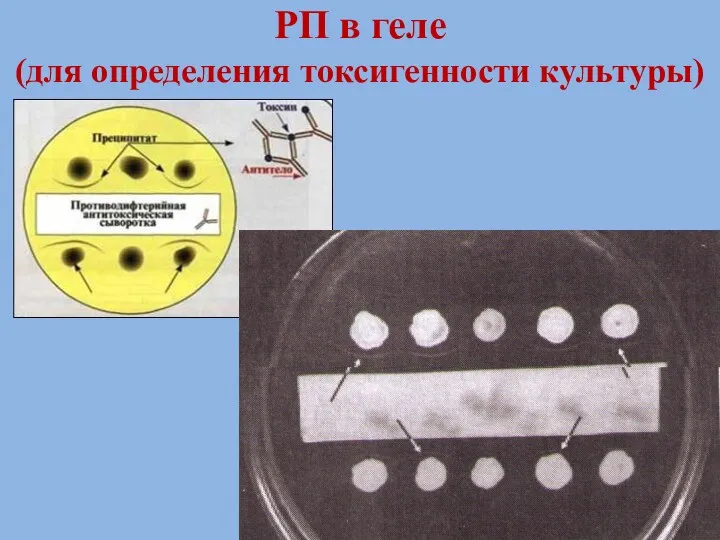
- 78. РП в геле (для определения токсигенности культуры)
- 79. 4) Серологический метод Для изучения напряженности противодифтерийного иммунитета проводят определение уровня антитоксических противодифтерийных антител в сыворотке
- 80. Проба Шика Проводится для определения напряженности антитоксического иммунитета (для решения вопроса о ревакцинации) 0,1 мл дифтерийного
- 81. Специфическая профилактика дифтерии В соответствии с календарем прививок: детей вакцинируют с 3 месяцев жизни 3-кратно с
- 82. Вторая ревакцинация проводится в 6 – 7 лет, третья ревакцинация – в 14 лет вакциной АДС
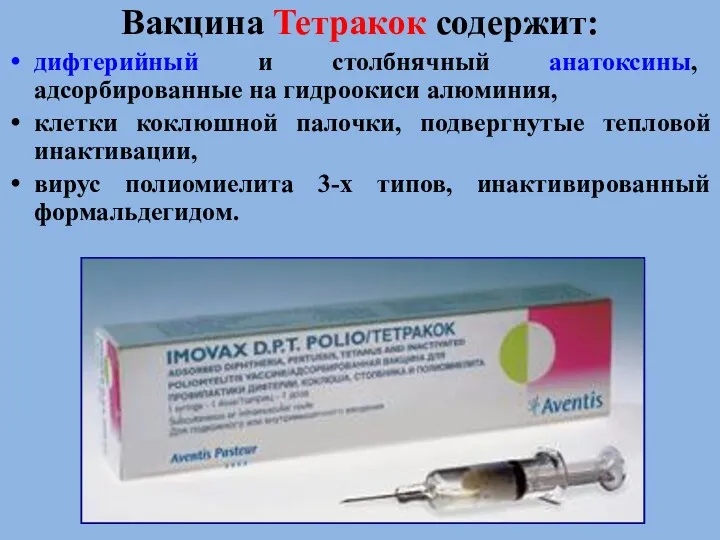
- 83. Вакцина Тетракок содержит: дифтерийный и столбнячный анатоксины, адсорбированные на гидроокиси алюминия, клетки коклюшной палочки, подвергнутые тепловой
- 84. Вакцина Инфанрикс содержит: дифтерийный анатоксин столбнячный анатоксин 3 антигена коклюшной палочки
- 85. Д.Т.ВАКС дифтерийный анатоксин + столбнячный анатоксин, адсорбированные на гидроокиси алюминия Д.Т.КОК дифтерийный анатоксин + столбнячный анатоксин,
- 87. Скачать презентацию






























































 Гіпертонічна хвороба
Гіпертонічна хвороба Донорское движение РГУФКСМиТ
Донорское движение РГУФКСМиТ Социальные, правовые и этические аспекты применения медицинской технологии, на примере генетической инженерии
Социальные, правовые и этические аспекты применения медицинской технологии, на примере генетической инженерии Гемолитические анемии
Гемолитические анемии Злокачественные эпителиальные опухоли кожи и преканкрозы
Злокачественные эпителиальные опухоли кожи и преканкрозы Необратимое повреждение – некроз
Необратимое повреждение – некроз Тіс протездерінің ауыз қуысы тіндеріне әсері. Гальванизмнің пайда болуында қазіргі кездегі көзқарастар
Тіс протездерінің ауыз қуысы тіндеріне әсері. Гальванизмнің пайда болуында қазіргі кездегі көзқарастар Эмпиема плевры
Эмпиема плевры Аритмии и блокады сердца
Аритмии и блокады сердца Современные принципы организации акушерскогинекологической помощи
Современные принципы организации акушерскогинекологической помощи Нейройога. Здоровьесберегающие технологии в воспитании и развитии детей
Нейройога. Здоровьесберегающие технологии в воспитании и развитии детей Қазіргі иммунды коррекцияның негізгі принциптері
Қазіргі иммунды коррекцияның негізгі принциптері Клиникалық жағдай
Клиникалық жағдай Пробиотики и пребиотики. Всемирная Гастроэнтерологическая Организация
Пробиотики и пребиотики. Всемирная Гастроэнтерологическая Организация Безопасность продуктов питания. Чужеродные химические вещества в продуктах питания
Безопасность продуктов питания. Чужеродные химические вещества в продуктах питания Комуникативтік компетенттіксіздегі дәрігердің құқықтық жауапкершілігі
Комуникативтік компетенттіксіздегі дәрігердің құқықтық жауапкершілігі Амилоидоз почек. Диагностика, принципы лечения
Амилоидоз почек. Диагностика, принципы лечения Современное состояние и задачи контроля качества при внутриаптечном производстве ЛС
Современное состояние и задачи контроля качества при внутриаптечном производстве ЛС Дизартрия. Этиология дизартрии
Дизартрия. Этиология дизартрии Средства, влияющие на аферентную нервную систему
Средства, влияющие на аферентную нервную систему Побочные эффекты лекарственных средств. Взаимодействие лекарственных средств
Побочные эффекты лекарственных средств. Взаимодействие лекарственных средств Санаторно-курортное лечение. Принципы организации и порядок предоставления
Санаторно-курортное лечение. Принципы организации и порядок предоставления Амбулаторное отделение медицинской реабилитации. Дневной стационар медицинской реабилитации
Амбулаторное отделение медицинской реабилитации. Дневной стационар медицинской реабилитации Босануға көмектесетін орындардың (босану үйі,гинекология бөлімше) құрылысы.Гравидограммаға анализ жасау және толтыру
Босануға көмектесетін орындардың (босану үйі,гинекология бөлімше) құрылысы.Гравидограммаға анализ жасау және толтыру Монгольская традиционная медицина
Монгольская традиционная медицина Общение в сестринском деле
Общение в сестринском деле Коронавирус - ликбез
Коронавирус - ликбез Предмет и задачи токсикологии
Предмет и задачи токсикологии