Содержание
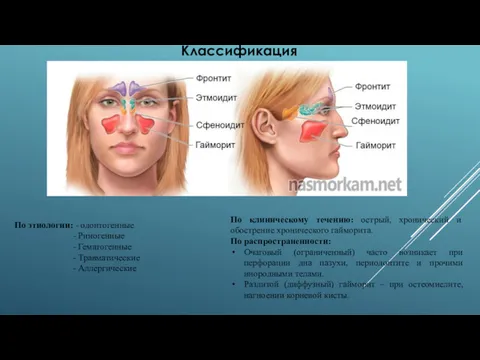
- 2. По этиологии: - одонтогенные - Риногенные - Гематогенные - Травматические - Аллергические По клиническому течению: острый,
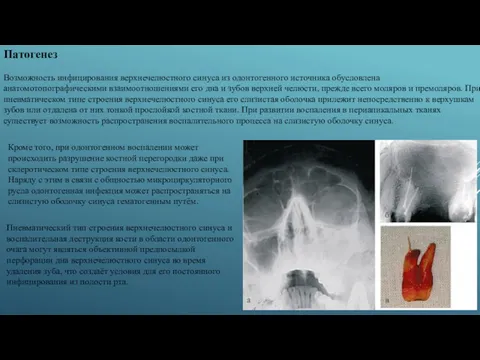
- 3. Патогенез Возможность инфицирования верхнечелюстного синуса из одонтогенного источника обусловлена анатомотопографическими взаимоотношениями его дна и зубов верхней
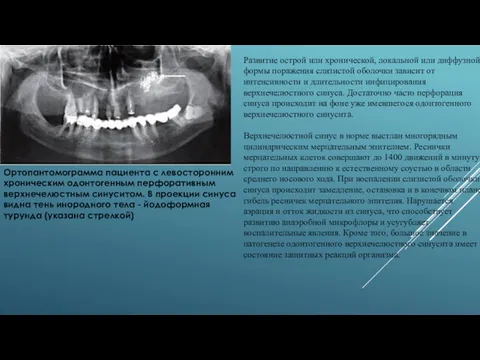
- 4. Ортопантомограмма пациента с левосторонним хроническим одонтогенным перфоративным верхнечелюстным синуситом. В проекции синуса видна тень инородного тела
- 5. Клиническая картина
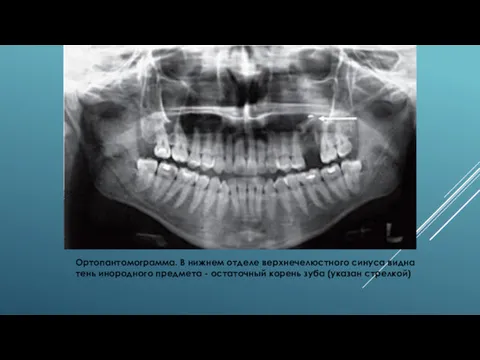
- 7. Ортопантомограмма. В нижнем отделе верхнечелюстного синуса видна тень инородного предмета - остаточный корень зуба (указан стрелкой)
- 8. Внеротовое обследование больного:
- 9. Внутриротовое обследование:
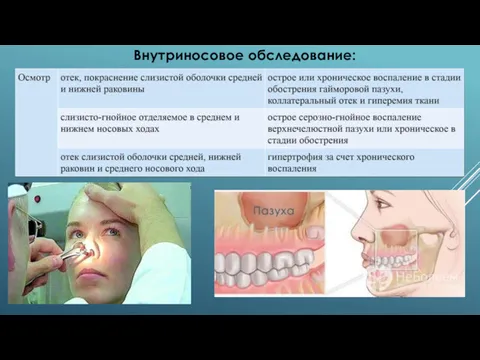
- 10. Внутриносовое обследование:
- 11. дополнительные методы обследования: Зондирование- пуговчатый зонд аккуратно вводят в лунку зуба или свищевой ход до ощущения
- 12. Удаление причинного зуба, дать отток экссудату Промывание пазухи через лунку удаленного зуба при наличии перфорации или
- 13. Синусотомия Формирование слизисто-надкостничного лоскута - горизонтальным разрезом по переходной складке от 1 до 6 рассеките слизистую
- 14. Формирование слизисто-надкостничного лоскута на вестибулярной поверхности альвеолярного отростка - горизонтальный разрез, проходящий по краю альвеолярного отростка
- 16. План послеоперационного лечения больного: В условиях стационара: послеоперационное стационарное лечение (10-14) дней после синусотомии (до полной
- 18. Скачать презентацию
По этиологии: - одонтогенные
- Риногенные
- Гематогенные
- Травматические
По этиологии: - одонтогенные
- Риногенные
- Гематогенные
- Травматические
По клиническому течению: острый, хронический и обострение хронического гайморита.
По распространенности:
Очаговый (ограниченный) часто возникает при перфорации дна пазухи, периодонтите и прочими инородными телами.
Разлитой (диффузный) гайморит – при остеомиелите, нагноении корневой кисты.
Классификация
Патогенез
Возможность инфицирования верхнечелюстного синуса из одонтогенного источника обусловлена анатомотопографическими взаимоотношениями его
Патогенез
Возможность инфицирования верхнечелюстного синуса из одонтогенного источника обусловлена анатомотопографическими взаимоотношениями его
Пневматический тип строения верхнечелюстного синуса и воспалительная деструкция кости в области одонтогенного очага могут являться объективной предпосылкой перфорации дна верхнечелюстного синуса во время удаления зуба, что создаёт условия для его постоянного инфицирования из полости рта.
Кроме того, при одонтогенном воспалении может происходить разрушение костной перегородки даже при склеротическом типе строения верхнечелюстного синуса. Наряду с этим в связи с общностью микроциркуляторного русла одонтогенная инфекция может распространяться на слизистую оболочку синуса гематогенным путём.
Ортопантомограмма пациента с левосторонним хроническим одонтогенным перфоративным верхнечелюстным синуситом. В проекции
Ортопантомограмма пациента с левосторонним хроническим одонтогенным перфоративным верхнечелюстным синуситом. В проекции
Развитие острой или хронической, локальной или диффузной формы поражения слизистой оболочки зависит от интенсивности и длительности инфицирования верхнечелюстного синуса. Достаточно часто перфорация синуса происходит на фоне уже имевшегося одонтогенного верхнечелюстного синусита.
Верхнечелюстной синус в норме выстлан многорядным цилиндрическим мерцательным эпителием. Реснички мерцательных клеток совершают до 1400 движений в минуту строго по направлению к естественному соустью в области среднего носового хода. При воспалении слизистой оболочки синуса происходит замедление, остановка и в конечном плане гибель ресничек мерцательного эпителия. Нарушается аэрация и отток жидкости из синуса, что способствует развитию анаэробной микрофлоры и усугубляет воспалительные явления. Кроме того, большое значение в патогенезе одонтогенного верхнечелюстного синусита имеет состояние защитных реакций организма.
Клиническая картина
Клиническая картина
Ортопантомограмма. В нижнем отделе верхнечелюстного синуса видна тень инородного предмета -
Ортопантомограмма. В нижнем отделе верхнечелюстного синуса видна тень инородного предмета -
Внеротовое обследование больного:
Внеротовое обследование больного:
Внутриротовое обследование:
Внутриротовое обследование:
Внутриносовое обследование:
Внутриносовое обследование:
дополнительные методы обследования:
Зондирование- пуговчатый зонд аккуратно вводят в лунку зуба или
дополнительные методы обследования:
Зондирование- пуговчатый зонд аккуратно вводят в лунку зуба или
Пункция - вкол иглы Куликовского производят в нижнем носовом ходу, у переднего конца основания нижней раковины
Посев микрофлоры - приготовить мазки и произвести посев из содержимого, полученного при пункции или из лунки зуба, свищевого хода
Гистологическое исследование - иссекают ткань (слизистая оболочка), выступающую из лунки или свища
Эндоскопия - производится через лунку зуба или широкий свищ в области отсутствующего зуба
Рентгенография - в носо-подбородочной проекции (по типу придаточных пазух носа): определяют утолщение, разрастание слизистой оболочки пазухи, наличие корня зуба (равномерное затемнение одной из пазух различной интенсивности; пристеночное затемнение полости)
Рентгенография с контрастным веществом - определение размеров и локализации патологического очага: равномерный пристеночный дефект заполнения (хронический катаральный синусит, фиброзное утолщение слизистой оболочки пазухи).
Томография- равномерный пристеночный дефект заполнения (хронический катаральний синусит, фиброзное утолщение слизистой оболочки пазухи); неравномерный пристеночный дефект заполнения (хроническое воспаление пазухи) отсутствие деструкции костных стенок полости (острое или хроническое воспаление периодонта)
Общий анализ крови - повышенное количество лейкоцитов до 10000 нейтрофилов, СОЭ до 20-30 мм/час
Удаление причинного зуба, дать отток экссудату
Промывание пазухи через лунку удаленного зуба
Удаление причинного зуба, дать отток экссудату
Промывание пазухи через лунку удаленного зуба
Медикаментозное лечение: антибактериальное: антибиотики широкого спектра действия, сульфаниламидные препараты; десенсибилизирующее: 10% р-р хлористого кальция, антигистаминные препараты (супрастин, диазолин и др.) сосудосуживающие средства (галазолин, санорин, нафтизин и др.) по 2-3 капли в носовые ходы
физиолечение - УВЧ-терапия, флюктуоризация (способствует разжижению экссудата, рассасыванию отека и инфильтрата)
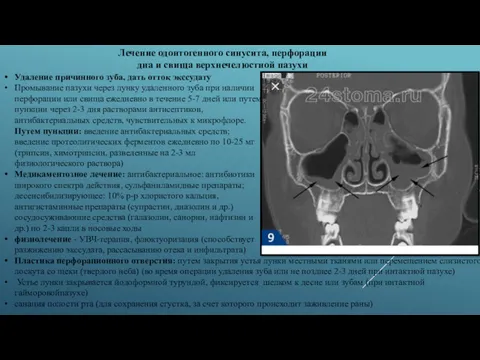
Лечение одонтогенного синусита, перфорации
дна и свища верхнечелюстной пазухи
Пластика перфорационного отверстия: путем закрытия устья лунки местными тканями или перемещением слизистого лоскута со щеки (твердого неба) (во время операции удаления зуба или не позднее 2-3 дней при интактной пазухе)
Устье лунки закрывается йодоформной турундой, фиксируется шелком к десне или зубам (при интактной гайморовойпазухе)
санация полости рта (для сохранения сгустка, за счет которого происходит заживление раны)
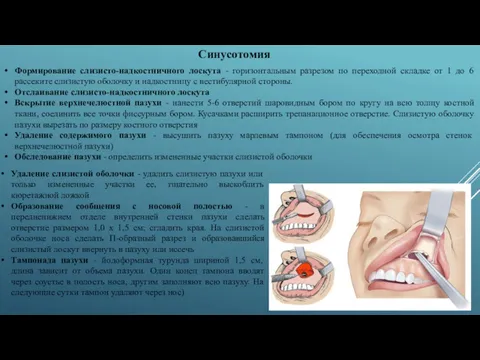
Синусотомия
Формирование слизисто-надкостничного лоскута - горизонтальным разрезом по переходной складке от 1
Синусотомия
Формирование слизисто-надкостничного лоскута - горизонтальным разрезом по переходной складке от 1
Отслаивание слизисто-надкостничного лоскута
Вскрытие верхнечелюстной пазухи - нанести 5-6 отверстий шаровидным бором по кругу на всю толщу костной ткани, соединить все точки фиссурным бором. Кусачками расширить трепанационное отверстие. Слизистую оболочку пазухи вырезать по размеру костного отверстия
Удаление содержимого пазухи - высушить пазуху марлевым тампоном (для обеспечения осмотра стенок верхнечелюстной пазухи)
Обследование пазухи - определить измененные участки слизистой оболочки
Удаление слизистой оболочки - удалить слизистую пазухи или только измененные участки ее, тщательно выскоблить кюретажной ложкой
Образование сообщения с носовой полостью - в передненижнем отделе внутренней стенки пазухи сделать отверстие размером 1,0 х 1,5 см; сгладить края. На слизистой оболочке носа сделать П-образный разрез и образовавшийся слизистый лоскут ввернуть в пазуху или иссечь
Тампонада пазухи - йодоформная турунда шириной 1,5 см, длина зависит от объема пазухи. Один конец тампона вводят через соустье в полость носа, другим заполняют всю пазуху. На следующие сутки тампон удаляют через нос)
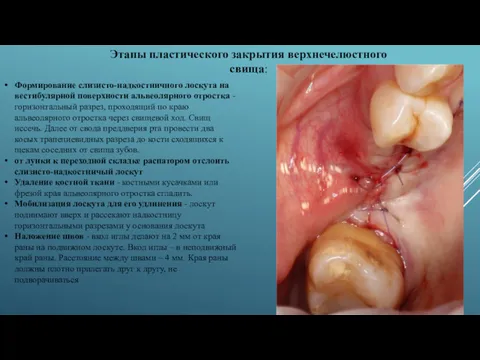
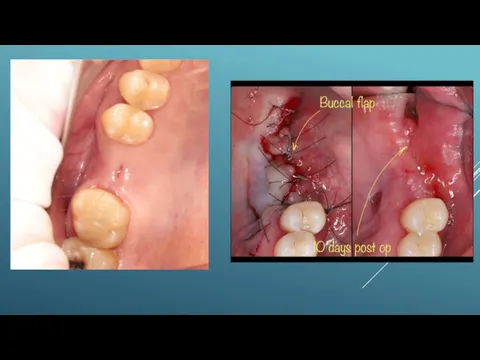
Формирование слизисто-надкостничного лоскута на вестибулярной поверхности альвеолярного отростка - горизонтальный разрез,
Формирование слизисто-надкостничного лоскута на вестибулярной поверхности альвеолярного отростка - горизонтальный разрез,
от лунки к переходной складке распатором отслоить слизисто-надкостничый лоскут
Удаление костной ткани - костными кусачками или фрезой края альвеолярного отростка сгладить.
Мобилизация лоскута для его удлинения - лоскут поднимают вверх и рассекают надкостницу горизонтальными разрезами у основания лоскута
Наложение швов - вкол иглы делают на 2 мм от края раны на подвижном лоскуте. Вкол иглы – в неподвижный край раны. Расстояние между швами – 4 мм. Края раны должны плотно прилегать друг к другу, не подворачиваться
Этапы пластического закрытия верхнечелюстного свища:
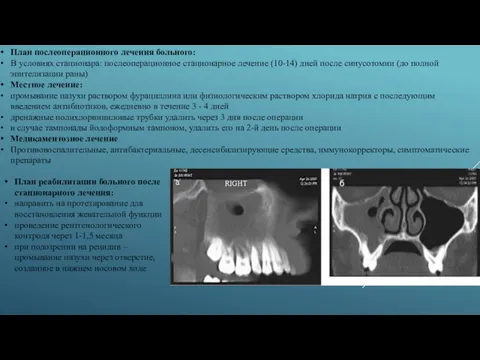
План послеоперационного лечения больного:
В условиях стационара: послеоперационное стационарное лечение (10-14) дней
План послеоперационного лечения больного:
В условиях стационара: послеоперационное стационарное лечение (10-14) дней
Местное лечение:
промывание пазухи раствором фурациллина или физиологическим раствором хлорида натрия с последующим введением антибиотиков, ежедневно в течение 3 - 4 дней
дренажные полихлорвиниловые трубки удалить через 3 дня после операции
в случае тампонады йодоформным тампоном, удалить его на 2-й день после операции
Медикаментозное лечение
Противовоспалительные, антибактериальные, десенсибилизирующие средства, иммунокорректоры, симптоматические препараты
План реабилитации больного после стационарного лечения:
направить на протезирование для восстановления жевательной функции
проведение рентгенологического контроля через 1-1,5 месяца
при подозрении на рецидив – промывание пазухи через отверстие, созданное в нижнем носовом ходе





 Заболевания простаты
Заболевания простаты ИФТ әдісі
ИФТ әдісі Комплексная оценка здоровья детей и подростков
Комплексная оценка здоровья детей и подростков Внутривенные наркотики. Героиновая наркомания. Заменители героина
Внутривенные наркотики. Героиновая наркомания. Заменители героина Современная стратегия лабораторной диагностики пневмококковых инфекций
Современная стратегия лабораторной диагностики пневмококковых инфекций Мүгедектерге көрсетілетін әлеуметтік көмек түрлері
Мүгедектерге көрсетілетін әлеуметтік көмек түрлері Методы обследования гинекологических больных
Методы обследования гинекологических больных Лекарственные препараты при простудных заболеваниях
Лекарственные препараты при простудных заболеваниях Коморбидные формы ВИЧ-инфекции
Коморбидные формы ВИЧ-инфекции Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Лекарственные средства, влияющие на вегетативную нервную систему
Лекарственные средства, влияющие на вегетативную нервную систему Язвенная болезнь
Язвенная болезнь Медициналық құралдар мен аппараттардың классификациясы. Биопотенциалдарды тіркейтін құралдардың жұмыс істеу принципі
Медициналық құралдар мен аппараттардың классификациясы. Биопотенциалдарды тіркейтін құралдардың жұмыс істеу принципі Программа ИВБДВ в борьбе с диарейными заболеваниями в условиях ПМСП
Программа ИВБДВ в борьбе с диарейными заболеваниями в условиях ПМСП Права пациента
Права пациента Балалар мен жасөспірімдердің тамақтануының гигиеналық негізі
Балалар мен жасөспірімдердің тамақтануының гигиеналық негізі Дамып келе жатқан және қартайып келе жатқан организм физиологиясы
Дамып келе жатқан және қартайып келе жатқан организм физиологиясы Предраковые заболевания и рак ободочной кишки
Предраковые заболевания и рак ободочной кишки Нарушение нормальной продолжительности беременности
Нарушение нормальной продолжительности беременности Вопросы диагностики, лечения, профилактики кори и краснухи на современном этапе
Вопросы диагностики, лечения, профилактики кори и краснухи на современном этапе Ахалазия кардии (кардиоспазм)
Ахалазия кардии (кардиоспазм) Лечение артериальной гипертензии
Лечение артериальной гипертензии Холецистит
Холецистит Черепные нервы
Черепные нервы Виды костной пластики. Показания. Переломы шейки бедра. Диагностика и лечение. Остеохондроз позвоночника. Диагностика и лечение
Виды костной пластики. Показания. Переломы шейки бедра. Диагностика и лечение. Остеохондроз позвоночника. Диагностика и лечение Анальгетики. Анальгезирующие средства
Анальгетики. Анальгезирующие средства Расстройство кровообращения, лимфообращения и содержания тканевой жидкости у животных
Расстройство кровообращения, лимфообращения и содержания тканевой жидкости у животных Лекарственные средства, влияющие на адренергические синапсы
Лекарственные средства, влияющие на адренергические синапсы