Содержание
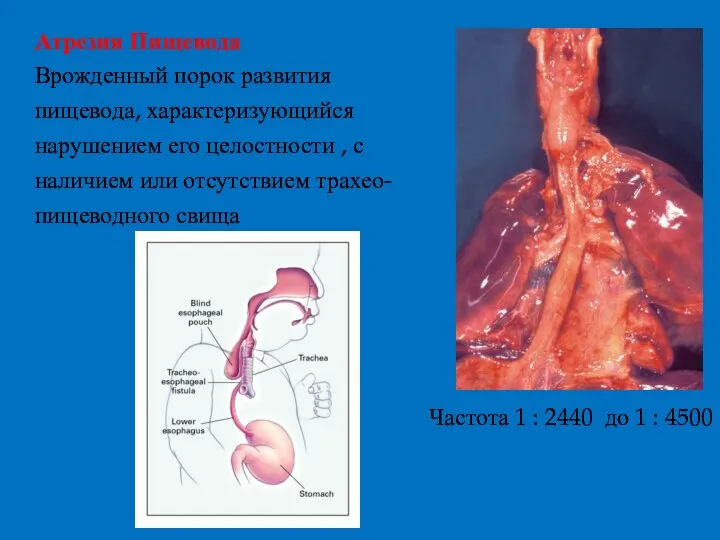
- 2. Атрезия Пищевода Врожденный порок развития пищевода, характеризующийся нарушением его целостности , с наличием или отсутствием трахео-
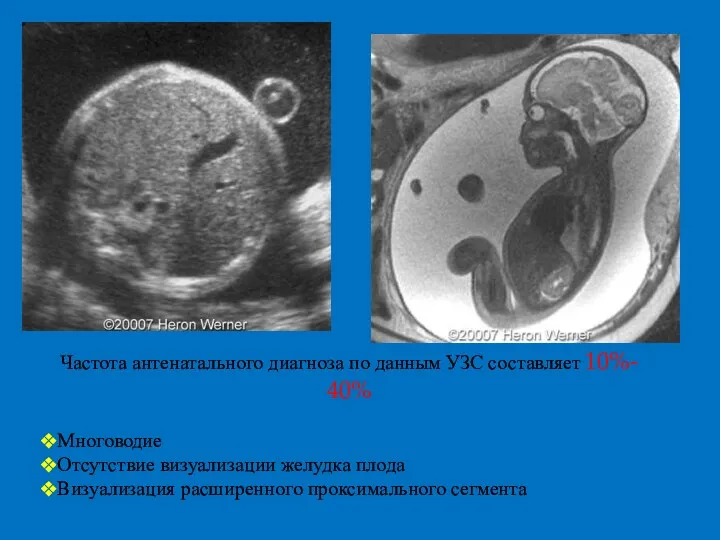
- 3. Частота антенатального диагноза по данным УЗС составляет 10%- 40% Многоводие Отсутствие визуализации желудка плода Визуализация расширенного
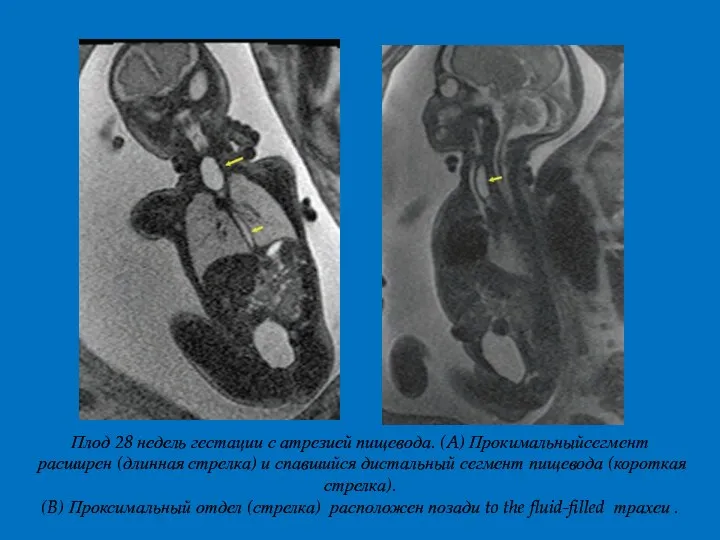
- 4. Плод 28 недель гестации с атрезией пищевода. (A) Прокимальныйсегмент расширен (длинная стрелка) и спавшийся дистальный сегмент
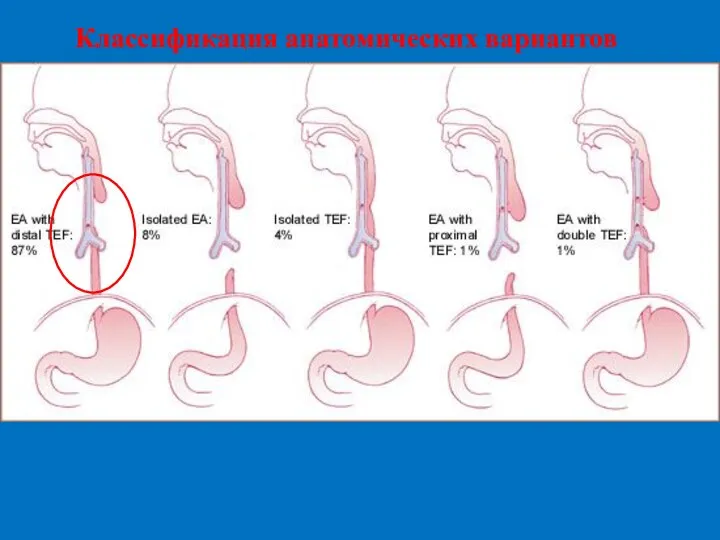
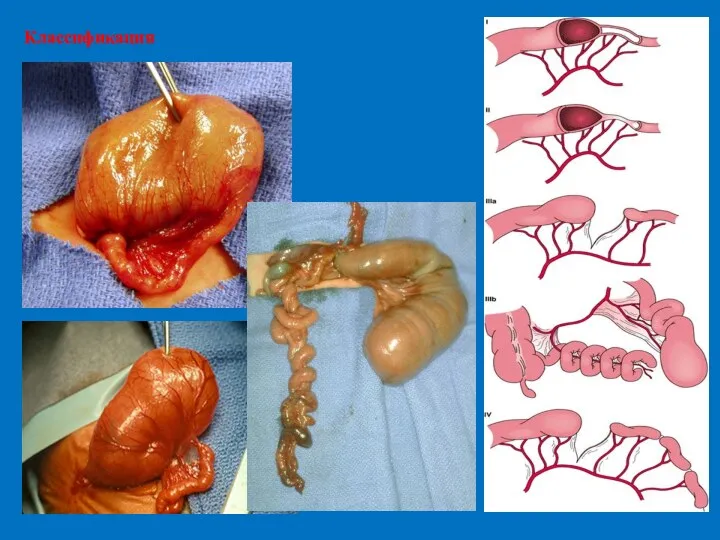
- 5. Классификация анатомических вариантов
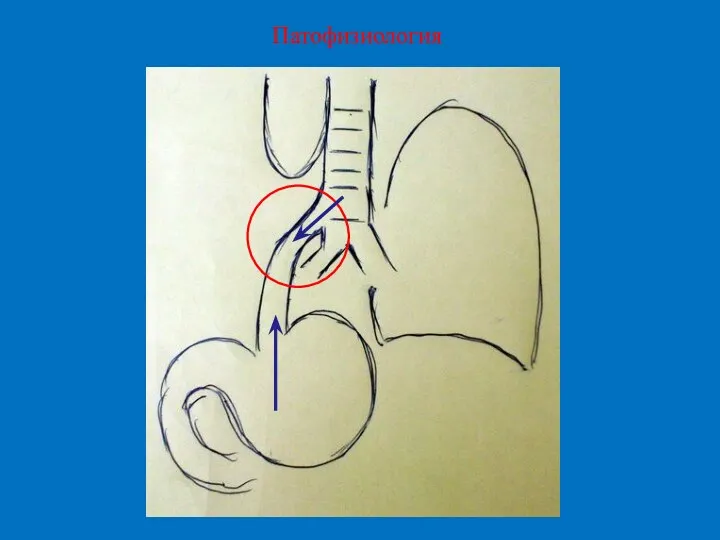
- 6. Патофизиология
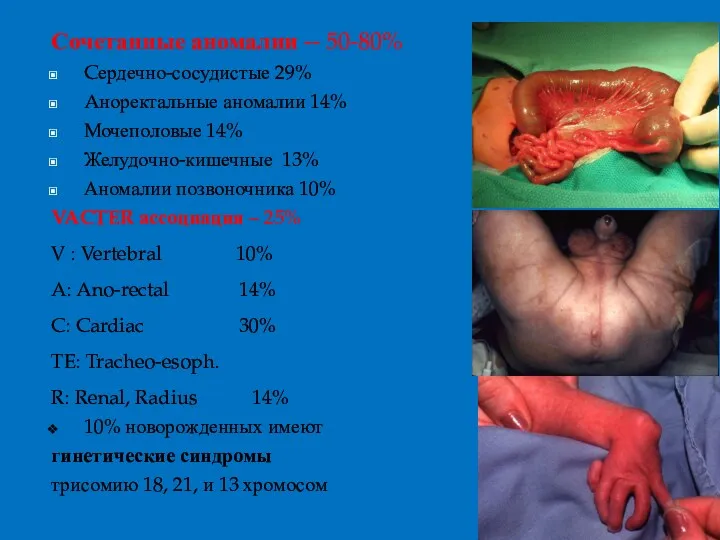
- 7. Сочетанные аномалии -- 50-80% Cердечно-сосудистые 29% Aноректальные аномалии 14% Мочеполовые 14% Желудочно-кишечные 13% Аномалии позвоночника 10%
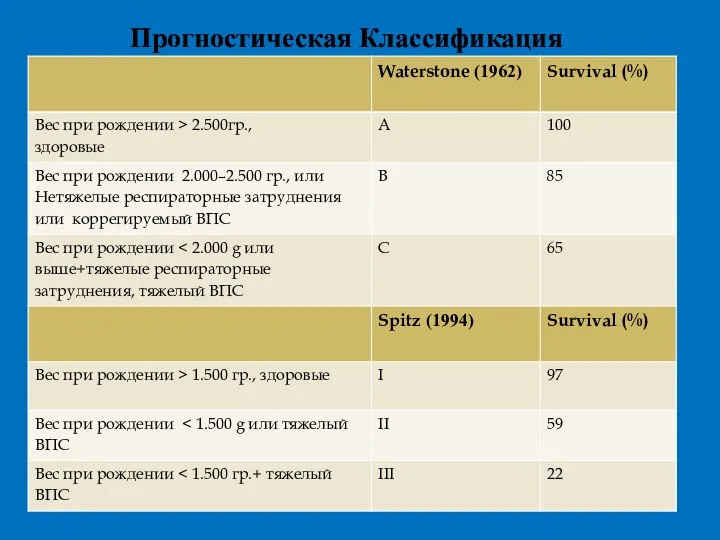
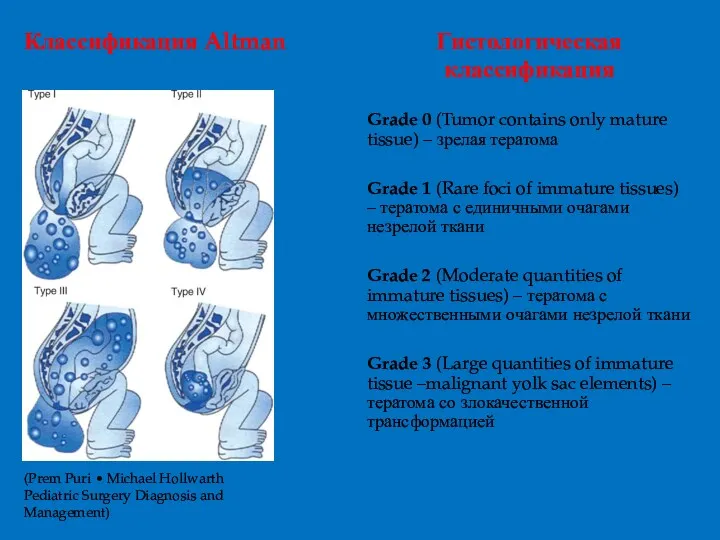
- 8. Прогностическая Классификация
- 9. Клинические проявления -- невозможность проведение ж/зонда больше чем на расстояние 10-12 см -- обильное выделение слюны
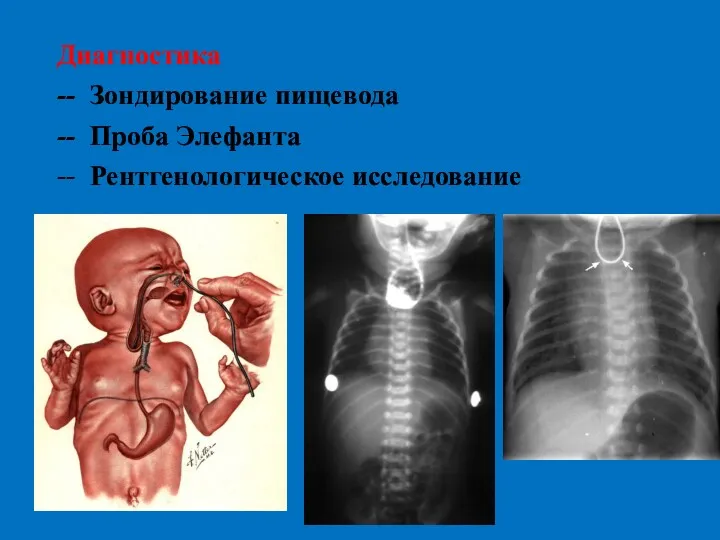
- 10. Диагностика -- Зондирование пищевода -- Проба Элефанта -- Рентгенологическое исследование
- 12. Тактика Возвышенное положение ребенка: полусидячее положение Постоянная активная аспирация из ротоглотки Согревание Инфузионная терапия + Vit
- 13. Врожденная непроходимость желудочно-кишечного тракта
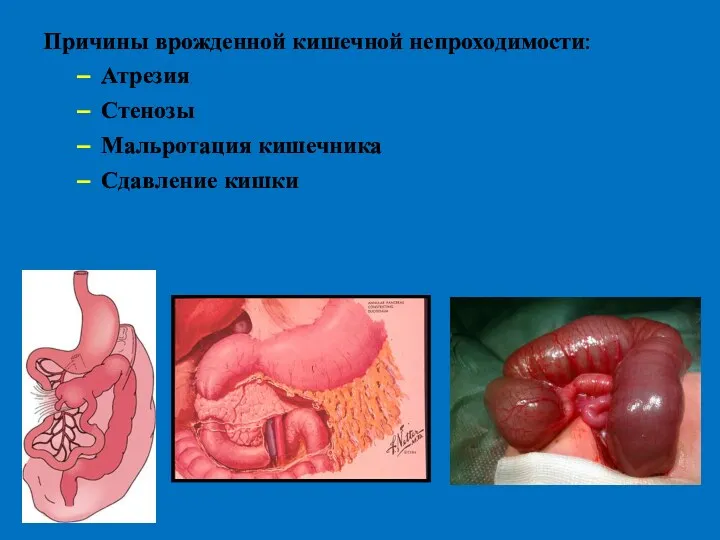
- 14. Причины врожденной кишечной непроходимости: Атрезия Стенозы Мальротация кишечника Сдавление кишки
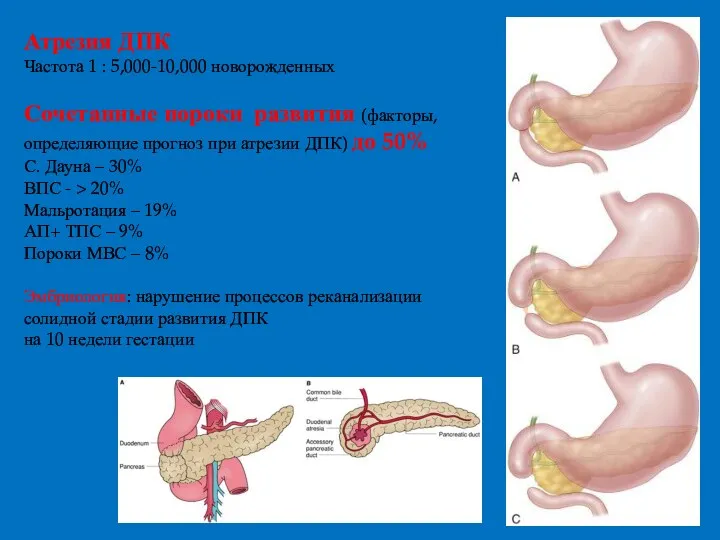
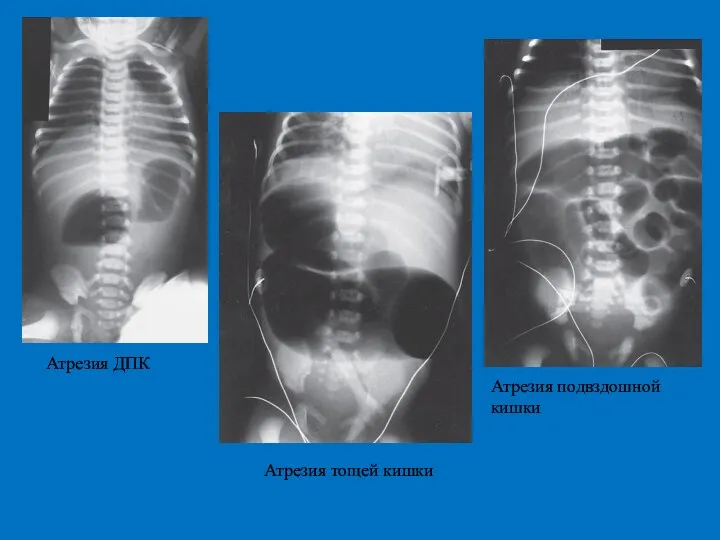
- 15. Атрезия ДПК Частота 1 : 5,000-10,000 новорожденных Сочетанные пороки развития (факторы, определяющие прогноз при атрезии ДПК)
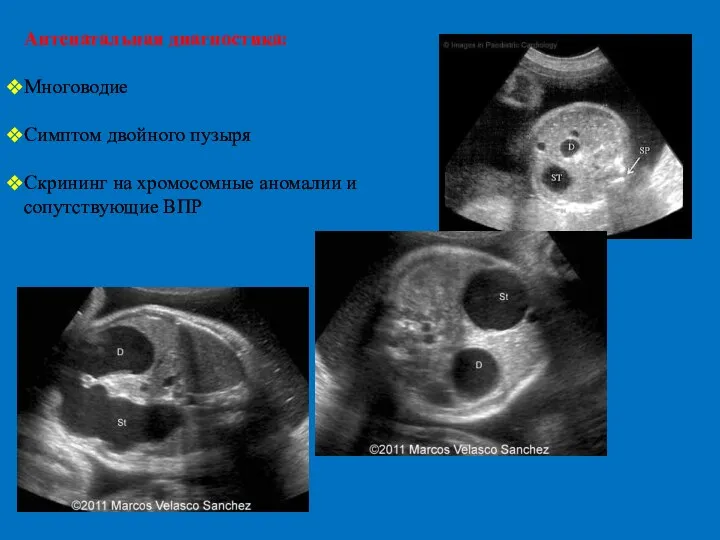
- 16. Антенатальная диагностика: Многоводие Симптом двойного пузыря Скрининг на хромосомные аномалии и сопутствующие ВПР
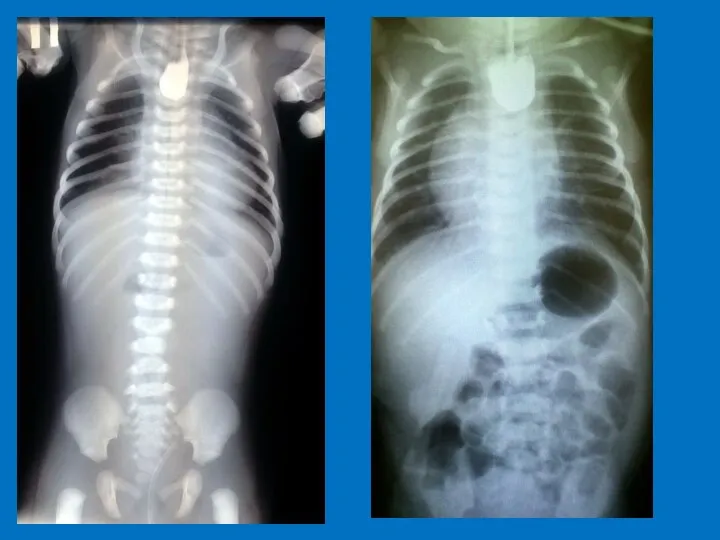
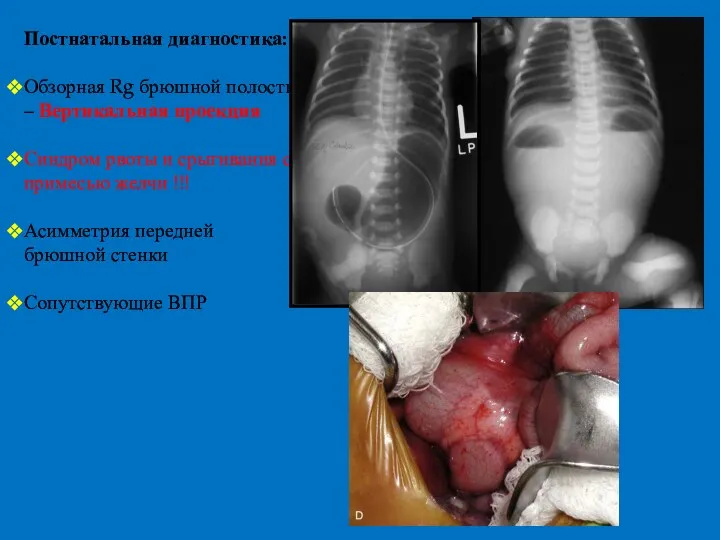
- 17. Постнатальная диагностика: Обзорная Rg брюшной полости – Вертикальная проекция Синдром рвоты и срыгивания с примесью желчи
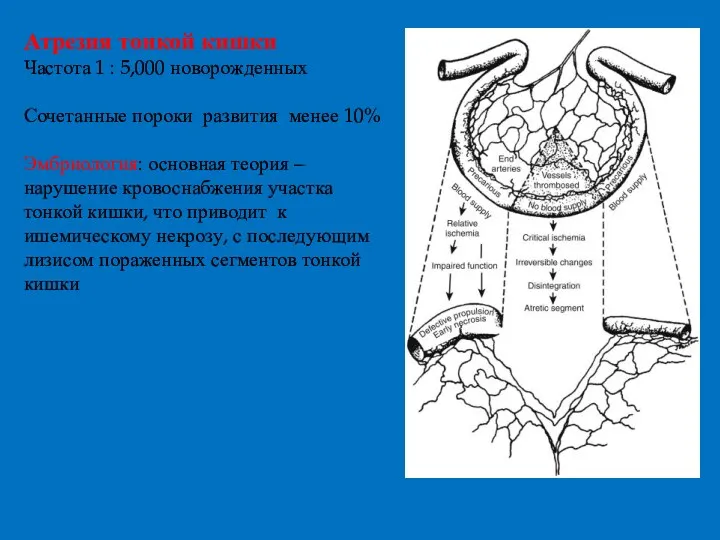
- 18. Атрезия тонкой кишки Частота 1 : 5,000 новорожденных Сочетанные пороки развития менее 10% Эмбриология: основная теория
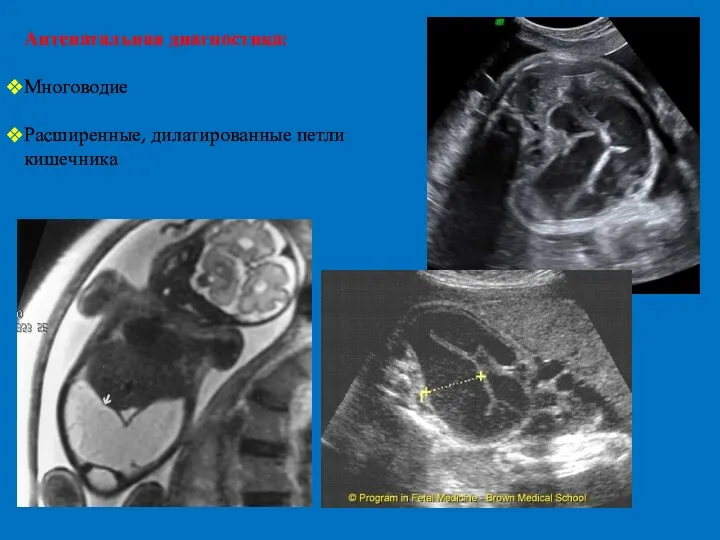
- 19. Антенатальная диагностика: Многоводие Расширенные, дилатированные петли кишечника
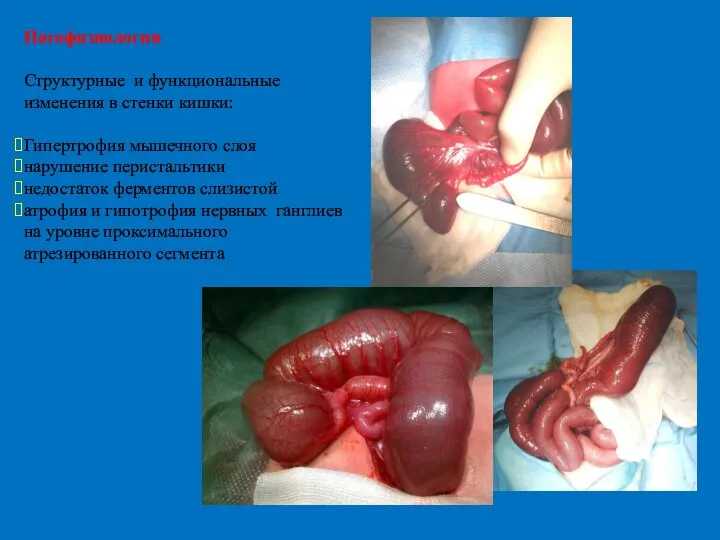
- 20. Патофизиология Структурные и функциональные изменения в стенки кишки: Гипертрофия мышечного слоя нарушение перистальтики недостаток ферментов слизистой
- 21. Классификация
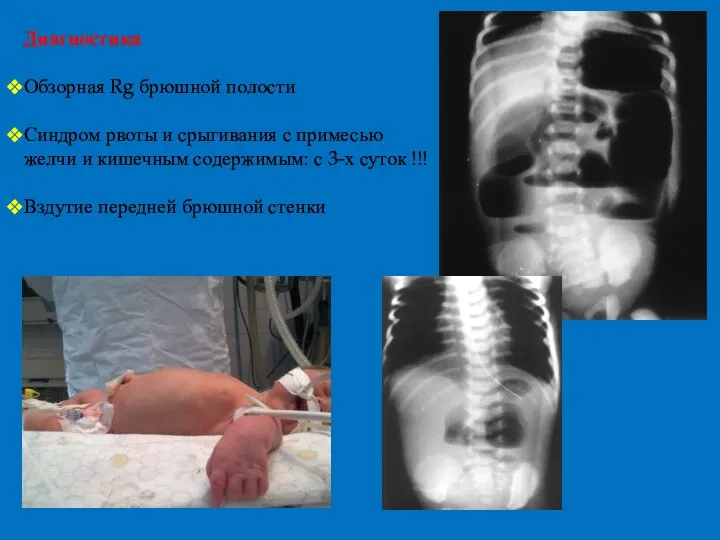
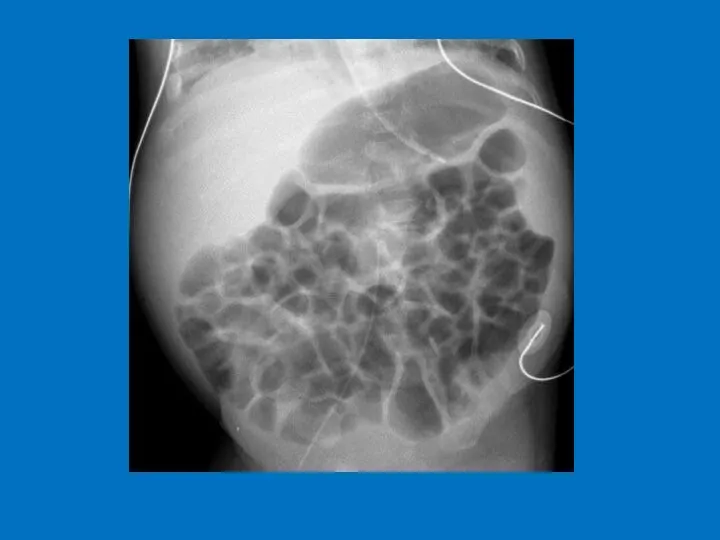
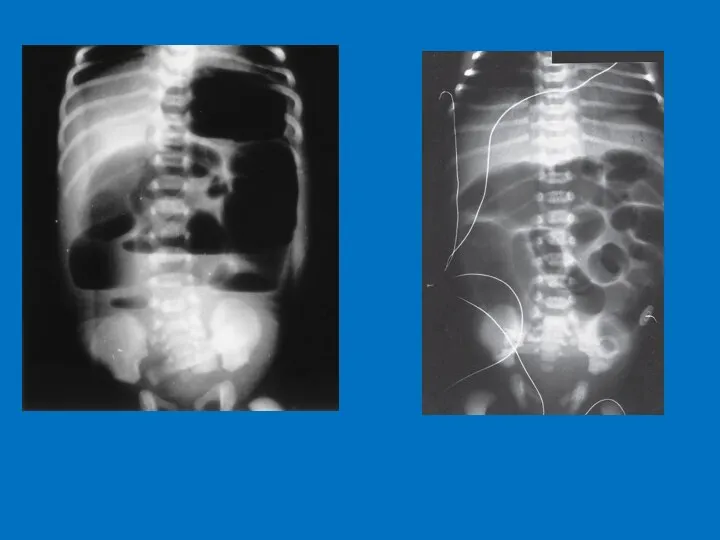
- 22. Диагностика Обзорная Rg брюшной полости Синдром рвоты и срыгивания с примесью желчи и кишечным содержимым: с
- 24. Атрезия ДПК Атрезия тощей кишки Атрезия подвздошной кишки
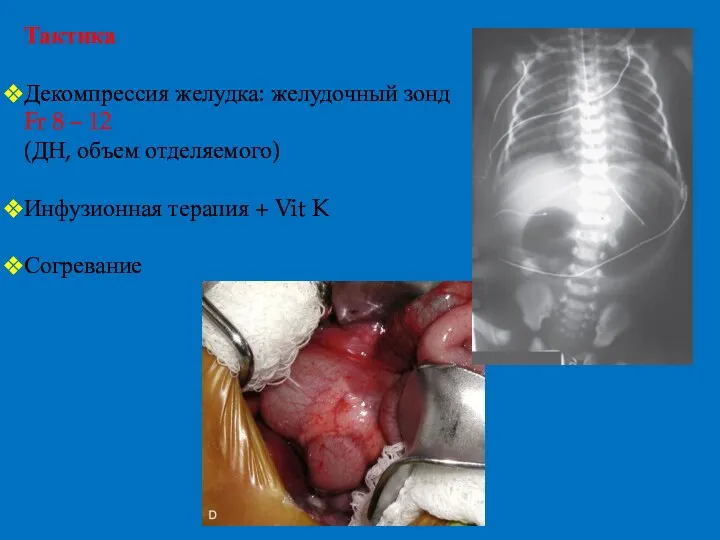
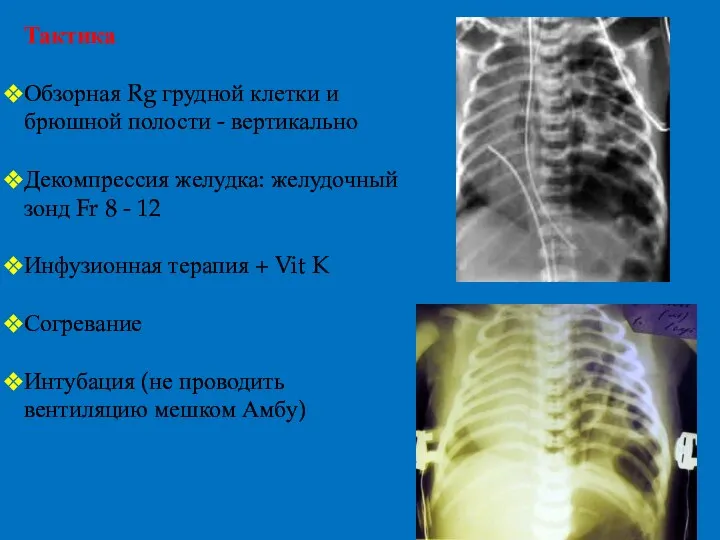
- 26. Тактика Декомпрессия желудка: желудочный зонд Fr 8 – 12 (ДН, объем отделяемого) Инфузионная терапия + Vit
- 27. Потеря жидкости: невозможность проведения энтерального кормления + депонирование жидкости в 3-м пространстве (просвет к-ки) и брюшной
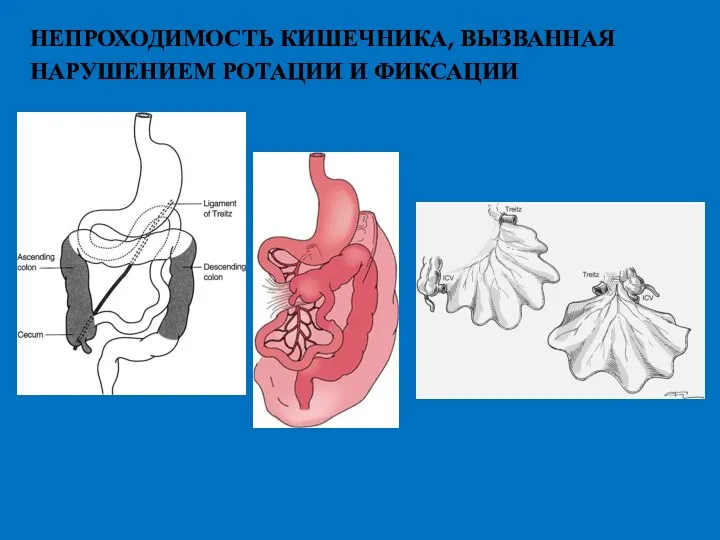
- 29. НЕПРОХОДИМОСТЬ КИШЕЧНИКА, ВЫЗВАННАЯ НАРУШЕНИЕМ РОТАЦИИ И ФИКСАЦИИ
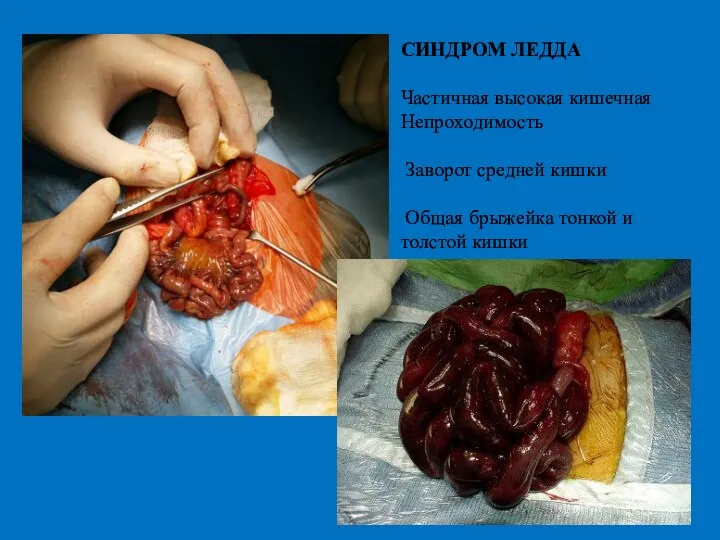
- 30. СИНДРОМ ЛЕДДА Частичная высокая кишечная Непроходимость Заворот средней кишки Общая брыжейка тонкой и толстой кишки
- 31. Пороки передней брюшной стенки
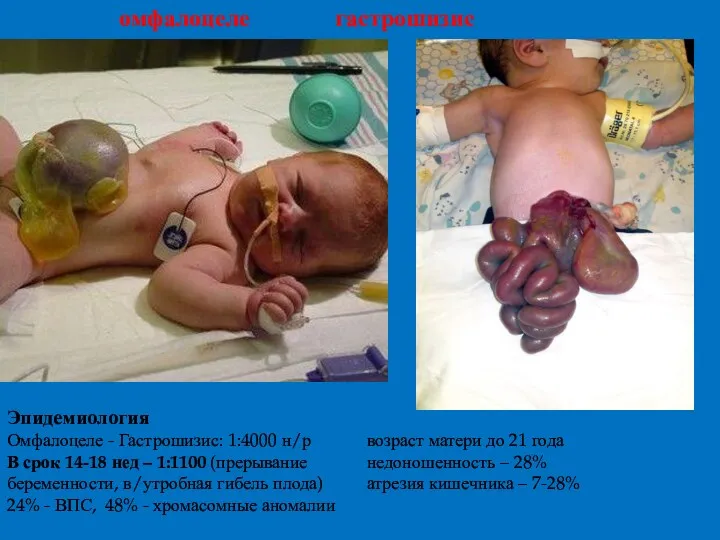
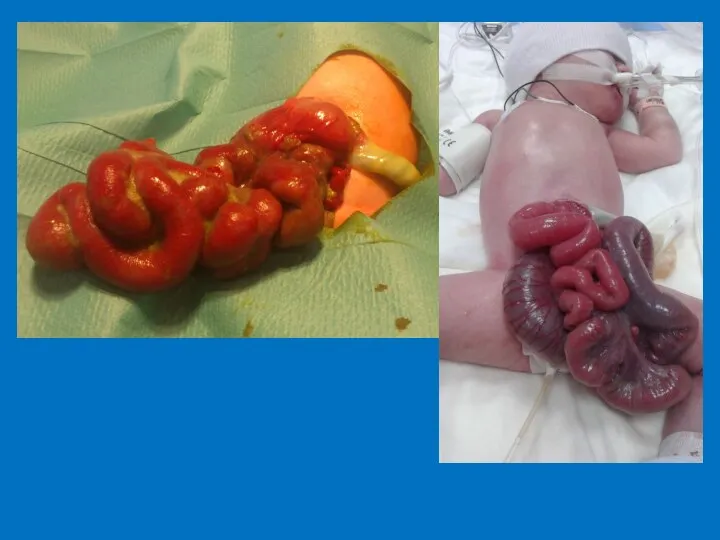
- 32. омфалоцеле гастрошизис Эпидемиология Омфалоцеле - Гастрошизис: 1:4000 н/р возраст матери до 21 года В срок 14-18
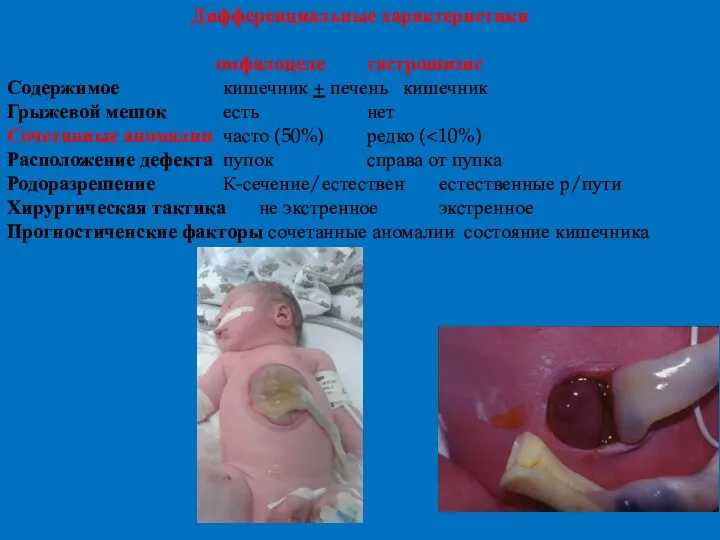
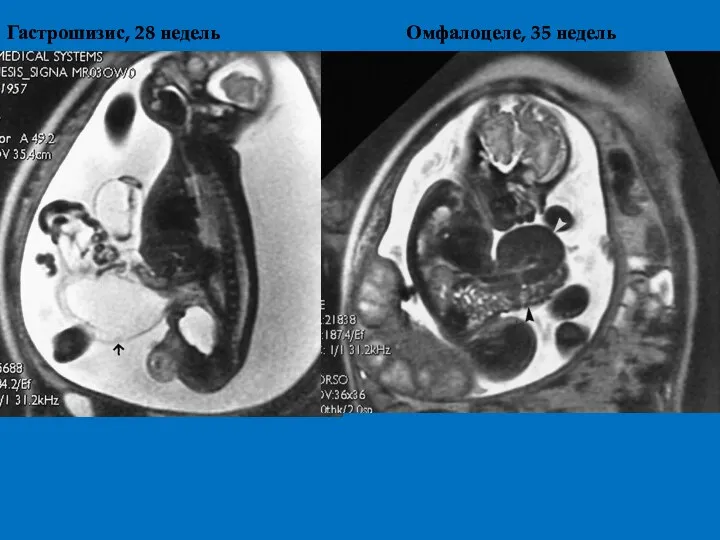
- 33. Дифференциальные характеристики омфалоцеле гастрошизис Содержимое кишечник + печень кишечник Грыжевой мешок есть нет Сочетанные аномалии часто
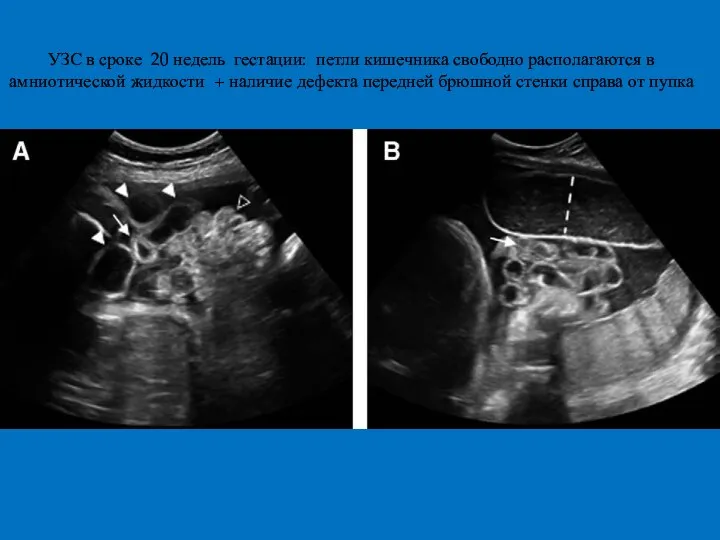
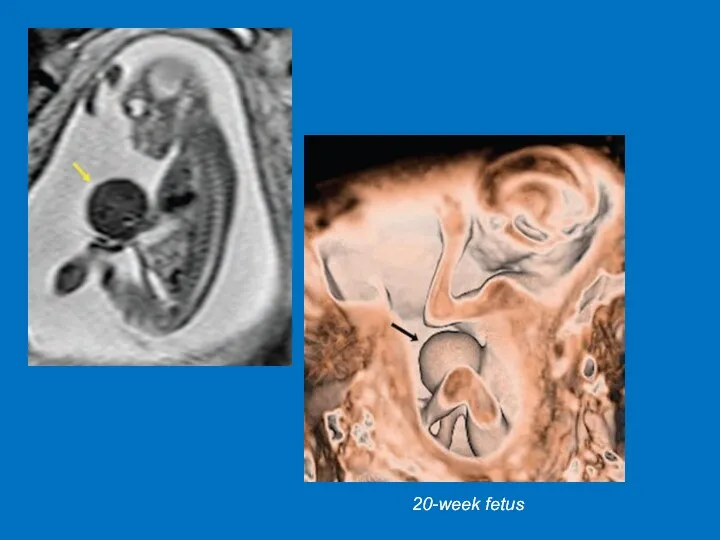
- 34. УЗС в сроке 20 недель гестации: петли кишечника свободно располагаются в амниотической жидкости + наличие дефекта
- 35. 20-week fetus
- 36. Гастрошизис, 28 недель Омфалоцеле, 35 недель
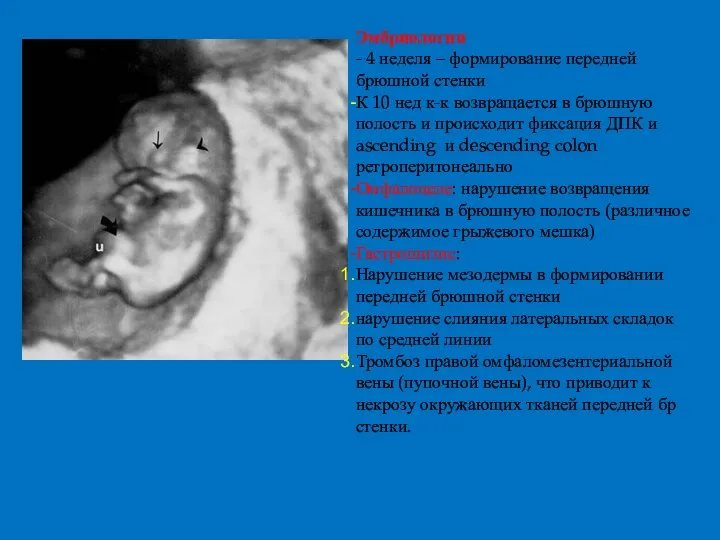
- 37. Эмбриология - 4 неделя – формирование передней брюшной стенки К 10 нед к-к возвращается в брюшную
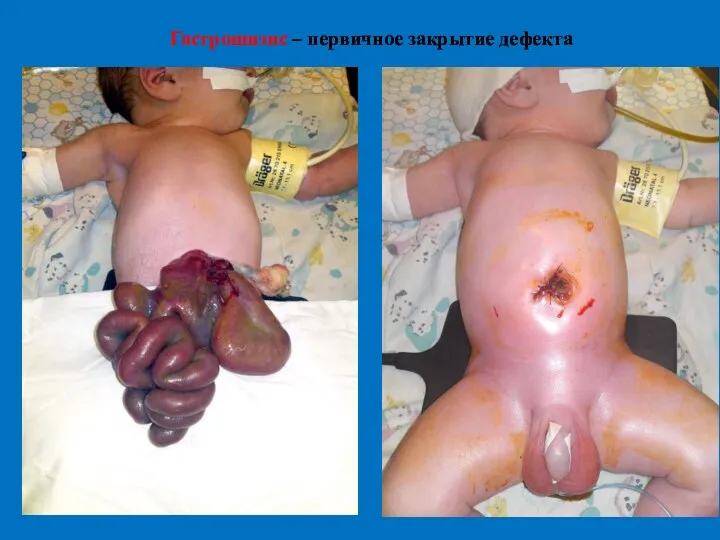
- 38. Гастрошизис – первичное закрытие дефекта
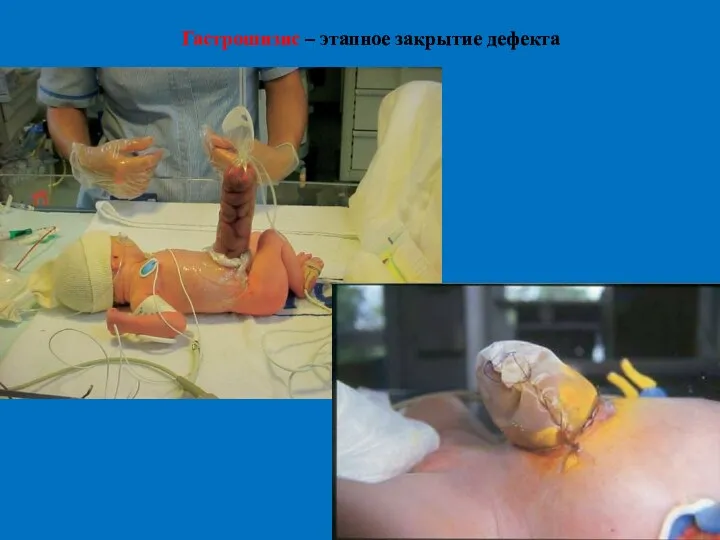
- 39. Гастрошизис – этапное закрытие дефекта
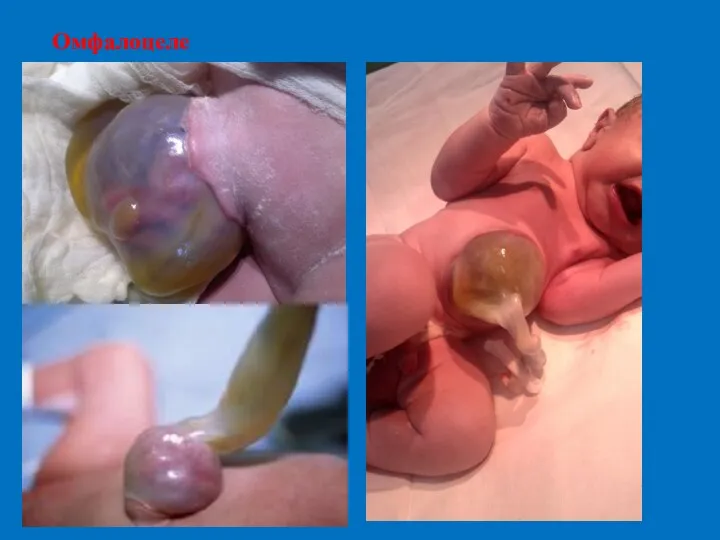
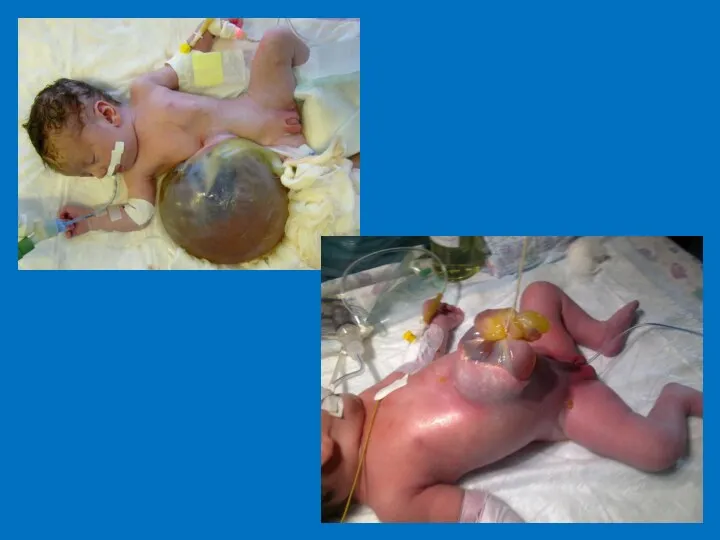
- 40. Омфалоцеле
- 43. Тактика Декомпрессия желудка: желудочный зонд Fr 8 – 12 Положение ребенка на правом боку (гастрошизис) !!!
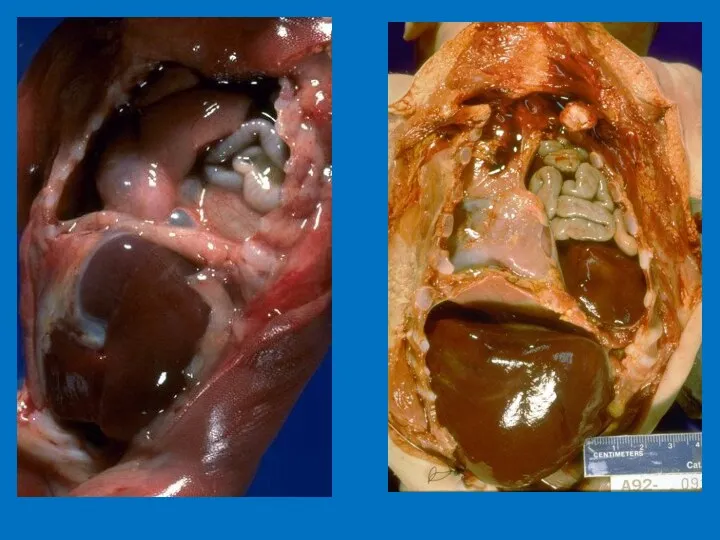
- 44. ВРОЖДЕННАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА
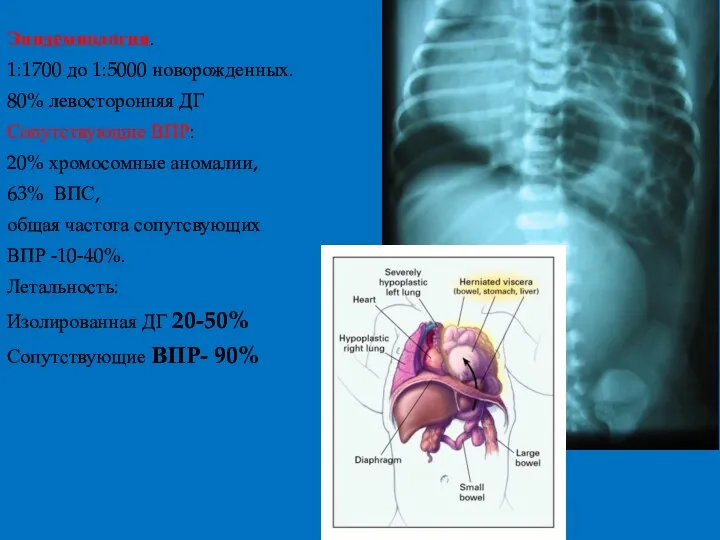
- 45. Эпидемиология. 1:1700 до 1:5000 новорожденных. 80% левосторонняя ДГ Сопутствующие ВПР: 20% хромосомные аномалии, 63% ВПС, общая
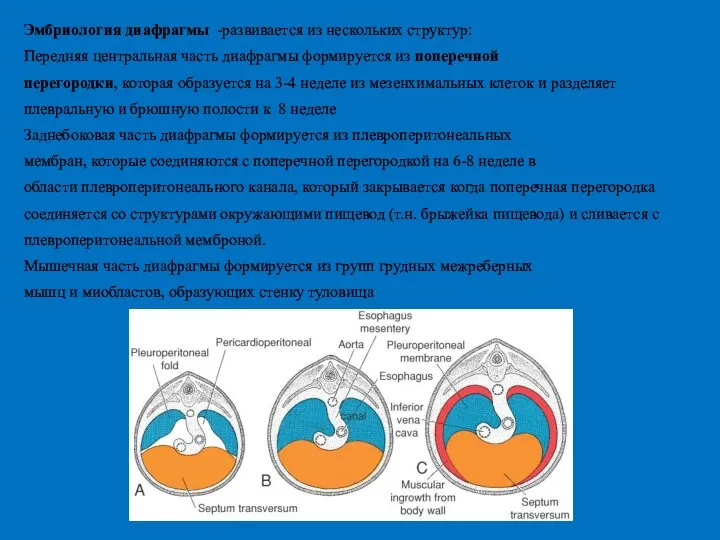
- 46. Эмбриология диафрагмы -развивается из нескольких структур: Передняя центральная часть диафрагмы формируется из поперечной перегородки, которая образуется
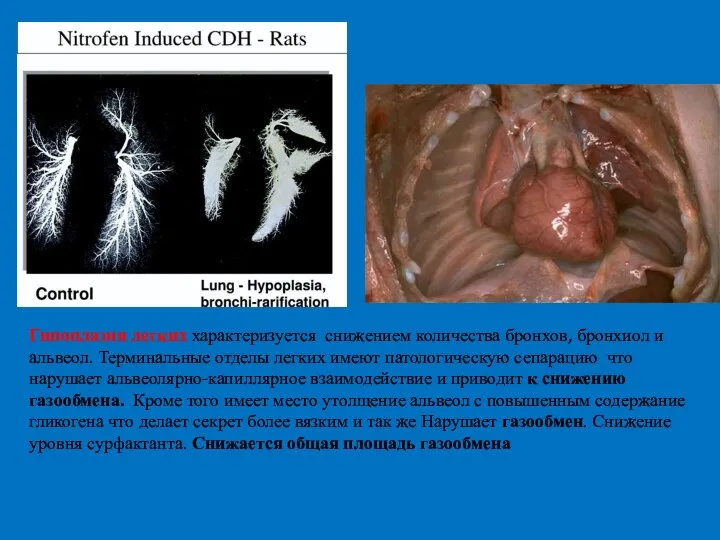
- 48. Гипоплазия легких характеризуется снижением количества бронхов, бронхиол и альвеол. Терминальные отделы легких имеют патологическую сепарацию что
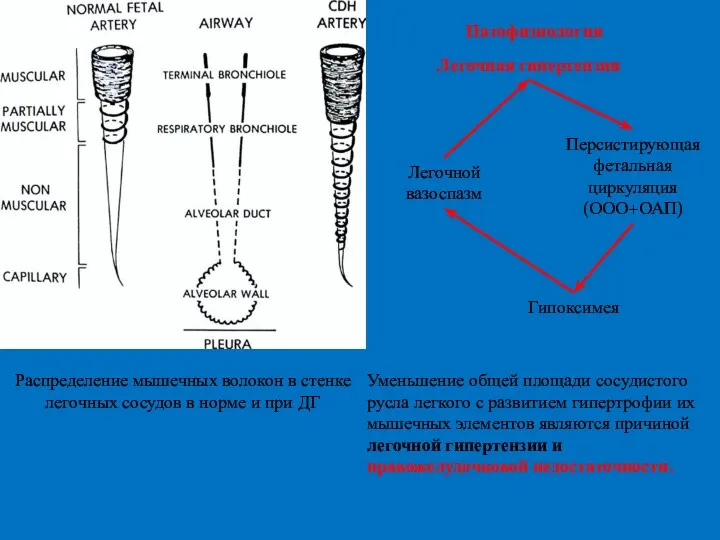
- 49. Распределение мышечных волокон в стенке легочных сосудов в норме и при ДГ Легочная гипертензия Персистирующая фетальная
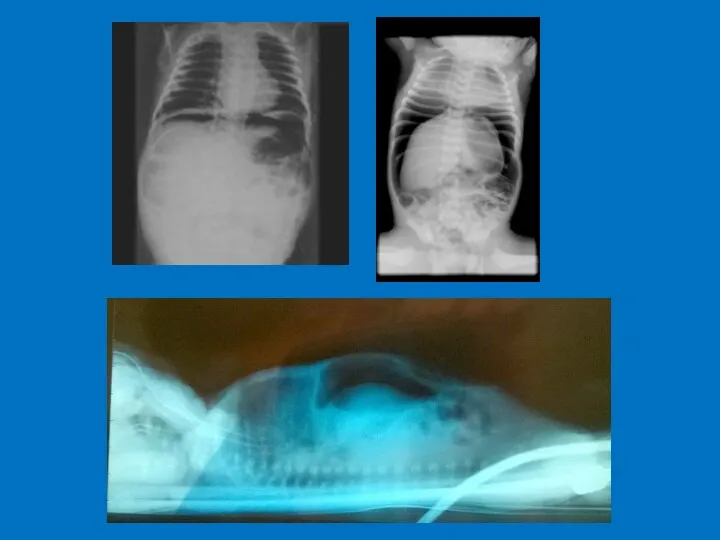
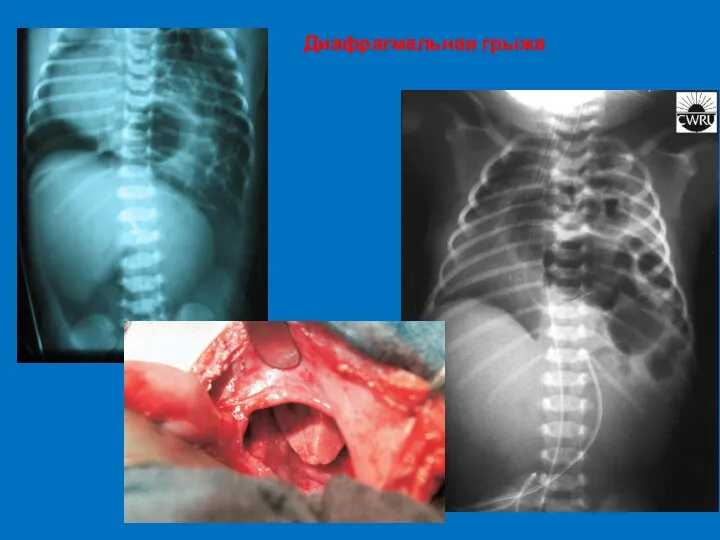
- 50. Диафрагмальная грыжа
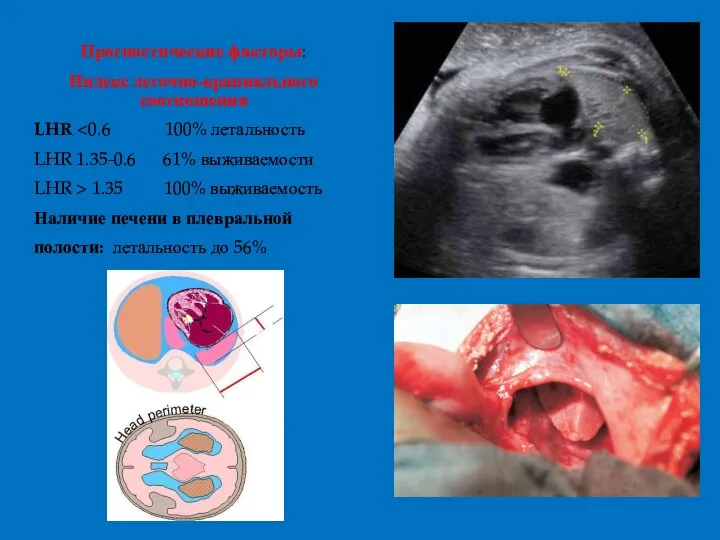
- 51. Прогностические факторы: Индекс легочно-краниального соотношения LHR LHR 1.35-0.6 61% выживаемости LHR > 1.35 100% выживаемость Наличие
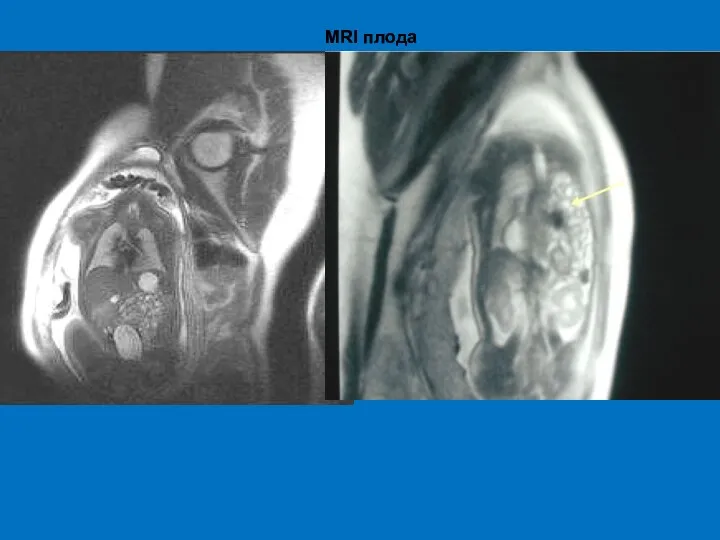
- 52. MRI плода
- 53. Тактика Обзорная Rg грудной клетки и брюшной полости - вертикально Декомпрессия желудка: желудочный зонд Fr 8
- 54. Врожденные пороки легких
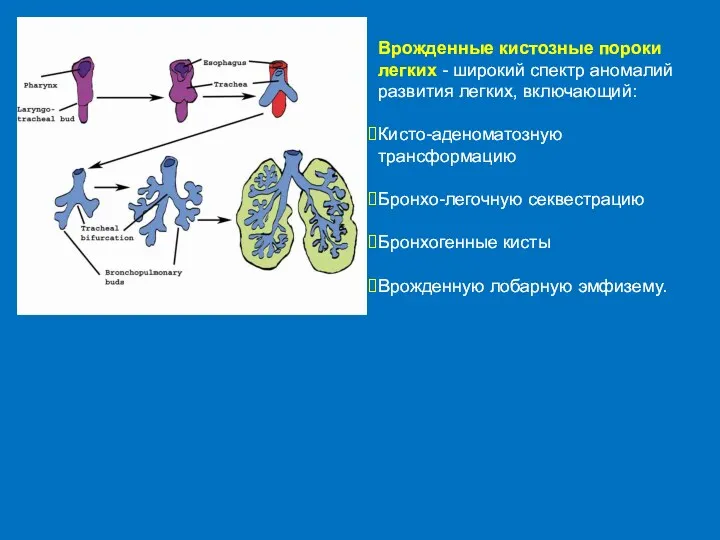
- 55. Врожденные кистозные пороки легких - широкий спектр аномалий развития легких, включающий: Кисто-аденоматозную трансформацию Бронхо-легочную секвестрацию Бронхогенные
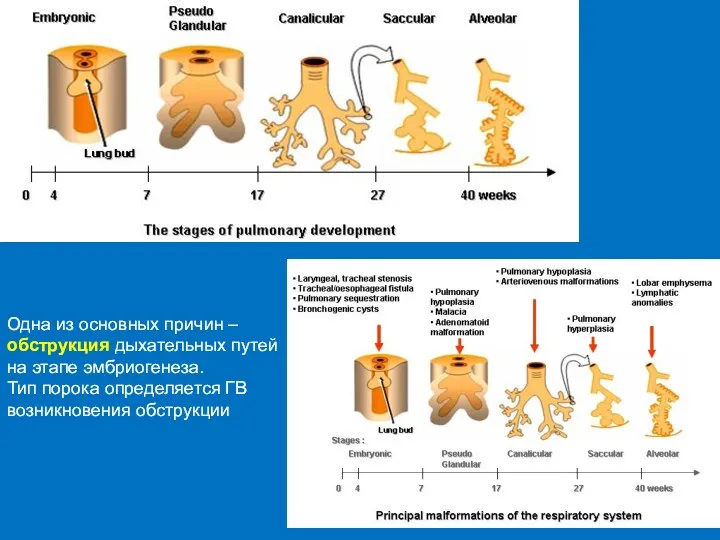
- 56. Одна из основных причин – обструкция дыхательных путей на этапе эмбриогенеза. Тип порока определяется ГВ возникновения
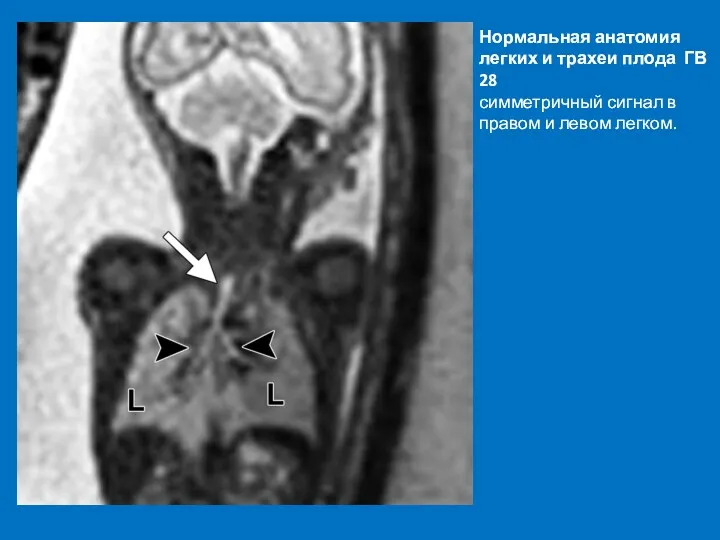
- 57. Нормальная анатомия легких и трахеи плода ГВ 28 симметричный сигнал в правом и левом легком.
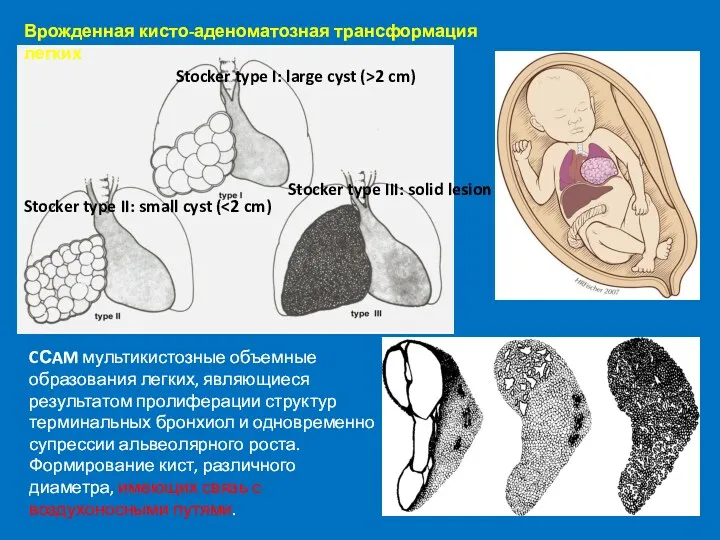
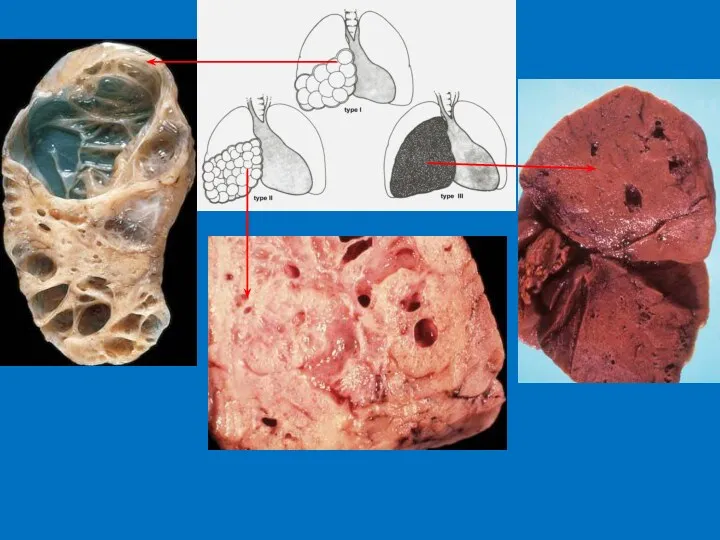
- 58. Врожденная кисто-аденоматозная трансформация легких CСAM мультикистозные объемные образования легких, являющиеся результатом пролиферации структур терминальных бронхиол и
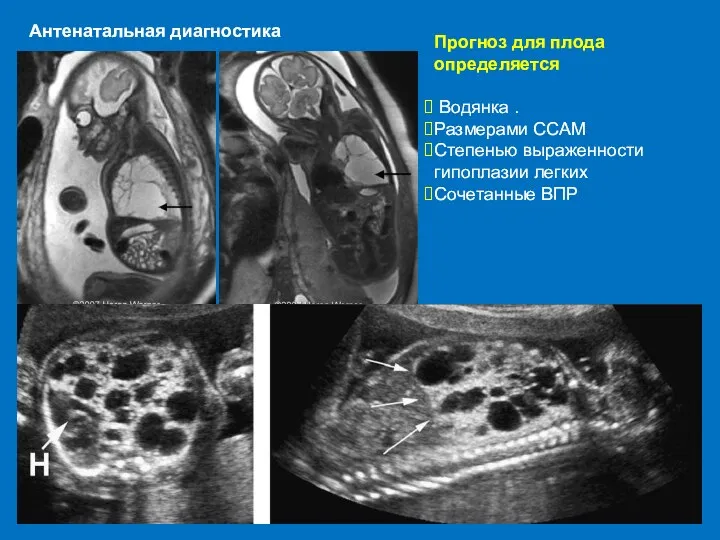
- 60. Прогноз для плода определяется Водянка . Размерами ССАМ Степенью выраженности гипоплазии легких Сочетанные ВПР Антенатальная диагностика
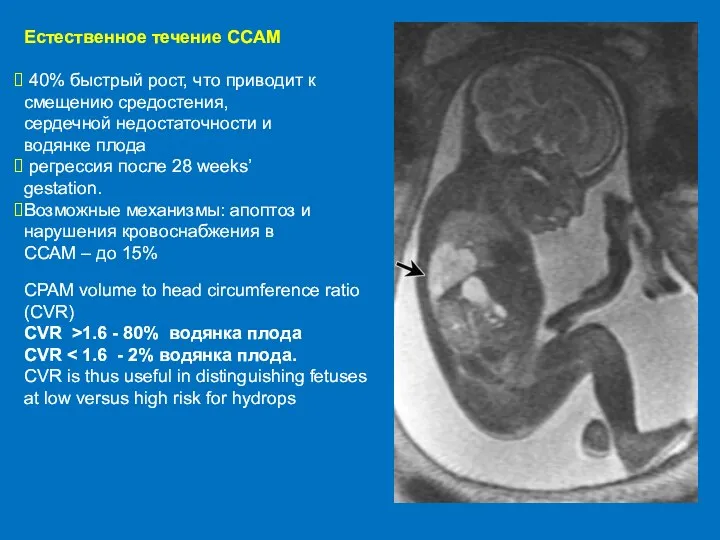
- 61. Естественное течение ССAM 40% быстрый рост, что приводит к смещению средостения, сердечной недостаточности и водянке плода
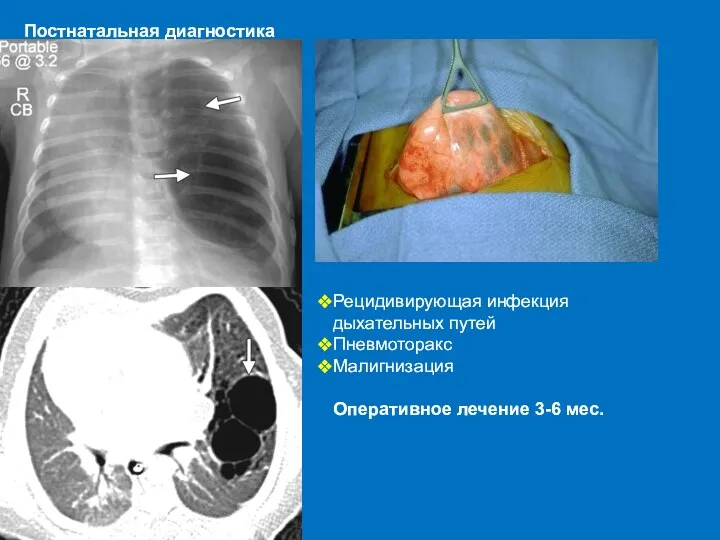
- 62. Постнатальная диагностика Рецидивирующая инфекция дыхательных путей Пневмоторакс Малигнизация Оперативное лечение 3-6 мес.
- 63. Кресцово-копчиковая тератома
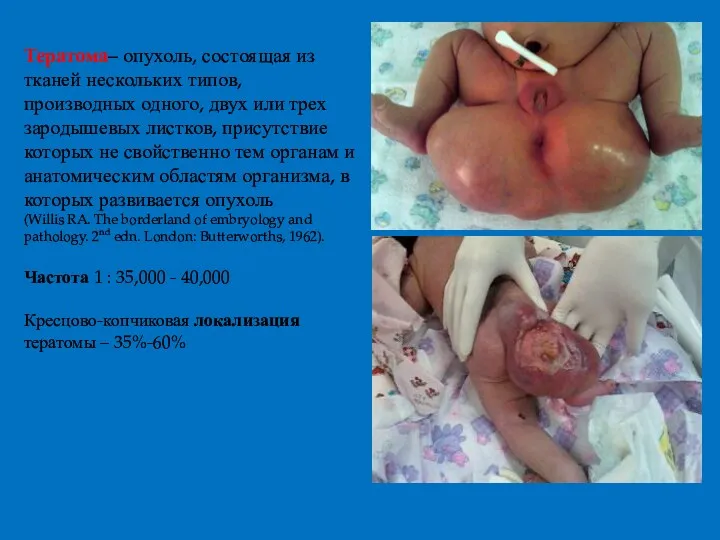
- 64. Тератома– опухоль, состоящая из тканей нескольких типов, производных одного, двух или трех зародышевых листков, присутствие которых
- 65. (Prem Puri • Michael Hollwarth Pediatric Surgery Diagnosis and Management) Гистологическая классификация Grade 0 (Tumor contains
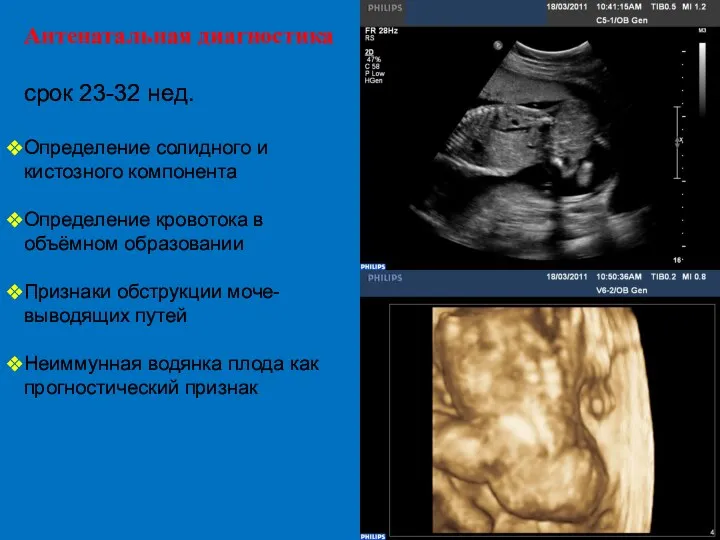
- 66. Антенатальная диагностика срок 23-32 нед. Определение солидного и кистозного компонента Определение кровотока в объёмном образовании Признаки
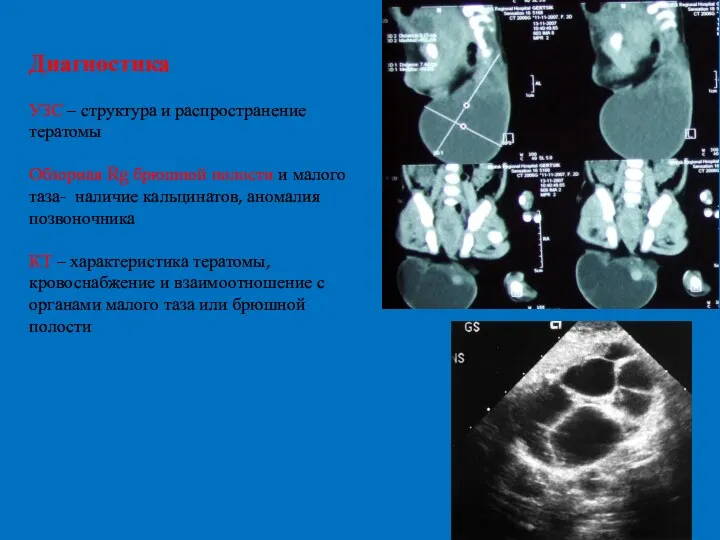
- 67. Диагностика УЗС – структура и распространение тератомы Обзорная Rg брюшной полости и малого таза- наличие кальцинатов,
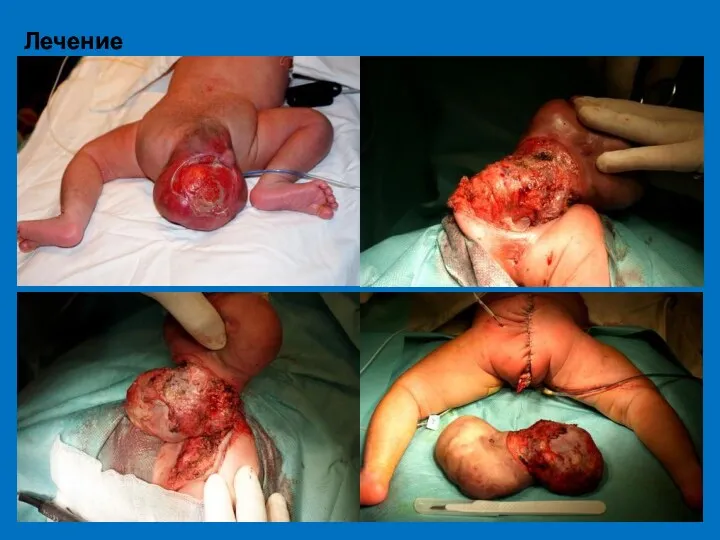
- 68. Лечение
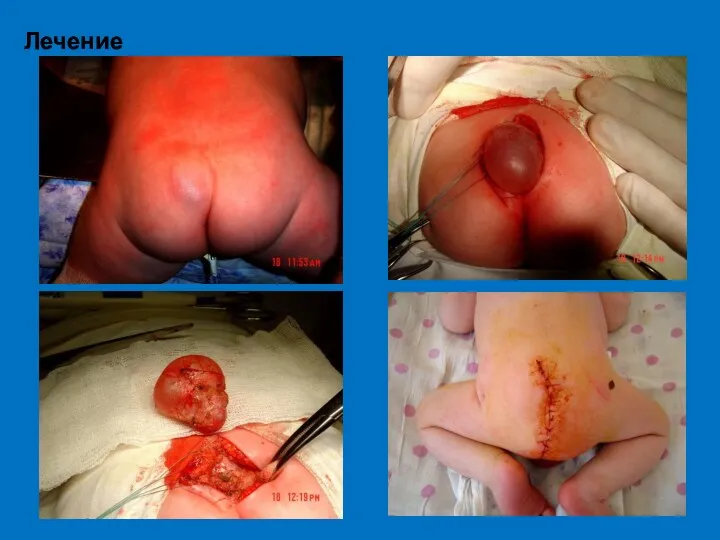
- 69. Лечение
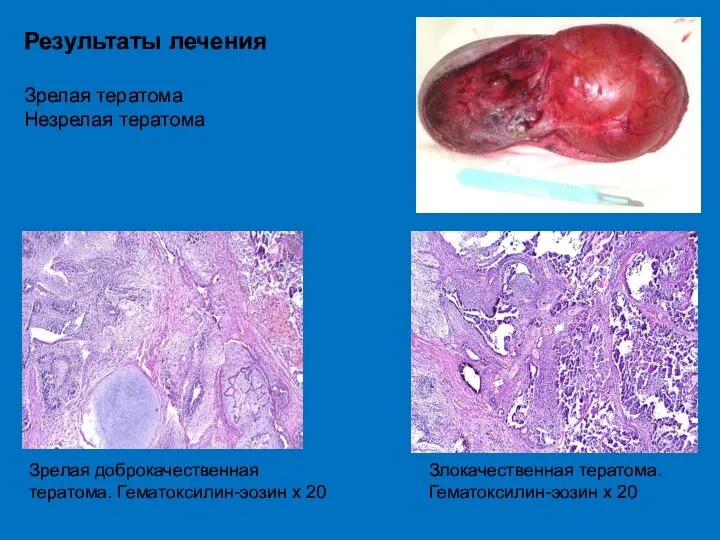
- 70. Результаты лечения Зрелая тератома Незрелая тератома Зрелая доброкачественная тератома. Гематоксилин-эозин х 20 Злокачественная тератома. Гематоксилин-эозин х
- 73. Скачать презентацию










 Ботулизм. Классификация
Ботулизм. Классификация Алкогольная зависимость личности
Алкогольная зависимость личности Практические подходы к применению лекарств при беременности
Практические подходы к применению лекарств при беременности Цветовое дуплексное сканирование артерий
Цветовое дуплексное сканирование артерий Лицевые боли
Лицевые боли Поиск клинико-практического руководства по гломерулонефритам по базам электронных ресурсов
Поиск клинико-практического руководства по гломерулонефритам по базам электронных ресурсов Общая психопатология
Общая психопатология Массаж для лошадей. Применение и правила выполнения
Массаж для лошадей. Применение и правила выполнения Тенденция развития медико-социальной помощи в РК. Становление медико-социальной помощи в Казахстане
Тенденция развития медико-социальной помощи в РК. Становление медико-социальной помощи в Казахстане Ауру сезімінің физиологиясы
Ауру сезімінің физиологиясы Новые методы профилактики, диагностики и лечения рака. Лекция 11
Новые методы профилактики, диагностики и лечения рака. Лекция 11 Ұрықтың құрсақ ішілік дамуының тежелуі және жүктілікті жүргізу ерекшеліктері
Ұрықтың құрсақ ішілік дамуының тежелуі және жүктілікті жүргізу ерекшеліктері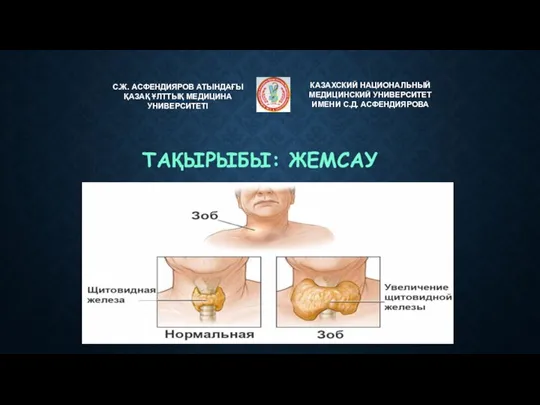 Жемсау. Диффузды-токсикалық жемсау
Жемсау. Диффузды-токсикалық жемсау Виды кровотечений, первая медицинская помощь при кровотечениях
Виды кровотечений, первая медицинская помощь при кровотечениях Бронхиты у детей
Бронхиты у детей Эректильная дисфункция. Консервативное и хирургическое лечение
Эректильная дисфункция. Консервативное и хирургическое лечение Чума. Источники инфекции
Чума. Источники инфекции Основные зрительные функции, особенности их развития у детей. Центральное зрение: характеристика и методы исследования
Основные зрительные функции, особенности их развития у детей. Центральное зрение: характеристика и методы исследования Эвтаназия
Эвтаназия Логопедическая коррекция ринолалии: дооперационный и послеоперационный период
Логопедическая коррекция ринолалии: дооперационный и послеоперационный период Виды нарушений памяти. Когнитивные расстройства в практике врача-невролога
Виды нарушений памяти. Когнитивные расстройства в практике врача-невролога Новообразования дизонтогенетической природы у детей
Новообразования дизонтогенетической природы у детей Роль медсестры поликлиники в реабилитации недоношенных детей
Роль медсестры поликлиники в реабилитации недоношенных детей Продуктивное воспаление. Хроническое воспаление
Продуктивное воспаление. Хроническое воспаление Бұлшықет ұлпасы
Бұлшықет ұлпасы Диагностика беременности. Методы акушерского исследования (урок 3)
Диагностика беременности. Методы акушерского исследования (урок 3) Периферическая венозная катетеризация
Периферическая венозная катетеризация Характеристика уровней речевого развития при ОНР
Характеристика уровней речевого развития при ОНР