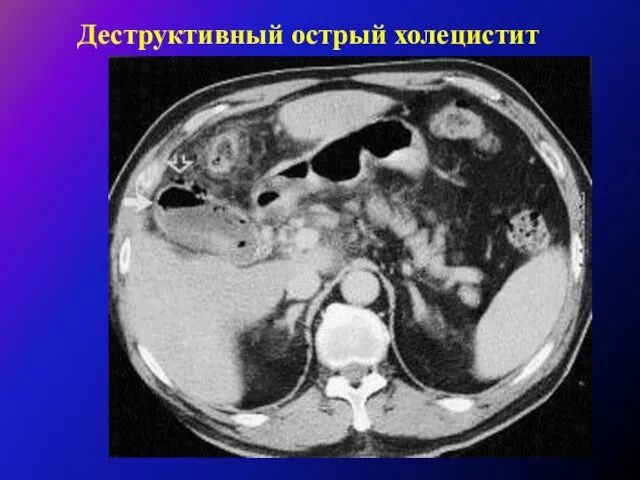
больных с выраженными признаками гнойной интоксикации и перитонита в ближайшие 3-5 часов после поступления в стационар. Кратковременная предоперационная подготовка при этом должна быть направлена на коррекцию метаболических и электролитных нарушений.
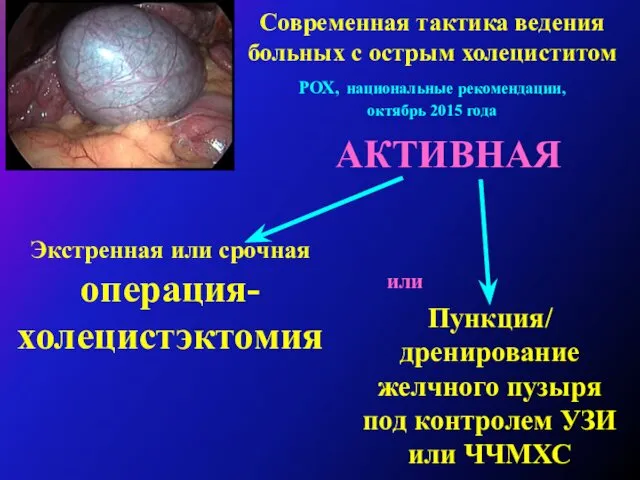
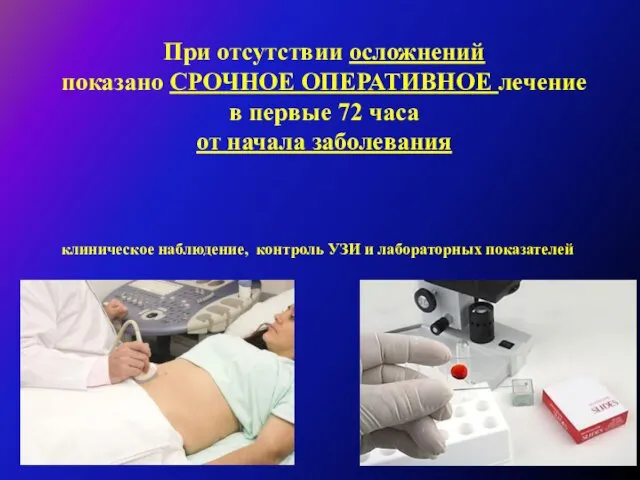
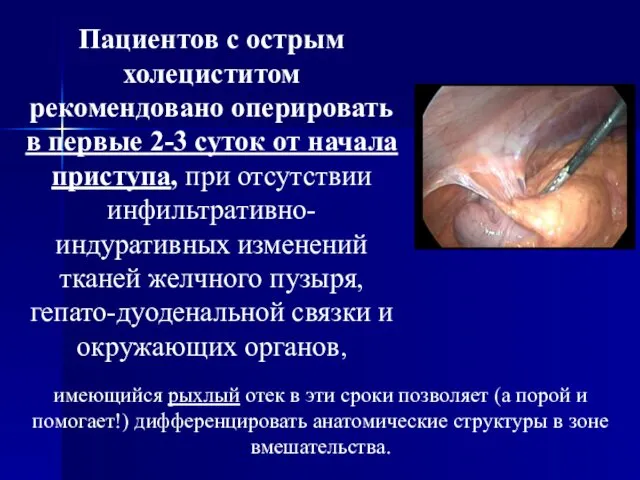
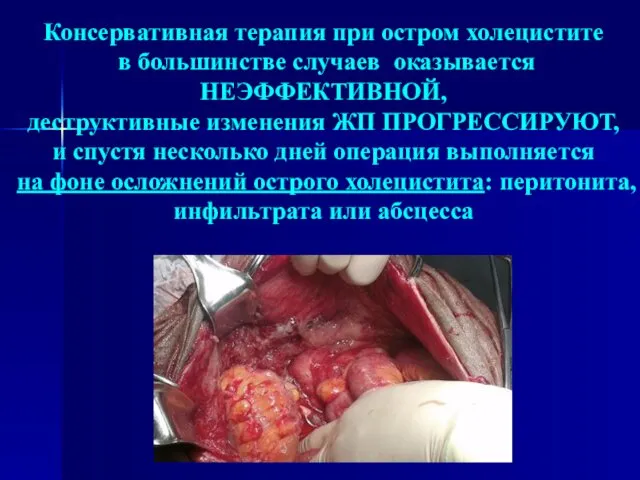
Срочные операции производятся больным, у которых при поступлении на фоне острого приступа холецистита не выявляется признаков распространенного перитонита. Лечение таких больных следует начинать с консервативной терапии, которая проводится в течение 12-48 часов. Неэффективность консервативной терапии является прямым показанием к срочной операции, которая выполняется обязательно в дневное время наиболее опытными хирургами. Упорное продолжение консервативного лечения не оправдано, так как приводит к развитию плотных рубцово-инфильтративных изменений и затрудняет последующее проведение операции.
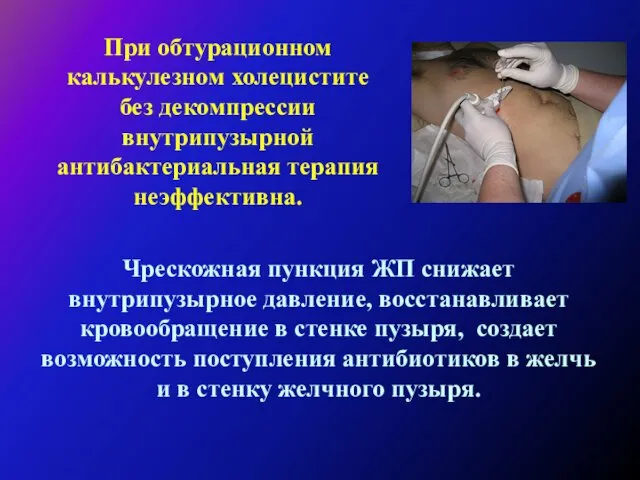
У крайне ослабленных больных старческого возраста при наличии тяжелых сопутствующих заболеваний может быть произведена пункция желчного пузыря с удалением содержимого, что снимает болевой приступ и, нередко, приводит к стиханию воспалительного процесса.
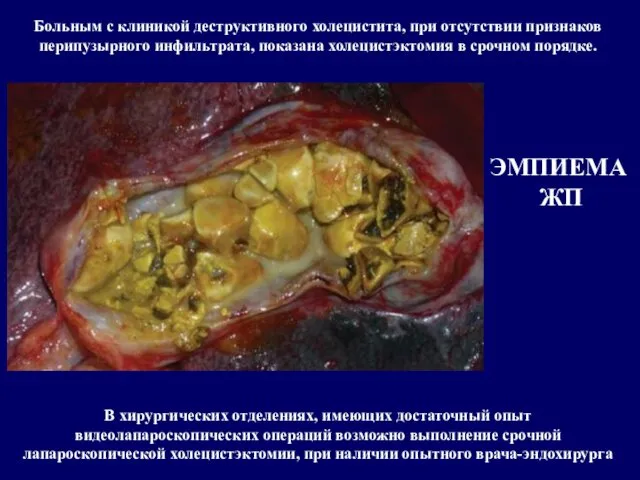
Больным, у которых отсутствуют признаки перипузырного инфильтрата, показана холецистэктомия. В хирургических отделениях, имеющих достаточный опыт видеолапароскопических операций возможно выполнение срочной лапароскопической холецистэктомии, при наличии опытного врача-лапароскописта, так как лапароскопическая холецистэктомия при остром холецистите встречает большие технические трудности.
Больным с высоким операционным риском, обусловленным тяжелыми сопутствующими заболеваниями и ожидаемыми техническими трудностями, вызванными грубыми инфильтративными изменениями в паравезикальных тканях, в области шейки желчного пузыря и печеноч-нодвенадцатиперстной связки, показано этапное лечение:
1. Наложение микрохолецистостомы под ультразвуковым или
лапароско-пическим наведением.
2. Выполнение радикальной операции - холецистэктомии - после
стихания острых воспалительных явлений и коррекции сопутствую
щих заболеваний.
Микрохолецистостому следует ежедневно промывать раствором новокаина. Рентгенологическое исследование (прямую фистулохолеци-стографию) необходимо проводить сразу после наложения микрохолецистостомы и на 5-7 сутки.
Особо тяжелым больным, у которых не прогнозируется достаточное для выполнения холецистэктомии улучшение состояния, следует ограничиться наложением широкой холецистостомы из малого разреза с холецистолитоэкстракцией. В последующем такие больные могут быть направлены в специализированные хирургические отделения для дальнейшего лечения.
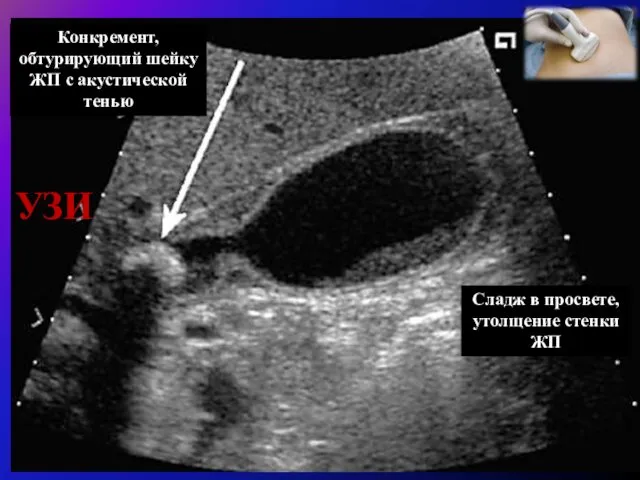
Отсроченные (плановые) операции выполняются больным после купирования острого приступа и обследования, направленного на верификацию диагноза, оценку выраженности воспалительных изменений желчного пузыря и перипузырных тканей, диагностику патологии внепеченочных желчных путей. Назначая сроки оперативного лечения, следует ориентироваться не на время, прошедшее от начала заболевания, а на данные специальных методов исследования, в первую очередь УЗИ.
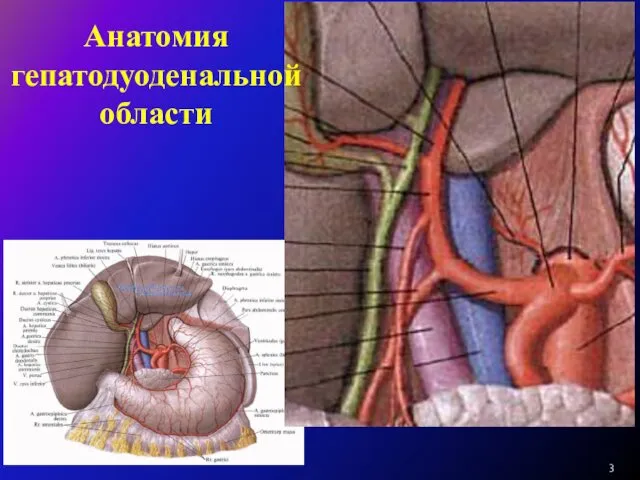
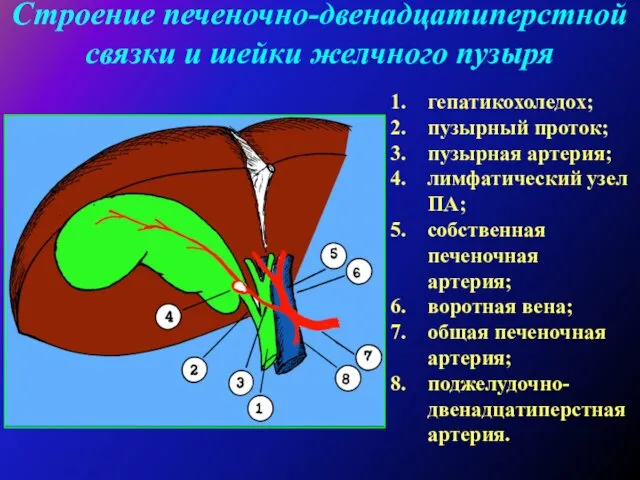
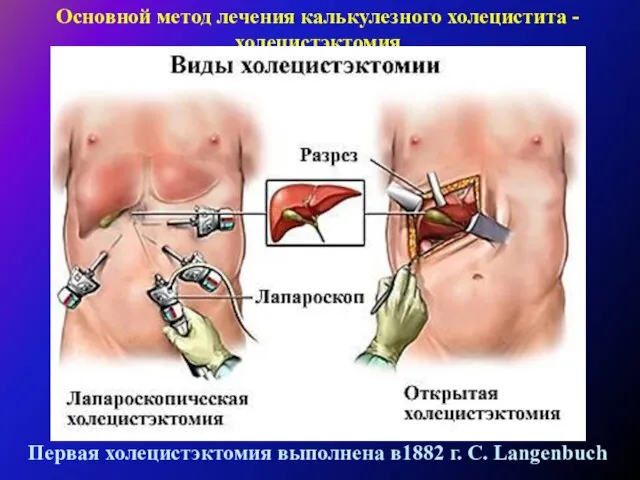
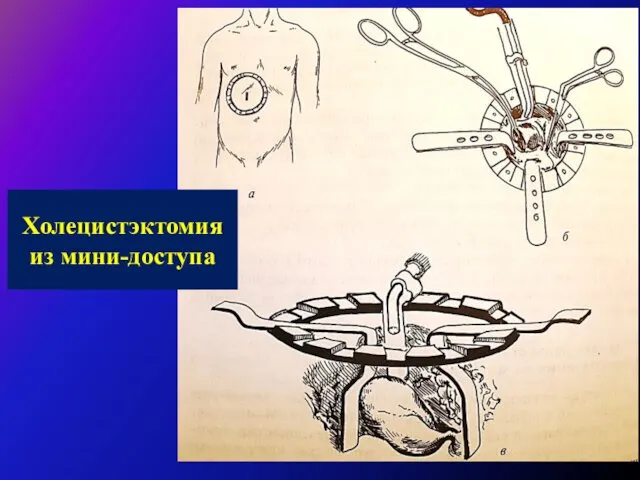
Холецистэктомию выполняют под эндотрахеальным наркозом, перидуральной анестезией (по показаниям) из косого разреза в правом подреберье (как правило). В отдельных случаях возможно применение верхне-срединного лапаротомного доступа. Операцию выполняют "от шейки" с раздельной перевязкой пузырной артерии и пузырного протока. При наличии выраженного воспалительного инфильтрата в области гепатодуоденальной связки и в области шейки желчного пузыря холецистэктомию выполняют "от дна".
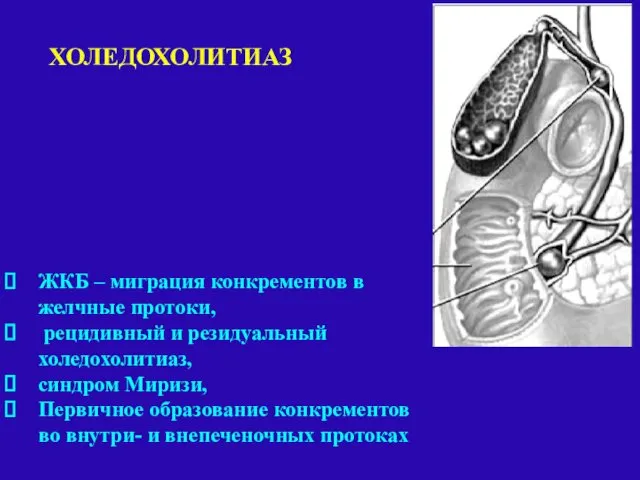
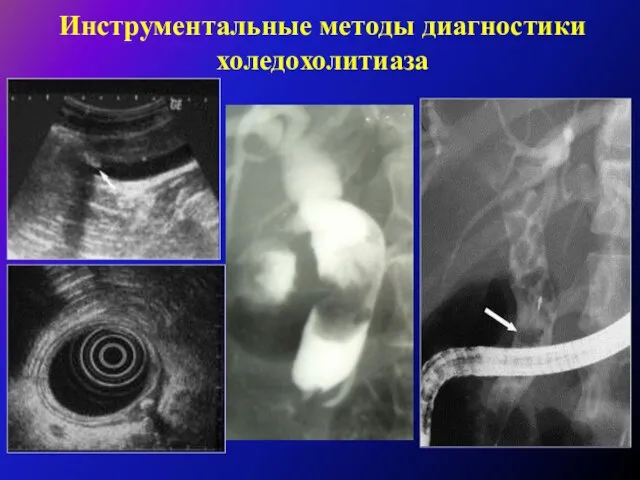
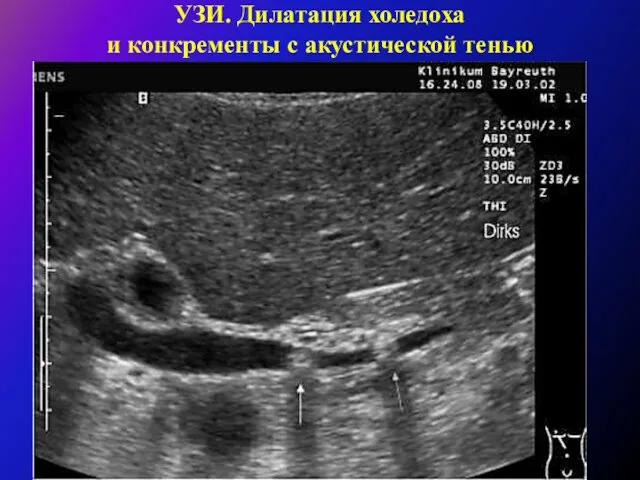
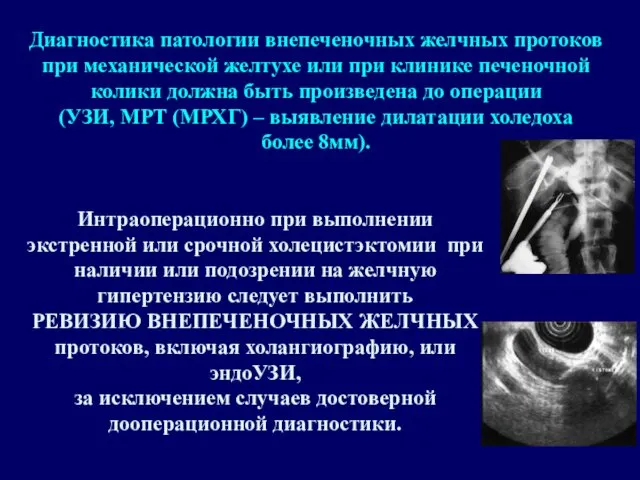
Диагностика патологии внепеченочных желчных протоков при механической желтухе или при клинике печеночной колики должна быть произведена до операции
(УЗИ, МРТ (МРХГ) – выявление дилатации холедоха
более 8мм).
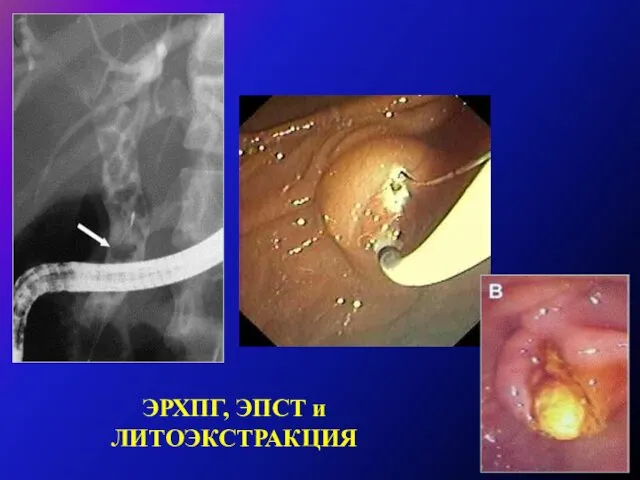
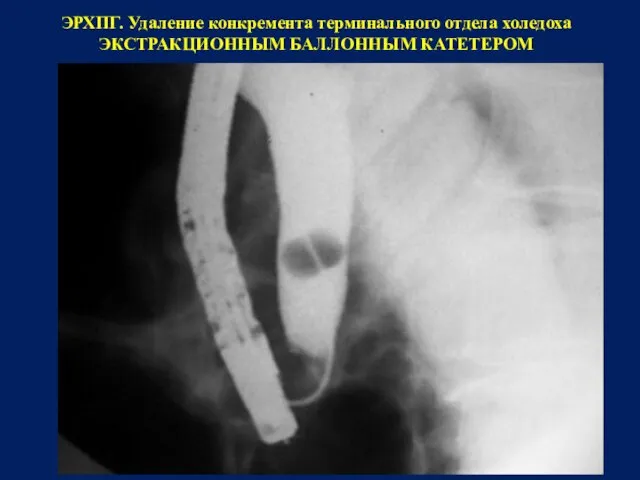
Интраоперационно при выполнении экстренной или срочной холецистэктомии при наличии или подозрении на желчную гипертензию следует выполнить
РЕВИЗИЮ ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ протоков, включая холангиографию, или эндоУЗИ,
за исключением случаев достоверной дооперационной диагностики.






























 Biological Therapy in Psychiatry
Biological Therapy in Psychiatry Балалардағы ішек дисбиозы. Этиологиясы. Диагностикасы. Кезең бойынша емдеу қағидалары
Балалардағы ішек дисбиозы. Этиологиясы. Диагностикасы. Кезең бойынша емдеу қағидалары Сестринский процесс в уходе за пациентами при нарушении функций желудочно-кишечного тракта
Сестринский процесс в уходе за пациентами при нарушении функций желудочно-кишечного тракта Питание. Основные пищевые вещества (нутриенты)
Питание. Основные пищевые вещества (нутриенты) Нарушения пищевого поведения у детей
Нарушения пищевого поведения у детей БЖУ. Витамины. Макро и микроэлементы
БЖУ. Витамины. Макро и микроэлементы Доғалы протезді отқа төзімді мүсінде дайындаудың қазіргі заманғы әдістері
Доғалы протезді отқа төзімді мүсінде дайындаудың қазіргі заманғы әдістері Нейропатичний біль (діагностика, клініка, лікування)
Нейропатичний біль (діагностика, клініка, лікування) Паразитизм как форма биотических связей
Паразитизм как форма биотических связей Первая медицинская помощь при травмах опорнодвигательного аппарата
Первая медицинская помощь при травмах опорнодвигательного аппарата Сестринский уход при заболеваниях детей раннего возраста
Сестринский уход при заболеваниях детей раннего возраста Болезни органов дыхания и их предупреждение
Болезни органов дыхания и их предупреждение Реабилитационный процесс при сахарном диабете. При свободном (общем) режиме
Реабилитационный процесс при сахарном диабете. При свободном (общем) режиме Дорсопатия туралы түсінік
Дорсопатия туралы түсінік Чума. Морфология
Чума. Морфология Дети с ОВЗ: мишени работы, цели и задачи
Дети с ОВЗ: мишени работы, цели и задачи Функції крові
Функції крові Неотложные состояния при артериальной гипертензии
Неотложные состояния при артериальной гипертензии Диагностика и лечение черепно–мозговой травмы
Диагностика и лечение черепно–мозговой травмы Контрастные вещества, применяемые в лучевой диагностике
Контрастные вещества, применяемые в лучевой диагностике Иммунопрофилактика
Иммунопрофилактика Стоматологияда КТ-ның мүмкіндіктері
Стоматологияда КТ-ның мүмкіндіктері Основы доказательной медицины
Основы доказательной медицины Болезни уха
Болезни уха Актуальные вопросы лечения ОКИ у детей
Актуальные вопросы лечения ОКИ у детей Оқу кестелері мен муляждарды қолдану арқылы ауыз қуысы мен ауыз қуысы құрылымдарының функцияларын зерттеу
Оқу кестелері мен муляждарды қолдану арқылы ауыз қуысы мен ауыз қуысы құрылымдарының функцияларын зерттеу Аномалии конституции (диатезы) у детей
Аномалии конституции (диатезы) у детей Актуальные проблемы антимикробной терапии. Микробиологические аспекты
Актуальные проблемы антимикробной терапии. Микробиологические аспекты