Слайд 2

Жүрек кемістігі дегеніміз – жүректің қалыпты құрылысының тұрақты өзгеруі және оның
қызметінің бұзылуы.
Жүре пайда болған
Туа біткен
Слайд 3

Жүрек кемістіктері жүре пайда болғанда жүректің қақпақшалары және магистралдық ірі қантамырлар
зақымданады.
Себептері: ревматизм, атеросклероз, мерез, бактериялық эндокардит, бруцеллез, жүрек жарақаттары.
Слайд 4

Патофизиология:
Жүрек кемістігінің дамуы эндокардитпен байланысты.
Эндокардиттің салдарынан эндокардта тромбылар қалыптасады,
олар организацияланып, қақпақшалар мен фиброзды сақина тыртықтанып, деформацияланады.
Слайд 5

Патологиялық анатомиясы:
Жүрек кемістіктерінің түрлері:
Қақпақша жеткіліксіздігі – қақпақша жақтаулары деформацияланып, дұрыс жабылмаса.
Жүрекше-қарыншааралық
тесіктің тарылуы (стеноз).
Бір қақпақшада жеткіліксіздігі де, стенозы да дамыса – қосарласқан кемістік.
Бірнеше қақпашаны бірден қамтыған кемістік – жанамаласқан, қатар келген кемістік.
Слайд 6

Жүрек кемістігінің жүре пайда болған ең жиі кездесетін түрі – митралдық
кемістік.
Оның 3 түрі бар –
митралды стеноз,
митралды жеткіліксіздік,
митралды стеноз бен жеткіліксіздіктің қосарлануы (митралды ауру).
Слайд 7

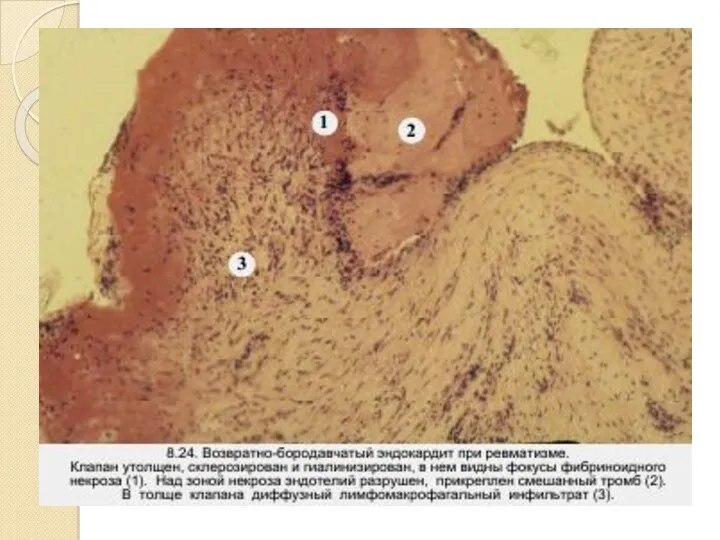
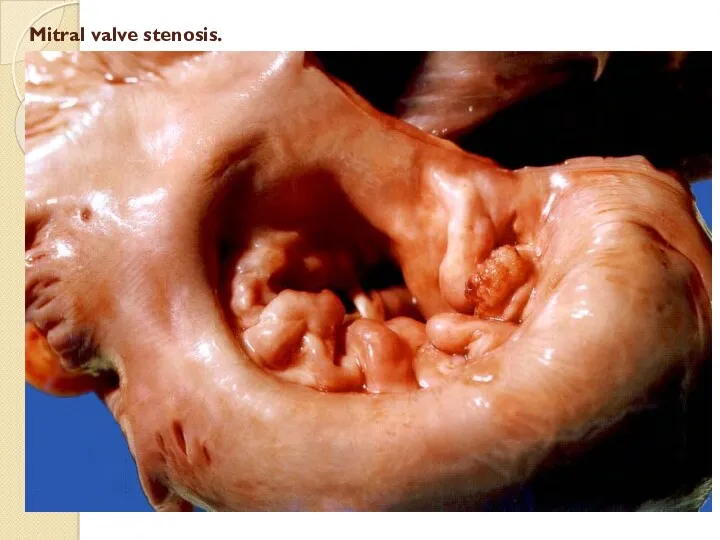
Митралды стеноз – қайталамалы ревматизмдік эндокардиттен зақымдалған қақпақшада гиперплазиялық процесстер өршіп,
оның нәтижесінде дәнекер тін көбейіп, тыртықтану, склероз дамиды.
Қақпақшаның жақтаулары қатайып, бірігеді; фиброзды сақина қатайып, ізбестеніп, тарылады; хордалық жіпшелер жуандап, қысқарады.
Тарылған митралды тесік «балық ауыз» саңылауына айналады.
Нәтижесінде гемодинамика бұзылып, сол жақ жүрекше, сосын оң жақ қарынша гипертофияланып, кеңейеді.
Слайд 8
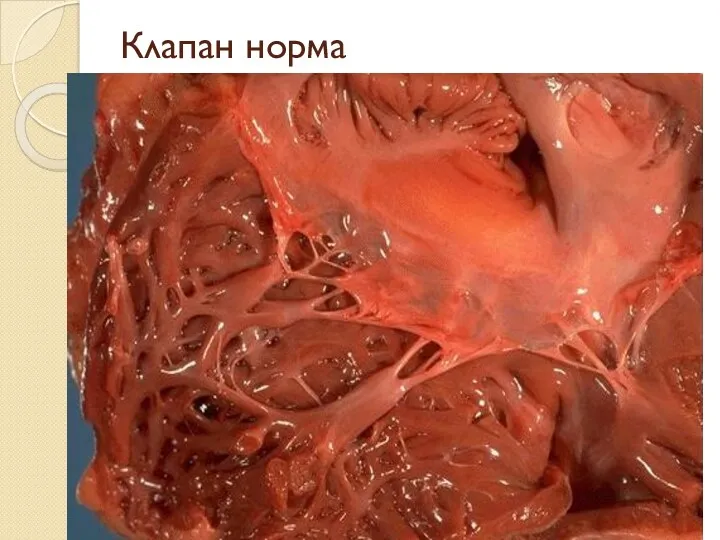
Слайд 9
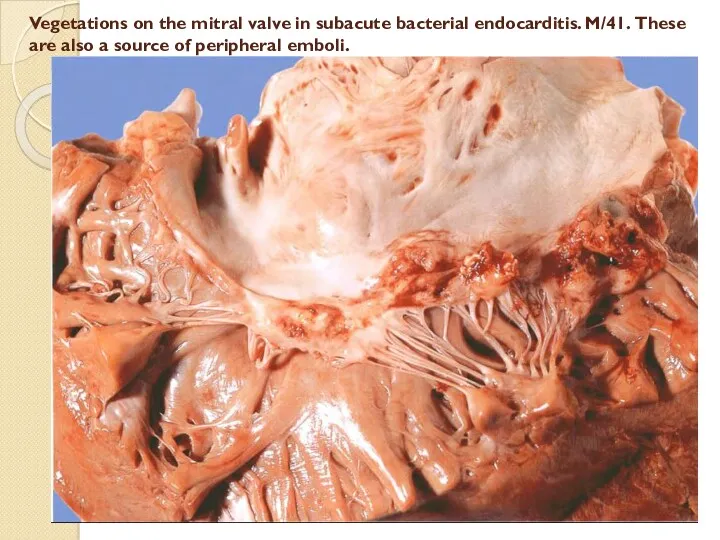
Vegetations on the mitral valve in subacute bacterial endocarditis. M/41. These
are also a source of peripheral emboli.
Слайд 10
Слайд 11
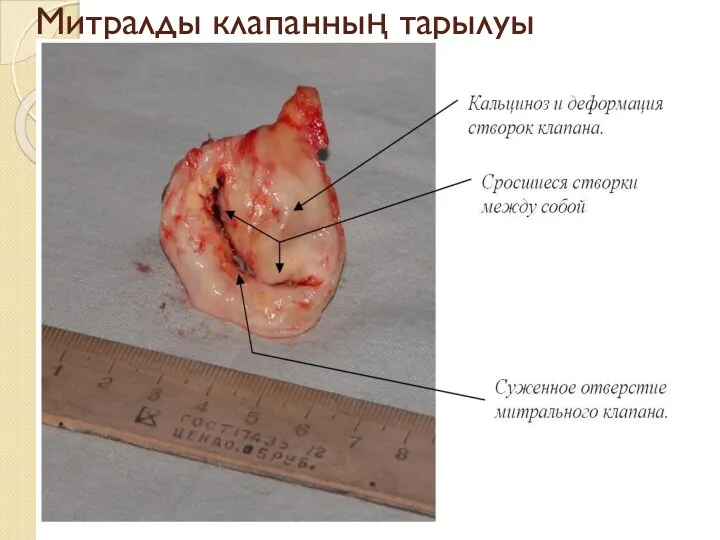
Митралды клапанның тарылуы
Слайд 12
Слайд 13

Митралды жеткіліксіздік - қақпақшаның жақтаулары тыртықтанып, қысқарады да, олар дұрыс қабыспайды.
Нәтижесінде – сол жақ қарыншасының гипертрофиясы дамиды.
Митралды ауру кезінде митралды стеноз белгілері басымырақ болады.
Слайд 14
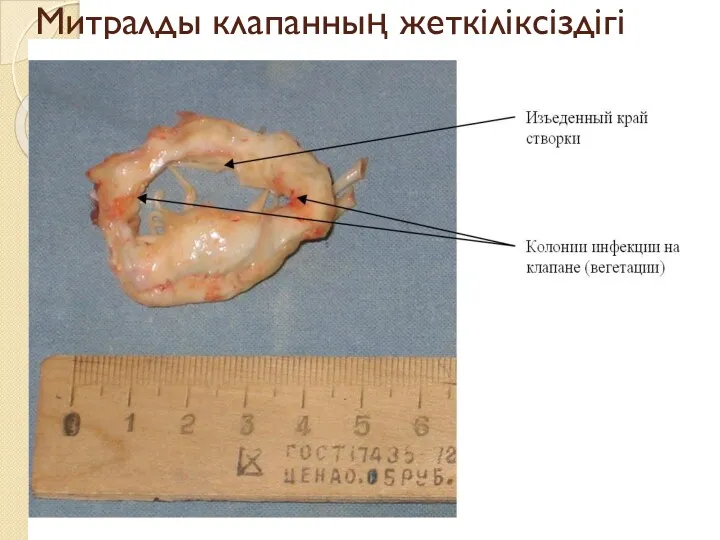
Митралды клапанның жеткіліксіздігі
Слайд 15

Қолқалық қақпақшаның кемістіктері - сиректеу кездеседі.
Себептері:
1 – ревматизмнен қақпақша жақтаулары қалындап,
склерозданып, ізбестеніп, стеноз немесе жеткіліксіздік дамуы мүмкін.
2- атеросклероздан қақпақшада липоидоз, липосклероз процестері мен ізбестену, қатаюы бірге жүреді де кемістіктің дамуына себеп болады.
3- сепсистік эндокардитте жақтаулар көп ізбестеніп, жолақтар, аневризмалар, тесіктер қалыптасады.
4 – мерез кезінде қолқа қақпақшасы жиі зақымданып, мезаортит дамиды.
Нәтижесінде қолқа саңылауы кеңіп, қақпақша жеткіліксіздігі дамиды. Жүрекке қосымша күш түсіп – «бұқа жүрегі» қалыптасады.
Слайд 16
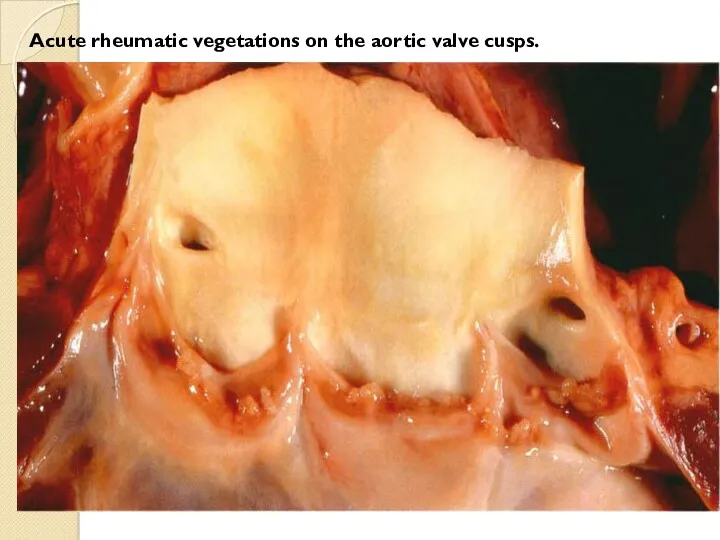
Acute rheumatic vegetations on the aortic valve cusps.
Слайд 17
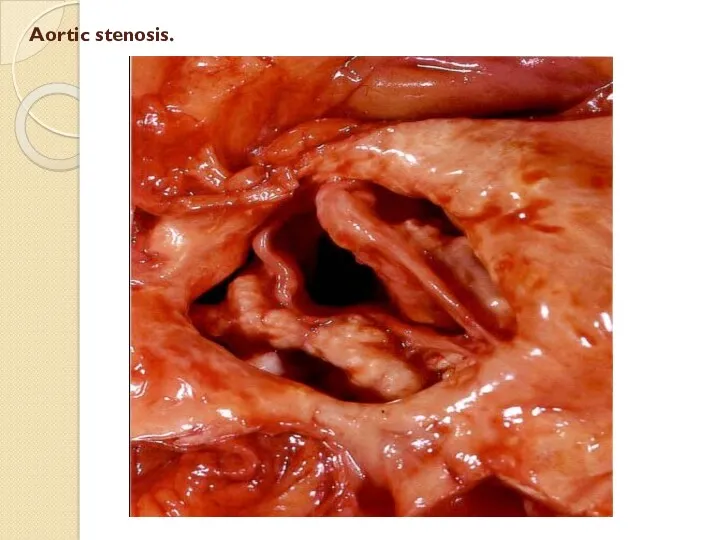
Слайд 18

Жүре пайда болған кемістіктер компенсациялы және декомпенсациялы деп жіктеледі.
Өлім себептері –
тромбылы эмболия, жүрек параличі, пневмония.
Слайд 19
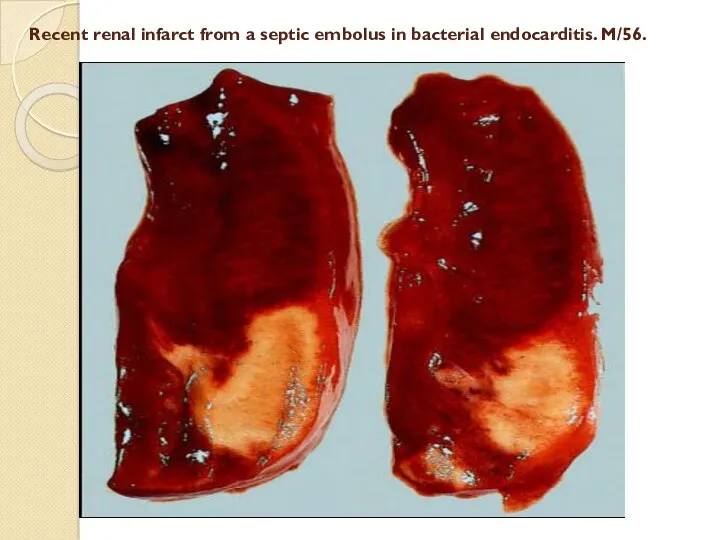
Recent renal infarct from a septic embolus in bacterial endocarditis. M/56.
Слайд 20
Слайд 21

Слайд 22

Слайд 23
Слайд 24

Слайд 25

Жүректің туа біткен кемістіктері.
Сирек кездесетін кемістіктер – акардия (жүректің болмауы), декстрокардия
(жүректің оң жақта орналасуы), эктопия (жүректің кеудеде емес, мойын, эпигастрий, кеуде клеткасының терісінің астында орналасуы), өлшемдерінің өзгеруі (макро-, микрокардия).
Слайд 26

Жиі кездесетін туа біткен кемістіктер :
жүрек қуыстарының дұрыс бөлінбеуі
артериялық бағанның дұрыс
бөлінбеуі
косарласқан кемістіктер
Слайд 27

Жүрек қуыстарының дұрыс бөлінбеуі
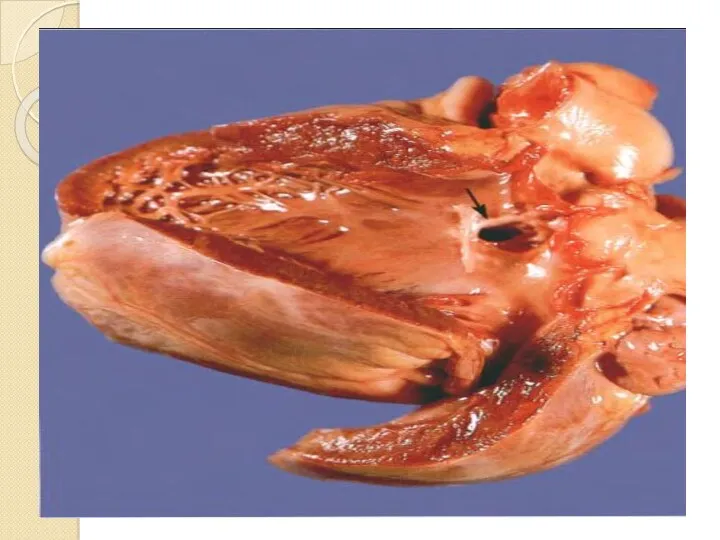
1. Қарыншааралықтың ақауы (жиі жоғарғы бөлігінде, дәнекер тінді,
мембраналы) –ақ кемістік (қан ағысы солдан оңға қарай).
Егер ақау бұлшықетті бөлігінде орналасса, кішірек болса (диаметрі 1 см дейін), бұл ауру Толочинов-Роже ауруы деп аталады, хирургиялық операция жасалмайды.
Егер ақау үлкен болса оң жақ қарыншасының гипертрофиясы дамиды.
Слайд 28
Слайд 29

2. Жүрекшеаралықтың ақауы - кемістіктің ақ типі (қан ағысы солдан оңға
қарай).
Бұл ақаудың екі түрі бар – аралықтың біріншілік ақауы (атриовентрикулярлық қақпақшалардың тура үстінде орналасса), аралықтың екіншілік ақауы – сопақша тесіктің жабылмауы.
Оң жақ қарыншасының гипертрофиясы дамиды.
Слайд 30

Слайд 31

3. Үшкамералы жүрек – қарыншааралықтың немесе жүрекшеаралықтың мүлде қалыптаспауы.
Компенсация сатысында
– ақ кемістік (артериялық пен веналық қан толығымен араласпайды), декомпенсацияда – көк кемістік.
4. Екікамералы жүрек - қарыншааралықтың да, жүрекшеаралықтың да қалыптаспауы.
Бұндай кемістігі бар балалар өмір сүруге қабілетсіз.
Слайд 32

Артериялық бағанның дұрыс бөлінбеуі
1. Ортақ артериялық баған — артериялық бағанның
мүлде бөлінбеуі - көк кемістік. Бала өмір сүрмейді.
2. Өкпе артериясы мен қолқаның толық транспозициясы – көк кемістік.
3. Өкпе артериясының атрезиясы немесе стенозы. Көк кемістік.
4. Қолқа сағасының атрезиясы немесе стенозы. Көк кемістік.
5. Қолқа қылтасының тарылуы (коарктация) - дененің жоғарғы жағында артериялық гипертензия, төменгі жағында гипотензия.
6. Артериялық өзектің бітелмеуі. Ақ кемістік.
Слайд 33
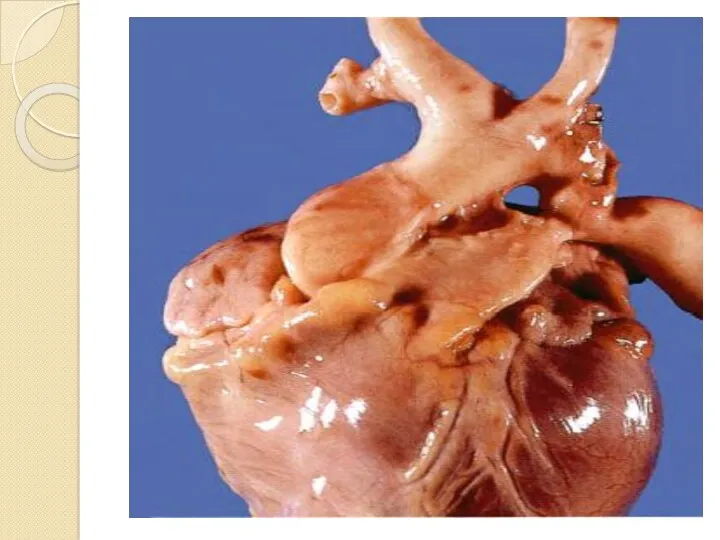
Слайд 34

Қосарласқан кемістіктер
1. Фалло триадасы — қарыншааралықтың ақауы, өкпе артериясының стенозы, оң
жақ қарыншасының гипертрофиясы. Көк кемістік.
2. Фалло тетрадасы — Фалло триадасы + аортаның декстрапозициясы (қолқа сағасының оңға ығысуы). Көк кемістік.
3. Фалло пентадасы — Фалло тетрадасы + жүрекшеаралықтың ақауы. Көк кемістік.
4. Лютембаше ауруы— қарыншааралықтың ақауы мен митралды стеноз.
Слайд 35

5. Эйзенменгер ауруы — қарыншааралықтың жоғарғы жағында орналасқан ақауы, аортаның декстрапозициясы,
оң жақ қарыншасының гипертрофиясы
6. Блэнд—Уайт—Гарленд синдромы — сол жақ тәждік артерияның өкпе артериясынан басталуы, ерте дамитын коронарлы жіткіліксіздік.
7. Айерса ауруы — кіші қанайналым шеңбері тамырларының гипертрофисынан өкпелік біріншілік гипертензиясының дамуы.
Слайд 36



































 Лабораторная диагностика вирусных гепатитов
Лабораторная диагностика вирусных гепатитов Локальні протоколи в медичній реабілітації
Локальні протоколи в медичній реабілітації Реабилитация больных после хирургического лечения, химио- и лучевой терапии опухолей женской половой системы
Реабилитация больных после хирургического лечения, химио- и лучевой терапии опухолей женской половой системы Косметика. Косметология
Косметика. Косметология Сепсис. Современный взгляд на проблему
Сепсис. Современный взгляд на проблему Диспансеризация населения
Диспансеризация населения Мышцы и топография конечностей
Мышцы и топография конечностей Патологичес кая анатомия
Патологичес кая анатомия Реализация Указа Президента РФ О совершенствовании государственной политики в сфере здравоохранения
Реализация Указа Президента РФ О совершенствовании государственной политики в сфере здравоохранения Acromegaly. Description
Acromegaly. Description Нәрестелердің іріңді септикалық аурулары. ГСЗ новорожденных
Нәрестелердің іріңді септикалық аурулары. ГСЗ новорожденных Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК
Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК Биоэтические аспекты производства, дистрибьюции, рекламы и фальсификации лекарственных средств
Биоэтические аспекты производства, дистрибьюции, рекламы и фальсификации лекарственных средств Паренхималық дистрофиялар
Паренхималық дистрофиялар Стоматологиядағы менеджмент және маркетинг негіздері
Стоматологиядағы менеджмент және маркетинг негіздері Организация инфекционного контроля и инфекционной безопасности пациентов и медперсонала на примере отделения терапевтического
Организация инфекционного контроля и инфекционной безопасности пациентов и медперсонала на примере отделения терапевтического Государственный семенной контроль
Государственный семенной контроль Клинические рекомендации как критерий оценки качества оказания медицинской помощи пациентам терапевтического профиля
Клинические рекомендации как критерий оценки качества оказания медицинской помощи пациентам терапевтического профиля Витамин B1
Витамин B1 Миома матки
Миома матки Инвагинация кишечника. Классификация, клиника, диагностика, лечение
Инвагинация кишечника. Классификация, клиника, диагностика, лечение Инфекции, передающиеся воздушно-капельным путём
Инфекции, передающиеся воздушно-капельным путём Сестринские манипуляции. Набор лекарственного средства из флакона
Сестринские манипуляции. Набор лекарственного средства из флакона Vivra-t-on jusqu’à 1000 ans
Vivra-t-on jusqu’à 1000 ans Съёмные протезы с различными базисами
Съёмные протезы с различными базисами Крымская-конго геморрагическая лихорадка (ККГЛ)
Крымская-конго геморрагическая лихорадка (ККГЛ) Бруцеллёз. Туляремия
Бруцеллёз. Туляремия Aspectele de comunicarea eficienta eficienta inpractica medicului de familie
Aspectele de comunicarea eficienta eficienta inpractica medicului de familie