Содержание
- 2. Пневмония – полиэтиологическое инфекционное заболевание нижних отделов дыхательной системы с альвеолярной экссудацией, подтвержденное рентгенологическим методом. (
- 3. Пневмония (pneumonia; от греч. рneumon легкое) – это группа различных по этиологии, патогенезу и морфологической характеристике
- 4. Пневмония Воспалительный процесс в респираторных отделах легкого с наличием внутриальвеолярной экссудации. Это острое инфекционное заболевание легочной
- 5. Критерии диагностики (ВОЗ, 1997) Локальные физикальные признаки пневмонии ( укорочение перкуторного звука в зоне поражения, ослабление
- 6. Патология органов дыхания занимает первое место в структуре заболеваемости. Заболеваемость пневмонией составляет от 4 до 20
- 7. Пневмония - это неспецифическое воспаление легочной ткани, в основе которого лежат инфекционный токсикоз, дыхательная недостаточность, водно
- 8. “Нужно много знать, чтобы мало делать, чтобы не вредить” B. Landauer (1985).
- 9. Термин « Острая пневмония» вышел из употребления в связи с тем, что заболевание является острым по
- 10. Патогенез пневмоний Инфекция проникает в легкие в основном бронхогенным путем и, размножаясь в респираторных отделах бронхиол,
- 11. В условиях расстройства микроциркуляции, гиповитаминоза, токсемии активность легких ферментативных систем угнетена. Это приводит к накоплению недоокисленных
- 12. В патогенезе острой пневмонии В. Г. Майданник выделяет шесть фаз: Первая – контаминация микроорганизмами и отечно
- 13. Существует 4 пути контаминации легких патогенной флорой: 1. аспирация содержимого ротоглотки (микроаспирация во сне - физиологический
- 14. Критерии диагностики ( ВОЗ, 1997) - локальные физикальные признаки пневмонии ( укорочение перкуторного звука в зоне
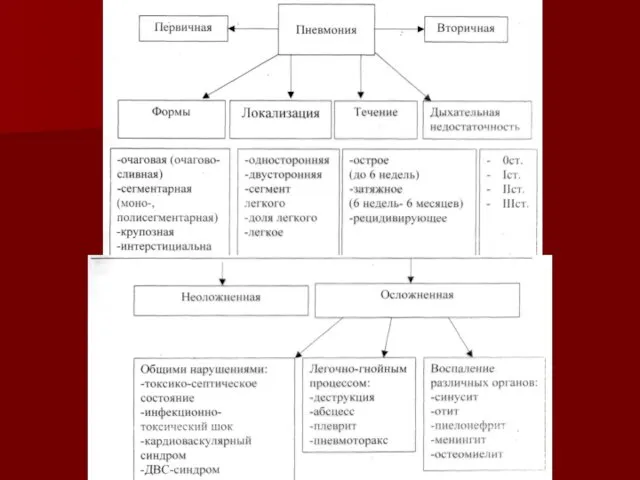
- 15. Пневмония Морфологические формы: * очаговая; * сегментарная; * крупозная; * интерстициальная. Формы пневмоний от условий инфицирования:
- 16. Критерии диагноза негоспитальной пневмонии: 1. Острое начало заболевания с температурой тела выше 38,0’С; 2. кашель с
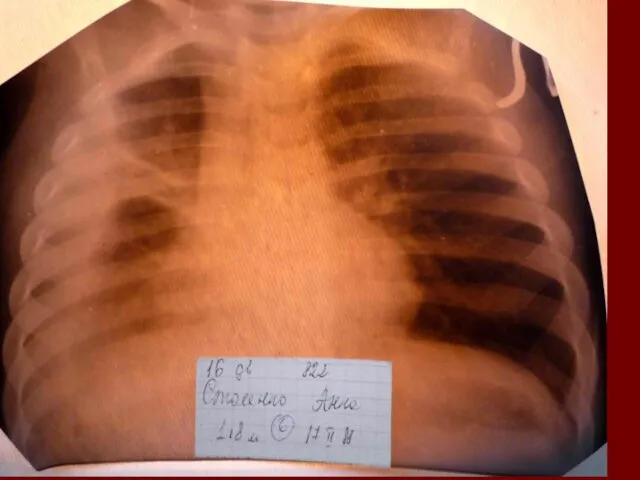
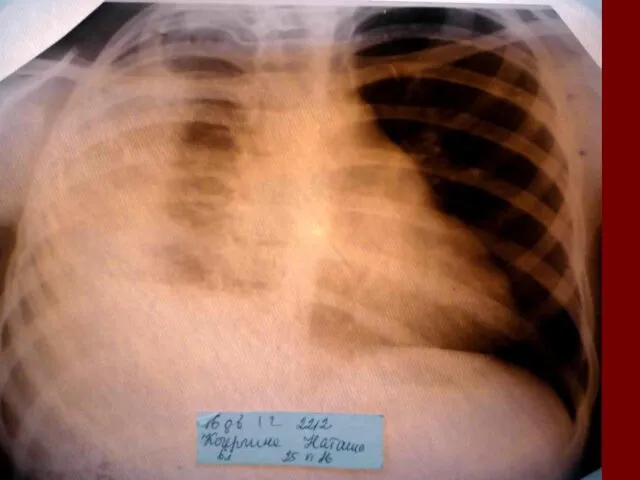
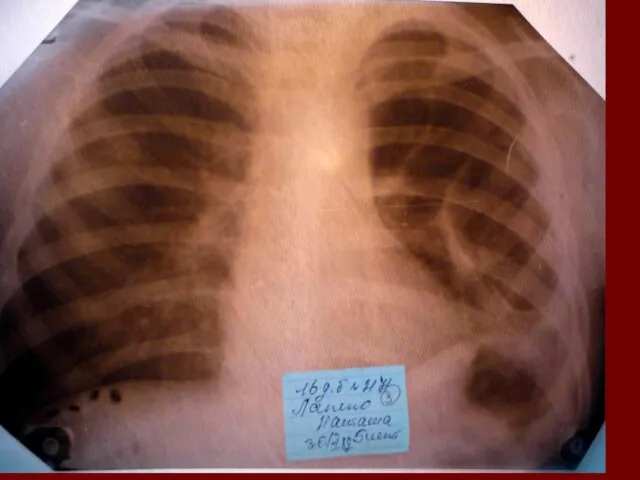
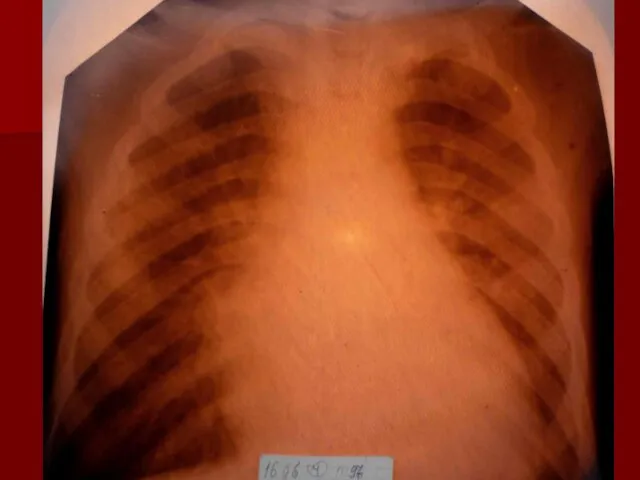
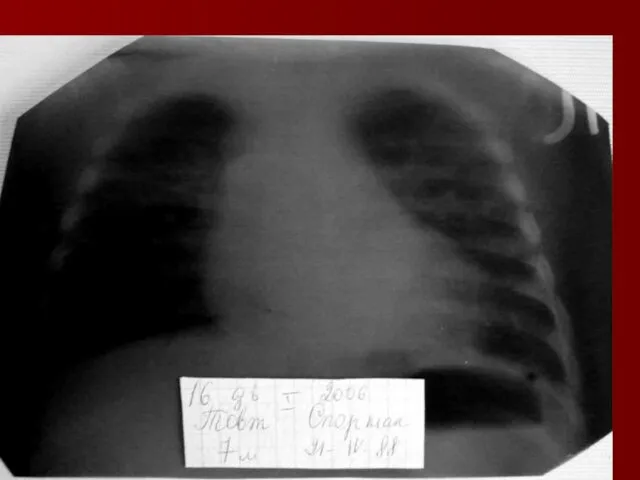
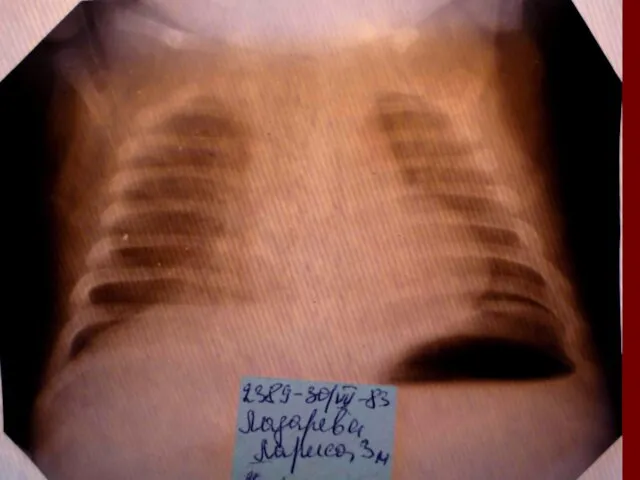
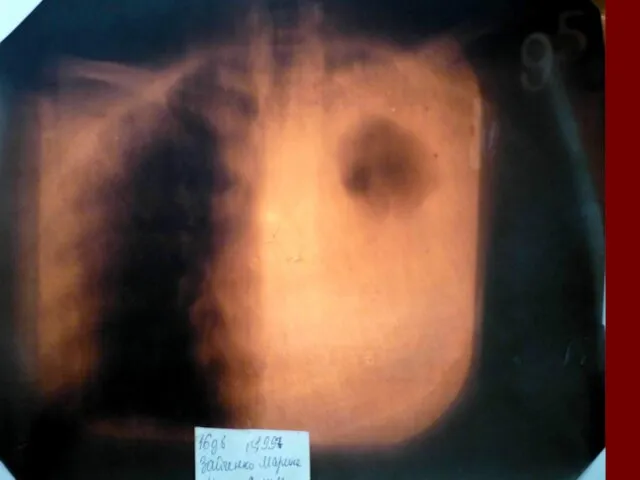
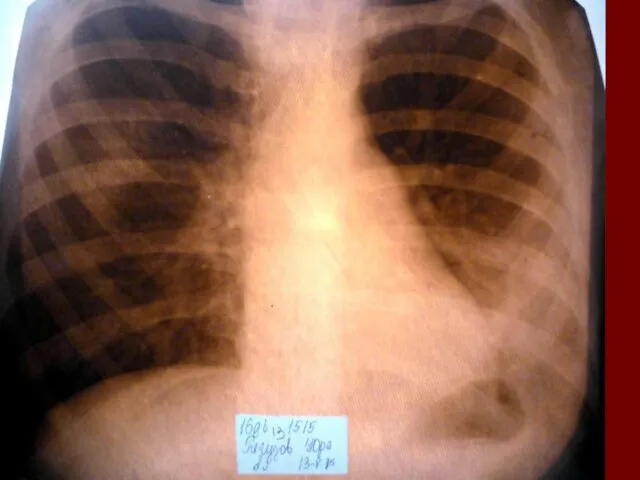
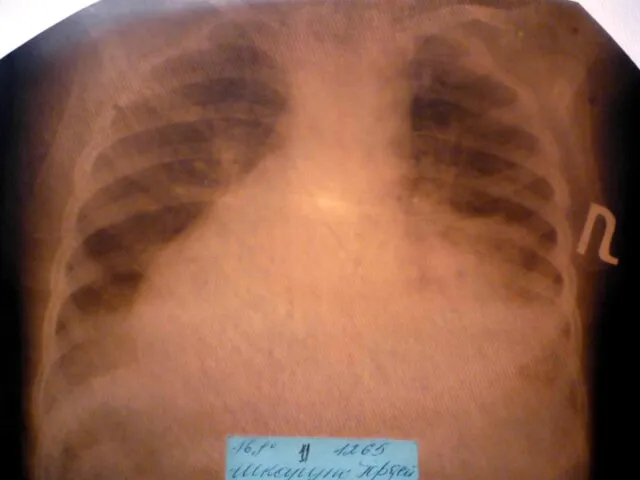
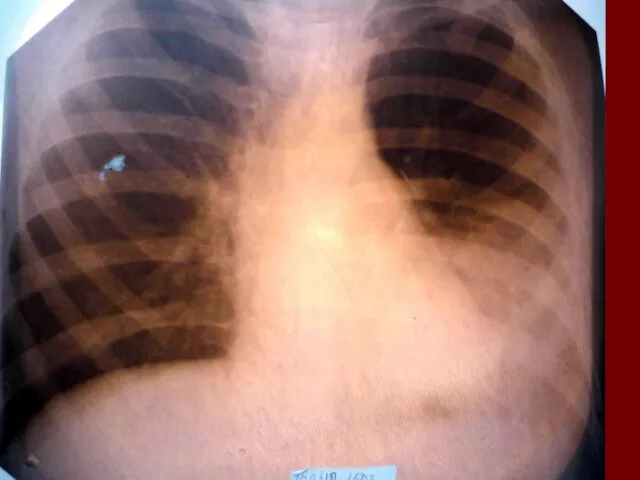
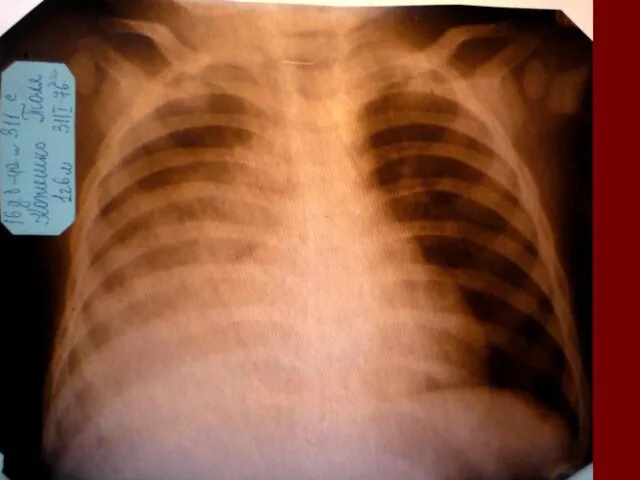
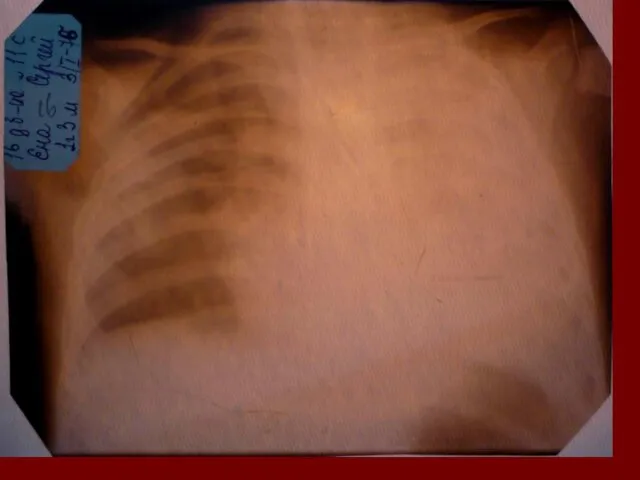
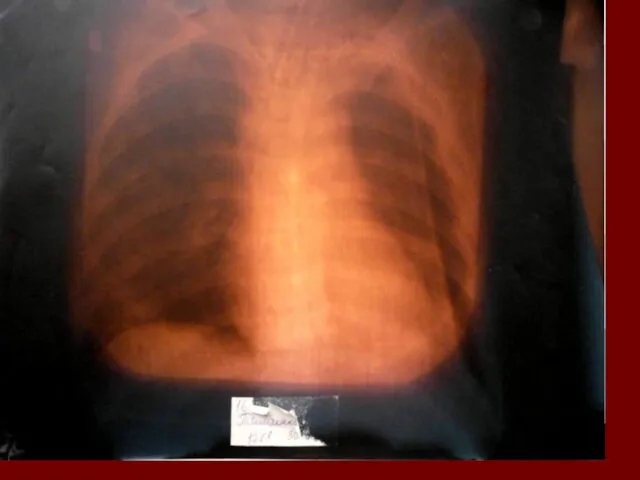
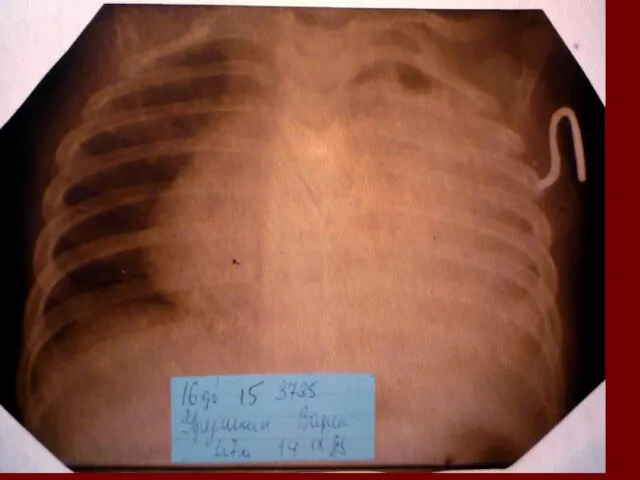
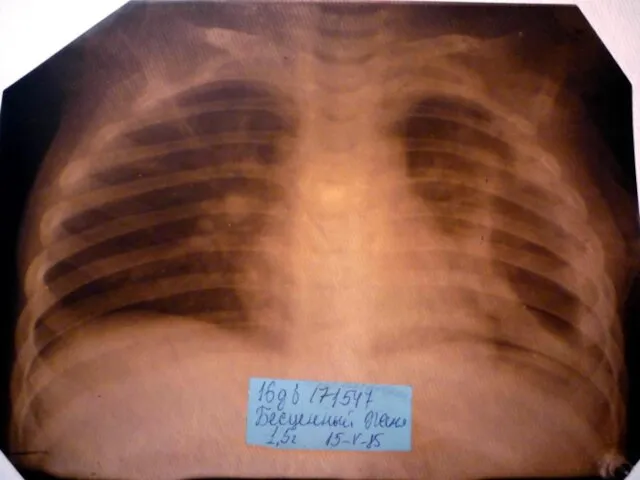
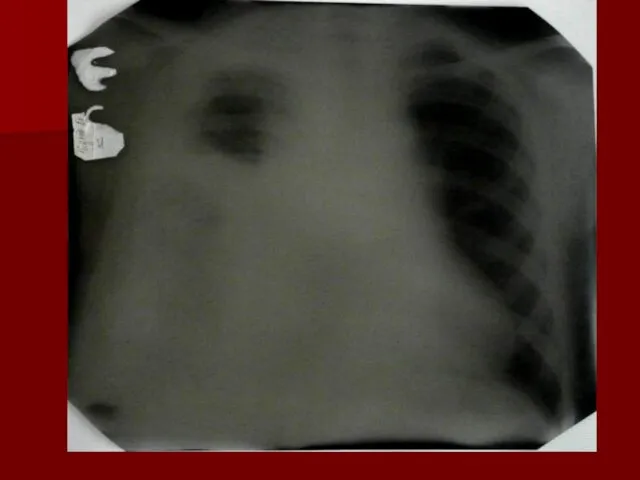
- 17. Показания к назначению рентгенологического исследования: - лихорадка в течение 3 и более дней при наличии кашля;
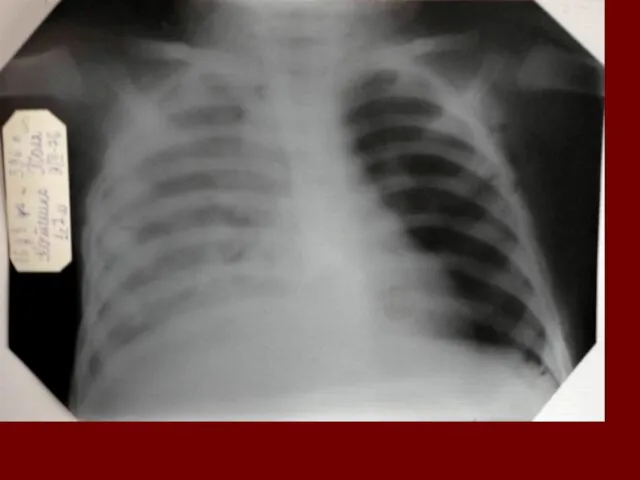
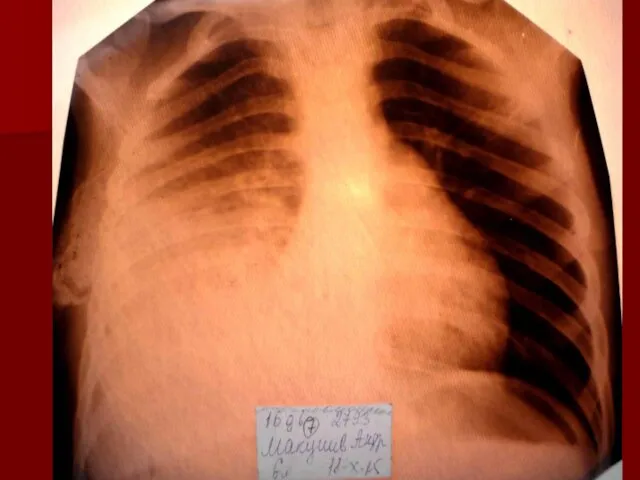
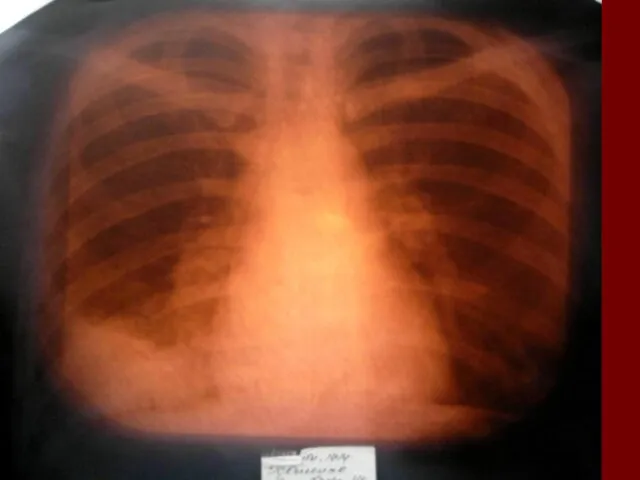
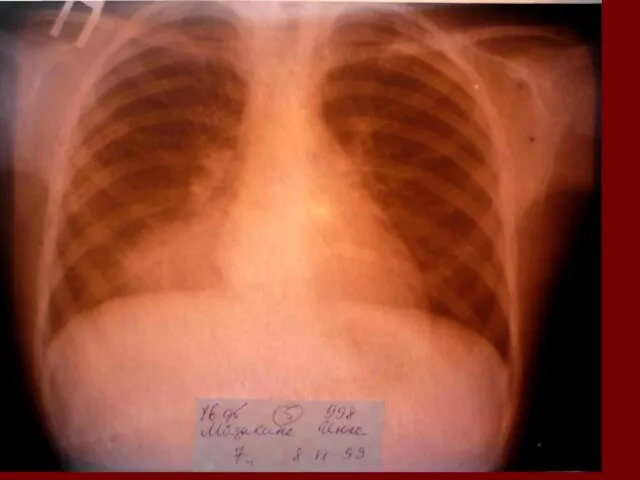
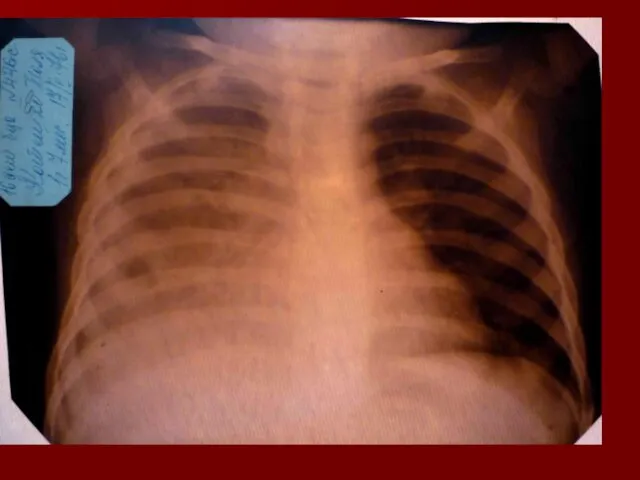
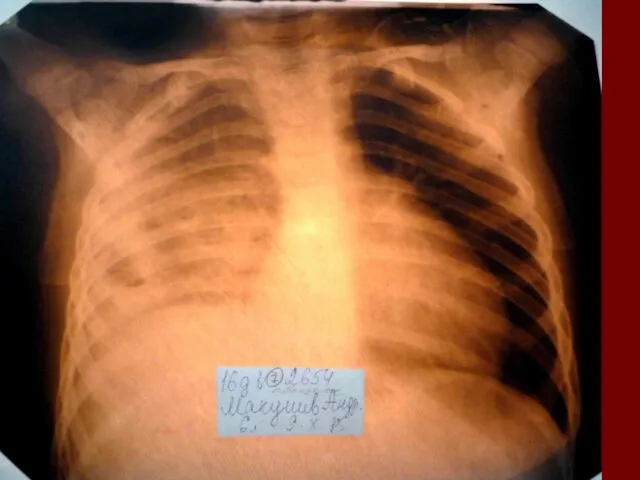
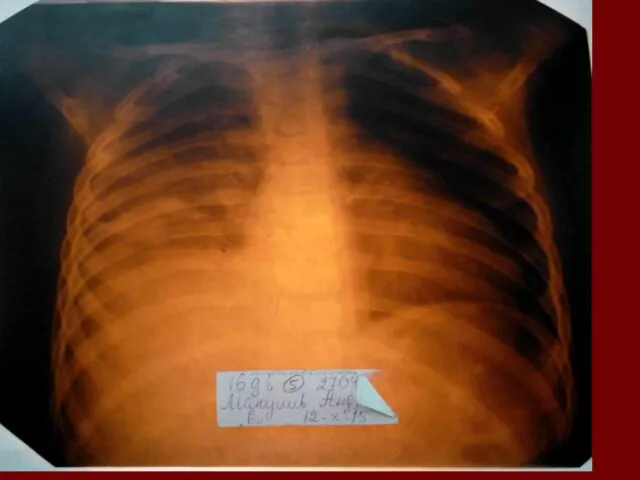
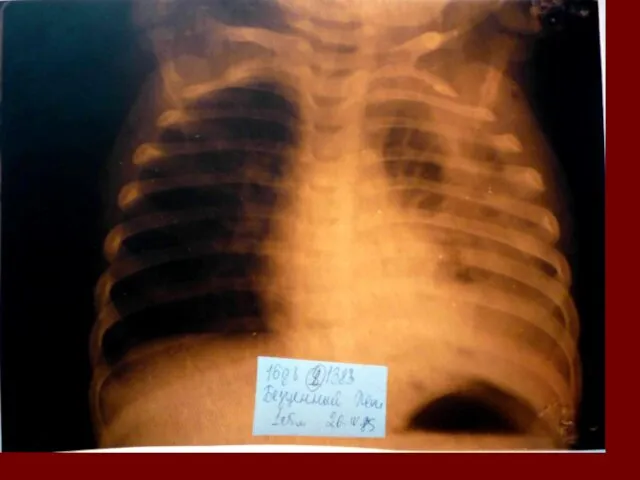
- 18. Долевая пневмония характеризуется лобарным пневмоническим инфильтратом. Крупозная ( пневмококковая) пневмония диагностируется прежде всего по клиническим данным.
- 19. Морфологическую форму пневмонии определяют по клинико – рентгенологическим данным: выделяют очаговую, очагово – сливную, долевую (
- 59. Т.о. пневмония, как инфекционно – воспалительное заболевание паренхимы легких характеризуется: * общей реакцией организма на инфекцию
- 60. Решение о госпитализации ребенка больного пневмонией в стационар должны основываться на двух главных принципах: - жизненные
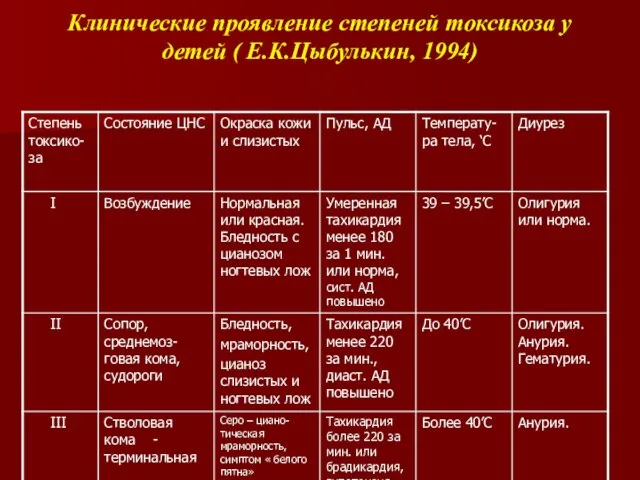
- 62. Клинические проявление степеней токсикоза у детей ( Е.К.Цыбулькин, 1994)
- 63. Доминирующее место среди нуждающихся в антибактериальной терапии занимают больные с внебольничной пневмонией. При наблюдении больных с
- 64. Показание к госпитализации больных внебольничной пневмонией ( эксперты Британского торакального общества, 2001). Шкала CURB – 65,
- 65. Обязательной госпитализации подлежат больные острой пневмонией: - в возрасте до 3 лет; - с осложненным течением
- 66. Анализ данных литературы и собственных наблюдений позволяет выделить следующие модифицирующие факторы риска неблагоприятного исхода внебольничной пневмонии,
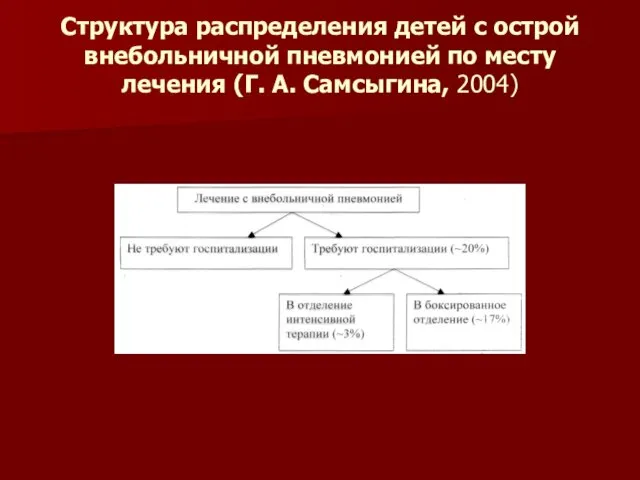
- 67. Лечение новорожденных детей всегда осуществляется в условиях стационара. Для всех других возрастных групп структура распределения детей
- 68. Структура распределения детей с острой внебольничной пневмонией по месту лечения (Г. А. Самсыгина, 2004)
- 69. Внутрибольничные инфекции ( ВБИ) * Насущная проблема современных администраторов здравоохранения: - Сокращение сроков госпитализации - Рациональное
- 70. Инфекционно – токсический шок Самая частая причина смерти в отделениях ИТ общего профиля В США занимает
- 71. Патофизиологические нарушения при СОПЛ/РДСВ Эндотелий задерживает агрегаты, нейтрофилы, тромбоциты, цитокины и др. медиаторы агрессии и в
- 72. Диагностика синдрома токсического шока, обусловленного стафилококковым токсином. - Анамнез заболевания: остро, в первые дни менструации, при
- 73. Болезни, обусловленные стафилококковым токсином. Синдром токсического шока ( СТШ) - Осложнение при стафилококковой инфекции кожи, легких;
- 74. Септический шок Consensus conference (США, 1991) Сепсис – это клиническая форма синдрома системной воспалительной реакции (
- 75. Медиаторы генерализованного повреждения эндотелия при септическом шоке: - Фактор некроза опухоли ( TNF) - Интерлейкины (IL
- 76. Сепсис – общебиологическая проблема. Частота случаев сепсиса и его осложнений не снижается. В ФРГ от сепсиса
- 77. Показаниями для перевода ребенка, больного пневмонией, в ОИТ служат следующие критерии: Дыхательная недостаточность: PO2 /FiO2 PCO2
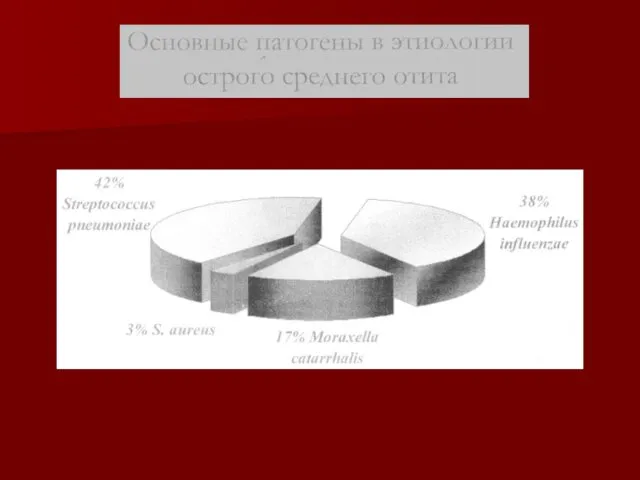
- 78. Три основных патогена в этиологии внебольничной пневмонии
- 80. ОСНОВНЫЕ ПАТОГЕНЫ В ЭТИОЛОГИИ ОСТРОГО СИНУСИТА
- 81. Антибактериальные препараты для терапии тяжелой пневмонии v детей Препарат Дозирование Аминопенициллины Амоксициллин клавуланат 90 —120 мг/кг/сутки
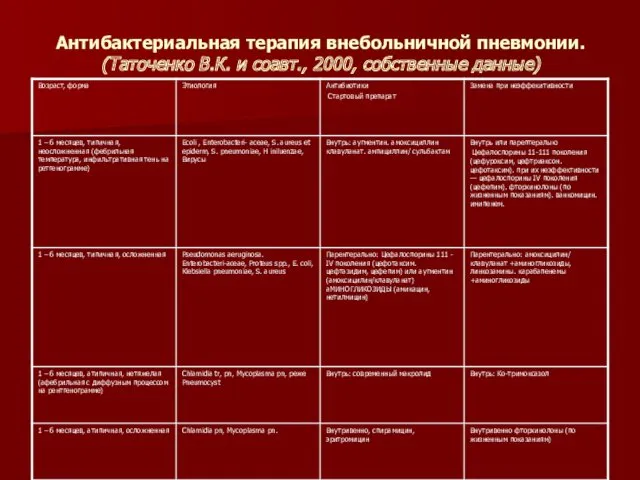
- 82. Антибактериальная терапия внебольничной пневмонии. (Таточенко В.К. и соавт., 2000, собственные данные)
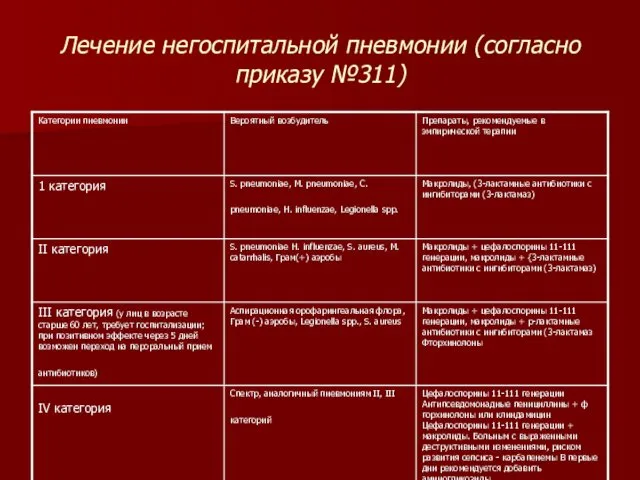
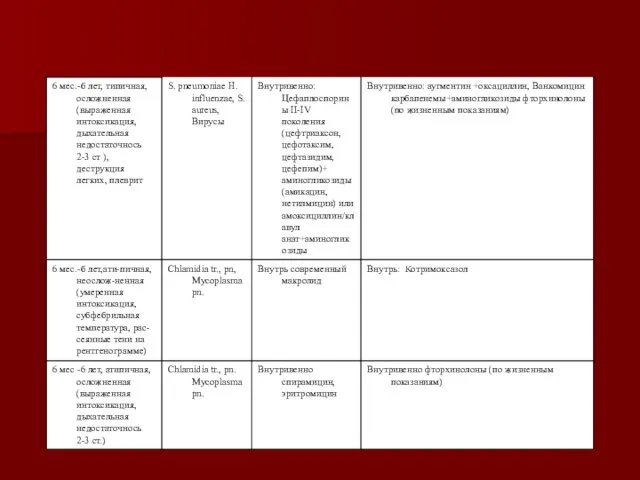
- 83. Лечение негоспитальной пневмонии (согласно приказу №311)
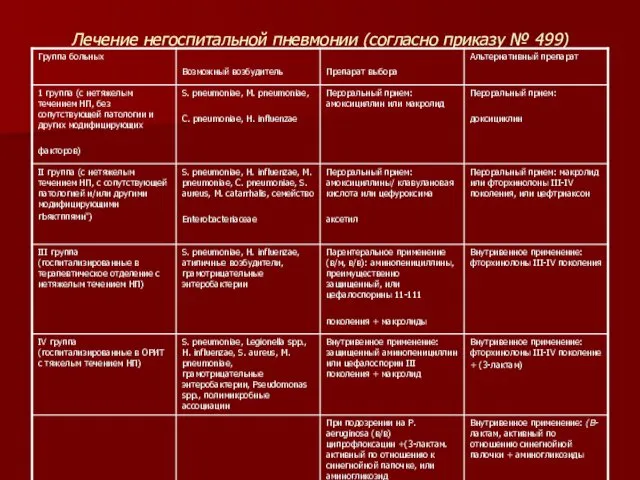
- 84. Лечение негоспитальной пневмонии (согласно приказу № 499)
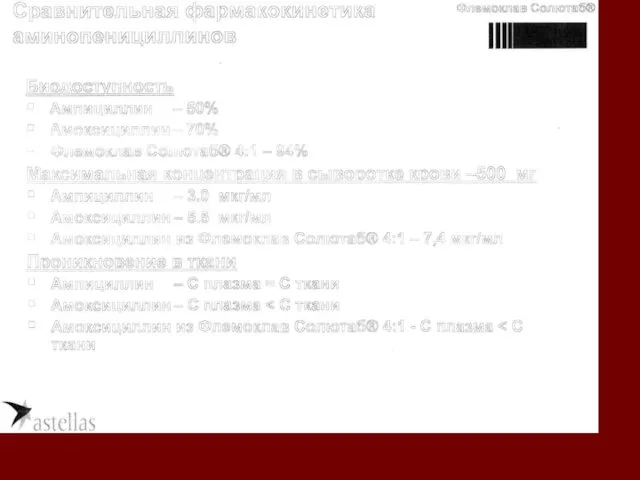
- 86. В ОТЛИЧИЕ ОТ МОНОТЕРАПИИ ПЕНИЦИЛЛИН АМН: • АУГМЕНТИН содержит клавулановую кислоту, которая преодолевает - лактамазо-ассоциированную резистентность,
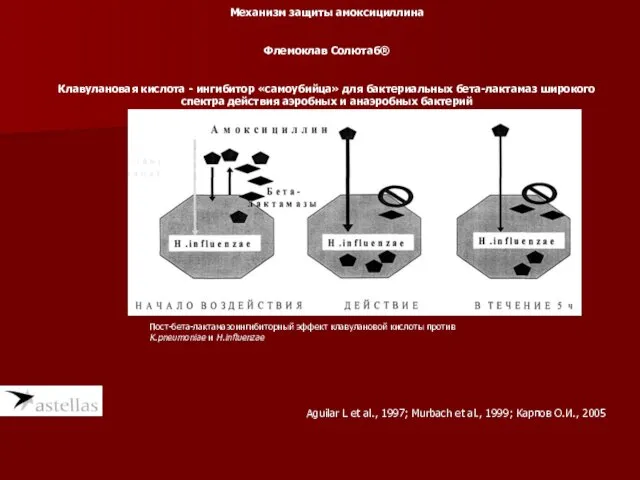
- 87. Механизм защиты амоксициллина Флемоклав Солютаб® Клавулановая кислота - ингибитор «самоубийца» для бактериальных бета-лактамаз широкого спектра действия
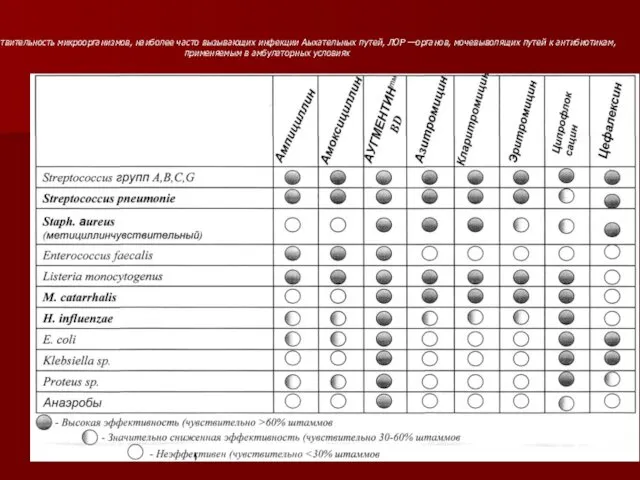
- 89. Чувствительность микроорганизмов, наиболее часто вызывающих инфекции Аыхательных путей, ЛОР —органов, мочевыволящих путей к антибиотикам, применяемым в
- 90. Ориентировочные сроки проведения антибактериальной терапии в зависимости от этиологического агента составляют: для пневмококковой пневмонии - 3
- 91. ОСНОВНЫЕ ПРИНЦИПЫ РАЦИОНАЛЬНОЙ АНТИБИОТИКОТЕРАПИИ 1. Антибактериальная терапия должна быть проведена своевре менно. Чем тяжелее, злокачественнее, манифестнее
- 92. 10. Отсутствие эффекта от проводимой антибактериальной терапии в течение 48-72 часов говорит о необходимости замены антибиотика.
- 93. Терапия дыхательной недостаточности предусматривает: - восстановление проходимости дыхательных путей; -кислородную поддержку (подача подогретого увлажненного 25-35% кислорода
- 94. Диспансеризация детей, которые переболели острой пневмонией
- 96. Скачать презентацию


















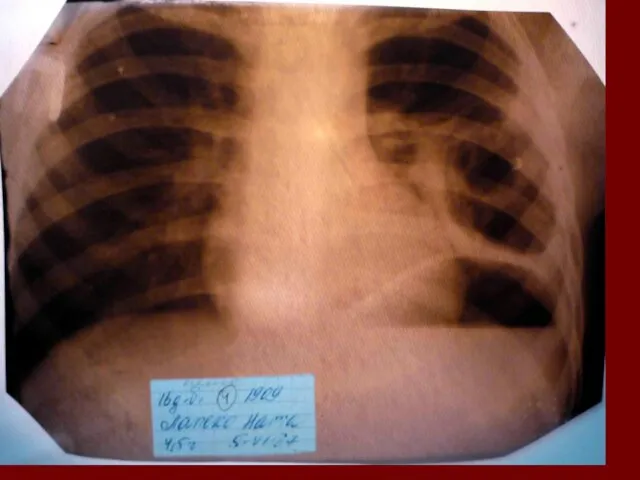
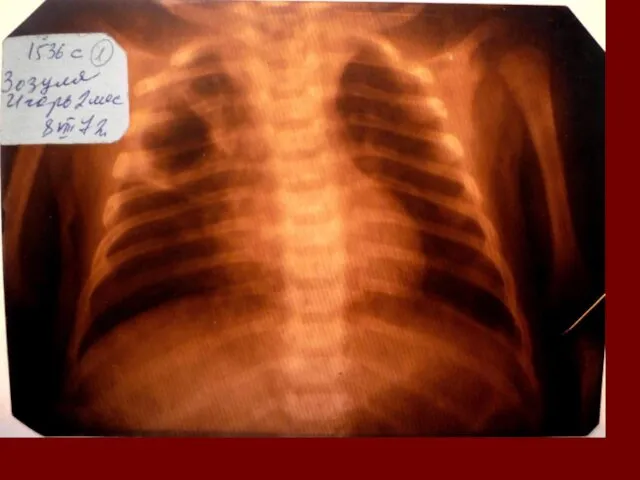
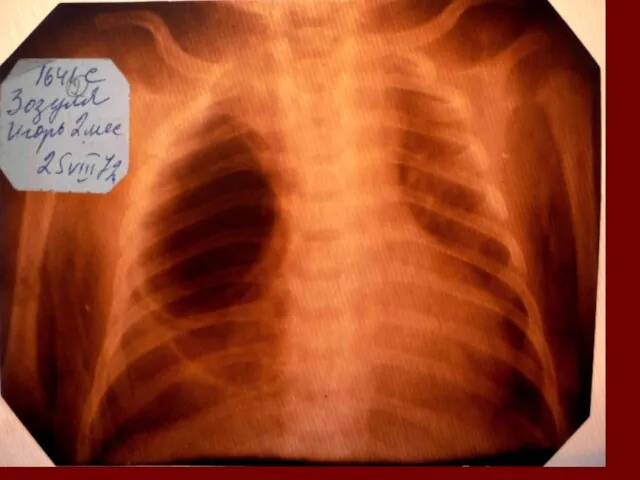
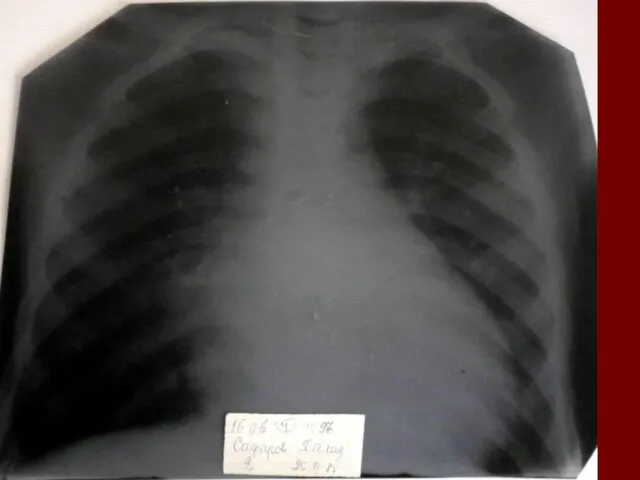



























 Растения из Красной книги
Растения из Красной книги Игра Что? Где? Когда?
Игра Что? Где? Когда? Анатомия и физиология желудка. Лекция № 29
Анатомия и физиология желудка. Лекция № 29 Қол ұшы флегмонасы
Қол ұшы флегмонасы Производство ткани
Производство ткани Саша Черный. Образы детей в рассказах Кавказский пленник, Игорь-Робинзон
Саша Черный. Образы детей в рассказах Кавказский пленник, Игорь-Робинзон Динамика развития и структура мирового автомобилестроения
Динамика развития и структура мирового автомобилестроения Генераторы измерительных сигналов
Генераторы измерительных сигналов Сираҗетдин образы һәм акча мәсьәләсе
Сираҗетдин образы һәм акча мәсьәләсе Классный час Это праздник со слезами на глазах
Классный час Это праздник со слезами на глазах Викторина Азбука вежливости
Викторина Азбука вежливости Многонациональный Крым
Многонациональный Крым Разделка теста
Разделка теста Передача информации. Локальные и глобальные компьютерные сети
Передача информации. Локальные и глобальные компьютерные сети Теория обучения. Процесс обучения как часть целостного педагогического процесса
Теория обучения. Процесс обучения как часть целостного педагогического процесса Трудные книги Альберта Лиханова
Трудные книги Альберта Лиханова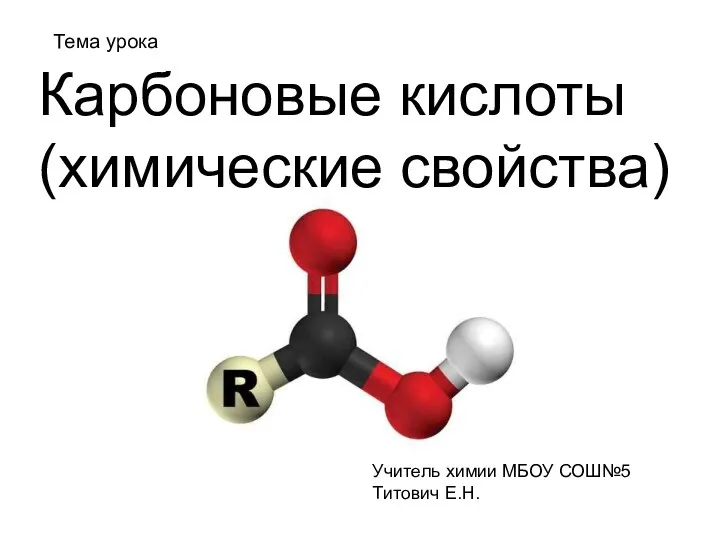 урок Карбоновые кислоты
урок Карбоновые кислоты Синтез линейных стационарных автоматических систем
Синтез линейных стационарных автоматических систем Классный час, для учеников 4-го класса
Классный час, для учеников 4-го класса Биологиялық ұлпалардың дыбыспен әрекеттесуінің физикалық негізі. Медицинада ультрадыбыстық зерттеулерді қолдану
Биологиялық ұлпалардың дыбыспен әрекеттесуінің физикалық негізі. Медицинада ультрадыбыстық зерттеулерді қолдану Поделка: Ёлочка из бумажной бахромы. 2 класс. УМК Планета знаний.
Поделка: Ёлочка из бумажной бахромы. 2 класс. УМК Планета знаний. урок №1 по модулю Основы православной культуры Россия - наша Родина
урок №1 по модулю Основы православной культуры Россия - наша Родина Глобальные проблемы современности
Глобальные проблемы современности Мой дом будущего
Мой дом будущего Оборудование для мойки тары
Оборудование для мойки тары Тепловой поверочный расчет парогазовой установки ПГУ-325
Тепловой поверочный расчет парогазовой установки ПГУ-325 Сайт одноклассники
Сайт одноклассники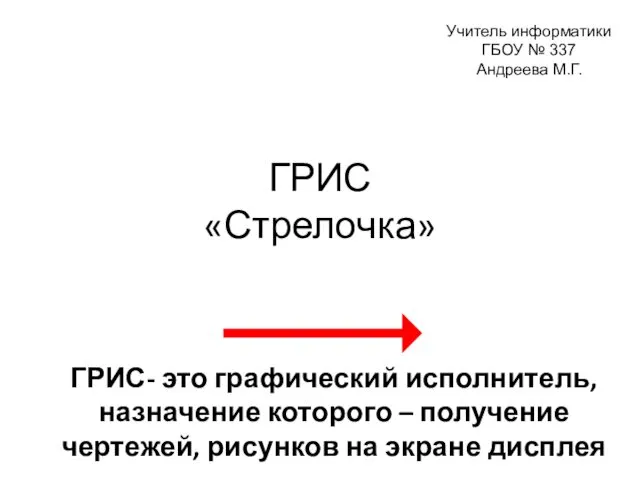 ГРИС Стрелочка
ГРИС Стрелочка