Содержание
- 2. Sir James MacKenzie, 1908 Eugiene Braunwald, 1982 Чем больше я изучаю симптомы недостаточности кровообращения…, тем больше
- 3. НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ ХСН – это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящих к снижению
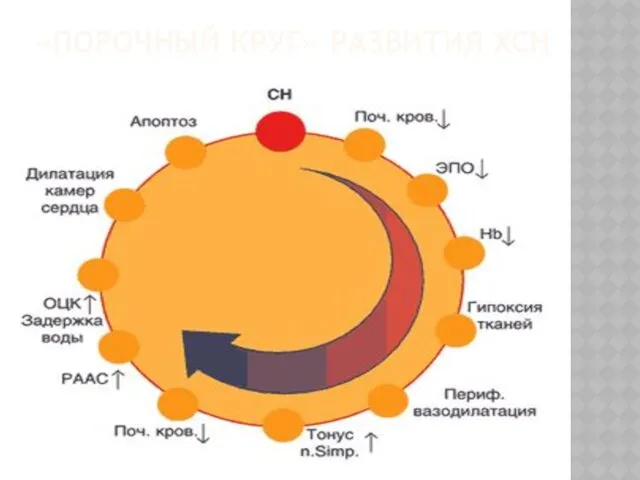
- 4. «ПОРОЧНЫЙ КРУГ» РАЗВИТИЯ ХСН
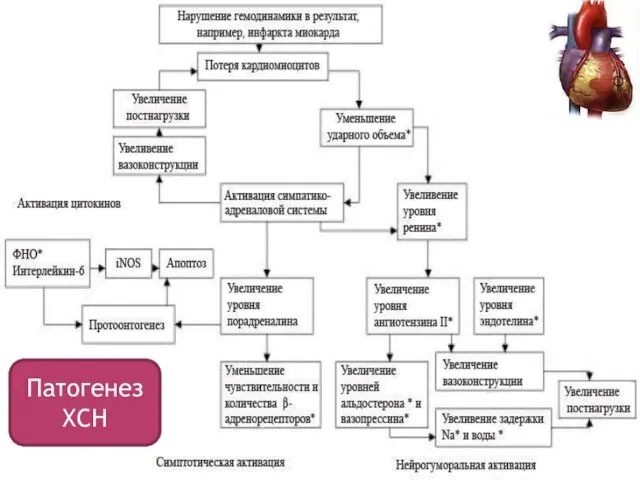
- 5. Патогенез ХСН
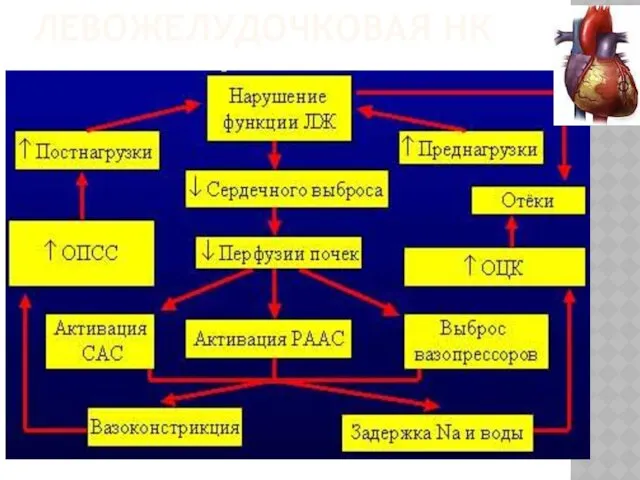
- 6. ЛЕВОЖЕЛУДОЧКОВАЯ НК
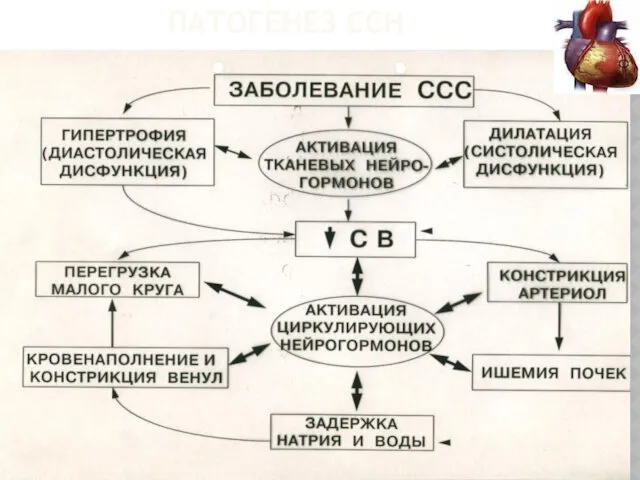
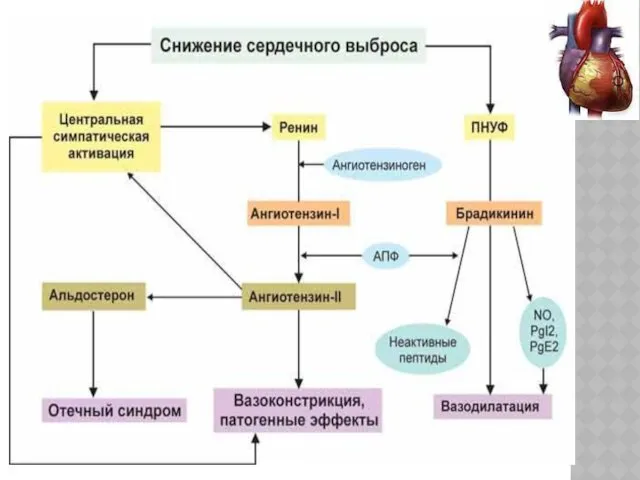
- 7. ПАТОГЕНЕЗ ССН
- 8. КЛАССИФИКАЦИЯ НЕДОСТАТОЧНОСТИ КРОВООБРАЩЕНИЯ (НК) (ПО Н.Д. СТРАЖЕСКО, В.Х. ВАСИЛЕНКО, 1935)
- 9. КЛАСС I. Отсутствие ограничения физической активности (ФА); обычная ФА не вызывает симптомов СН. КЛАСС II. Небольшое
- 10. ЦЕЛИ ЛЕЧЕНИЯ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ Устранение или уменьшение действия причинного фактора. Купирование симптомов заболевания. Защита «органов-мишеней» от
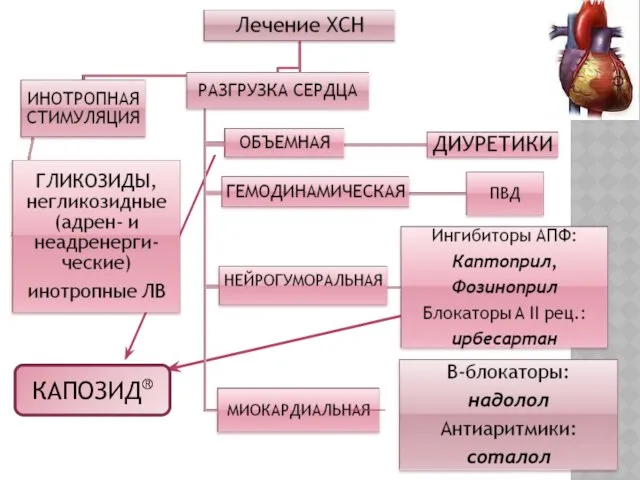
- 11. КАПОЗИД®
- 12. ТРЕБОВАНИЯ ДЛЯ РЕГИСТРАЦИИ ФАРМАКОЛОГИЧЕСКИХ ПРЕПАРАТОВ В КАЧЕСТВЕ СРЕДСТВ ЛЕЧЕНИЯ ХСН Клиническая эффективность Способность улучшать гемодинамику и
- 13. ОСНОВНЫЕ ПРИНЦИПЫ ТЕРАПИИ ХСН У ДЕТЕЙ НАПРАВЛЕНЫ НА: 1. Воздействие на кардиальный механизм компенсации: а. усиление
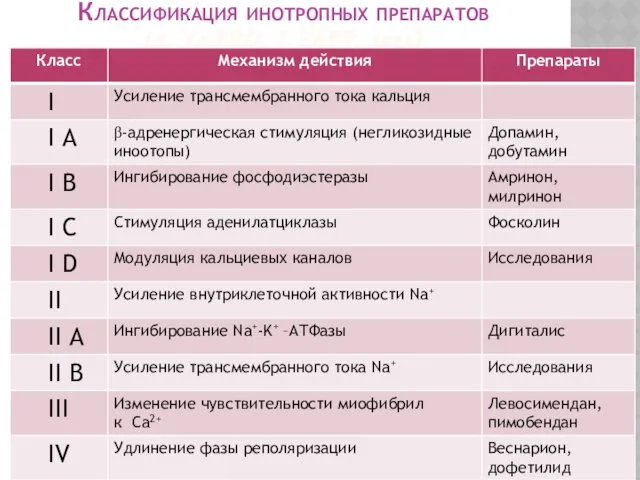
- 14. Классификация инотропных препаратов (A. VARRO, J. PAPP, 1995)
- 16. ОСНОВНЫЕ ГРУППЫ ПРЕПАРАТОВ ДЛЯ ЛЕЧЕНИЯ ХСН У ДЕТЕЙ ЛВ, улучшающие сократительную способность миокарда (инотропы): А) сердечные
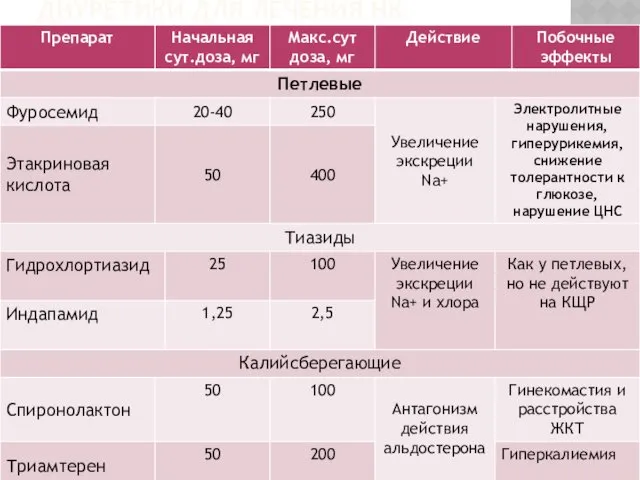
- 17. ДИУРЕТИКИ ДЛЯ ЛЕЧЕНИЯ НК
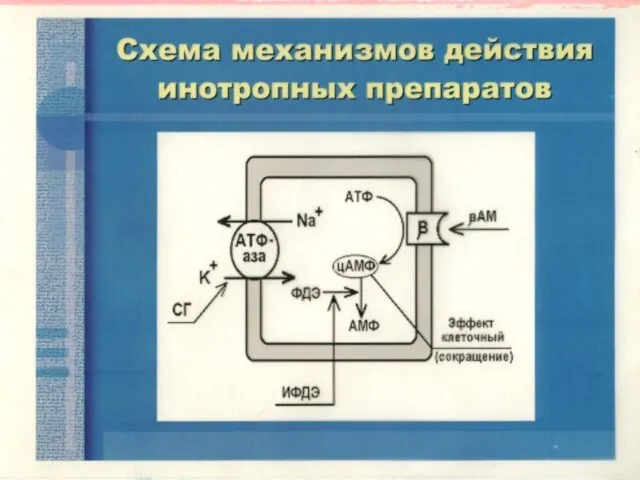
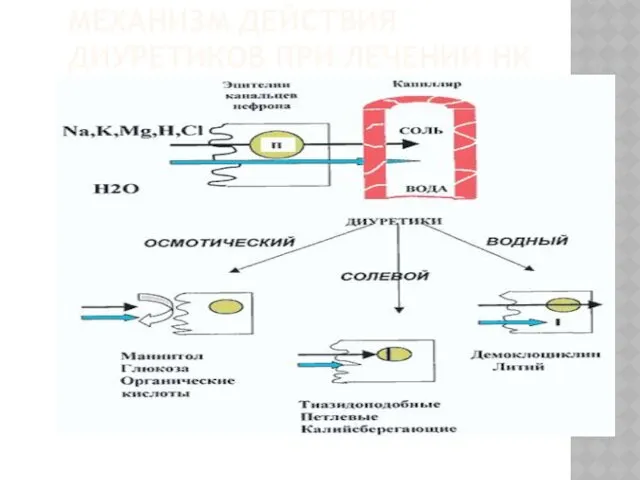
- 18. МЕХАНИЗМ ДЕЙСТВИЯ ДИУРЕТИКОВ ПРИ ЛЕЧЕНИИ НК
- 19. ДИУРЕТИКИ Начальное лечение мочегонными – петлевые диуретики и тиазиды. Всегда сочетать с ингибиторами АПФ. При скорости
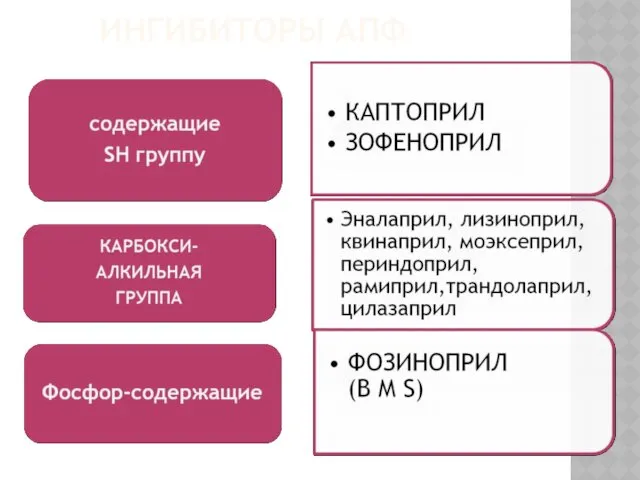
- 21. ИНГИБИТОРЫ АПФ
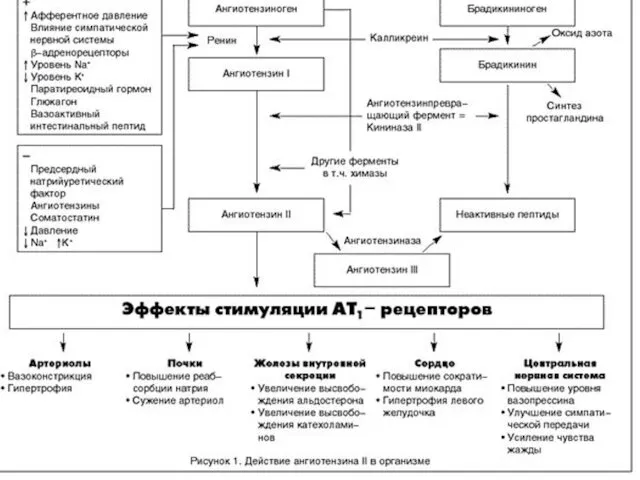
- 22. ОСНОВНЫЕ МЕХАНИЗМЫ ДЕЙСТВИЯ ИАПФ ослабление нейрогуморальных вазоконстрикторного и антидиуретического звеньев и усиление вазодилатирующего компонентов ХСН; расширение
- 23. ОСНОВНЫЕ МЕХАНИЗМЫ ДЕЙСТВИЯ ИАПФ диуретическое и нефропротекторное действие, снижение клубочковой гипертензии; предотвращение электролитного дисбаланса и антиаритмический
- 24. ПРИНЦИПЫ НАЗНАЧЕНИЯ ИНГИБИТОРОВ АПФ Нормальный уровень креатинина и калия. Начинать с малых доз, титровать до поддерживающих.
- 26. ЗАКЛЮЧЕНИЕ ПО ИАПФ Ингибиторы АПФ являются единственными из современных средств лечения ХСН, которые позволяют достичь клинического
- 27. ЗАКЛЮЧЕНИЕ ПО НЕЙРО-ГУМОРАЛЬНЫМ МЕХАНИЗМАМ ТЕРАПИИ ХСН В настоящее время очевидны преимущества ИАПФ перед другими видами нейро-гуморальных
- 28. СЕРДЕЧНЫЕ ГЛИКОЗИДЫ (СГ) Безазотистые соединения, получаемые из растений, чаще всего наперстянки: Наперстянка пурпурная (красная) Digitalis purpurea
- 29. ИСТОРИЯ ОТКРЫТИЯ СЕРДЕЧНЫХ ГЛИКОЗИДОВ 1775 г.Э. Дарвин (дед Чарльза Дарвина) описал 6 случаев успешного лечения "сердечной
- 30. CЕРДЕЧНЫЕ ГЛИКОЗИДЫ Оказывают положительное инотропное действие даже при пероральном приеме Повышают минутный объем Снижают преднагрузку, удлиняют
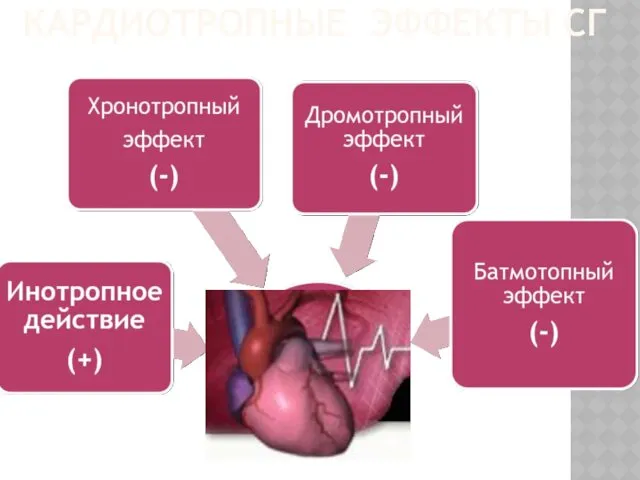
- 31. КАРДИОТРОПНЫЕ ЭФФЕКТЫ СГ
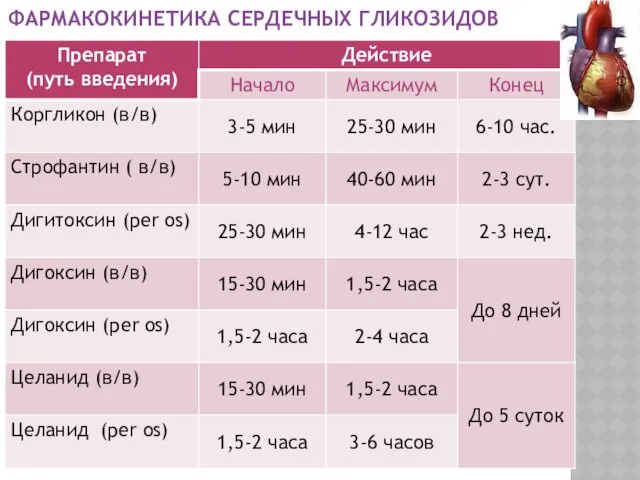
- 32. ФАРМАКОКИНЕТИКА СЕРДЕЧНЫХ ГЛИКОЗИДОВ
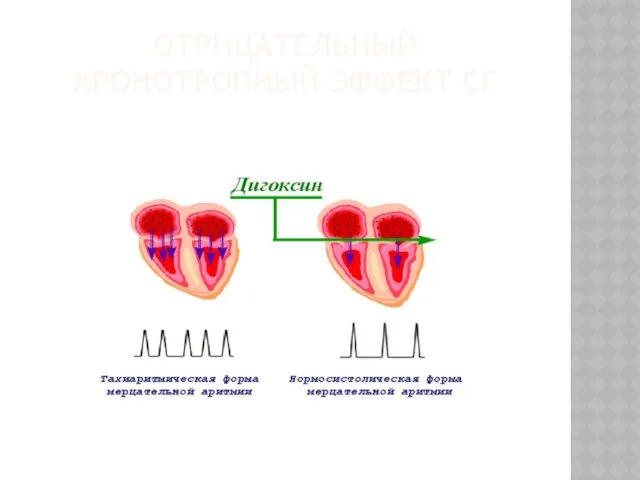
- 33. ОТРИЦАТЕЛЬНЫЙ ХРОНОТРОПНЫЙ ЭФФЕКТ СГ
- 34. ПРИНЦИПЫ ПРИМЕНЕНИЯ СЕРДЕЧНЫХ ГЛИКОЗИДОВ I Период насыщения. II Период поддерживающей терапии: 1) метод быстрого насыщения, который
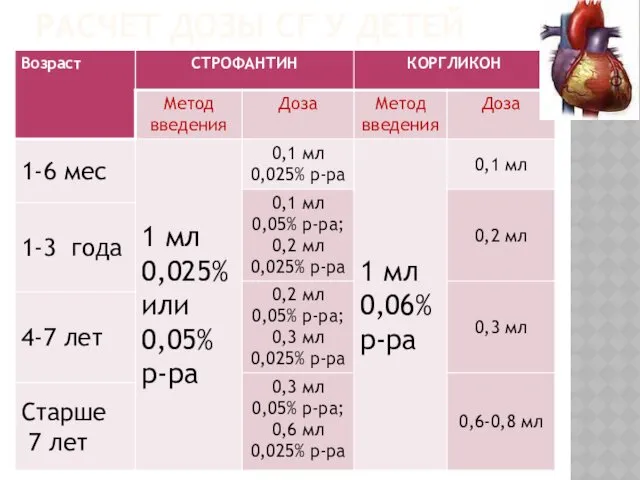
- 35. РАСЧЕТ ДОЗЫ СГ У ДЕТЕЙ
- 36. ТОКСИЧЕСКОЕ ДЕЙСТВИЕ СЕРДЕЧНЫХ ГЛИКОЗИДОВ Причины развития осложнения терапии гликозидами: 1) низкий терапевтический индекс- токсическая доза составляет
- 37. МЕХАНИЗМ РАЗВИТИЯ ИНТОКСИКАЦИИ СЕРДЕЧНЫМИ ГЛИКОЗИДАМИ Существенное снижение активности мембранной K-Na-АТФ-азы, приводящей к нарушению функции калий-натриевого насоса,
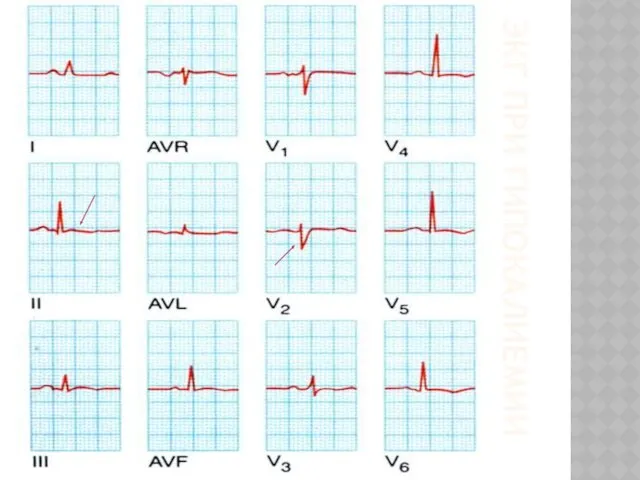
- 38. ЭКГ ПРИ ГИПОКАЛИЕМИИ
- 39. ТОКСИЧЕСКИЕ ЭФФЕКТЫ СЕРДЕЧНЫХ ГЛИКОЗИДОВ I. Кардиальные симптомы интоксикации: 1. Брадикардия. 2. Атриовентрикулярные блокады (частичная, полная, поперечная).
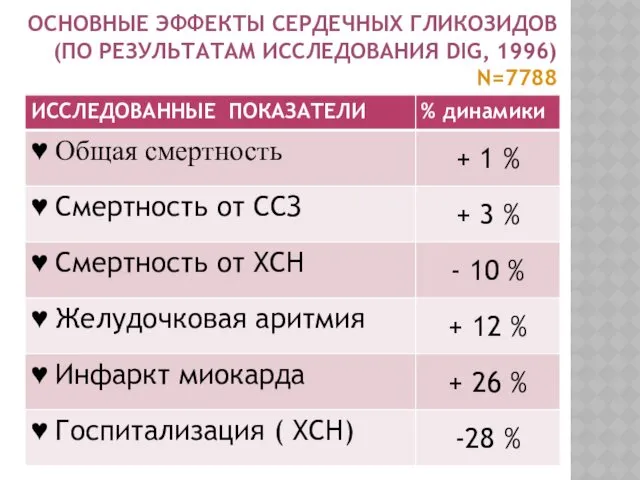
- 40. ОСНОВНЫЕ ЭФФЕКТЫ СЕРДЕЧНЫХ ГЛИКОЗИДОВ (ПО РЕЗУЛЬТАТАМ ИССЛЕДОВАНИЯ DIG, 1996) N=7788
- 41. Β- АДРЕНОБЛОКАТОРЫ β-адреноблокаторы без вазодилатирующих свойств: А) неселективные (пропранолол, надолол, окспренолол, соталол, тимолол, соталекс и др.);
- 42. β-АДРЕНОБЛОКАТОРЫ Защита миокарда от токсического действия катехоламинов; Антиишемическое действие; Антиаритмический эффект (повышение порога развития фибрилляции желудочков);
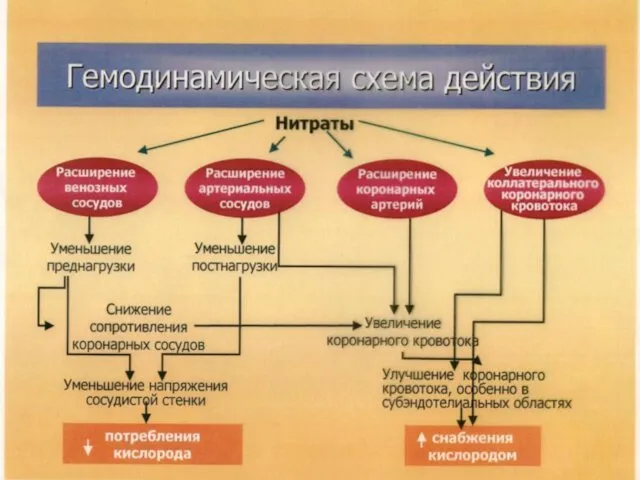
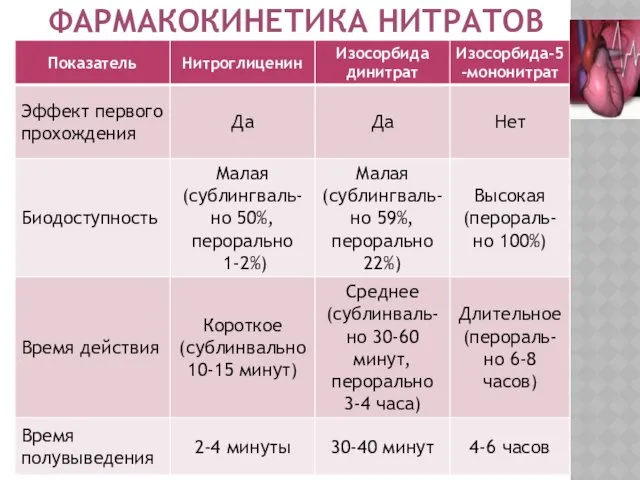
- 44. ФАРМАКОКИНЕТИКА НИТРАТОВ
- 45. НЕГЛИКОЗИДНЫЕ (НЕСТЕРОИДНЫЕ) НЕАДРЕНЕРГИЧЕСКИЕ СИНТЕТИЧЕСКИЕ КАРДИОТОНИКИ Механизмы действия: - ингибирование фосфодиэстеразы; - увеличение концентрации цАМФ; - активация
- 47. Скачать презентацию
























 Будем добрее
Будем добрее У меня растут года, будет и семнадцать. Где работать мне тогда, чем заниматься?. Выбор профессии
У меня растут года, будет и семнадцать. Где работать мне тогда, чем заниматься?. Выбор профессии Дидактическое пособие Кто где живет?
Дидактическое пособие Кто где живет? Менопаузальная гормонотерапия
Менопаузальная гормонотерапия Форт-Боярд
Форт-Боярд Телефонні лінії зв’язку. Комунікаційні системи глобальних мереж
Телефонні лінії зв’язку. Комунікаційні системи глобальних мереж Итоги олимпиады Лучший связист ЯСКЭ
Итоги олимпиады Лучший связист ЯСКЭ Second conditional for unreal situations in the present or in the future
Second conditional for unreal situations in the present or in the future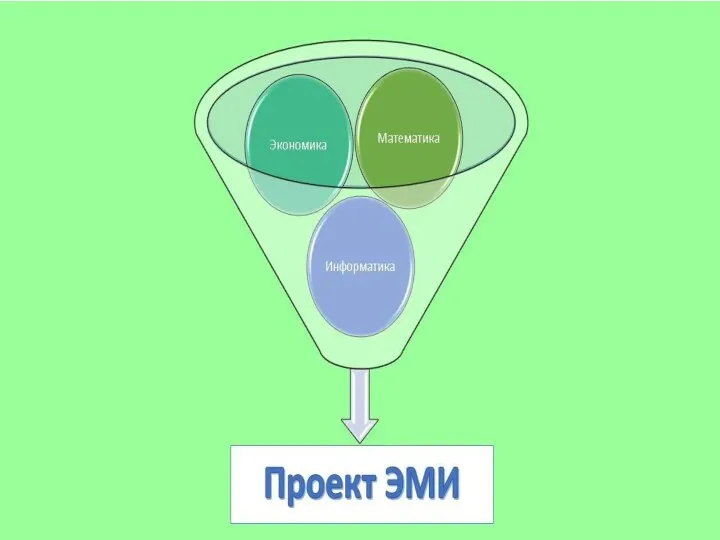 Материалы открытого интегрированного урока информатики, математики, экономики Ум в доме Диск
Материалы открытого интегрированного урока информатики, математики, экономики Ум в доме Диск ТГУГеофизические исследования скважин и интерпретация их результатов
ТГУГеофизические исследования скважин и интерпретация их результатов Концепция автоматизации управления войсками. Организация информационных процессов преобразования данных в САУВН
Концепция автоматизации управления войсками. Организация информационных процессов преобразования данных в САУВН Дифференцированный подход в обучении химии
Дифференцированный подход в обучении химии RSO
RSO Состав чисел первого десятка. Дидактический материал к урокам математики в 1 классе
Состав чисел первого десятка. Дидактический материал к урокам математики в 1 классе Правовые основы взаимоотношения полов
Правовые основы взаимоотношения полов Презентация Актуальные проблемы внедрения ФГОС.
Презентация Актуальные проблемы внедрения ФГОС. Презентация Бытовые электроприборы
Презентация Бытовые электроприборы Свайные фундаменты. Часть 2
Свайные фундаменты. Часть 2 Домашние животные
Домашние животные Масленица
Масленица Общие сведения о тракторах и автомобилях. Основные механизмы, системы трактора и автомобиля
Общие сведения о тракторах и автомобилях. Основные механизмы, системы трактора и автомобиля Профессиональная модель гигиениста стоматологического и ассистента в рамках профилактического приема
Профессиональная модель гигиениста стоматологического и ассистента в рамках профилактического приема Общая характеристика моллюсков
Общая характеристика моллюсков Алексей Викторович Щусев
Алексей Викторович Щусев изготовление куклы-закрутки (зайчик)
изготовление куклы-закрутки (зайчик) UML. Диаграмма Use Case
UML. Диаграмма Use Case ПРИМЕНЕНИЕ АЛГОРИТМОВ В ЛИЧНОСТНО-ОРИЕНТИРОВАННОМ ОБУЧЕНИИ НА УРОКАХ МАТЕМАТИКИ
ПРИМЕНЕНИЕ АЛГОРИТМОВ В ЛИЧНОСТНО-ОРИЕНТИРОВАННОМ ОБУЧЕНИИ НА УРОКАХ МАТЕМАТИКИ Проетная деятельность в начальной школе
Проетная деятельность в начальной школе