Содержание
- 2. Судинні захворювання головного мозку поділяються на гострі та хронічні форми (дисциркуляторна енцефалопатія (ДЕ)). 1а
- 3. ДЕ відображає хронічне повільно прогресуюче ураження утворень головного мозку, обумовлене патобіохімічними явищами прогредієнтного характеру, що ініціюють
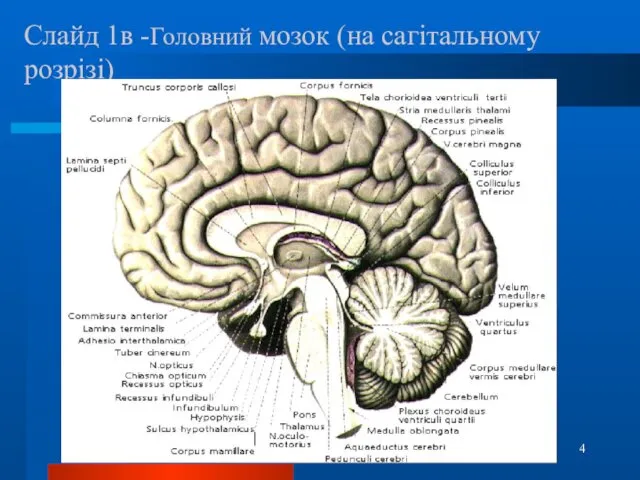
- 4. Слайд 1в -Головний мозок (на сагітальному розрізі)
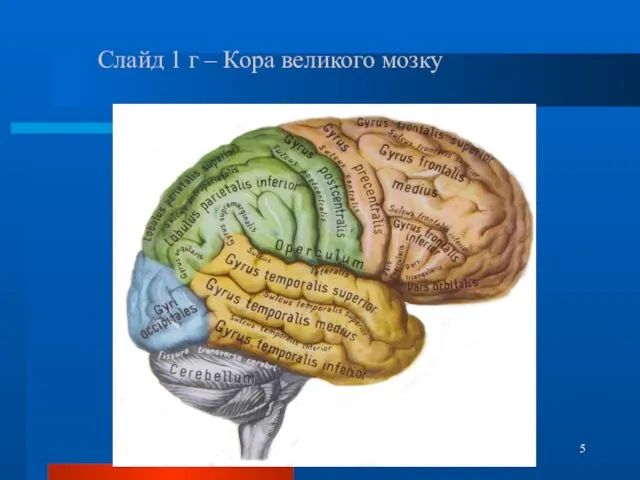
- 5. Слайд 1 г – Кора великого мозку
- 6. Клінічні прояви ДЕ: стійкі неврологічні симптомокомплекси, що відображають відповідні ураження церебральних структур 1д
- 7. ГОСТРІ ПОРУШЕННЯ МОЗКОВОГО КРОВООБІГУ Транзиторні ішемічні атаки (ТІА) Мозкові інсульти 2
- 8. МОЗКОВІ ІШЕМІЧНІ ІНСУЛЬТИ (МІІ) Частота МІІ – 75% от числа всіх інсультів. МІІ ініціюється розвитком вогнищевої
- 9. ПІДТИПИ МІІ 1. КАРДІОЕМБОЛІЧНИЙ 2. АТЕРОТРОМБОТИЧНИЙ 3. АТЕРОЕМБОЛІЧНИЙ (ПРИ НАЯВНОСТІ НЕСТАБІЛЬНИХ ЖОВТИХ БЛЯШОК) 4. ЛАКУНАРНИЙ 5.
- 10. ЕТАПИ ЦЕРЕБРАЛЬНОЇ, ЛОКАЛЬНОЇ АНОКСІЇ, ЩО ФОРМУЮТЬ ВОГНИЩЕ ДЕСТРУКЦІЇ АНОКСІЯ ⇒ накопичення Са++ всередині клітини і вихід
- 11. ЕТАПИ ЦЕРЕБРАЛЬНОЇ, ЛОКАЛЬНОЇ АНОКСІЇ, ЩО ФОРМУЮТЬ ВОГНИЩЕ ДЕСТРУКЦІЇ Підвищення синтезу патологічних внутрішньоклітинних ферментів, запальні зміни Експресія
- 12. ТИПОВА КЛІНІЧНА СТРУКТУРА НАЙГОСТРІШОГО ПЕРІОДУ МОЗКОВОГО ІШЕМІЧНОГО ІНСУЛЬТУ СУПРАТЕНТОРІАЛЬНОЇ ЛОКАЛІЗАЦІЇ Початок поступовий, рідше гострий (35-40%). 7
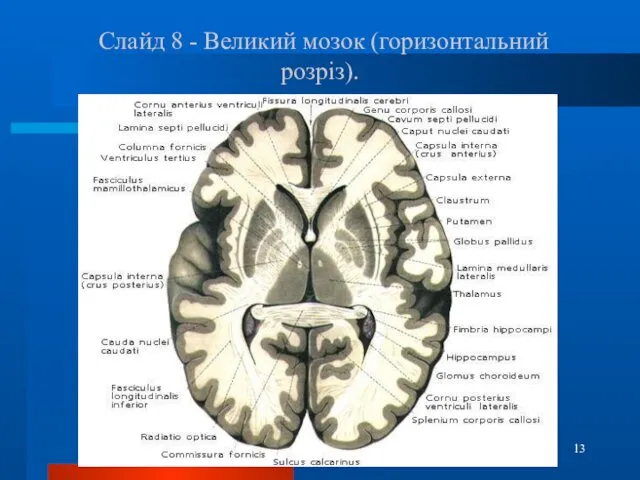
- 13. Слайд 8 - Великий мозок (горизонтальний розріз).
- 14. ТИПОВА КЛІНІЧНА СТРУКТУРА НАЙГОСТРІШОГО ПЕРІОДУ МОЗКОВОГО ІШЕМІЧНОГО ІНСУЛЬТУ СУПРАТЕНТОРІАЛЬНОЇ ЛОКАЛІЗАЦІЇ Поява ознак вогнищевого ураження мозку, їх
- 15. ТИПОВА КЛІНІЧНА СТРУКТУРА НАЙГОСТРІШОГО ПЕРІОДУ МОЗКОВОГО ІШЕМІЧНОГО ІНСУЛЬТУ СУПРАТЕНТОРІАЛЬНОЇ ЛОКАЛІЗАЦІЇ Прояви загальномозкового синдрому виражені нерізко чи
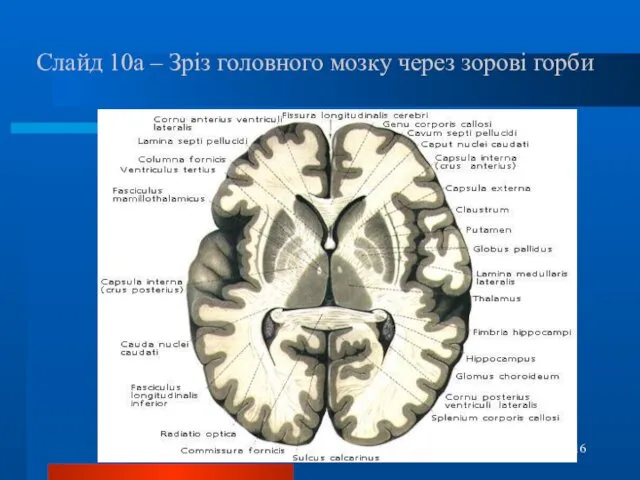
- 16. Слайд 10а – Зріз головного мозку через зорові горби
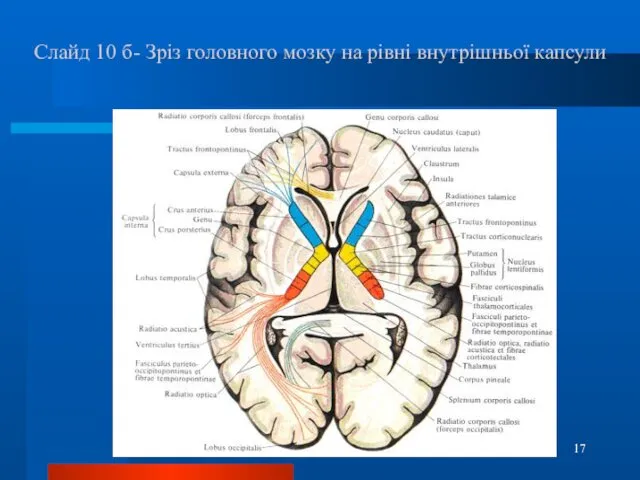
- 17. Слайд 10 б- Зріз головного мозку на рівні внутрішньої капсули
- 18. ТИПОВА КЛІНІЧНА СТРУКТУРА НАЙГОСТРІШОГО ПЕРІОДУ МОЗКОВОГО ІШЕМІЧНОГО ІНСУЛЬТУ СУПРАТЕНТОРІАЛЬНОЇ ЛОКАЛІЗАЦІЇ Зміна артеріального тиску частіше в бік
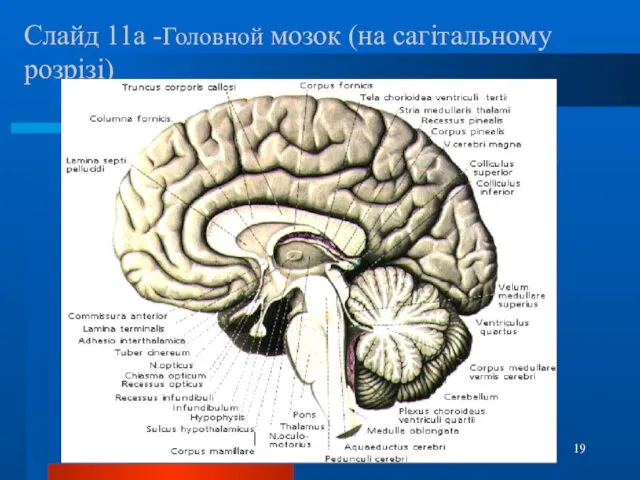
- 19. Слайд 11а -Головной мозок (на сагітальному розрізі)
- 20. Слайд 11 б- Схема висхідного активуючого впливу ретикулярної формації (за Х. Мегуном) 1,2,3 –специфічний чутливий провідний
- 21. ПАРАКЛІНІЧНІ ПАРАМЕТРИ, ЩО ПІДТВЕРДЖУЮТЬ МОЗКОВИЙ ІШЕМІЧНИЙ ІНСУЛЬТ КТ і МРТ-візуалізація головного мозку, ПEГ. Біохімічні критерії. Лікворологічні
- 22. ПРИНЦИПИ ЛІКУВАННЯ МІІ Недиференційована терапія (базисна терапія): а) забеспечення адекватної оксигенації, системної гемодинаміки; б) лікування судомного
- 23. ПРИНЦИПИ ЛІКУВАННЯ МІІ Недиференційована терапія: в) відновлення електролітного та кислотно-лужного балансу; г) профілактика аспірації дихальної системи,
- 24. МЕТОДИ ДИФЕРЕНЦІЙОВАНОЇ ТЕРАПІЇ МІІ Забезпечення гіперволемічної гемоделюції. Антиагрегантна терапія (плавікс, дипіридамол) 15
- 25. МЕТОДИ ДИФЕРЕНЦІЙОВАНОЇ ТЕРАПІЇ МІІ Контрольований тромболізис (актеплазе, актилізе, урокіназа). Антикоагулянтні засоби (фраксипарин, клексан, фенілін, сулодексид). 16
- 26. МЕТОДИ ДИФЕРЕНЦІЙОВАНОЇ ТЕРАПІЇ МІІ Антиоксидантні засоби (мексикор, цитофлавін, берлітіон,тіогамма-турбо, вазопро, мелдоніум, вітамін Е). Нейропротективні засоби, а
- 27. МЕТОДИ ДИФЕРЕНЦІЙОВАНОЇ ТЕРАПІЇ МІІ Селективні ангіопротективні засоби (серміон, кавінтон, вазобрал, інстенон, пентоксифілін). Немедикаментозні методи лікування 18
- 28. КЛАСИФІКАЦІЯ ЦЕРЕБРАЛЬНОЇ ГЕМОРАГІЇ ЗА ЛОКАЛІЗАЦІЄЮ 1. Паренхіматозна геморагія. 2. Субарахноїдальна геморагія. 3. Вентрикулярна геморагія (первинна). 19
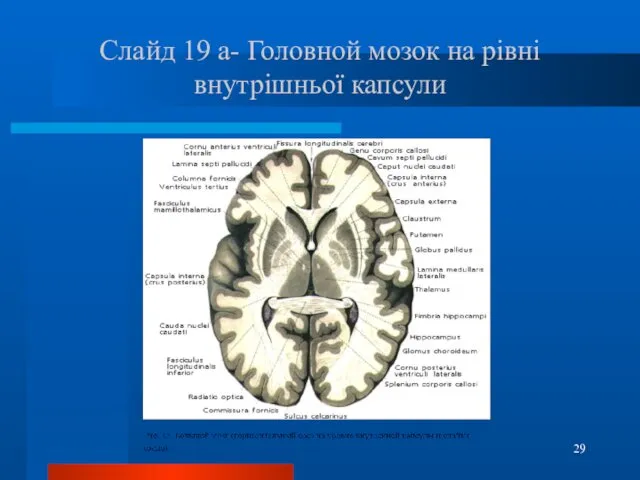
- 29. Слайд 19 а- Головной мозок на рівні внутрішньої капсули
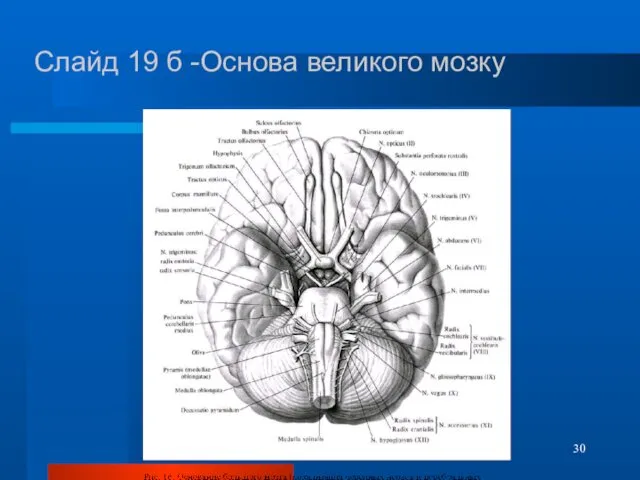
- 30. Слайд 19 б -Основа великого мозку
- 31. КЛАСИФІКАЦІЯ ЦЕРЕБРАЛЬНОЇ ГЕМОРАГІЇ ЗА ЛОКАЛІЗАЦІЄЮ 4. Субдуральна геморагія (гематома). 5. Поєднані геморагії. 20
- 32. ПАТОГЕНЕЗ ЦЕРЕБРАЛЬНОЇ ГЕМОРАГІЇ (ЦГ) Внаслідок розриву церебральної судини - потрапляння крові в паренхіму мозку. 2. Іритація
- 33. ПАТОГЕНЕЗ ЦЕРЕБРАЛЬНОЙ ГЕМОРАГІЇ (ЦГ) 3. Швидкий розвиток набряку мозку (вазогенного та цитотоксичного), збільшення маси мозку, формування
- 34. МОЗКОВИЙ ГЕМОРАГІЧНИЙ ІНСУЛЬТ ПАТОФІЗІОЛОГІЧНІ АСПЕКТИ ЦЕРЕБРАЛЬНОЇ ГЕМОРАГІЇ ЛОКАЛЬНА церебральна геморагія ⇒ вогнищева церебральна деструкція ⇒ набряк
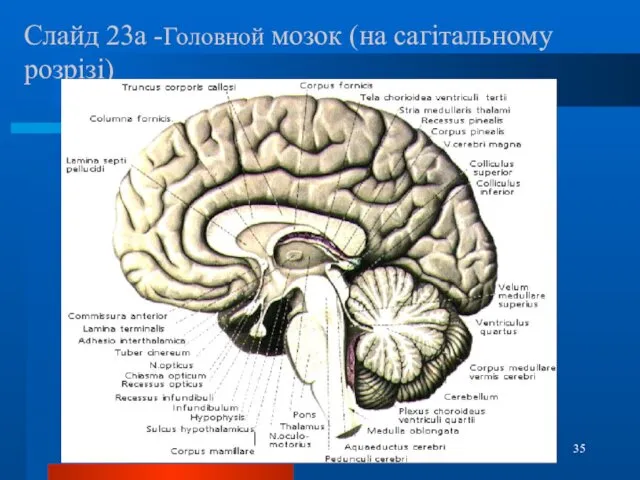
- 35. Слайд 23а -Головной мозок (на сагітальному розрізі)
- 36. МОЗКОВИЙ ГЕМОРАГІЧНИЙ ІНСУЛЬТ ПАТОФІЗІОЛОГІЧНІ АСПЕКТИ ЦЕРЕБРАЛЬНОЇ ГЕМОРАГІЇ Клінічні прояви загальномозкового синдрому (внаслідок набряку мозку) поєднуються з
- 37. Типова клінічна структура мозкового геморагічного інсульту супратенторіальної локалізації. Мозковий геморагічний інсульт виникає у осіб, що страждають
- 38. Типова клінічна структура мозкового геморагічного інсульту супратенторіальної локалізації. Початок гострий або поступово прогресуючий («ступінчастий») на фоні
- 39. Типова клінічна структура мозкового геморагічного інсульту супратенторіальної локалізації Гостре виникнення загальномозкового синдрому (інтенсивний головний біль, блювання,
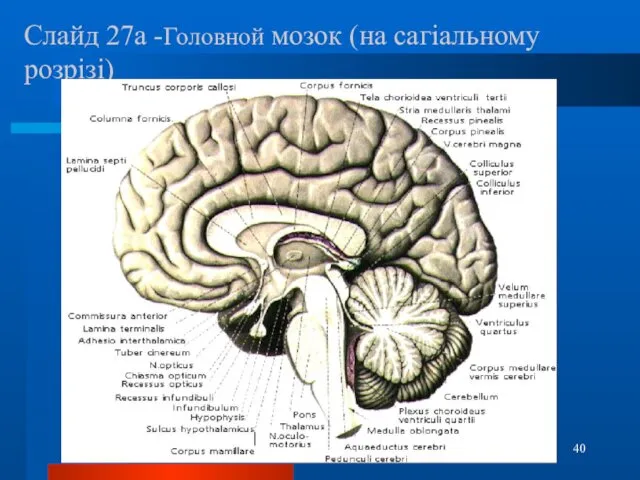
- 40. Слайд 27а -Головной мозок (на сагіальному розрізі)
- 41. Типова клінічна структура мозкового геморагічного інсульту супратенторіальної локалізації Наявність неврологічного синдрому, обумовленого вогнищем деструкції геморагічного характеру
- 42. ПАРАКЛІНІЧНІ КРИТЕРІЇ, ЩО ПІДТВЕРДЖУЮТЬ МОЗКОВИЙ ГЕМОРАГІЧНИЙ ІНСУЛЬТ КТ, МРТ-візуалізація головного мозку (гіперденсивний характер змін щільності паренхіми
- 43. ПАРАКЛІНІЧНІ КРИТЕРІЇ, ЩО ПІДТВЕРДЖУЮТЬ МОЗКОВИЙ ГЕМОРАГІЧНИЙ ІНСУЛЬТ 2. Гемореологічні критерії опосередковано підтверджують мозговий геморагічний інсульт (індекс
- 44. ТАКТИКА ВЕДЕННЯ ХВОРИХ С МОЗКОВИМ ГЕМОРАГІЧНИМ ІНСУЛЬТОМ 1.Обов`язкове лікування в умовах реанімаційного відділення чи спеціалізованого неврологічного
- 45. НЕДИФЕРЕНЦІЙОВАНІ МЕТОДИ ТЕРАПІЇ ЦГ Профілактика і лікування порушень дихання, використання ШВЛ. Засоби, що нормалізують діяльність серцево-судинної
- 46. НЕДИФЕРЕНЦІЙОВАНІ МЕТОДИ ТЕРАПІЇ ЦГ Корекція змін газового складу крові та кислотно-лужного балансу. Попередження ускладнень ЦГ. Диференційована
- 47. ДИФЕРЕНЦІЙОВАНА ТЕРАПІЯ ЦГ Засоби, з гемостатичними ефектами: этамзилат (дицинон), гемофобін, аскорбінова кислота, препарати кальцію; при субарахноїдальному
- 48. ДИФЕРЕНЦІЙОВАНА ТЕРАПІЯ ЦГ Хірургічне лікування за показаннями (наявність неускладненої гематоми, гострої обструктивної гідроцефалії, лобарної гематоми, крововиливів
- 49. ДИФЕРЕНЦІЙОВАНА ТЕРАПІЯ ЦГ 3. Антиоксидантні та ангіонейропротективні препарати. 4. Реабілітаційна терапія у відновному періоді інсульту (холінергічні
- 50. ТАКТИКА ВЕДЕННЯ ПАЦІЄНТІВ, ЩО ПЕРЕНЕСЛИ МОЗКОВИЙ ІНСУЛЬТ Обов`язкове подальше проведення курсу терапії у відділенні нейрореабілітації з
- 51. ТАКТИКА ВЕДЕННЯ ПАЦІЄНТІВ, ЩО ПЕРЕНЕСЛИ МОЗКОВИЙ ІНСУЛЬТ Вторинна профілактика (при МІІ): антиагрегантні засоби під контролем коагулограми
- 52. ТАКТИКА ВЕДЕННЯ ПАЦІЄНТІВ, ЩО ПЕРЕНЕСЛИ МОЗКОВИЙ ІНСУЛЬТ Для інгібування нейронального апоптозу використання антиапоптогенних засобів. Обов`язкова нейро-
- 53. ТАКТИКА ВЕДЕННЯ ПАЦІЄНТІВ, ЩО ПЕРЕНЕСЛИ МОЗКОВИЙ ІНСУЛЬТ При підвищенні АТ прийом гіпотензивних засобів. Реабілітація в умовах
- 54. СПІНАЛЬНИЙ ІНСУЛЬТ З УРАЖЕННЯМ ПОПЕРЕКОВОГО ПОТОВЩЕННЯ ( l1-S2) 1. Гіпоксія, аноксія в басейні артерії Адамкевича. 2.
- 55. СПІНАЛЬНИЙ ІНСУЛЬТ З УРАЖЕННЯМ ПОПЕРЕКОВОГО ПОТОВЩЕННЯ ( l1-S2) 3. Гостро, раптово формується руховий дефіцит нижних кінцівок
- 56. СПІНАЛЬНИЙ ІНСУЛЬТ З УРАЖЕННЯМ ПОПЕРЕКОВОГО ПОТОВЩЕННЯ ( l1-S2) 5. Клінічно: в`яла параплегія (арефлексія, відсутність патологічних пірамідних
- 58. Скачать презентацию













































 Использование проекта в практике дошкольного образования.
Использование проекта в практике дошкольного образования. Виды литературных источников информации
Виды литературных источников информации Движение воздуха. Ветер
Движение воздуха. Ветер Десятичные и натуральные логарифмы. Формула перехода
Десятичные и натуральные логарифмы. Формула перехода Операционная технология возделывания и уборки гречихи с разработкой операции по основной обработке почвы
Операционная технология возделывания и уборки гречихи с разработкой операции по основной обработке почвы Безработица, её причины и последствия
Безработица, её причины и последствия Резьбообрабатывающие станки
Резьбообрабатывающие станки Результативность в детском объединении Сувенир
Результативность в детском объединении Сувенир Проблемное обучение как средство саморазвития и самореализации личности
Проблемное обучение как средство саморазвития и самореализации личности Николай Михайлович Амосов (06.12.1913 – 12.12.2002)
Николай Михайлович Амосов (06.12.1913 – 12.12.2002) Презентация по творчеству С.Есенина
Презентация по творчеству С.Есенина Система обращения с медицинскими отходами
Система обращения с медицинскими отходами Мое портфолио
Мое портфолио Бензиновые триммеры Huter
Бензиновые триммеры Huter Микрорайон
Микрорайон Презентация к уроку математики в 5 классе Меры времени.Год
Презентация к уроку математики в 5 классе Меры времени.Год Классификация цепных контактных подвесок по количеству контактных проводов и способу их подвешивания
Классификация цепных контактных подвесок по количеству контактных проводов и способу их подвешивания Период ветхозаветных патриархов. Патриарх Авраам и его время
Период ветхозаветных патриархов. Патриарх Авраам и его время Урок 32. Поняття мови програмування
Урок 32. Поняття мови програмування Портфолио дошкольника
Портфолио дошкольника Расчёт зон санитарной охраны (ЗСО) подземных водозаборов
Расчёт зон санитарной охраны (ЗСО) подземных водозаборов Arduino - это инструмент для проектирования электронных устройств (электронный конструктор)
Arduino - это инструмент для проектирования электронных устройств (электронный конструктор) Основы слесарно-сборочных и электромонтажных работ. Разметка
Основы слесарно-сборочных и электромонтажных работ. Разметка Лечебная физическая культура
Лечебная физическая культура Щелочные металлы
Щелочные металлы Ecological offenses as type of ecological legal relationship
Ecological offenses as type of ecological legal relationship Резьбовые соединения
Резьбовые соединения Буровой раствор
Буровой раствор