Акушерство. Токсикозы беременных. Гипертензивные расстройства беременности, родов и послеродового периода презентация
Содержание
- 2. Токсикозы беременных Токсикозы беременных - осложнения беременности, которые, как правило, проявляются в первой половине беременности и
- 3. Классификация токсикозов Среди частых проявлений ранних токсикозов выделяют: слюнотечение; тошнота; рвота разной степени тяжести(чаще всего) К
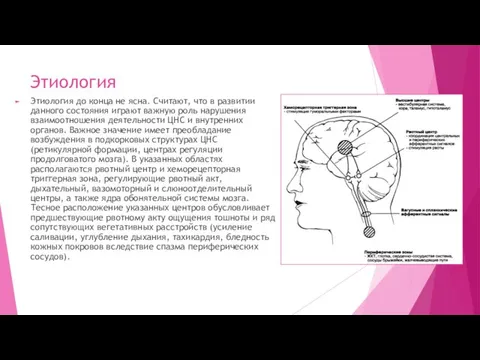
- 4. Этиология Этиология до конца не ясна. Считают, что в развитии данного состояния играют важную роль нарушения
- 5. Рвота легкой степени Рвота легкой степени отличается от физиологического состояния при беременности только количеством раз в
- 6. Средняя степень Рвота средней степени тяжести (или умеренная) бывает 10 и более раз в сутки. Характерно
- 7. Тяжелая степень Рвота тяжелой степени (чрезмерная) бывает очень редко и сопровождается развитием тяжелого отравления продуктами обмена,
- 8. Лечение 1.Нормосолевая и нормоводная диета сбалансированная по калорийности и содержанию белков. 2. Противорвотные и седативные средства
- 9. Гипертензивные расстройства во время беременности Гипертензивные расстройства во время беременности встречаются с частотой около 10% беременностей;
- 10. Преэклампсия/эклампсия Преэклампсия (ПЭ) - мультисистемное патологическое состояние, возникающее во второй половине беременности (после 20-й недели), характеризующееся
- 11. Преэклампсия/эклампсия на фоне ХАГ диагностируется у беременных с хронической АГ в случаях: Регистрации впервые после 20
- 12. Факторы риска преэклампсии - Преэклампсия в анамнезе. - Раннее начало преэклампсии и преждевременные роды в сроке
- 13. Клинические проявления преэклампсии Со стороны центральной нервной системы: - головная боль, фотопсии, парестезии, фибрилляции, судороги. Со
- 14. Тяжелая ПЭ ! Диагноз тяжелой преэклампсии устанавливается при наличии преэклампсии и одного или более критериев тяжелой
- 15. Критерии тяжелой ПЭ (в дополнение к гипертензии и протеинурии), свидетельствующие о развитии полиорганной недостаточности HELLP (ЕLLР)-синдром;
- 16. Симптомы и симптомокомплексы, появление которых указывает на развитие критической ситуации : Боль в груди Одышка Отек
- 17. Эклампсия Клинические формы эклампсии: Отдельные припадки Серия судорожных припадков (эклампсический статус) Кома Симптомы-предвестники эклампсии :головная боль,
- 18. Приступ эклампсии мелкие фибриллярные подергивания мышц лица с дальнейшим распространением на верхние конечности (при эпилепсии не
- 19. Лечение гипертензивных расстройств Бета-адреноблокаторы селективные. Дигидропиридиновые производные (нифедипин). Производные фенилалкиламина (верапамил). Антикоагулянты прямые (низкомолекулярные гепарины). Препараты
- 21. Скачать презентацию

















 Средства, влияющие на функции органов дыхания
Средства, влияющие на функции органов дыхания Всемирный день чистых рук. Акция для 8-11 классов
Всемирный день чистых рук. Акция для 8-11 классов Қант диабеті
Қант диабеті Тромболизисная терапия
Тромболизисная терапия Гериатрические аспекты заболеваний системы крови
Гериатрические аспекты заболеваний системы крови Классификация оценки тяжести и состояния пациентов в предоперационном периоде
Классификация оценки тяжести и состояния пациентов в предоперационном периоде Профилактическая медицина
Профилактическая медицина Развитие и функциональная анатомия дыхательной системы
Развитие и функциональная анатомия дыхательной системы Ринит. Синусит. Тонзиллит. Фарингит. Дифференциальная диагностика
Ринит. Синусит. Тонзиллит. Фарингит. Дифференциальная диагностика Восстановительное обучение при акустико-мнестической афазии
Восстановительное обучение при акустико-мнестической афазии Синдром легочной диссеминации. Диссеминированный туберкулез легких
Синдром легочной диссеминации. Диссеминированный туберкулез легких Мастопатия. Эпидемиология, этиология, классификация, патогенез, клиническая картина
Мастопатия. Эпидемиология, этиология, классификация, патогенез, клиническая картина Центральная нервная система. Строение и функции
Центральная нервная система. Строение и функции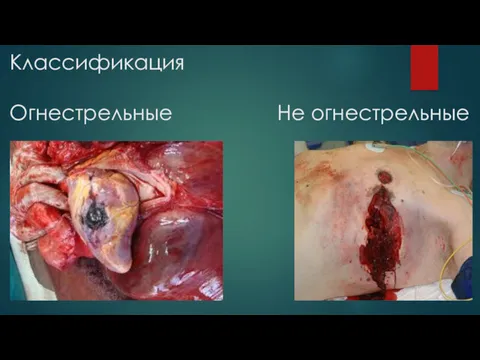 Ранения сердца. Классификация
Ранения сердца. Классификация ВИЧ и СПИД
ВИЧ и СПИД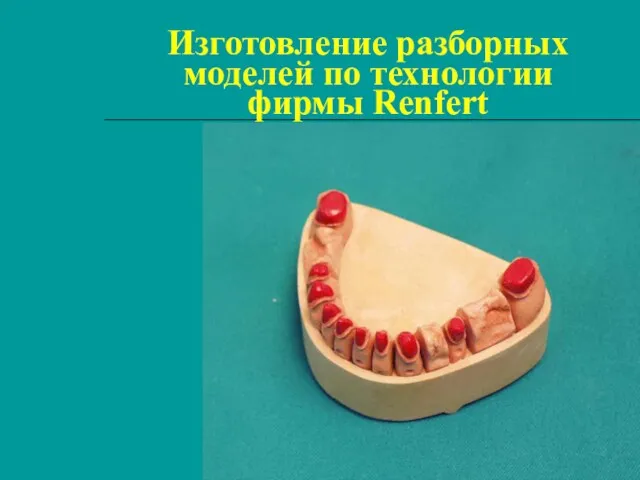 Изготовление разборных моделей по технологии фирмы Renfert
Изготовление разборных моделей по технологии фирмы Renfert Клизма. Клизманың түрлері
Клизма. Клизманың түрлері Гемолитическая болезнь новорожденных
Гемолитическая болезнь новорожденных Псориаз. Классификация псориаза
Псориаз. Классификация псориаза Микрофлора окружающей среды. Основы санитарной микробиологии
Микрофлора окружающей среды. Основы санитарной микробиологии Плодоразрушающая операция (краниотомия)
Плодоразрушающая операция (краниотомия) Тазалық – денсаулық кепілі
Тазалық – денсаулық кепілі Заболевания сердечно – сосудистой системы
Заболевания сердечно – сосудистой системы Первая помощь при поражении электрическим током
Первая помощь при поражении электрическим током Планирование в здравоохранении
Планирование в здравоохранении Ойылу. Ойылудың алдын алу
Ойылу. Ойылудың алдын алу Восстановительное лечение и медицинская реабилитация
Восстановительное лечение и медицинская реабилитация Самоконтроль занимающихся физическими упражнениями и спортом
Самоконтроль занимающихся физическими упражнениями и спортом