Содержание
- 2. План лекции Актуальность темы Современное понятие и классификация ПН Патогенез ПН Методы диагностики ПН Эхография ДП
- 3. Определение ПН Хроническая плацентарная недостаточность представляет собой пролонгированный клинико-морфологический симптомокомплекс, возникающий как результат сочетанной реакции плода
- 4. Определение ПН Фетоплацентарная недостаточность - это патологическое состояние при котором снижается способность плаценты поддерживать адекватный обмен
- 5. Классификация ФПН (М.В Федорова и Е.П. Калашникова, 1986): ∙ Первичная ПН – возникающая до 16 недель.
- 6. КЛАССИФИКАЦИЯ ПО КЛИНИЧЕСКОМУ ТЕЧЕНИЮ ∙ Острая – когда ПН развивается быстро в течении от нескольких минут
- 7. МОРФОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ФПН: 1. плацентарно–мембранозную недостаточность, характеризующуюся снижением способности плацентарной мембраны к транспорту метаболитов; 2. клеточно-паренхиматозную
- 8. ∙ Компенсированная ПН - когда патологические изменения в плаценте еще не отражаются на состоянии и развитии
- 9. ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ФПН и ЗВРП: 1. материнские факторы (анатомия матки и степень развития ее сосудистой сети,
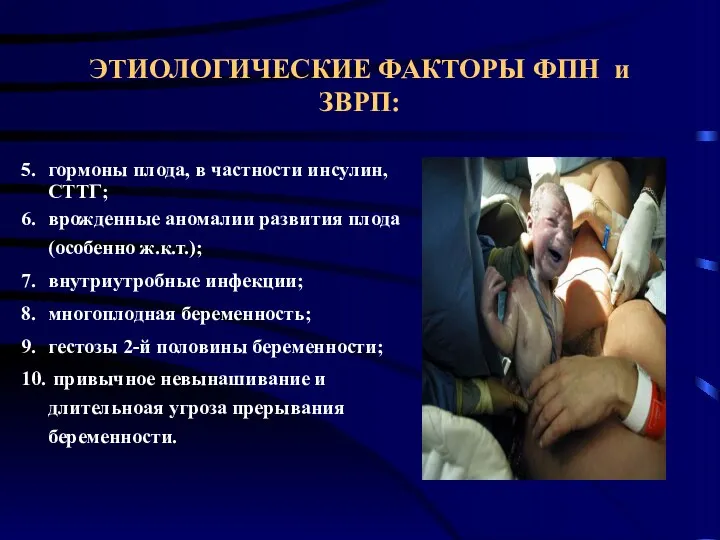
- 10. ЭТИОЛОГИЧЕСКИЕ ФАКТОРЫ ФПН и ЗВРП: 5. гормоны плода, в частности инсулин, СТТГ; 6. врожденные аномалии развития
- 11. Маловесность при рождении БЕЗОПАСНОЕ АКУШЕРСТВО МАЛОВЕСНОСТЬ – ОСНОВНОЙ ФАКТОР РИСКА СОКРАЩЕНИЯ ПРОДОЛЖИТЕЛЬНОСТИ ЖИЗНИ И УХУДШЕНИЯ ЕЕ
- 12. Литература Основная: 1. Савельева г.М. Акушерство: Акушерство: Учебник для мед. вузов, 2007 2. Айламазян, Э. К..
- 13. Патогенез ФПН: Недостаточность инвазии вневорсинчатого цитотрофобласта в плацентарное ложе. (Готовность маточно-плацентарного кровотока определяется степенью инвазии особых
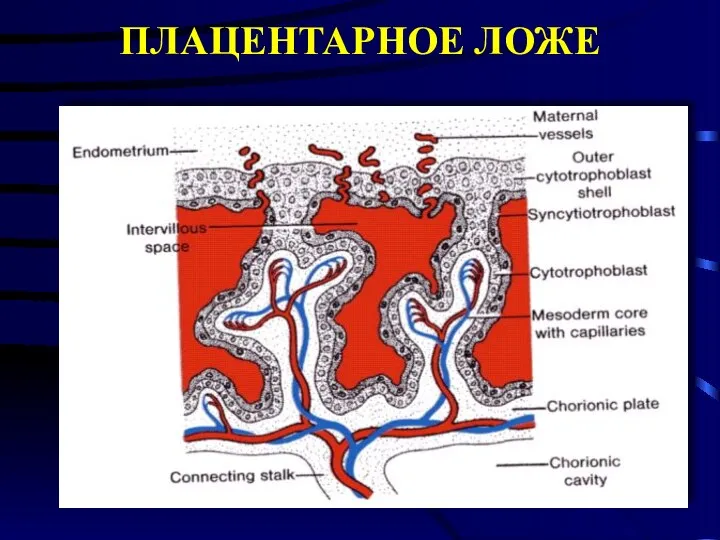
- 14. ПЛАЦЕНТАРНОЕ ЛОЖЕ
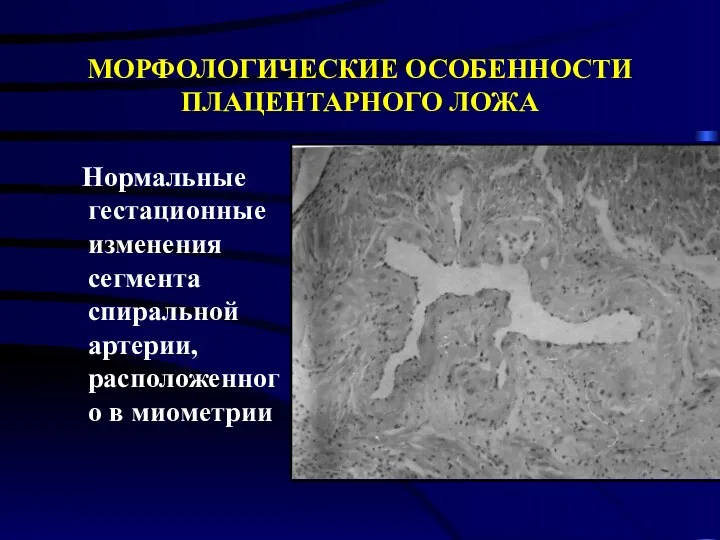
- 15. МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПЛАЦЕНТАРНОГО ЛОЖА Нормальные гестационные изменения сегмента спиральной артерии, расположенного в миометрии
- 16. МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ПЛАЦЕНТАРНОГО ЛОЖА Отсутствие гестационных изменений, узкий просвет сосуда, сохранение эластичности мембран в эндометриальном сегменте
- 17. Патогенез ПН: Недостаточность инвазии вневорсинчатого цитотрофобласта в плацентарное ложе. Эти изменения, обозначаемые в англоязычной литературе как
- 18. Патогенез ФПН: Реологические нарушения Основным проявлением нарушения гемостаза при ФПН является развитие хронической формы диссеменированного внутрисосудистого
- 19. Патогенез ПН: Реологические нарушения При патологии спиральных артерий плацентарного ложа с их облитерацией, отмечаются тяжелые реологические
- 20. Патогенез ПН: Патология созревания ворсин. Преждевременное, или раннее, созревание плаценты обычно наблюдается в последние 8 -
- 21. Патогенез ПН: Патология созревания ворсин. Наиболее тяжелые формы хронической фетоплацентарной недостаточности встречаются в тех случаях нарушения
- 22. Патогенез ПН: Нарушение перфузии ворсин. Нарушение перфузии ворсин также играет определенную роль в патогенетических механизмах хронической
- 23. Патогенез ПН: Патология плацентарного барьера При фетоплацентарной недостаточности структурными предпосылками для нарушения проницаемости плацентарного барьера являются:
- 24. Патогенез ПН: Эндокринная недостаточность. Начальная фетоплацентарная недостаточность сопровождается снижением уровня только плацентарных гормонов. Более глубокая хроническая
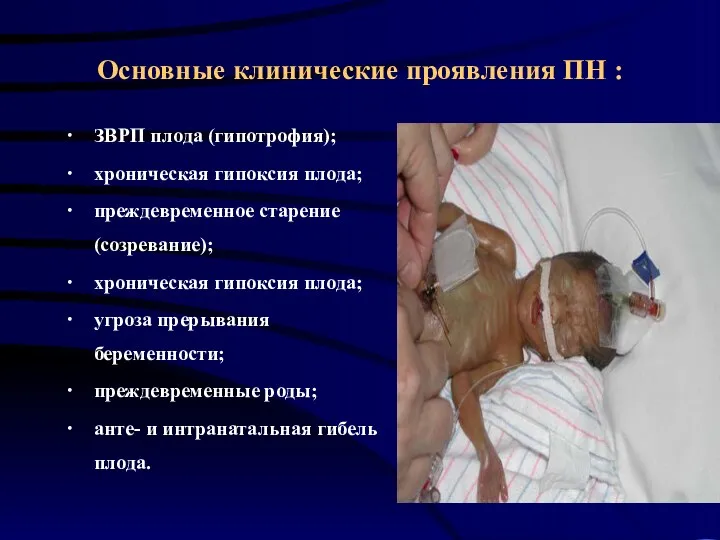
- 25. Основные клинические проявления ПН : ∙ ЗВРП плода (гипотрофия); ∙ хроническая гипоксия плода; ∙ преждевременное старение
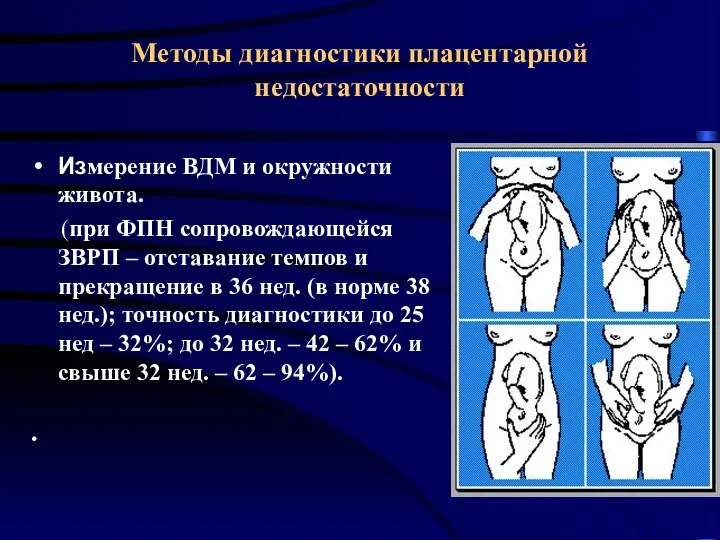
- 26. Методы диагностики плацентарной недостаточности Измерение ВДМ и окружности живота. (при ФПН сопровождающейся ЗВРП – отставание темпов
- 27. Методы диагностики плацентарной недостаточности Измерение прироста массы тела. (в норме за 40 нед. – 10 –12
- 28. Методы диагностики хронической плацентарной недостаточности ∙ Ультразвуковая диагностика. Допплерометрия. ∙ Кардиотокография. ∙ Определение гормонов ФПК. Определение
- 29. Эхография полная информация о функциональном состоянии плода объективная оценка развития плода на протяжении всей беременности диагностика
- 30. Эхография Основные показателями в ультразвуковой фетометрии и диагностики ЗВПР бипариетальный размер головки, средний диаметр живота длина
- 31. Симметричная и ассиметричная формы ЗВРП Эхографическими критериями симметричной формы считается: пропорциональное отставание всех основных ультразвуковых параметров,
- 32. Эхография эхографическим критериям преждевременного созревания плаценты относят обнаружение: II стадии зрелости до 32 недель, III стадии
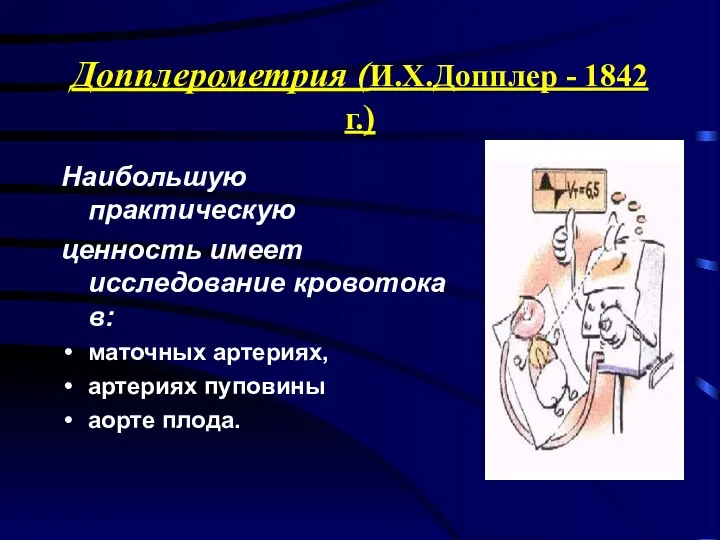
- 33. Допплерометрия (И.Х.Допплер - 1842 г.) Наибольшую практическую ценность имеет исследование кровотока в: маточных артериях, артериях пуповины
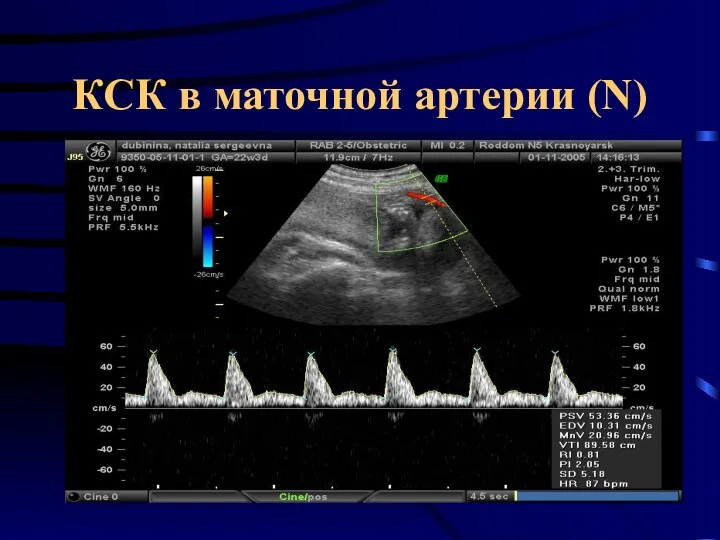
- 34. Допплерометрия Основные качественные показатели ДП: СДО – систоло-диастолическое отношение (СДО = С / D) IR –
- 35. Допплерометрия Артерия пуповины - наиболее доступный сосуд для допплерометрии в акушерской практике. Снижение васкуляризации микрососудов ворсин
- 36. КСК в маточной артерии (N)
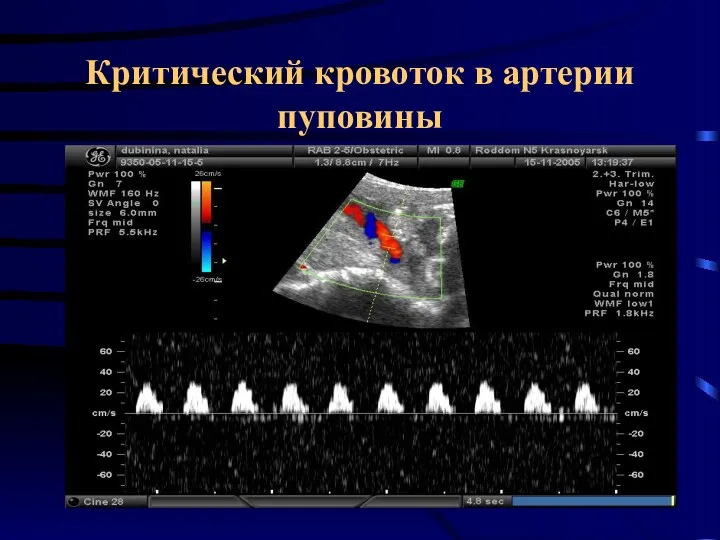
- 37. Критический кровоток в артерии пуповины
- 38. Критический кровоток в артерии пуповины Появление нулевого или реверсного кровотока в аорте плода - более чувствительным
- 39. Критический кровоток “brain sparing effect“-перераспределение крови с преимущественным кровоснабжением жизненно важных органов и в частности головного
- 40. Кардиотокография Перинатальный Комитет Международной федерации акушеров и гинекологов (FIGO) в 1987 году рекомендовал при подозрительных или
- 41. Основные параметры КТГ Осциляции Базальный ритм Вариабильность базального ритма Акцелерации Децелерации НСТ – нестрессовый тест STV
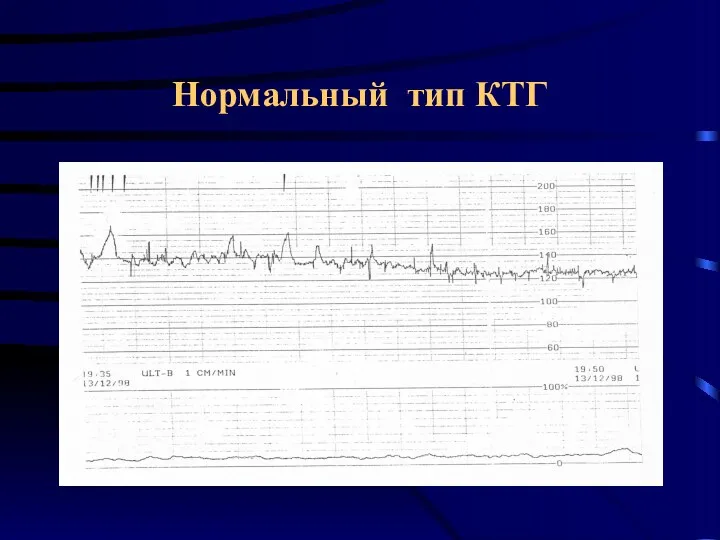
- 42. Нормальный тип КТГ
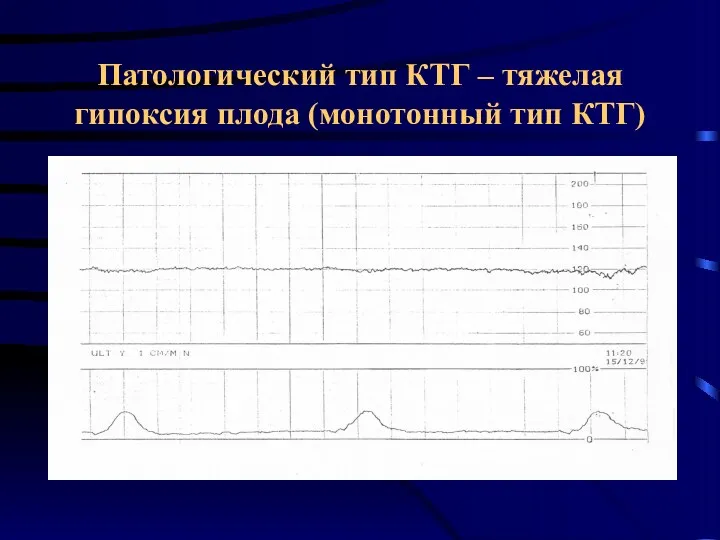
- 43. Патологический тип КТГ – тяжелая гипоксия плода (монотонный тип КТГ)
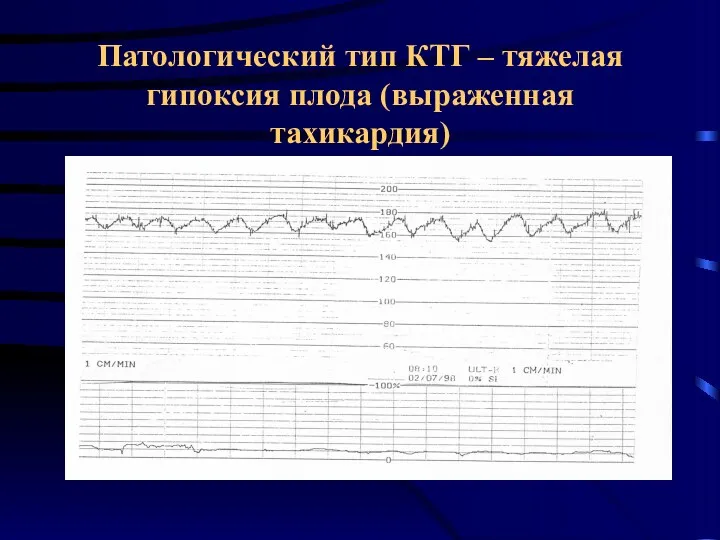
- 44. Патологический тип КТГ – тяжелая гипоксия плода (выраженная тахикардия)
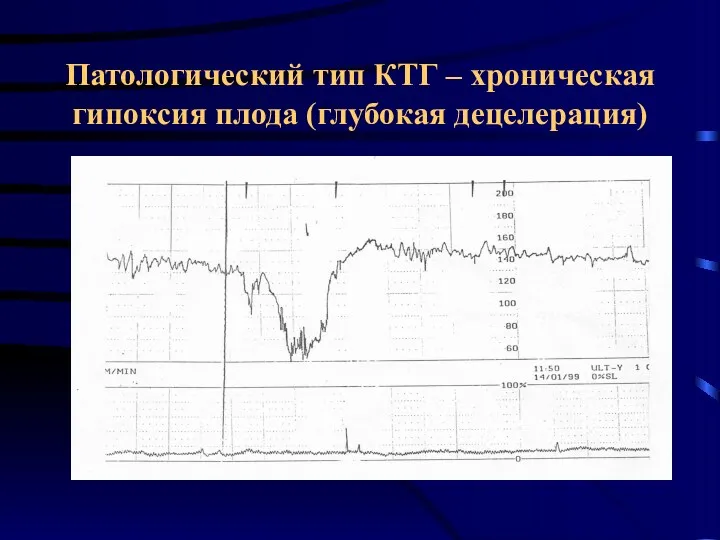
- 45. Патологический тип КТГ – хроническая гипоксия плода (глубокая децелерация)
- 46. Нормальные параметры КТГ ЧСС – 120 – 160 Вариабильность 10 – 25 Акцелерации – 2 и
- 47. Кардиотокография (патологические признаки) Брадикардия ( 180) (исключить инфекцию матери, вызвавшую лихорадку, токолитики, амнионит) Низкая вариабельность ритма
- 48. Заключения и типы КТГ Нормальный тип КТГ (наблюдение в обычном режиме) Сомнительный тип КТГ (динамическое наблюдение
- 49. Лечение хронической плацентарной недостаточности 1. коррекция нарушений маточно-плацентарного кровообращения и микроциркуляции; 2. нормализация сосудистого тонуса и
- 50. ОСНОВНЫЕ СХЕМЫ ЛЕЧЕНИЯ ХПН: Г. М. Савельева с соавт. (1991), в условиях стационара проводить следующий комплекс
- 51. ОСНОВНЫЕ СХЕМЫ ЛЕЧЕНИЯ ХПН: В. Е. Радзинский и П. Я. Смалько (1987, 1993), рекомендуют следующую схему
- 52. Сидорова И.С., Макаров И.О., 2000 г. I. Компенсированные формы ФПН II. Субкомпенсированные формы ФПН III. Декомпенсированные
- 53. Компенсированная форма ФПН Компенсированная форма ФПН
- 54. Субкомпенсированная форма ФПН Субкомпенсированная форма ФПН
- 55. Декомпенсированная форма ФПН Декомпенсированная форма ФПН
- 56. Критическая форма ФПН Критическая форма ФПН
- 57. Литература Основная: 1. Савельева г.М. Акушерство: Акушерство: Учебник для мед. вузов, 2007 2. Айламазян, Э. К..
- 59. Скачать презентацию








































 Когнитивные нарушения: терминология, терапия, профилактика
Когнитивные нарушения: терминология, терапия, профилактика Гепатоспецифические контрастные вещества
Гепатоспецифические контрастные вещества Профессия медсестра
Профессия медсестра История развития хирургии
История развития хирургии Эпидемиологическая модель смертности и ее исторические формы
Эпидемиологическая модель смертности и ее исторические формы Заболевания сердечно-сосудистой системы. Ишемическая болезнь сердца. Сестринский уход при стенокардии
Заболевания сердечно-сосудистой системы. Ишемическая болезнь сердца. Сестринский уход при стенокардии Хирургиядағы ақпаратты компьютерлік технологиялар телемедицинасы
Хирургиядағы ақпаратты компьютерлік технологиялар телемедицинасы Особливості соціальної роботи з дітьми ВІЛ - інфікованими
Особливості соціальної роботи з дітьми ВІЛ - інфікованими Анемии
Анемии Іріңді тендовагинит
Іріңді тендовагинит Баланы және емізетін ананы нутриентті қамтамасыз ету
Баланы және емізетін ананы нутриентті қамтамасыз ету Эндокринология. Акромегалия. (Лекция 7)
Эндокринология. Акромегалия. (Лекция 7) Синдром хронической усталости
Синдром хронической усталости Фармакология антибиотиков. Фармакология противомикробных средств
Фармакология антибиотиков. Фармакология противомикробных средств Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь желудка и двенадцатиперстной кишки Школа ЭКО. Лечение бесплодия
Школа ЭКО. Лечение бесплодия Мониторинг состояния пациента
Мониторинг состояния пациента Патофизиология нервной системы
Патофизиология нервной системы Медикаментозное лечение глаукомы
Медикаментозное лечение глаукомы Биполярные аффективные расстройства, клиника и лечение
Биполярные аффективные расстройства, клиника и лечение Гигиенические требования и нормы на занятиях физической культурой
Гигиенические требования и нормы на занятиях физической культурой Психические нарушения при инфаркте миокарда
Психические нарушения при инфаркте миокарда Тромбозы и тромбоэмболии при беременности
Тромбозы и тромбоэмболии при беременности Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация
Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация Лекарственные средства, влияющие на сердечно-сосудистую систему
Лекарственные средства, влияющие на сердечно-сосудистую систему Жұқпалы емес аурулар эпидемиологиясының өзекті мәселелер
Жұқпалы емес аурулар эпидемиологиясының өзекті мәселелер Атеросклероз. Определение
Атеросклероз. Определение Внутрибольничные инфекции (ВБИ)
Внутрибольничные инфекции (ВБИ)