Слайд 2

гнойная хирургическая инфекция, в том числе и острое гнойное воспаление мягких
тканей у новорожденных, представляет одну из важнейших проблем.
Примерно 50% хирургических коек занято больными гнойными заболеваниями, а в 80% случаев летальный исход связан с гнойными осложнениями.
цель - получить необходимые знания по вопросам диагностики, дифференциальной диагностики и лечения данной патологии.
Слайд 3

Анатомо-физиологические особенности кожи и подкожной клетчатки у новорожденных
Недостаточно развита базальная
мембрана
Подкожная основа состоит в основном из пушистой клетчатки, соединительнотканные перепонки недостаточно развиты (за исключением ладоней и подошв, где не встречается флегмона)
Преобладание насыщенных жирных кислот (пальмитиновой, стеариновой)
Конечный тип кровеносных сосудов
Слайд 4

Необходимо изучить и овладеть следующими знаниями:
1. современные взгляды на этиологию и
патогенез гнойно-воспалительных заболеваний мягких тканей у новорожденных;
2. особенности течения гнойной хирургической инфекции у детей разного возраста;
3. часто встречающееся нозологические формы гнойно-воспалительных заболеваний мягких тканей:
а) некротическая флегмона новорожденных;
б) мастит новорожденных;
в) омфалит;
г) абсцесс и флегмона;
д) фурункулез;
е) псевдофурункулез;
Слайд 5

4. часто встречающиеся нозологические формы гнойно-воспалительных заболеваний костей:
а) острый гематогенный остеомиелит;
б) эпифизарный остеомиелит;
5. общеклинические и
инструментальные методы исследования и их возможности;
6. методы диагностики;
а) общеклинические;
б) лабораторные;
в) рентгенологические;
методы лечения;
8. отдаленные результаты лечения.
Слайд 6

Омфалит
Омфалит – это воспаление пупочной ранки, который возникает в период ее
заживления после отпадения пуповины.
Различают простую, некротическую и флегмонозную формы омфалита.
Возраст: 5-9 дней, у недоношенных 3 – 5 дней
Слайд 7

Факторы риска омфалита
Низкая масса при рождены (<2500 г)
Катетеризация пупочной вены
Роды в асептических условиях
Длительный безводный период
Морфологические изменения пупочного комплекса, что поддерживают омфалит:
неполный мочевой или желточный свищ
Слайд 8
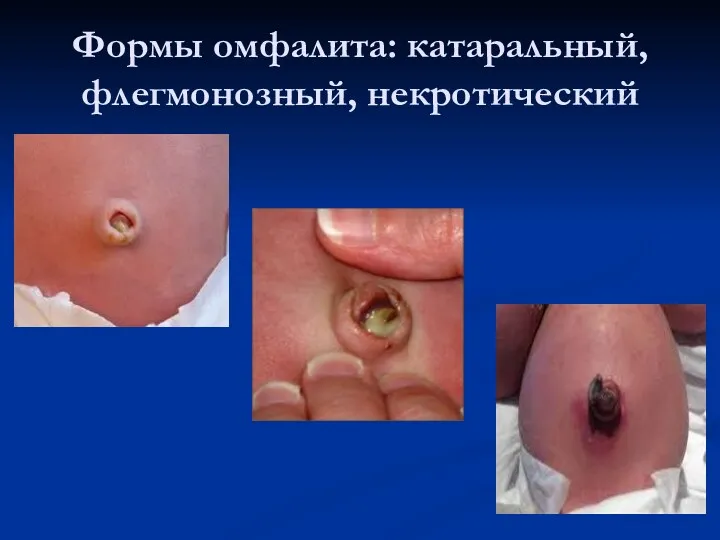
Формы омфалита: катаральный, флегмонозный, некротический
Слайд 9
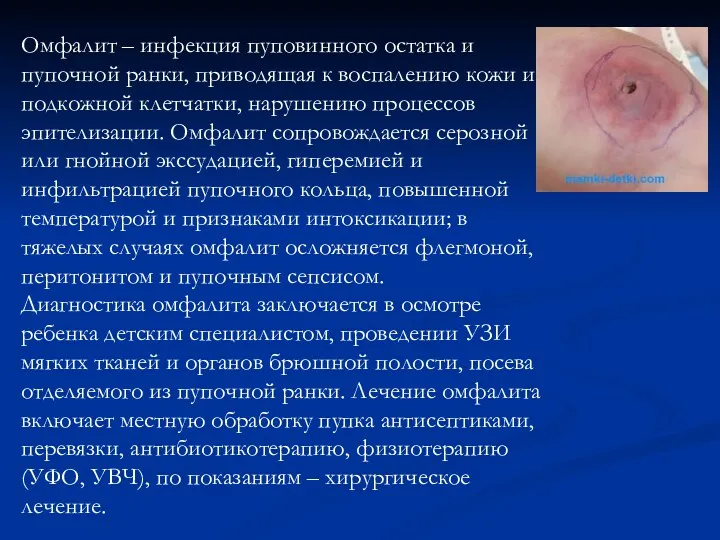
Омфалит – инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению
кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации; в тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом.
Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
Слайд 10

Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую
пупочную ранку. Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии,
фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще
заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически
протекавших родов, внебольничных (в т. ч. домашних) родов, детей с внутриутробными инфекциями, гипоксией,
врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются
стафилококки, стрептококки, примерно в 30% случаев - грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и др.). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей)
Слайд 11

Омфалиты необходимо дифференцировать с:
1. Пороками развития желточного протока
2. Пороками развития
урахуса
Слайд 12
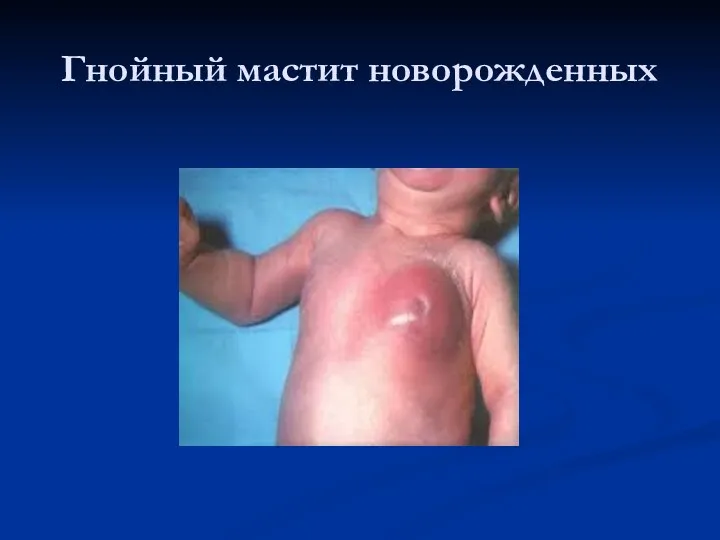
Гнойный мастит новорожденных
Слайд 13
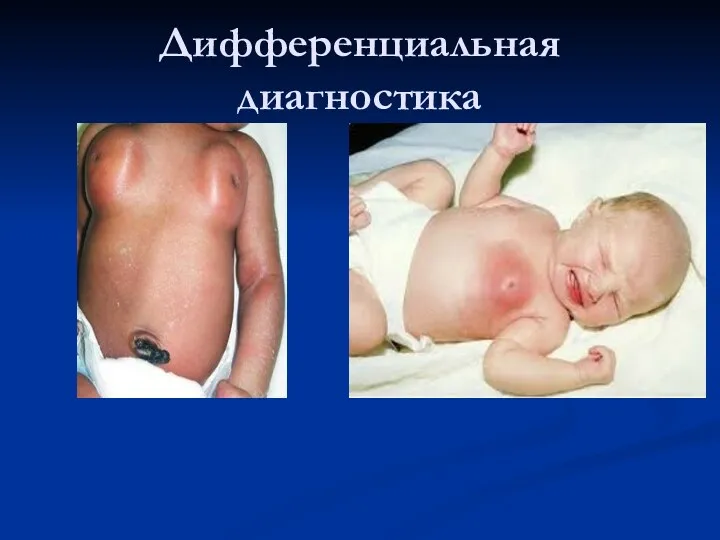
Дифференциальная диагностика
Слайд 14

Лечение
Стадия инфильтрации – консервативное (полуспиртовые компрессы, физиотерапия, антибактериальная терапия).
Стадия абсцедирования- хирургическое
лечение. Разрез радиальный. Повязки с гипертоническим раствором NaCl, затем мазевые повязки. Антибактериальная терапия. Физиотерапия.
Слайд 15

Прогноз для жизни – благоприятный.
При гнойной форме – расплавление
железистой ткани, деформация железы, ассиметрия роста, облитерация протоков, нарушение лактации
Слайд 16
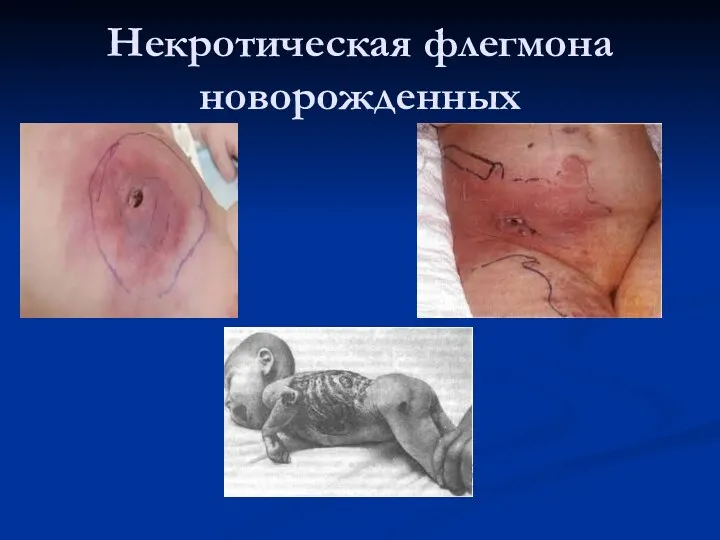
Некротическая флегмона новорожденных
Слайд 17
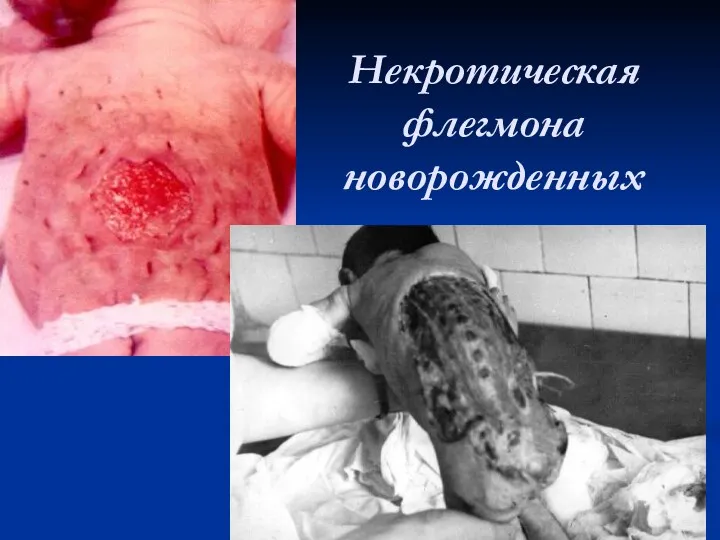
Некротическая флегмона новорожденных
Слайд 18

Общие симптомы:
повышение температуры тела до 38-39° С;
быстрое нарастание интоксикации —
ухудшается общее состояние ребенка,
вялый, отказывается от еды; кожные покровы серые с мраморным оттенком;
частое поверхностное дыхание;
учащенное сердцебиение;
глухие тоны сердца.
Слайд 19

Локально::
участок покраснения и уплотнения с четкими границами, болезненный при пальпации (прощупывании),
кожа над очагом поражения горячая на ощупь, не собирается в складки;
через 8-12 часов пораженный участок увеличивается в 2-3 раза, кожа над ним приобретает синюшный оттенок, появляется отек окружающих тканей;
в центре очага появляется размягчение (на ощупь участок более мягкий, чем по краям);
в некоторых случаях начинается некроз (отмирание) кожи, ее отторжение с образованием обширных раневых дефектов — дно раны серого цвета с остатками омертвевшей ткани, края подрытые, неровные;
Слайд 20

Осложнения и последствия:
Сепсис (заражение крови) — может развиться при запоздалом или
недостаточном лечении.
Профилактика некротической флегмоны новорожденных
Соблюдение правил ухода за новорожденным:
регулярная и своевременная смена пеленок;
использование специальных средств для подмывания и кремов от опрелостей.
Недопущение контакта ребенка первых дней жизни с лицами, страдающими гнойными заболеваниями.
Слайд 21

Типичная локализация некротической флегмоны новорожденных
передняя и боковая поверхности грудной клетки
крестцово-копчиковая область
Слайд 22

Дифференциальный диагноз некротической флегмоны новорожденных
Рожа (другая локализация, четкие контуры участка
гиперемии, что окружены приподнятым кожным валиком, участок пораженной кожи является напряженным, блестящим
Асептический некроз подкожной жировой клетчатки (адипонекроз): возникает в результате сжатия мягких тканей в родовых путях при патологическом ходе родов, клинически и лабораторно не сопровождается местными или общими признаками воспаления
Слайд 23

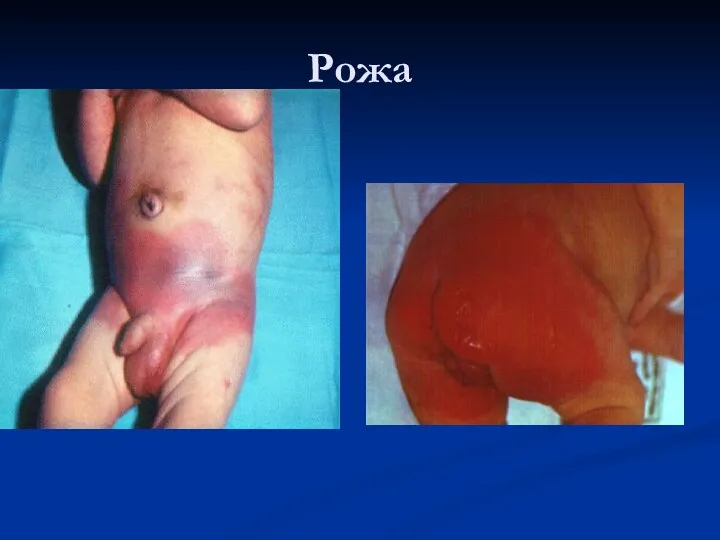
Рожа
Для рожи характерным имеется возникновение в дерме серозного или серозно-геморрагического воспаления,
возбудителем которого в основном является в-гемолитический стрептококк, реже – стафилококк.
При неосложненном течении рожи возбудители содержатся в лимфатических сосудах кожи, а воспаление вызывает их острую окклюзию, которая является основой для формирования стойкого отека и раннего нарушения лимфотока
Слайд 24

Лечение флегмоны новорожденных
Антибактериальные препараты по общим правилам
Посиндромная терапия, которая
включает пассивную иммунотерапию, коррекцию расстройств гомеостаза, регидратацию, при необходимости – респираторная поддержка, коррекция иммунных нарушений
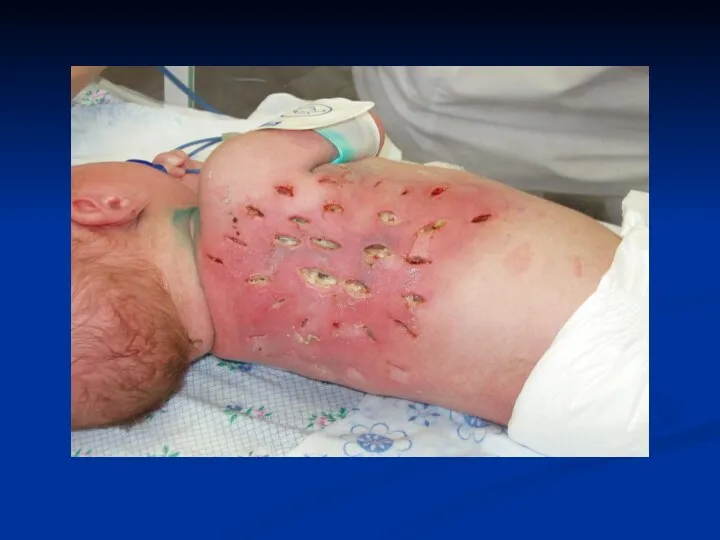
Местное лечение заключается в нанесении множественных разрезов в зоне поражения и на границе со здоровыми тканями
При наличии некрозов проводят некрэктомию, после которой остается раневая поверхность.
Слайд 25
Слайд 26
Слайд 27

Клинические формы рожи
эритематозная
буллезная
флегмонозная
гангренозная
Слайд 28
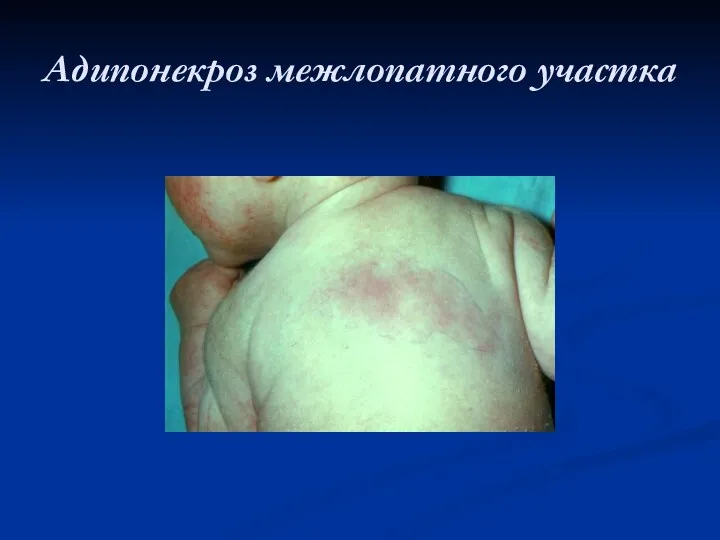
Адипонекроз межлопатного участка
Слайд 29
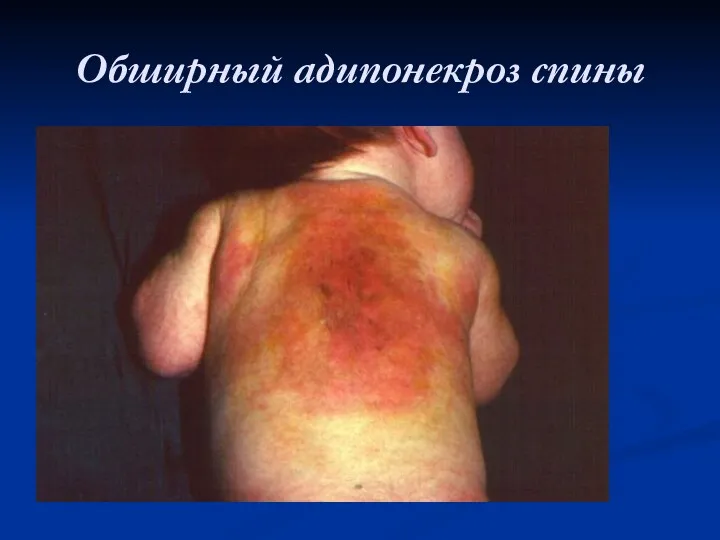
Обширный адипонекроз спины
Слайд 30
Слайд 31
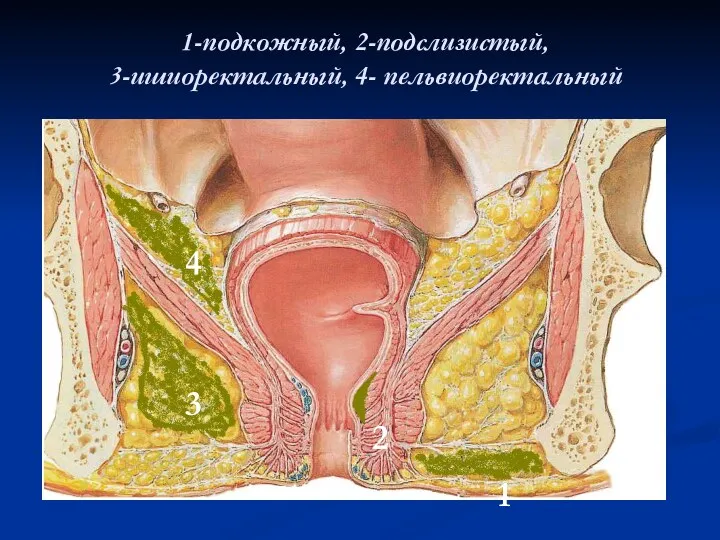
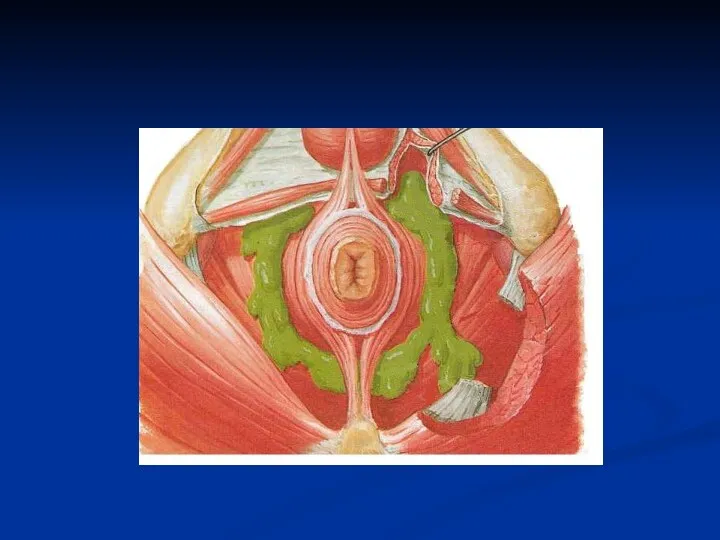
1-подкожный, 2-подслизистый,
3-ишиоректальный, 4- пельвиоректальный
1
2
3
4
Слайд 32
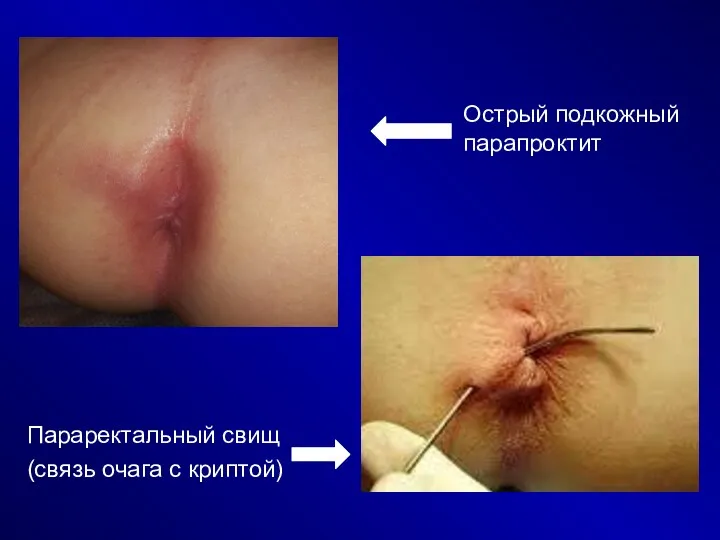
Острый подкожный парапроктит
Параректальный свищ
(связь очага с криптой)
Слайд 33
Слайд 34

Особенности течения острого парапроктита у детей
Очень редко встречается глубокая локализация гнойника
Чаще
(95 – 97%) всего подкожный или подслизистый парапроктит
Ишиоректальная локализация составляет 3 – 5%
Соотношение мальчики : девочки 5 : 1
Внутреннее отверстие очень малого диаметра
Слайд 35

Особенности лечения острого парапроктита у детей
Радиальный разрез, раскрытие, дренирование гнойника
Щадящая ревизия
Слайд 36

Особенности хирургического лечения парапроктита у детей
Используют самые простые оперативные методики (операция
Габриеля);
Не проводится рассекание мышц внешнего сфинктера !!!!!!!
Слайд 37

Заболевания кожи, подкожно-жировой клетчатки, пальцев
Абсцесс
Флегмона
Фурункул и фурункулез
Карбункул
Пиодермия
Рожа
Вросший ноготь
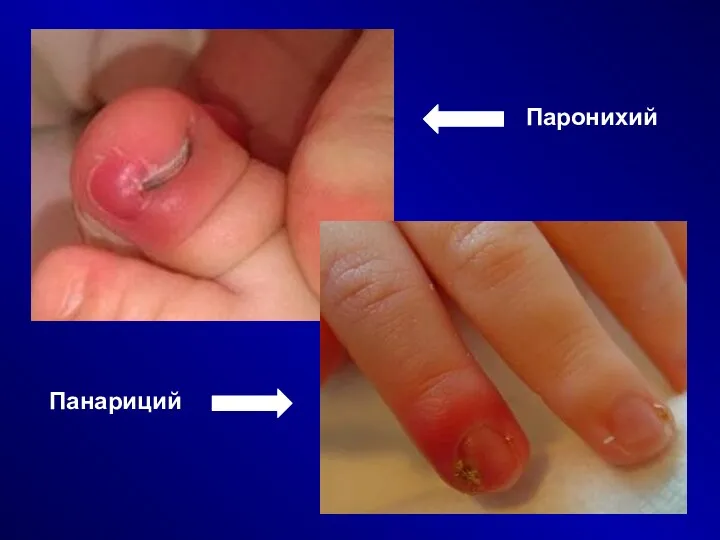
Панариций
Слайд 38
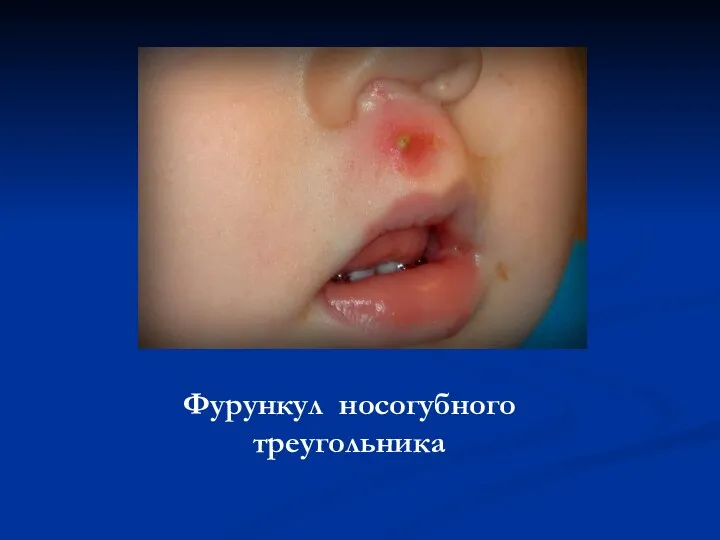
Фурункул носогубного треугольника
Слайд 39
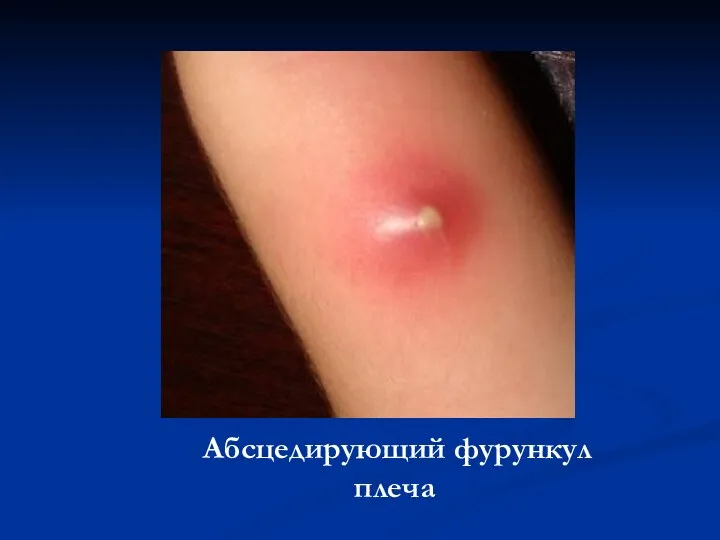
Абсцедирующий фурункул плеча
Слайд 40
Слайд 41

Лимфадениты
Классификация
Стадия инфильтрации (длительность заболевания до 4-5 дней, пальпаторно болезненное, плотной
консистенции опухолевидное образование)
Стадия абсцедирования (длительность заболевания более 5 дней, резко болезненное плотной консистенции опухолевидное образование, возможна флюктуация ).
Слайд 42

Слайд 43
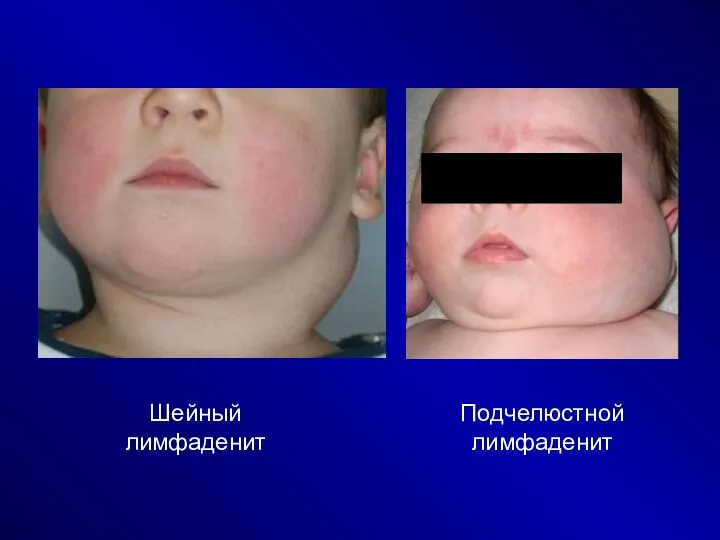
Шейный лимфаденит
Подчелюстной лимфаденит
Слайд 44

Лимфадениты необходимо дифференцировать с онкологическими заболеваниями (ходжкинские и неходжкинские лимфомы).
Слайд 45

Остеомиелит - гнойно-некротическое поражение костного мозга с последующим вовлечением в процесс
других анатомических структур кости. Возникновение гематогенного остеомиелита связано с проникновением микроорганизмов в костный мозг по кровеносному руслу; следовательно, местному воспалению предшествует бактериемия
Слайд 46
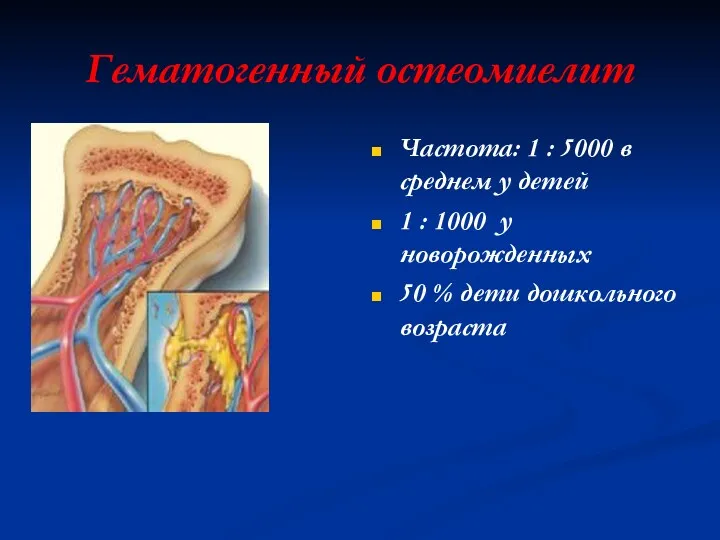
Гематогенный остеомиелит
Частота: 1 : 5000 в среднем у детей
1 : 1000
у новорожденных
50 % дети дошкольного возраста
Слайд 47
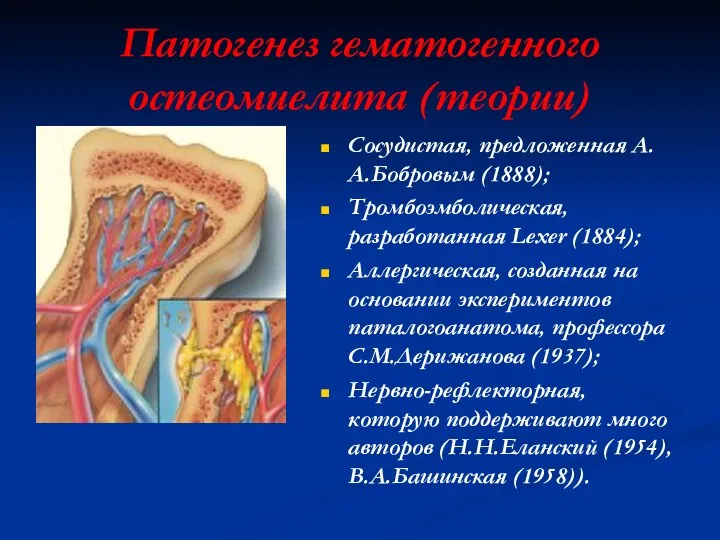
Патогенез гематогенного остеомиелита (теории)
Сосудистая, предложенная А.А.Бобровым (1888);
Тромбоэмболическая, разработанная Lexer (1884);
Аллергическая, созданная
на основании экспериментов паталогоанатома, профессора С.М.Дерижанова (1937);
Нервно-рефлекторная, которую поддерживают много авторов (Н.Н.Еланский (1954), В.А.Башинская (1958)).
Слайд 48
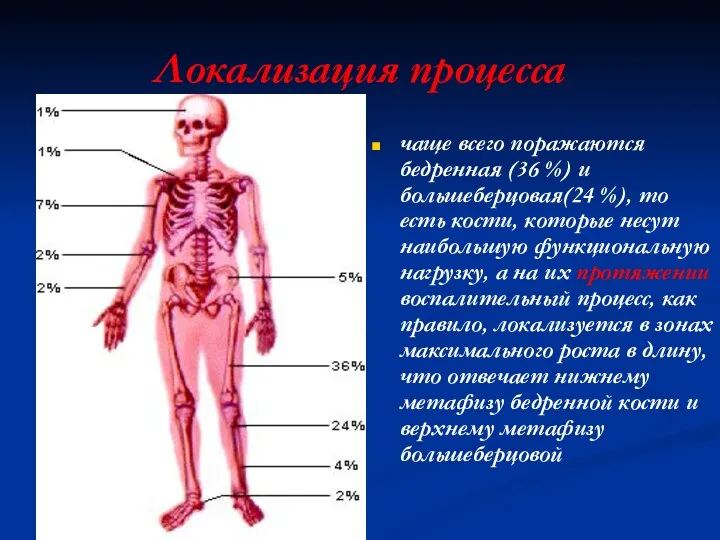
Локализация процесса
чаще всего поражаются бедренная (36 %) и большеберцовая(24 %),
то есть кости, которые несут наибольшую функциональную нагрузку, а на их протяжении воспалительный процесс, как правило, локализуется в зонах максимального роста в длину, что отвечает нижнему метафизу бедренной кости и верхнему метафизу большеберцовой
Слайд 49

Этиопатогенез
Сосудистый фактор – связан с анатомо-физиологическими особенностями кровоснабжения костей у
детей.
Эпифиз, метафиз и диафиз имеют отдельную систему сосудов. Сосуды ростковой зоны заканчиваются слепо.
Фактор сенсибилизации организма предшествующими бактериальными инфекциями.
Слайд 50

Наличие скрытого или дремлющего очага инфекции (гнойно-воспалительные заболевания мягких тканей, кариозные
зубы, перенесенная ангина).
Нервно-рефлекторный фактор – нарушение кровообращения в результате спазма сосудов.
Снижение иммунного статуса.
Слайд 51

Провоцирующий фактор
Травма
Переохлаждение
Переутомление
Слайд 52

Согласно классификации Т.Б.Краснобаева (в 1925 г.) выделяют
три основные формы ОГО:
токсичная,
или адинамическая;
септико-пиемическая;
местно-очаговая.
Слайд 53

Острым гематогенным остеомиелитом заболевают преимущественно дети старше 5 лет. Мальчики заболевают
в 2 - 3 раза чаще. Поражаются в основном активные в росте длинные трубчатые кости (более 70%).
Различают острую и хроническую стадии остеомиелита, а также атипичные его формы.
Слайд 54

Варианты ГГО,
выделенные С.Я.Долецким и соавт. (1979)
Обрывной вариант заканчивается выздоровлением
больного в первые 2 – 3 месяца от начала заболевания;
Затяжной вариант также завершается выздоровлением больного, но нуждается в длительном лечении (до 6 – 8 месяцев);
Молниеносный вариант, заканчивается летально;
Хронический вариант характеризуется формированием секвестров, свищей, нарушением функции пораженного органа и периодическими обострениями.
Слайд 55

Стадии по Cierny-Mader
(Анатомические типы)
Стадия 1: медулярный остеомиелит
Стадия 2: поверхностный
остеомиелит
Стадия 3: локализованный остеомиелит
Стадия 4: диффузный остеомиелит
Слайд 56

Стадия развития остеомиелита
Интрамедуллярная.
Экстрамедуллярная стадия.
Слайд 57
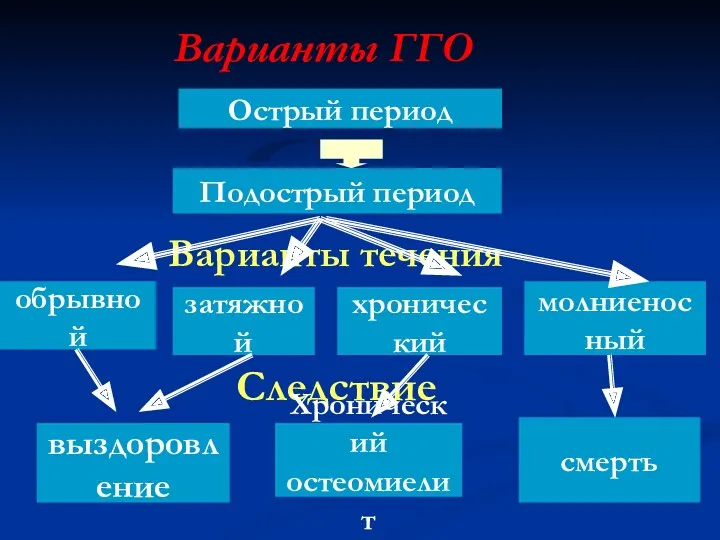
Варианты ГГО
Острый период
Подострый период
Варианты течения
обрывной
затяжной
хронический
молниеносный
Следствие
выздоровление
Хронический
остеомиелит
смерть
Слайд 58

Последовательность обследования пациента с подозрением на ГГО
В теплом помещении ребенка необходимо
раздеть и провести общий обзор тела
Если возможно, предлагают ребенку выполнить активные движения конечностей.
Осторожные пассивные движения в суставах
Пальпация (сначала поверхностная, а при необходимости – глубокая) по всей длине конечности
Перкуссия кости (перпендикулярно к ее оси, а также в направлении длинной оси)
Измерение объема симметричных участков обеих конечностей, которое целесообразно повторять в динамике.
Слайд 59

Дополнительные методы обследования
Обзорная рентгенография
Диагностическая пункция кости
Измерение внутрикостного давления
Ультразвуковая
эхолокация костей
Дистанционная термография (тепловидение)
Лабораторные методы диагностики (специфических изменений не выявляют)
Слайд 60

Диагноз ОГО требует 2 из
4-х критериев
Гной при аспирации
Положительная культура из
кости или крови
Классические клинические признаки ОГО
Типичные рентгенологические изменения
Слайд 61
Слайд 62

Слайд 63
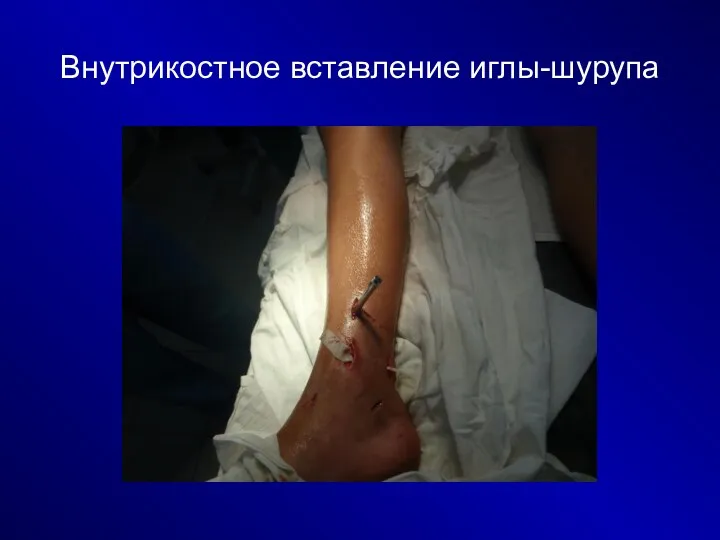
Внутрикостное вставление иглы-шурупа
Слайд 64
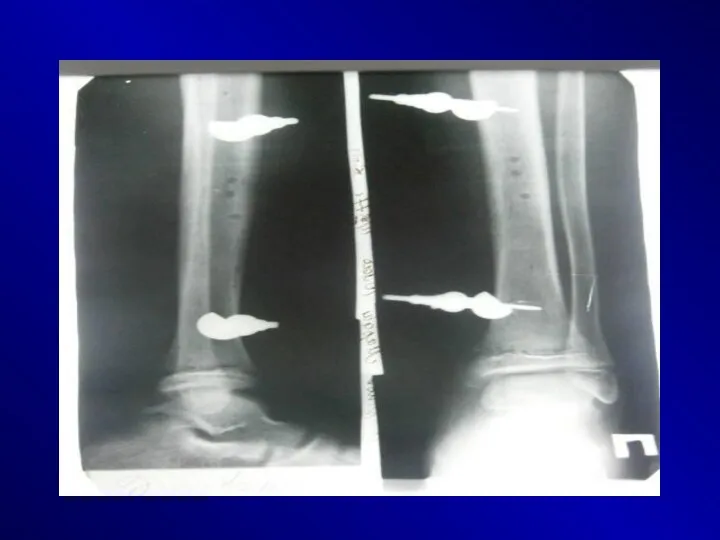
Слайд 65

Основные причины диагностических ошибок при ОГО у детей:
Атипичный ход заболевания
и отсутствие патогномонических симптомов;
Осложненный контакт с ребенком раннего возраста;
Низкая настороженность относительно ОГО у участковых педиатров и их недостаточная осведомленность относительно клинических возможностей рентгенографии;
Недостаточное использование педиатрами консультативной помощи хирургов.
Слайд 66

Лечение ГГО
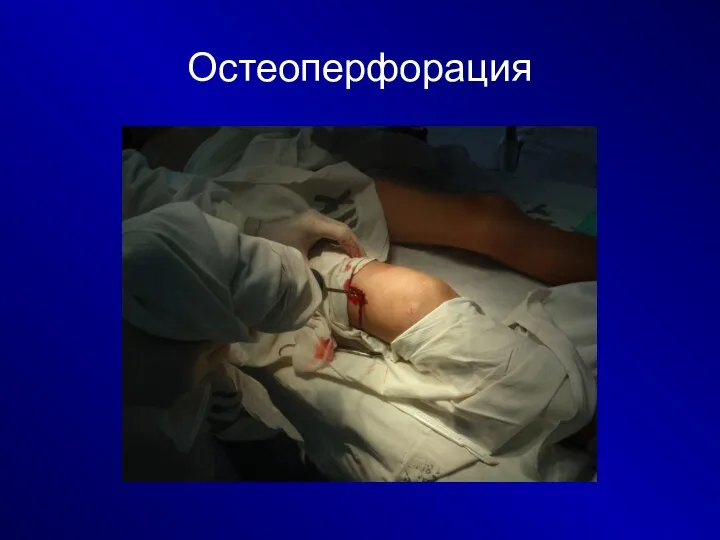
Ранняя остеоперфорация (в первые часы заболевания)
дренирование мягких тканей
адекватная
общая терапия (антибактериальная, инфузионная терапия, пассивная иммунотерапия, посиндромная терапия)
Рациональная иммобилизация
Слайд 67

Осложнения острого гематогенного остеомиеліта
Патологические переломы, нередко со смещением
При метаэпифизарной локализации
- разрушение росткового хряща, что приводит к укорачиванию конечности
При метадиафизарной локализации раздражения ростковой зоны - ускорение роста и искривление конечности
Разрушение сустава при ептфизарном поражении может обусловить его анкилоз
При локализации процесса в бедренном суставе –патологический вывих бедра
Слайд 68
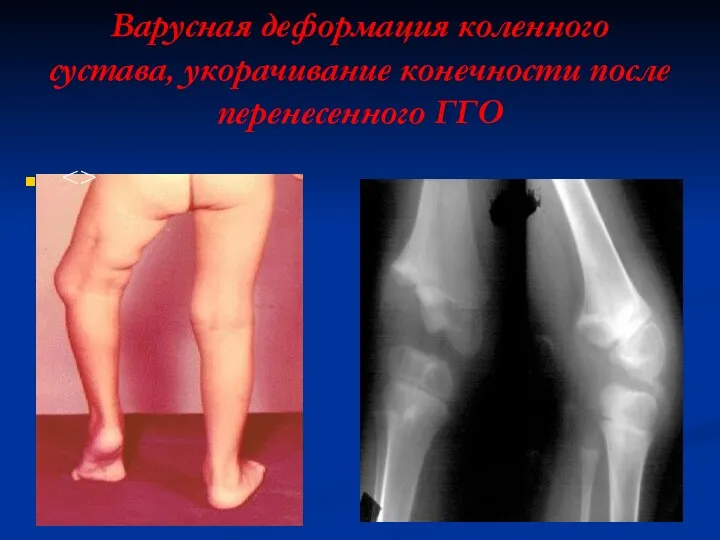
Варусная деформация коленного сустава, укорачивание конечности после перенесенного ГГО
<>
Слайд 69

Классификация хронического гематогенного остеомиелита (ХГО)
Вторичный ХГО (после перенесенного ОГО).
Атипичные формы ХГО
(первичный ХГО):
Первично хронический внутрикостный абсцесс с вялым течением (абсцесс Броди).
Альбуминозный остеомиелит (остеомиелит Олье).
Антибиотический остеомиелит (остеомиелит Попкирова).
Склерозирующий остеомиелит (остеомиелит Гарре).
Слайд 70

Признаки перехода острого гематогенного остеомилита в хроническую форму
Если лечение острого гематогенного
остеомиелита является неэффективным в течение 4 – 6-ти месяцев
продолжаются периодические обострения, формируются свищи с гнойными выделениями
на рентгенограммах выявляют секвестры
Слайд 71

Особенности острого гематогенного остеомиелита у детей первых месяцев жизни
Репаративные процессы хорошо
выражены, поэтому образование секвестров и переход заболевания в хроническую форму не является характерным.
Эпифизарный остеомиелит опасен поражением метаэпифизарной ростковой зоны, что приводит к нарушению роста и деформации конечности.
поражает, как правило, эпифизы длинных костей („эпифизарный остеомиелит”)
сопровождается артритом
Возможные множественные локализации
Слайд 72
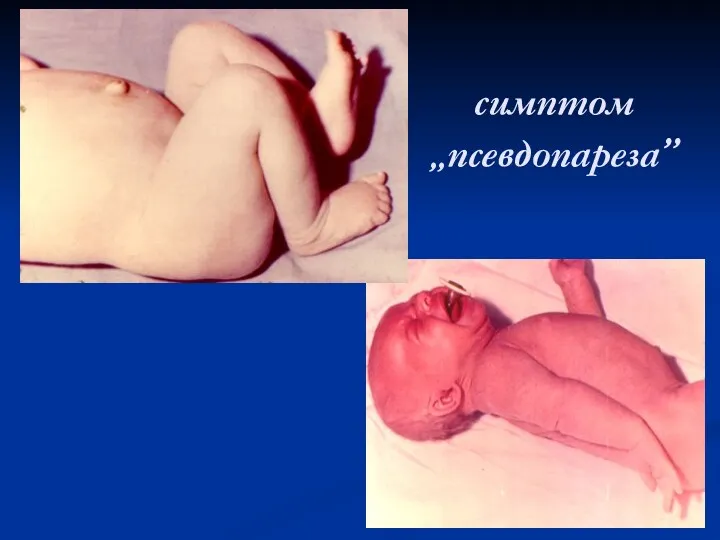
Слайд 73

Клиника ОГО эпифизарной локализации
Боль постоянного характера,усиливающаяся при движениях.
Признаки гнойной
интоксикации повышение температуры).
Местные симптомы
Локализация воспаления в эпифизе (в 50-60% случаев) приводит к раннему появлению признаков артрита (припухлости сустава, инфильтрации параартикулярных тканей, затем флюктуации).
Слайд 74

Общие проявления эпифизарного ОГО
- отказ от груди у 72% детей,
- гипертермия - у 40%,
- диспепсия, рвота - у 21 %, судороги - у 12%.
Слайд 75

В ранней диагностике ОГО у детей младшего возраста успешно используется
ультразвуковая эхолокация костей (Осипов Л.В., 1999, Merrino Arribas J. et al., 2001).
Сравнительная УЗИ суставов здоровой и больной конечностей у маленьких пациентов позволяет выявить следующие изменения:
- скопление жидкостного компонента в полости сустава;
- отек мягких тканей в области поражения;
- уплотнение и утолщение суставной капсулы на 0,15-0,2 мм по сравнению с контрлатеральной стороной;
- утолщение надкостницы на 0,3 мм по сравнению со здоровой стороной, появление неровности ее контура.
Слайд 76
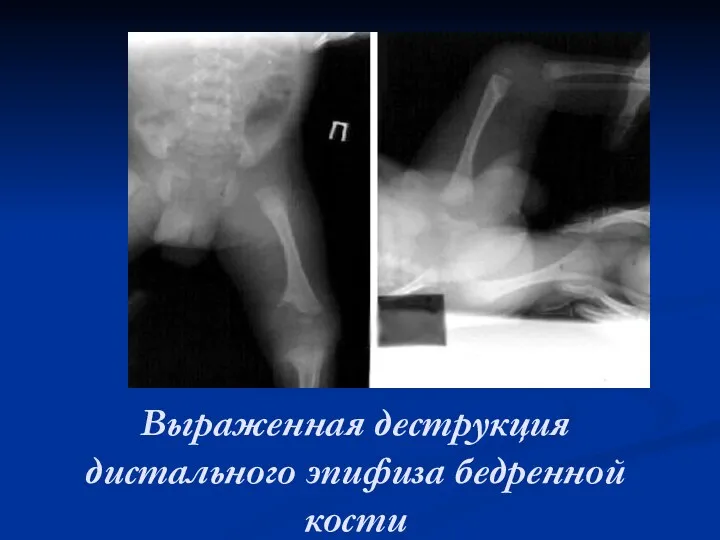
Выраженная деструкция дистального эпифиза бедренной кости
Слайд 77
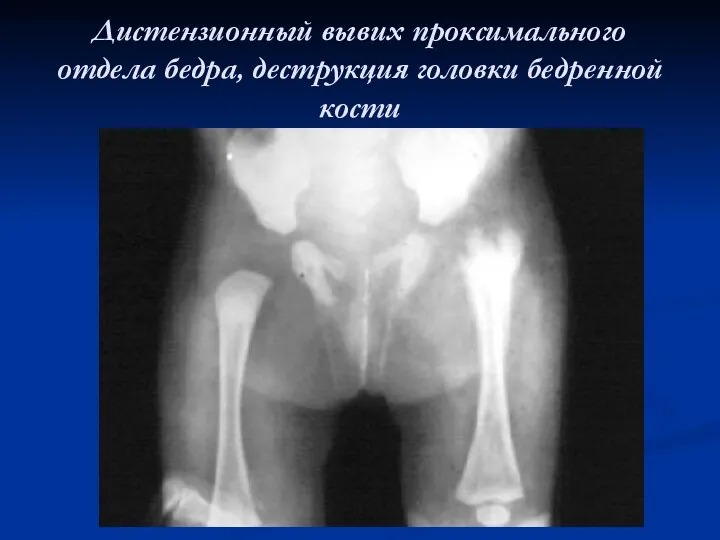
Дистензионный вывих проксимального отдела бедра, деструкция головки бедренной кости
Слайд 78
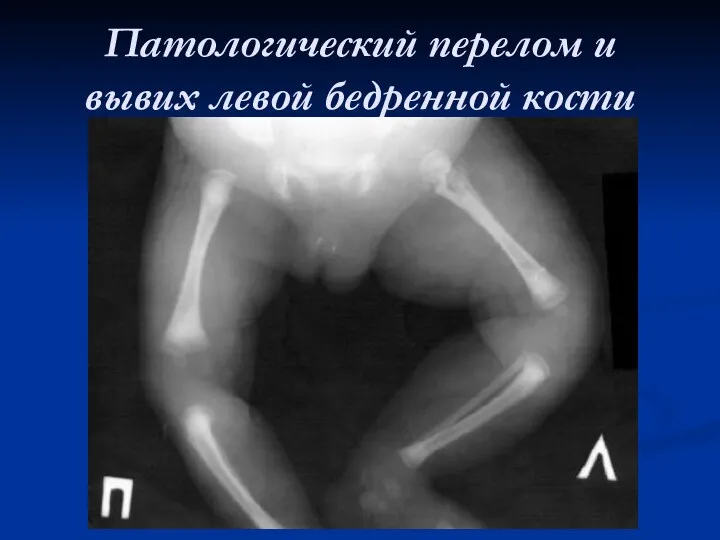
Патологический перелом и вывих левой бедренной кости
Слайд 79
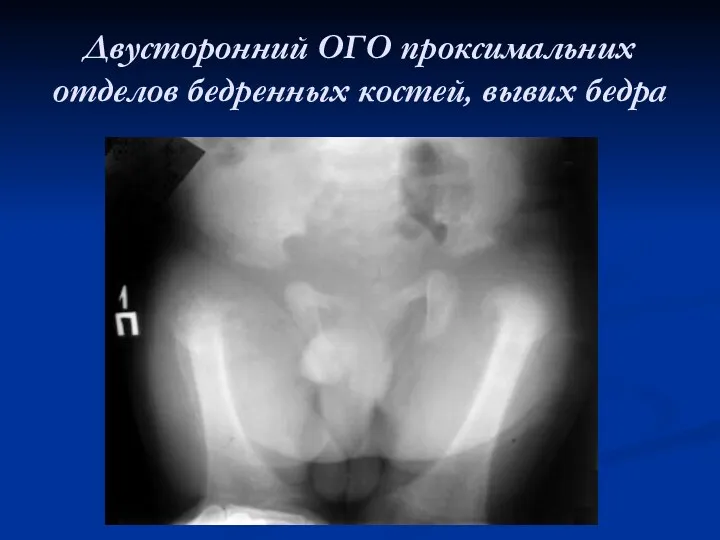
Двусторонний ОГО проксимальних отделов бедренных костей, вывих бедра
Слайд 80

Особенности лечебной тактики при остеомиелите новорожденных
Общая терапия - согласно принципам лечения
хирургического сепсиса с учетом возраста ребенка.
Иммобилизацию нижней конечности осуществляют с помощью вытяжения по Шеде, верхней конечности – повязкой Дезо, срок 3 -4 недели.
Хирургические манипуляции в участке ростковой зоны и гипсовые лангеты у новорожденных не применяют!!!!!!
При наличии клиники артрита проводят пункции полости сустава со следующим введением антибактериальных препаратов.
Слайд 81
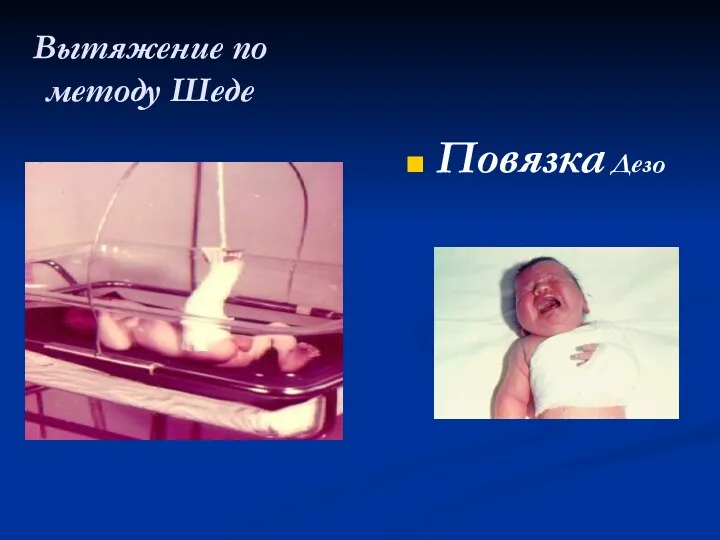
Вытяжение по методу Шеде
Повязка Дезо
Слайд 82

















































































 Физиология периода новорожденности
Физиология периода новорожденности Болезни прорезывания зубов. Дистопия, ретенция
Болезни прорезывания зубов. Дистопия, ретенция Вещества, влияющие на сосудистый тонус
Вещества, влияющие на сосудистый тонус Лікарські речовини, які діють на Н-холінорецептори (гангліонарні засоби)
Лікарські речовини, які діють на Н-холінорецептори (гангліонарні засоби) Внутриутробное воспитание малыша
Внутриутробное воспитание малыша Нагноительные заболевания легких. Заболевания плевры
Нагноительные заболевания легких. Заболевания плевры Anthelmintic, antiprotozoal and antisyphilitic drugs
Anthelmintic, antiprotozoal and antisyphilitic drugs Паразитические черви
Паразитические черви Панкреатит
Панкреатит Diabetes Anterior hypophysis Diabetes insipidus
Diabetes Anterior hypophysis Diabetes insipidus Педагог-психолог қызметіндегі арттерапияның рөлі
Педагог-психолог қызметіндегі арттерапияның рөлі Инфекционно-токсический шок. Критические состояния и факторы риска их развития у инфекционных больных
Инфекционно-токсический шок. Критические состояния и факторы риска их развития у инфекционных больных Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография (МРТ) Миелолейкоз. Этиологиясы, патогенезі
Миелолейкоз. Этиологиясы, патогенезі Бронхоэктатическая болезнь
Бронхоэктатическая болезнь Бронхиальная астма
Бронхиальная астма Нарушение ритма сердечной деятельности
Нарушение ритма сердечной деятельности Псевдофакичный КМО (Синдром Ирвина-Гасса)
Псевдофакичный КМО (Синдром Ирвина-Гасса) Профессия - врач-хирург
Профессия - врач-хирург Продукты пчеловодства в лечебных целях
Продукты пчеловодства в лечебных целях Корь
Корь Гипертонический криз
Гипертонический криз Steal-синдром
Steal-синдром Современные исследованя органов зрения.Биомикроскопия. Эхоофтальмография .ФАГ. ОСТ. КТ. МРТ и их клинические особенности
Современные исследованя органов зрения.Биомикроскопия. Эхоофтальмография .ФАГ. ОСТ. КТ. МРТ и их клинические особенности Сахарный диабет I типа
Сахарный диабет I типа Хирургический инструментарий
Хирургический инструментарий Эмболия околоплодными водами
Эмболия околоплодными водами Рациональное питание
Рациональное питание