Содержание
- 2. Хронический бронхит Хронический бронхит – диффузное прогрессирующее поражение бронхиального дерева, обусловленное длительным раздражением и воспалением воздухоносных
- 3. Хронический бронхит характеризуется перестройкой секреторного аппарата слизистой оболочки с количественными и качественными изменениями бронхиального секрета с
- 4. Чаще болеют мужчины Формируется заболевание в 20-40 лет Заболевание длительно протекает латентно, максимум проявлений приходится на
- 5. факторы риска хронического бронхита www.goldcopd.org
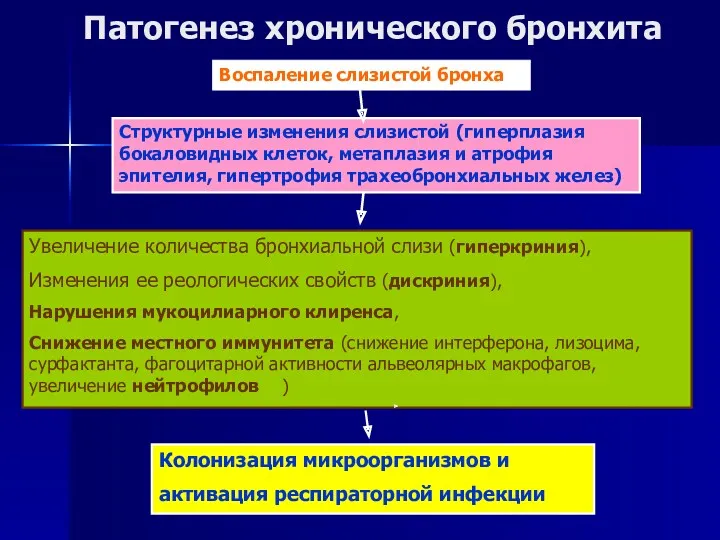
- 6. Патогенез хронического бронхита Структурные изменения слизистой (гиперплазия бокаловидных клеток, метаплазия и атрофия эпителия, гипертрофия трахеобронхиальных желез)
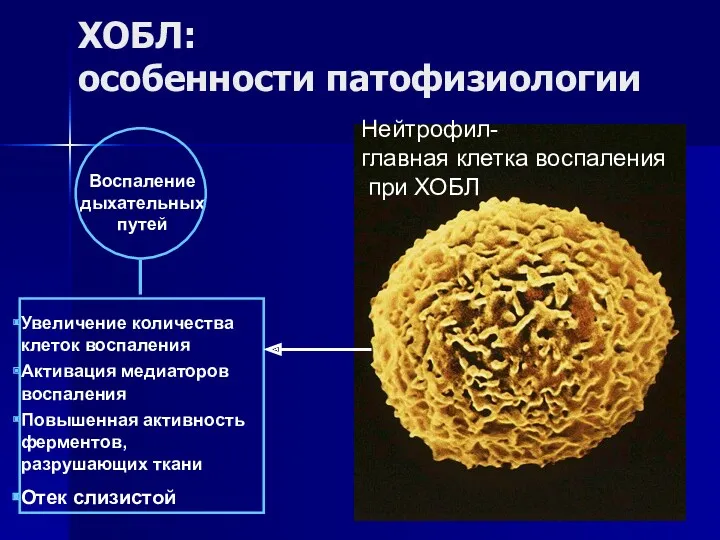
- 7. Ключевой момент патогенеза – развитие хронического воспаления, морфологическим маркером которого являются НЕЙТРОФИЛЫ (в мокроте)
- 8. Механизмы бронхиальной обструкции ОБРАТИМЫЕ Бронхоспазм Воспалительный отек слизистой бронха Обтурация дых. путей слизью НЕОБРАТИМЫЕ Склеротические изменения
- 9. Классификация хронического бронхита По функциональной характеристике (с учетом наличия одышки, показателей ОФВ1): 1.Необструктивный 2.Обструктивный По клинико
- 10. Хронический бронхит (механизм развития) Необструктивный Поражаются центральные дыхательные пути Бронхиальная обструкция обратима Обструктивный Поражаются периферические дыхательные
- 11. Клиника хронического необструктивного бронхита Кашель (утренний с небольшим количеством мокроты; при обострениях слизисто–гнойная и гнойная мокрота,
- 12. Принципы лечения необструктивного бронхита Устранение факторов риска, прекращение курения При обострении – антибиотики, муколитики, бронхолитики
- 13. Хронический обструктивный бронхит Имеет неблагоприятный прогноз в связи с прогрессированием одышки, симптомов дыхательной недостаточности, эмфиземы легких
- 14. ХОБЛ: определение ХОБЛ - заболевание, характеризующееся не полностью обратимым ограничением воздушного потока (бронхиальной обструкцией), которое, как
- 15. ХОБЛ: распространенность в мире Распространенность ХОБЛ в мире составляет ~1% населения, а у лиц старше 40
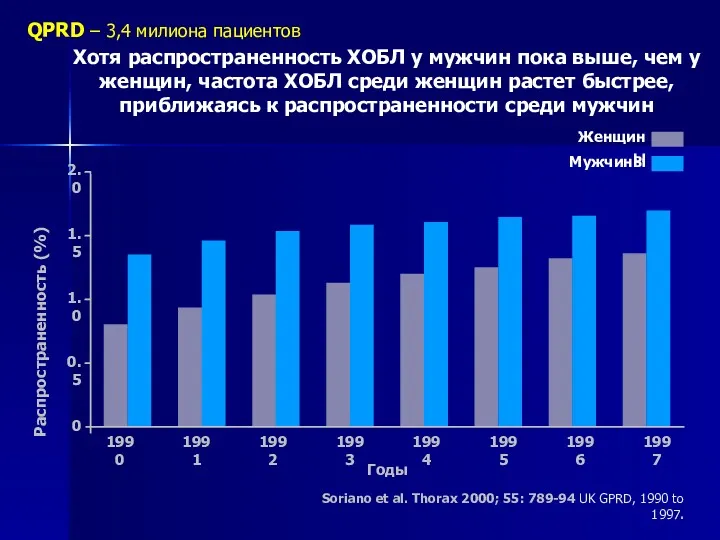
- 16. Хотя распространенность ХОБЛ у мужчин пока выше, чем у женщин, частота ХОБЛ среди женщин растет быстрее,
- 17. Факты о здоровье женщин в России 19% женщин подвержены вредной привычке курения. Согласно прогнозу, через некоторое
- 18. ХОБЛ: смертность В 1990-е гг. ХОБЛ занимала 5-е место среди причин смерти во всем мире и
- 19. Причины и механизмы развития и прогрессирования ХОБЛ
- 20. ХОБЛ: роль курения Начало XX в. Главной причиной ХОБЛ является курение. 2006 г. – в мире
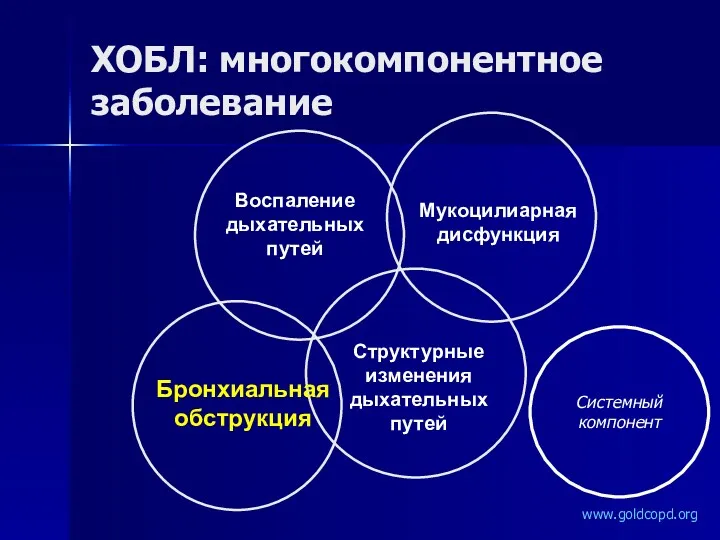
- 21. ХОБЛ: многокомпонентное заболевание Воспаление дыхательных путей Мукоцилиарная дисфункция Бронхиальная обструкция Структурные изменения дыхательных путей Системный компонент
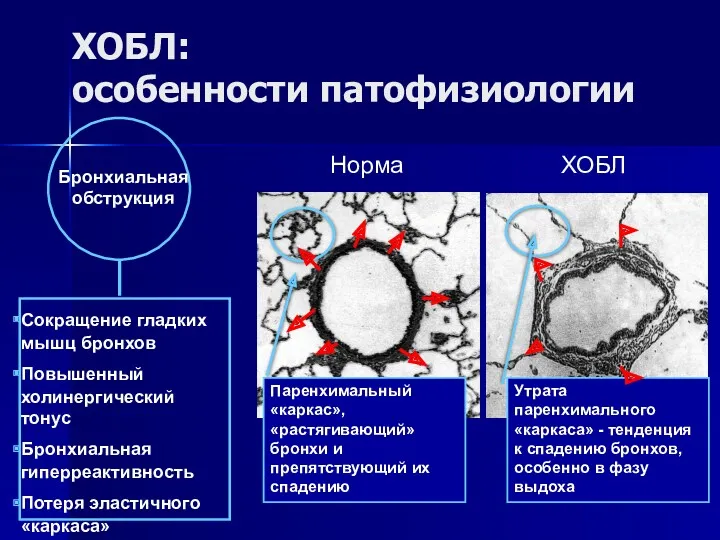
- 22. ХОБЛ: особенности патофизиологии Бронхиальная обструкция Сокращение гладких мышц бронхов Повышенный холинергический тонус Бронхиальная гиперреактивность Потеря эластичного
- 23. Воспаление дыхательных путей Увеличение количества клеток воспаления Активация медиаторов воспаления Повышенная активность ферментов, разрушающих ткани Отек
- 24. ХОБЛ: особенности патофизиологии Структурные изменения дыхательных путей Разрушение альвеол Утолщение эпителиального слоя Гипертрофия желез Изменения бокаловидных
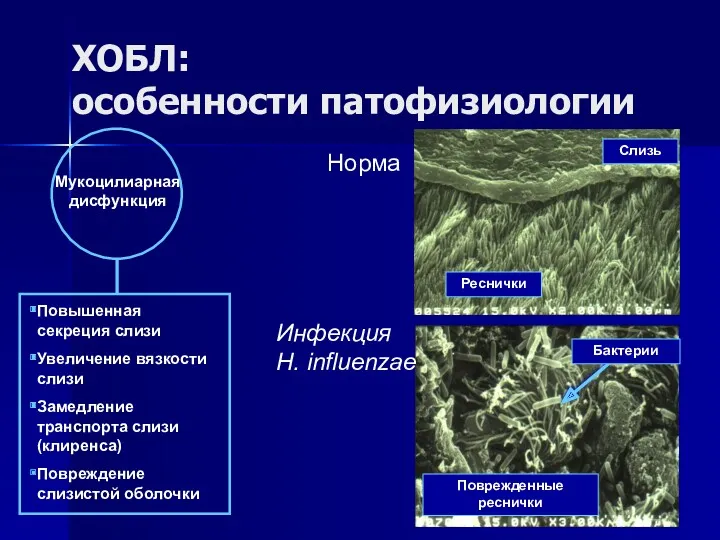
- 25. ХОБЛ: особенности патофизиологии Мукоцилиарная дисфункция Повышенная секреция слизи Увеличение вязкости слизи Замедление транспорта слизи (клиренса) Повреждение
- 26. ХОБЛ: особенности патофизиологии Системный компонент Нарушение функции скелетных мышц (в том числе дыхательной мускулатуры Снижение мышечной
- 27. www.goldcopd.org ХОБЛ
- 28. ХОБЛ: объективное обследование Центральный цианоз Бочкообразная грудная клетка с расширенными межреберьями Участие в акте дыхания вспомогательных
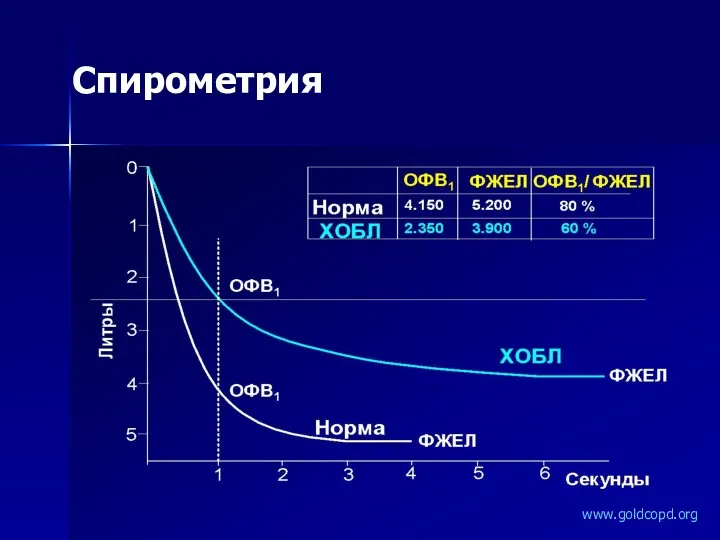
- 29. СПИРОМЕТРИЯ è Для подтверждения диагноза и определения степени тяжести заболевания необходимо проведение спирометрии www.goldcopd.org ХОБЛ
- 30. Спирометрия Оценка обратимости бронхиальной обструкции Рентгенография органов грудной клетки (для исключения других заболеваний дыхательной системы) Анализ
- 31. Спирометрия www.goldcopd.org
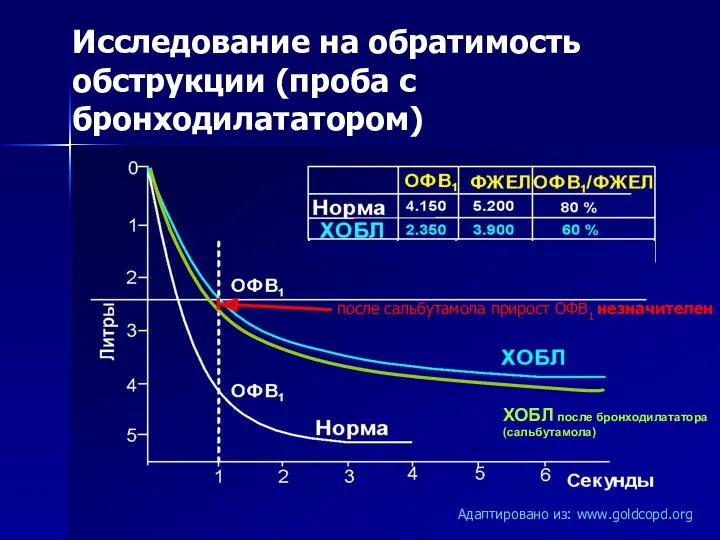
- 32. Исследование на обратимость обструкции (проба с бронходилататором) Адаптировано из: www.goldcopd.org после сальбутамола прирост ОФВ1 незначителен ХОБЛ
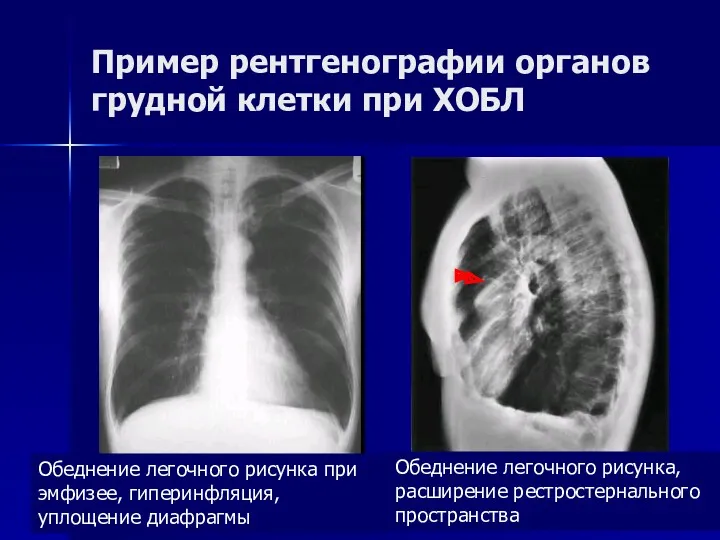
- 33. Пример рентгенографии органов грудной клетки при ХОБЛ Обеднение легочного рисунка при эмфизее, гиперинфляция, уплощение диафрагмы Обеднение
- 34. Оценка степени тяжести ХОБЛ Степень тяжести ХОБЛ зависит от: выраженности симптомов степени тяжести спирометрических нарушений наличия
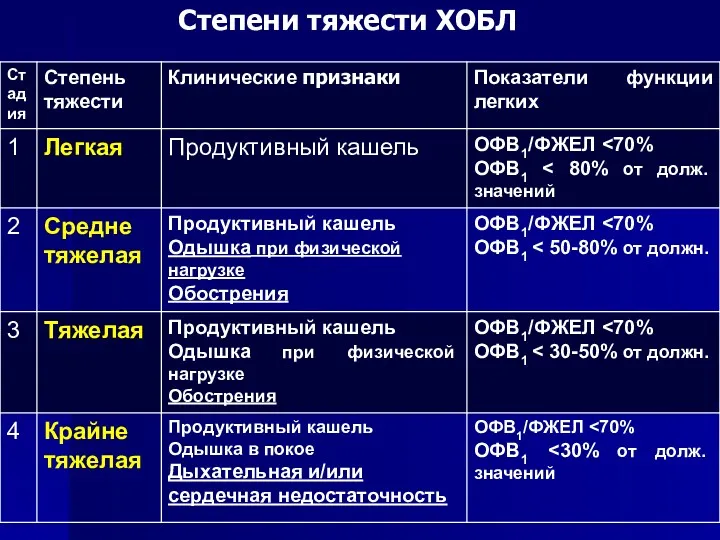
- 35. Степени тяжести ХОБЛ
- 36. Цели лечения ХОБЛ Облегчение симптомов Профилактика и лечение обострений Улучшение качества жизни Повышение толерантности к физической
- 37. Лечение ХОБЛ Медикаментозное Немедикаментозное
- 38. Немедикаментозное лечение ХОБЛ Устранение факторов риска отказ от курения !!! борьба с вредными факторами среды на
- 39. Устранение факторов риска Прекращение курения Прекращение курения является самым эффективным мероприятием, позволяющим снизить риск развития и
- 40. Постоянная кислородотерапия При тяжелой хронической дыхательной недостаточности постоянная кислородотерапия (>15 часов в сутки) способствует увеличению выживаемости
- 41. Медикаментозное лечение ХОБЛ Лечение стабильной ХОБЛ Лечение обострения ХОБЛ
- 42. Амбулаторное лечение обострения ХОБЛ Бронходилататоры короткого действия (беродуал, сальбутамол, атровент) длительного действия (спирива, формотерол) Кортикостероиды Антибиотики
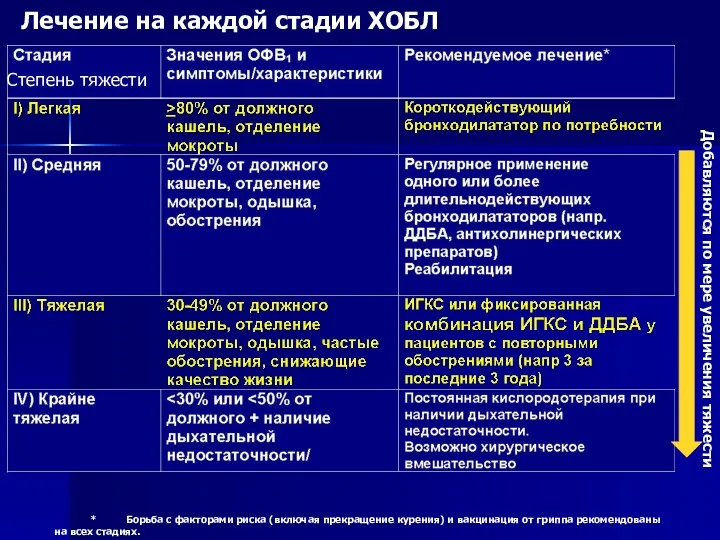
- 43. Лечение на каждой стадии ХОБЛ Добавляются по мере увеличения тяжести * Борьба с факторами риска (включая
- 44. Ингаляционная терапия ХОБЛ
- 45. Глюкокортикоиды Короткие курсы (10-14 дней) 30-40 мг курсы системных стероидов – для лечения обострения ХОБЛ (при
- 46. Муколитики (мукокинетики, мукорегуляторы) Рекомендуют больным ХОБЛ, имеющим кашель и вязкую мокроту Амброксол – 150 мг/сут 12
- 47. Оксигенотерапия ДН – основная причина смерти больных ХОБЛ. Оксигенотерапия – патогенетически обоснованный метод лечения. Единственный метод
- 48. Длительная кислородотерапия – не менее 15 ч в день, скорость потока газа – 1-2 л/мин (до
- 49. Реабилитация Реабилитация – мультидисциплинарная программа индивидуальной помощи больным ХОБЛ, которая предназначена для улучшения их физической, социальной
- 50. Хирургическое лечение 1. Буллэктомия (буллезная эмфизема легких с буллами большого размера, вызывающими развитие одышки, кровохарканья, легочных
- 51. Лечение легочной гипертензии и легочного сердца ХЛС – изменения правого желудочка (гипертрофия, дилатация и дисфункция), возникшие
- 52. Причины обострения ХОБЛ Первичные: Инфекции трахеобронхиального дерева (часто вирусные) Атмосферные поллютанты Вторичные Пневмония Сердечная недостаточность, аритмии
- 53. Низкий нутритивный статус Другие заболевания (желудочно-кишечные кровотечения и т.п.) Терминальная стадия болезни (усталость дыхательных мышц и
- 54. Этиология обострений ХОБЛ HaemophiluHaemophilus influenzae – 13-46% Moraxella сatarrhalis – 9-20% Streptococcus pneumoniae – 7-26% Осложненное
- 55. Типы обострения ХОБЛ Обострение – ухудшение в состоянии больного в течение 2 и более последовательных дней,
- 56. Типы обострения ХОБЛ Простое (неосложненное) обострение ХОБЛ: Нечастые обострения (менее 4 в течение года) Возникающие у
- 57. Степени тяжести обострения: Легкое – купируется при усилении бронхолитической терапии, не требует госпитализации пациента Среднетяжелое –
- 58. Тактика ведения больных с обострением ХОБЛ в амбулаторных условиях Стандарт лабораторного контроля и инструментального мониторинга: 1.
- 59. Лечение обострений ИнгаляционныИнгаляционные бронхолитики (особенно коротко-действующие β2-агонисты с/без АХЭ) (Evidence A). Кортикостероиды системно (Evidence A). Антибиотики
- 60. Алгоритм терапии 1. Бронходилататоры – увеличение частоты приема и/или дозы применяемого бронходилататора. Если не применялись ранее
- 61. Показания для госпитализации больных с обострением ХОБЛ в стационар ЗначительноЗначительное усиление интенсивности симптомов (например, внезапное развитие
- 62. Медикаментозная терапия обострения ХОБЛ Кислород Бронхолитики через небулайзер: атровент 0,5 мг (40 капель) с интервалами от
- 63. Показания к назначению антибактериальной терапии: Обострение ХОБЛ I типа Обострение ХОБЛ II типа при наличии гнойной
- 64. Показания к назначению антибактериальной терапии: БиомаркерБиомаркеры: Прокальцитонин: >0,25-0,5 ųg/L – рекомендованы антибиотики >0,5 ųg/L – строго
- 65. Выбор антибиотиков при обострении ХОБЛ
- 66. Выбор антибиотиков при обострении ХОБЛ
- 67. Антибактериальная терапия при обострении ХОБЛ в амбулаторных условиях ЛС выбора: амоксициллин (0,5-1,0) 3 раза в сутки
- 69. Скачать презентацию





















































 Ревматоидный артрит. Диагностика, лечение
Ревматоидный артрит. Диагностика, лечение Острый и хронический гломерулонефрит: клиника, диагностика и лечение
Острый и хронический гломерулонефрит: клиника, диагностика и лечение Антиаритмиялық дәрілердің жіктелуі және әсер ету механизмдері
Антиаритмиялық дәрілердің жіктелуі және әсер ету механизмдері Ведение пациентов с трахеостомической канюлей
Ведение пациентов с трахеостомической канюлей Вроджені вади грудної клітки
Вроджені вади грудної клітки Дитячі інфекційні хвороби
Дитячі інфекційні хвороби Особенности речи умственно-отсталых школьников
Особенности речи умственно-отсталых школьников Эндокринопатии. Патология гипофиза, надпочечников
Эндокринопатии. Патология гипофиза, надпочечников Клиническая картина эритремии. Диагностика и лечение
Клиническая картина эритремии. Диагностика и лечение Зираттар мен мал өлекселерін көму орындарын орналастыруға қойылатын гигиеналық талаптар
Зираттар мен мал өлекселерін көму орындарын орналастыруға қойылатын гигиеналық талаптар Энтеровирусная инфекция
Энтеровирусная инфекция Острые респираторные вирусные инфекции
Острые респираторные вирусные инфекции Несеп тас аурулары
Несеп тас аурулары АПФ (Альфа-фетопротеин)
АПФ (Альфа-фетопротеин) Центральная линия в/ч смещена вправо
Центральная линия в/ч смещена вправо Лейшманиозы
Лейшманиозы Приобретенные пороки сердца
Приобретенные пороки сердца Депрессия в неврологии
Депрессия в неврологии Определение общего недоразвития речи, история проблематики
Определение общего недоразвития речи, история проблематики Мостовидные протезы
Мостовидные протезы Цитомегаловирусная инфекция
Цитомегаловирусная инфекция Иммунология. Биологические препараты. Вакцины и сыворотки. Серологические реакции
Иммунология. Биологические препараты. Вакцины и сыворотки. Серологические реакции Роль акушерки в профилактике геморрагического шока в послеродовом периоде
Роль акушерки в профилактике геморрагического шока в послеродовом периоде Клиническая анатомия переднего и заднего средостения
Клиническая анатомия переднего и заднего средостения Средства физкультуры в регулировании работоспособности
Средства физкультуры в регулировании работоспособности Кровь и остальные компоненты внутренней среды организма
Кровь и остальные компоненты внутренней среды организма Етіопатогенез, діагностика та профілактика анемій та імунних дефіцитів жуйних
Етіопатогенез, діагностика та профілактика анемій та імунних дефіцитів жуйних Патологія серцево-судинної системи
Патологія серцево-судинної системи