Слайд 2

ВОЗ –классификация опухолей гемопоэтической и лимфоидной ткани
Миелопролиферативные заболевания
Миелоидные и лимфоидные неоплазии
с аномалиями PDGFRA, PDGFRB, FGFR1
Миелодиспластические/миелопролиферативные заболевания
Миелодиспластический синдром
Острая миелоидная лейкемия
Зрелые В-клеточные неоплазии
Лимфоидные неоплазии из клеток-предшественников
Зрелые Т и NK-клеточные неоплазии
Лимфома Ходжкина
Лимопролиферативные заболевания, ассоциированные с иммунодефицитом
Гистиоцитарные и дендритноклеточные неоплазии
Слайд 3

Миелопролиферативные неоплазии
Хронический миелолейкоз ( BCR-ABL позитивный)
Хроническая нейтрофильная лейкемия
Истинная полицитемия
Первичный миелофиброз
Эссенциальная тромбоцитемия
Хроническая
эозинофильная лейкемия
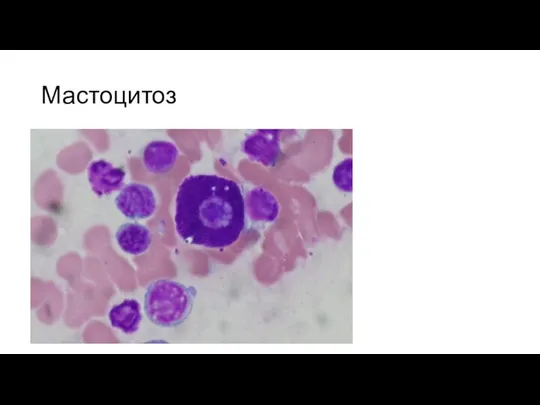
Мастоцитоз
Миелопролиферативная неоплазия неуточненная
Слайд 4

Миелопролиферативные заболевания (неоплазии) – нарушения гемопоэтической стволовой клетки, характеризующиеся пролиферацией в
одной или более миелоидной линии (гранулоцитарной, эритроцитарной, мегакариоцитарной или тучных клеток)
Заболеваемость- 6-10 на 100 000 населения в год
Пик заболеваемости -50-70 лет, но встречаются случаи ХМЛ и ЭТ у детей
Слайд 5

Общие характеристики миелопролиферативных заболеваний
Гиперцеллюлярный костный мозг с созреванием с повышением количества
гранулоцитов, эритроцитов и/или тромбоцитов в периферической крови
Спленомегалия и гепатомегалия за счет экстрамедулярного кроветворения
Терминальная фаза: развититие миелофиброза с неэффективным кроветворением; трансформация в фазу острого лейкоза (>20% бластов)
Слайд 6

Хронический миелолейкоз
( BCR-ABL1позитивный)
На примере ХМЛ впервые была показана связь злокачественного
заболевания с конкретной генетической аномалией. В случае ХМЛ такой характерной аномалией является хромосомная транслокация, которая проявляется присутствием в кариотипе так называемой филадельфийской хромосомы. Эта мутантная хромосома получила своё название по месту работы её первооткрывателей, Питера Ноуелла (Пенсильванский университет) и Дэвида Хангерфорда (Онкологический центр Фокса Чейза), которые впервые описали её в 1960 году в Филадельфии (штат Пенсильвания, США)[1].
При этой транслокации, участки 9-й и 22-й хромосом меняются местами. В результате, фрагмент гена BCR из хромосомы 22 и ген ABL из хромосомы 9 образуют единую рамку считывания. Продуктами этого аномального слитого гена могут быть белки с молекулярной массой 210 (p210) или, реже, 185 кДа (p185). Так как в норме белок ABL содержит тирозинкиназный домен, продукт мутантного гена также является тирозинкиназой[2][3].
Слайд 7
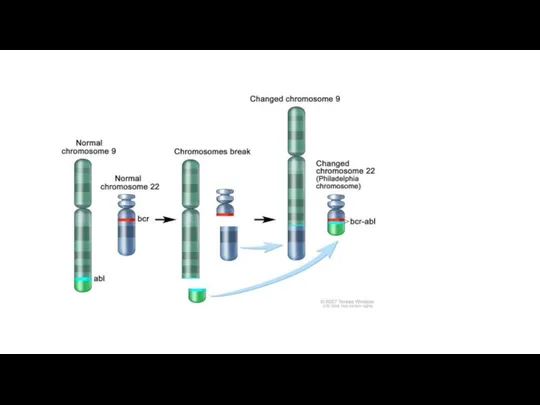
Слайд 8

Хронический миелолейкоз
( BCR-ABL позитивный)
Эпидемиология
В структуре заболеваемости гемобластозами хронический миелолейкоз занимает
пятое место (8,9% случаев). Нестандартизованный среднегодовой показатель заболеваемости на 100 000 населения составляет 1 случай. Хронический миелолейкоз одинаково часто встречается среди мужчин и женщин, болеют обычно люди в возрасте 30—70 лет, в детском и юношеском возрасте заболевание встречается редко.
Слайд 9

Течение заболевания
Хроническая фаза
Фаза акселерации
Бластный криз (бластная фаза)
Слайд 10

Хронический миелолейкоз ( BCR-ABL1позитивный)
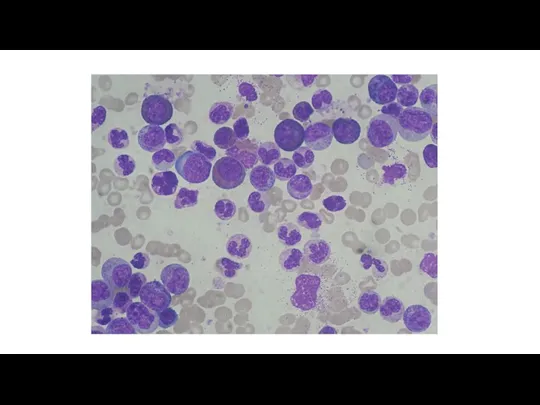
Хроническая фаза
Периферическая кровь – лейкоцитоз (12-1000 *10
9/л)
Нейтрофилы различных стадий созревания с повышением процентного содержания миелоцитов и сегментированных форм
Бласты обычно менее 2%
Может быть базофилия и эозинофилия
Моноциты обычно менее 3% (при р190 BCR AVL1 изоформе может быть значительный моноцитоз)
Тромбоциты нормальные и повышенные
Миелограмма – клеточность резко повышена Преобладает гранулоцитарный
росток с картиной созревания аналогичной периферической крови
Бласты менее 10% (как правило менее 5%) Эритропоэз обычно сужен.
Мегакариоциты меньше по размеру, чем обычно, гиполобулярные( dwarf-карликовые),часто в
повышенном количестве
Псевдо-Гоше клетки и макрофаги морской синевы
Значимых признаков дисплазии нет
Слайд 11
Слайд 12
Слайд 13

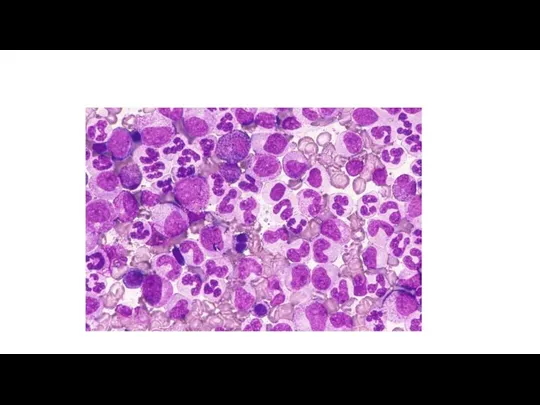
Фаза акселерации
Резистентный лейкоцитоз
Резистентный тромбоцитоз или тромбоцитопения
Базофилия >20% в крови
10-19% миелобластов
в крови или костном мозге
Могут появиться черты дисплазии
Появление лимфобластов расценивается как бластный криз
Слайд 14

Бластная фаза(бластный криз)
Количество бластов равно или более 20% в крови или
костном мозге
Экстрамедуллярная бластная пролиферация
Слайд 15

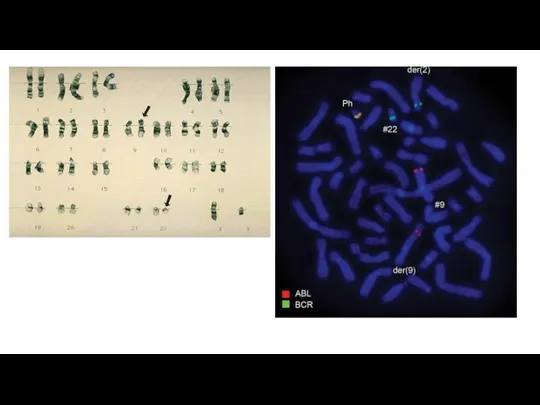
Лабораторное обследование
Клинический анализ крови
Миелограмма
Трепанобиопсия
Цитогенетика: FISH,стандартное кариотипирование
Молекулярно-биологическое исследование – ПЦР и др.
Слайд 16
Слайд 17

Направления терапии
Химиотерапия –бисульфан,гидреа – сдерживание пролиферации – выживаемость 2-3 года
Ингибиторы тирозинкиназы-
иматиниб (гливек)- полный цитогенетический ответ у 70-90% ; 5-летняя выживаемость -95%
Интерферон
Трансплантация
Слайд 18

Первичный миелофиброз (идиопатической миелофиброз)
ХМПЗ характеризующееся пролиферацией преимущественно в гранулоцитарном и мегакариоцитарном
ростке, реактивным разрастанием фиброзной ткани в костном мозге и экстрамедуллярным гемопоэзом
Эпидемиология: 0.5 -1.5 на 100 000 населения в год с пиком от 60 до 70 лет.
Различают префибротическую и фибротическую стадию
Слайд 19
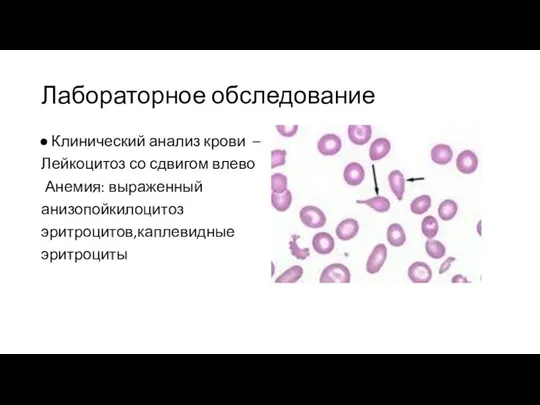
Лабораторное обследование
Клинический анализ крови –
Лейкоцитоз со сдвигом влево
Анемия: выраженный
анизопойкилоцитоз
эритроцитов,каплевидные
эритроциты
Слайд 20
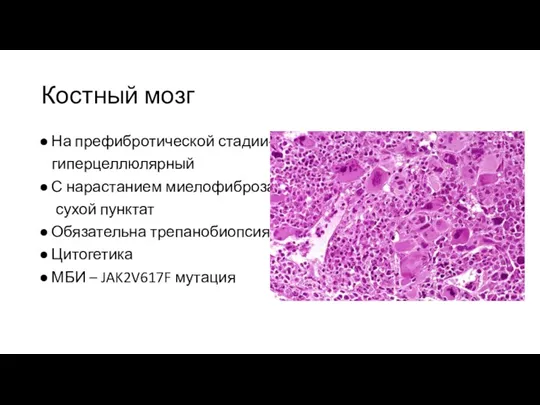
Костный мозг
На префибротической стадии-
гиперцеллюлярный
С нарастанием миелофиброза –
сухой
пунктат
Обязательна трепанобиопсия
Цитогетика
МБИ – JAK2V617F мутация
Слайд 21
Слайд 22

Факторы прогноза
На префибротической стадии – выживаемость 10-15 лет
На стадии фиброза –
3-7 лет
Осложнения – инфекции, геморрагии, тромбоэмболии, сердечная недостаточность, трансформация в острый лейкоз (5-30%)
Слайд 23

Истинная полицитемия
ХМПЗ характеризующееся повышением продукции эритроцитов, независимым от нормальной регуляции, а
также пролиферацией в гранулоцитарном и мегакариоцитарном ряду
Мутация JAK2 – около 100%
Эпидемиология – 0.7-2.6 на 100 000. Средний возраст - 60 лет
Слайд 24

Фазы заболевания
Предполицитемическая стадия – пограничный или умеренный эритроцитоз
Развернутая полицитемическая стадия с
постепенным нарастанием спленомегалии и фиброза
Фаза постполицитемического миелофиброза с цитопенией
Слайд 25

Клинические проявления
Плеторический синдром – красное лицо, кожный зуд, парэстезии
Тромбозы в различных
органах , головная боль
Гипертензия
Слайд 26

Критерии диагностики
Большие критерии
Гемоглобин больше 165 г/л у мужчин и больше 160
г/л у женщин
или гематокрит >49% у мужчин и >48% у женщин
Наличие JAK2 V617F или другие функционально схожие мутации JAK2
Биопсия костного мозга демонстрирует гиперцеллюлярнсть по 3 росткам с выраженной эритроидной, гранулоцитарной и мегакариоцитарной пролиферацией с плеоморфными зрелыми гранулоцитами
Малые критерии
Уровень эритропоэтина ниже нормы
Эндогенное формирование эритроидных колоний in vitro
Диагноз достоверен при выполнении 2 больших критериев и 1 малого или 3-х больших
Слайд 27

Критерий 2 (биопсия ) может быть необязательным для постановки диагноза при
уровне гемоглобина >185 г/л у мужчин и >165 г/л у женщин при выполнении всех остальных критериев
Слайд 28

Лабораторная диагностика
Клинический анализ крови – повышение уровня гемоглобина, умеренное повышение количества
лейкоцитов, реже тромбоцитов - дифференциальная диагностика с вторичными эритроцитозами
Определение уровня эритропоэтина
Миелограмма, трепанобиопсия
МБИ, цитогенетика
Слайд 29
Слайд 30

Факторы прогноза
Высокий уровень 10-летней выживаемости
Осложнения – тромбозы и геморрагии
20% - трансформация
в миелодиспластический синдром или острый миелобластный лейкоз
Слайд 31

Эссенциальная тромбоцитемия
ХМПЗ, характеризующееся вовлечением мегакариоцитарного ростка, наличием тромбоцитоза >450*10*9/л в периферической
крови, эпизодами тромбоза и геморрагии
Заболеваемость 1 на 100 000 населения в год (возраст 50-60лет)
40-50% - JAK2 мутация
Средняя выживаемость -15 лет
Слайд 32
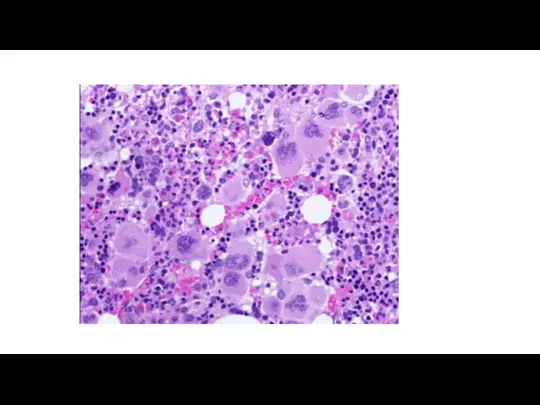
Слайд 33
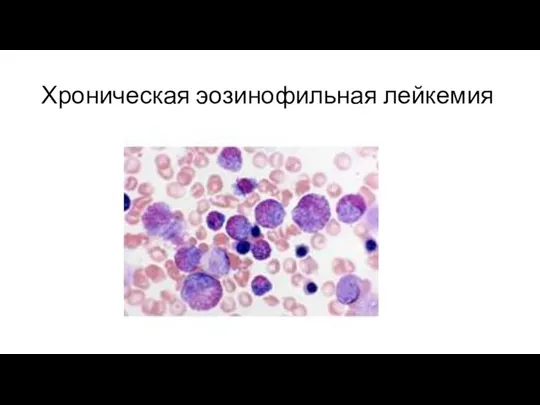
Хроническая эозинофильная лейкемия
Слайд 34
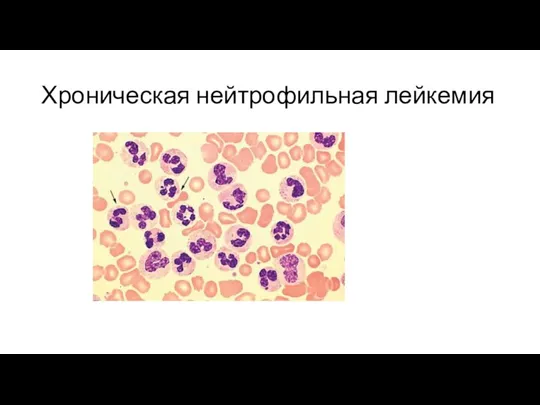
Хроническая нейтрофильная лейкемия
Слайд 35


































 Босану кезіндегі регионарлы анестезия әдістері. Эпидуральды анестезия. Артықшылықтары мен кемшіліктері
Босану кезіндегі регионарлы анестезия әдістері. Эпидуральды анестезия. Артықшылықтары мен кемшіліктері Острые аллергические состояния у детей
Острые аллергические состояния у детей Дифференциальная диагностика инфаркта миокарда
Дифференциальная диагностика инфаркта миокарда Холера. Патогенез холеры
Холера. Патогенез холеры Этил спирті. Алкогализмнің әлеуметтік мәселелері
Этил спирті. Алкогализмнің әлеуметтік мәселелері Мүмкіндіктері шектеулі науқастармен қарым-қатынас
Мүмкіндіктері шектеулі науқастармен қарым-қатынас Электронды базалардан артык салмақ және кант дииабеті арасындағы байлыныс жайлы мәліметтерді ғылыми статялардан табыныз
Электронды базалардан артык салмақ және кант дииабеті арасындағы байлыныс жайлы мәліметтерді ғылыми статялардан табыныз Патологии дыхательной системы
Патологии дыхательной системы Науки, що вивчають здоров’я людини. Принципи здорового способу життя
Науки, що вивчають здоров’я людини. Принципи здорового способу життя Заболевания слезных органов, методы иссдедования слезных органов
Заболевания слезных органов, методы иссдедования слезных органов Повреждение коленного сустава
Повреждение коленного сустава Стадии ДАРП и способы лечения
Стадии ДАРП и способы лечения Особенности кодирования медицинской помощи в 2020 году
Особенности кодирования медицинской помощи в 2020 году Полипрагмазия и политерапия. Полипрагмазия ЛС в дневных стационарах
Полипрагмазия и политерапия. Полипрагмазия ЛС в дневных стационарах Сочетанная травма груди и живота
Сочетанная травма груди и живота Определение особенностей механизма действия лекарственных препаратов гастропротекторов
Определение особенностей механизма действия лекарственных препаратов гастропротекторов Профессиональные заболевания от воздействия лазерного излучения
Профессиональные заболевания от воздействия лазерного излучения Физиология высшей нервной деятельности
Физиология высшей нервной деятельности Патология системы пищеварения
Патология системы пищеварения Медико-генетическое консультирование
Медико-генетическое консультирование Первая помощь при переломах
Первая помощь при переломах Сестринская помощь детям при заболеваниях органов пищеварения
Сестринская помощь детям при заболеваниях органов пищеварения Гигиена кожи детей и подростков
Гигиена кожи детей и подростков Опасные взаимодействия антибактериальных препаратов
Опасные взаимодействия антибактериальных препаратов Бейімделудің физиологиялық негізі
Бейімделудің физиологиялық негізі Организация доклинических испытаний лекарственных препаратов
Организация доклинических испытаний лекарственных препаратов Кесарево сечение в современном акушерстве
Кесарево сечение в современном акушерстве Сүт безінің обыры
Сүт безінің обыры