Содержание
- 2. Инфекции мочевой системы (ИМС) Занимают 1-е место в структуре нефропатий 2-3-е место среди всех инфекций детского
- 3. Инфекции мочевой системы у детей На 1-ом месяце жизни чаще ИМС встречается у мальчиков В первые
- 4. Наряду с манифестными проявлениями болезни существуют и малосимптомные варианты, которые нередко имеют длительное латентное течение, манифестируя
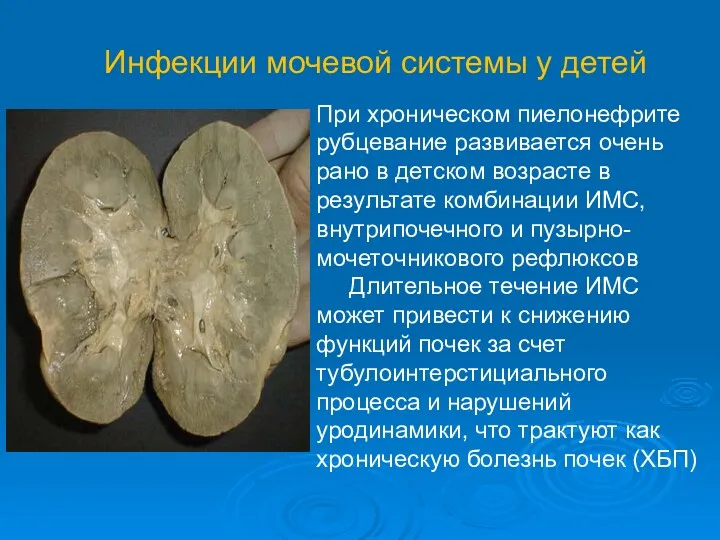
- 5. Инфекции мочевой системы у детей При хроническом пиелонефрите рубцевание развивается очень рано в детском возрасте в
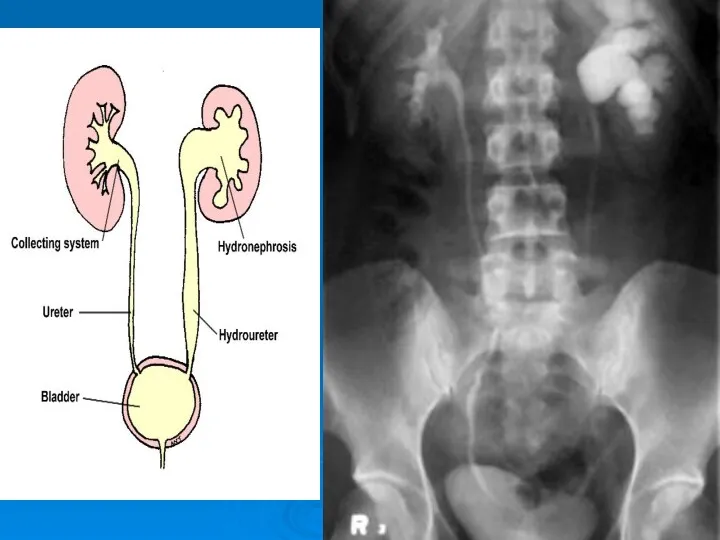
- 6. гидронефроз
- 7. Инфекции мочевой системы у детей Как следствие, развивается вторично-сморщенная почка и хроническая почечная недостаточность (ХПН) Таким
- 8. Инфекции мочевой системы – бактериально–воспалительное поражение органов мочевыделительной системы без уточнения уровня поражения. Цистит – неспецифическое
- 9. Эпидемиология ИМС В общей структуре заболеваний детского возраста инфекции мочевых путей занимают второе место после инфекций
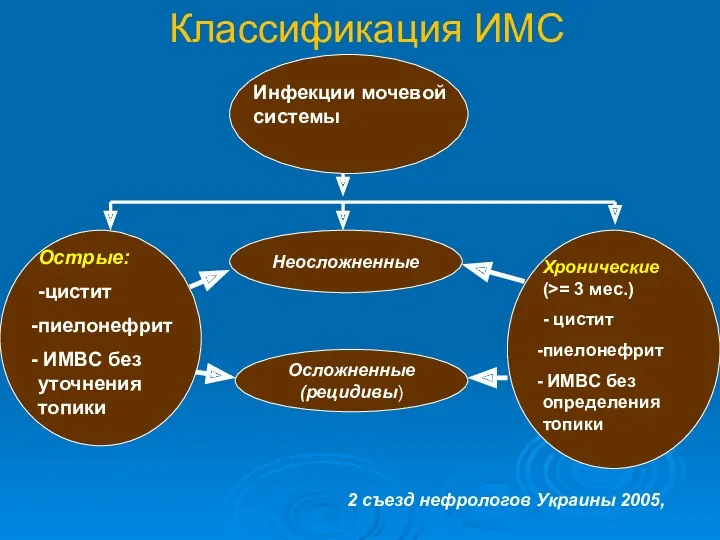
- 10. Классификация ИМС Неосложненные Инфекции мочевой системы Острые: -цистит пиелонефрит ИМВС без уточнения топики Хронические (>= 3
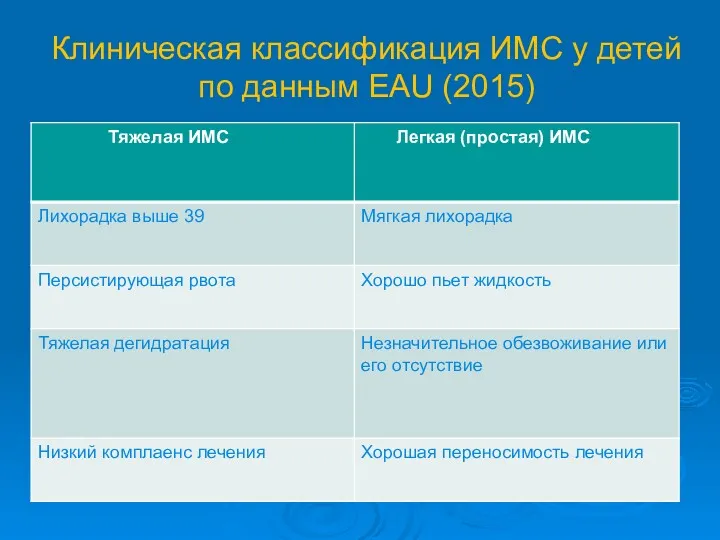
- 11. Клиническая классификация ИМС у детей по данным EAU (2015)
- 12. Факторы риска развития инфекций мочевой системы: Пиелонефрит беременных Гестозы беременных Наследственная отягощенность по почечной патологии Наличие
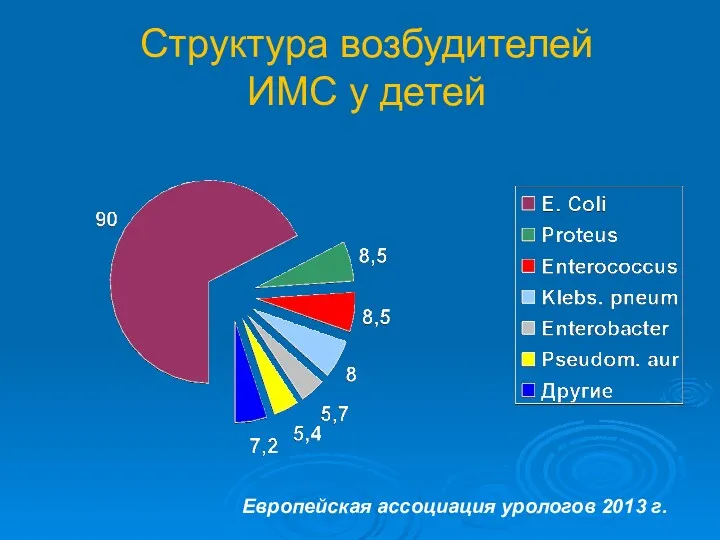
- 13. Структура возбудителей ИМС у детей Европейская ассоциация урологов 2013 г.
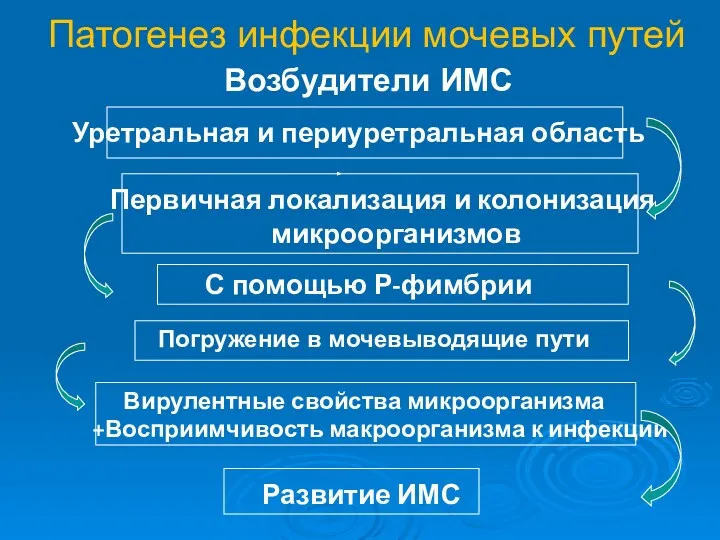
- 14. Патогенез инфекции мочевых путей Возбудители ИМС Уретральная и периуретральная область Первичная локализация и колонизация микроорганизмов С
- 15. Диагностические критерии Цистит Клинические: Боль при мочеиспускании (преимущественно в конце) - Дизурия Лабораторные критерии: Лейкоцитурия>=10 в
- 16. В крови обращают внимание: Ускоренное СОЭ Нейтрофильный лейкоцитоз Повышение СРБ Тяжесть состояния определяется: - Гипертермией -
- 17. Особенности клиники ИМС зависит от возраста Новорожденные: Плохая прибавка массы тела Мраморность кожи Анорексия Диспепсический синдром
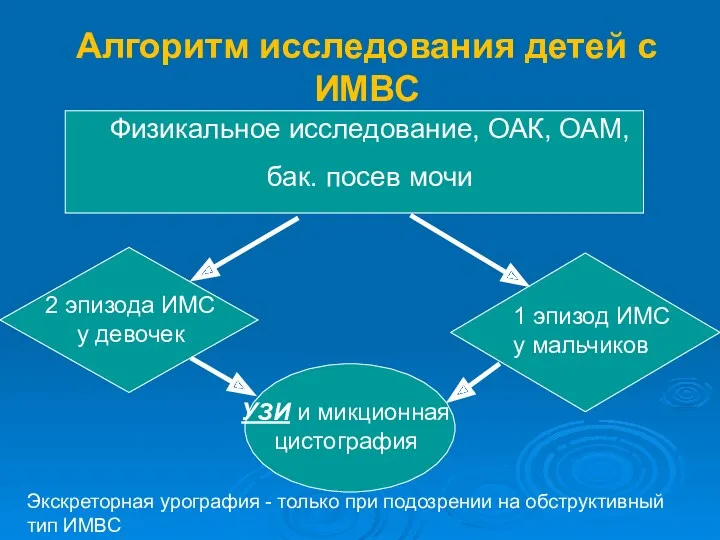
- 18. Алгоритм исследования детей с ИМВС Физикальное исследование, ОАК, ОАМ, бак. посев мочи УЗИ и микционная цистография
- 19. Клинические критерии - отсутствуют Лабораторные критерии: - Бактериурия > = 105 КОЕ/мл без лейкоцитурии в 2
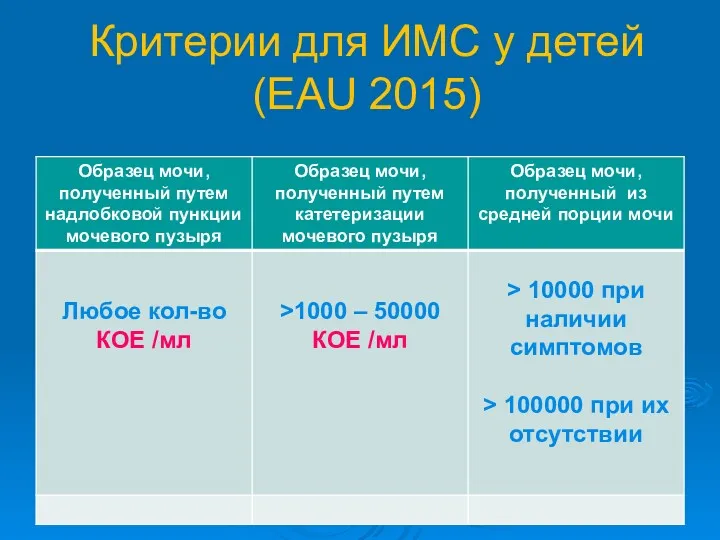
- 20. Критерии для ИМС у детей (EAU 2015)
- 21. Лабораторные критерии ИМС (EAU 2015г.) Для сбора общего анализа мочи для маленьких детей используют специальные пластиковые
- 22. Острый пиелонефрит – продолжительность заболевания до 3 мес. При хроническом пиелонефрите – продолжи-тельность воспалительного процесса свыше
- 23. Этиология пиелонефрита Пиелонефрит имеет бактериальную этиологию, среди микробных возбудителей преобладает грамотрицательная микрофлора (до 95% случаев), чаще
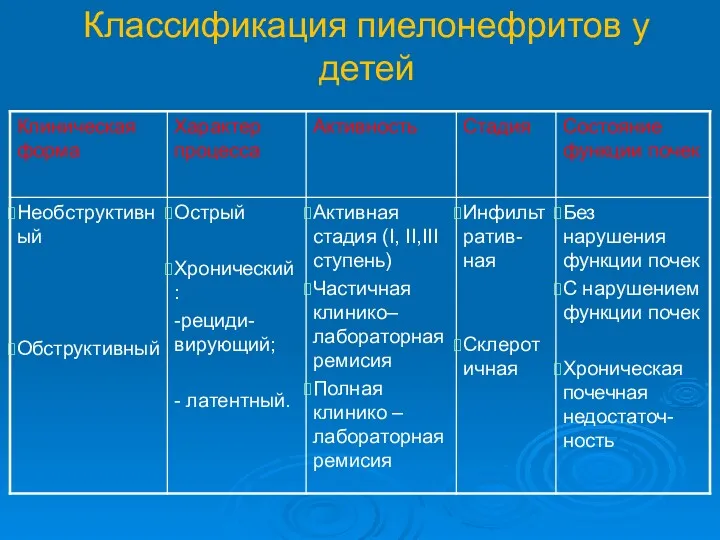
- 24. Классификация пиелонефритов у детей
- 25. Этапы патогенеза пиелонефрита 2. Заселение уропатогенами почек (этап колонизации) 1. Миграция уропатогенов в почки (етап транслокации)
- 26. Клиническая картина пиелонефрита включает такие синдромы: 1. Интоксикационный синдром: постоянная или интермитирующая лихорадка, часто выше 38˚С,
- 27. 4. Мочевой синдром: бактериурия – более 109 микробных тел в 1 мл мочи; лейкоцитурия - более
- 28. Диагностика пиелонефритов Лабораторные исследования Обязательные: анализ крови клинический и биохимический с определение креатинина, мочевины; ОАМ; анализ
- 29. Диагностика пиелонефритов 2. Инструментальные исследования Обязательные: термометрия; контроль АД; УЗИ; мочевой системы; экскреторная урография, компьютерная томография
- 30. Для расчета скорости клубочковой фильтрации (СКФ) по уровню клиренса креатинина у пациентов детского возраста используют формулу
- 31. Задачи лечения ИМВС Устранение симптомов и ликвидация бактериурии Предупреждение рубцевания и развития почечной недостаточности Предупреждение повторов
- 32. При 1-ом эпизоде цистита у детей Противомикробная терапия 5 дней уроантисептиком (фурамаг, сульфаметоксазол/триметаприм, фурагин, фурадонин) или
- 33. Антибактериальная терапия Стартовая эмпирическая терапия должна: Назначается с учетом активности к наиболее часто встречающимся возбудителям ИМС
- 34. Рекомендации Европейской ассоциации урологов 2015 Терапия цефалоспоринами III поколения (цефиксим, цефтибутен) эквивалентна стандартной 2-4 дневной в/в
- 35. Препараты первого ряда: цефалоспорины 3-го поколения: цефотаксим (клафоран), цефтазидим (фортум) – 75-200 мг/кг/сут; цефоперазон (цефобид), цефтриаксон
- 36. Принципы антибиотикотерапии В стационаре: АБ – ступенчатая терапия (парентерально с переходом на реr os после нормализации
- 37. При сохранении интоксикации, гипертермии, мочевого синдрома более 3 суток проводят смену препарата Альтернативные препараты: Цефалоспорины 4
- 38. Лечение пиелонефритов Постельный режим на период интоксикации, 2-3 недели – полупостельный. Диета – растительно-молочная (стол №
- 39. Лечение пиелонефритов Этиотропная терапия: начинается после взятия анализа мочи на бак. исследования и продолжается 7-10 дней.
- 40. Лечение пиелонефритов А/б терапию проводят ступенчатым методом. Общий курс лечения 3-4 недели. Впоследствии для предотвращения рецидивов
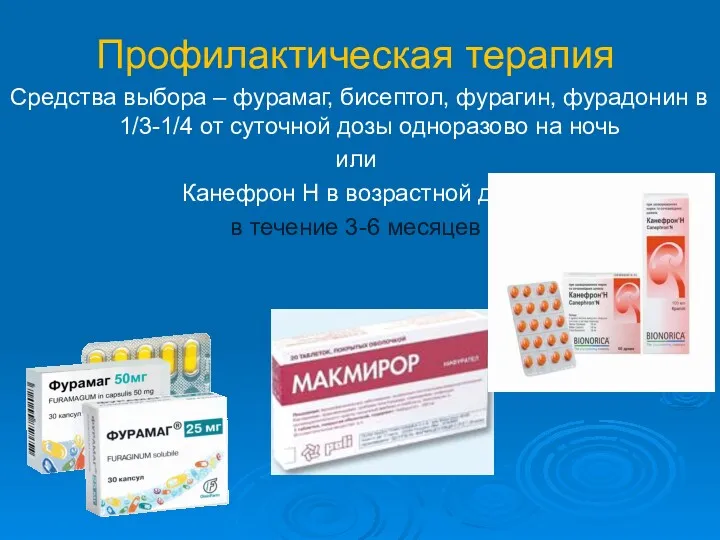
- 41. Профилактическая терапия Средства выбора – фурамаг, бисептол, фурагин, фурадонин в 1/3-1/4 от суточной дозы одноразово на
- 42. Низкая резистентность E.coli к нитрофуранам сохраняется последние 50 лет Механизм действия фурамага ИНГИБИРУЕТ БИОСИНТЕЗ НУКЛЕИНОВЫХ КИСЛОТ
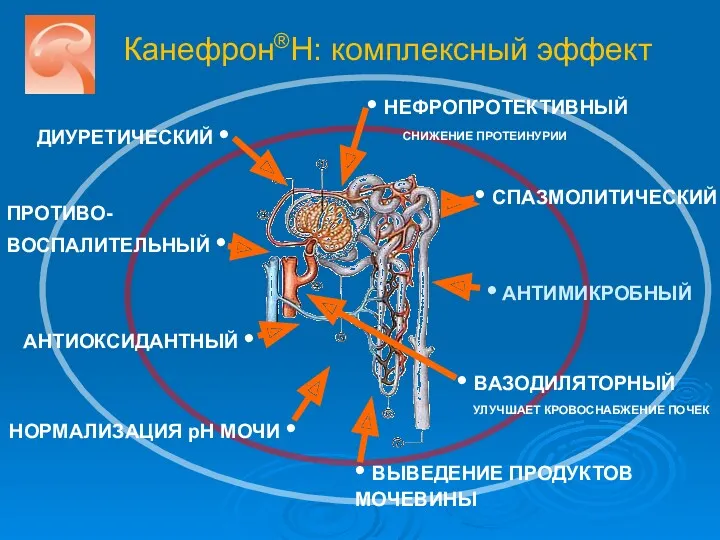
- 43. Канефрон®Н: комплексный эффект ДИУРЕТИЧЕСКИЙ • • АНТИМИКРОБНЫЙ • СПАЗМОЛИТИЧЕСКИЙ ПРОТИВО-ВОСПАЛИТЕЛЬНЫЙ • • НЕФРОПРОТЕКТИВНЫЙ СНИЖЕНИЕ ПРОТЕИНУРИИ •
- 44. Фитотерапия Инфекционно-воспалительные процессы мочеполовой системы отличаются торпидностью, склонностью к рецидивам и развитием тяжелых осложнений. В схему
- 45. Фитотерапия Фитолизин - выпускается в тубах в виде пасты мягкой консистенции с ароматным запахом и содержит
- 46. Критерии эффективности лечения: Цистит: Отсутствие клиники (2-3 суток) Нормализация анализа мочи (3-4 суток) Отсутствие бактериурии (2-3
- 47. Диспансерное наблюдение После перенесенного острого первичного пиелонефрита дети подлежат «Д» наблюдению в течение 3-х лет, вторичного
- 48. Исследование мочи показано всем детям : Через 2 – 3 недели после интеркуррентного заболевания При оформлении
- 50. Скачать презентацию




































 Заболевание половых органов у девочек и их профилактика. Дифтерия
Заболевание половых органов у девочек и их профилактика. Дифтерия Неотложные состояния в акушерстве и гинекологии на догоспитальном этапе
Неотложные состояния в акушерстве и гинекологии на догоспитальном этапе Immunophysiology of reproductive system
Immunophysiology of reproductive system Особенности ЭКГ у детей
Особенности ЭКГ у детей ХСН: причины, классификация, консервативное лечение
ХСН: причины, классификация, консервативное лечение Факторы, влияющие на биологическую доступность лекарственных препаратов
Факторы, влияющие на биологическую доступность лекарственных препаратов Особенности ухода медицинской сестры в послеоперационном периоде после операции на брюшной полости
Особенности ухода медицинской сестры в послеоперационном периоде после операции на брюшной полости Генетика человека. Антропогенетика
Генетика человека. Антропогенетика Катаральная лихорадка овец (Синий язык, Блутанг)
Катаральная лихорадка овец (Синий язык, Блутанг) Этические вопросы проведения клинических исследований
Этические вопросы проведения клинических исследований Атопический дерматит у детей
Атопический дерматит у детей Проведение процедуры ЭКО и перенос криоконсервированных эмбрионов
Проведение процедуры ЭКО и перенос криоконсервированных эмбрионов Патология твердых тканей зуба, пульпы и периапикальных тканей зуба. Болезни пародонта
Патология твердых тканей зуба, пульпы и периапикальных тканей зуба. Болезни пародонта Движение крови по сосудам
Движение крови по сосудам Первая помощь при травме головы
Первая помощь при травме головы Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность
Синдром скопления жидкости и воздуха в плевральной полости. Плевриты. Пневмоторакс. Легочно-сердечная недостаточность Холера. Классификация. Клиника. Симптомы и течение
Холера. Классификация. Клиника. Симптомы и течение Жаңа дәрілік препараттарды жасау және бұрыннан бар дәрілік препараттарды жетілдірудегі биофармацияның мәні
Жаңа дәрілік препараттарды жасау және бұрыннан бар дәрілік препараттарды жетілдірудегі биофармацияның мәні Human excretory system (HES)
Human excretory system (HES) Хромосомные болезни
Хромосомные болезни Настои и отвары (фармацевтическая технология, лекция № 20)
Настои и отвары (фармацевтическая технология, лекция № 20) Возможности деятельности Федерации по оптимизации использования ресурсов при обеспечении экстренной медицинской помощи
Возможности деятельности Федерации по оптимизации использования ресурсов при обеспечении экстренной медицинской помощи Основы общей цитологии. Биологические мембраны
Основы общей цитологии. Биологические мембраны Фармакологические средства восстановления
Фармакологические средства восстановления Патогенетическая фармакотерапия артериальных гипертоний
Патогенетическая фармакотерапия артериальных гипертоний Разбор клинического случая
Разбор клинического случая Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки
Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки Лекция № 3. Здоровье и болезнь
Лекция № 3. Здоровье и болезнь