Методы выявления. Диагностика туберкулеза. Дифференциально-диагностические критерии туберкулеза презентация
Содержание
- 2. ДИАГНОСТИКА ТУБЕРКУЛЕЗА
- 8. Рентгенологическая диагностика туберкулеза Наиболее часто применяемые рентгенологические методы обследования: 1. Рентгеноскопия: 1. наиболее дешёвый метод 2.
- 9. 3. Флюорография: Применяется в основном для массового профилактического рентгенологического обследования населения Требует меньших затрат чем рентгенография
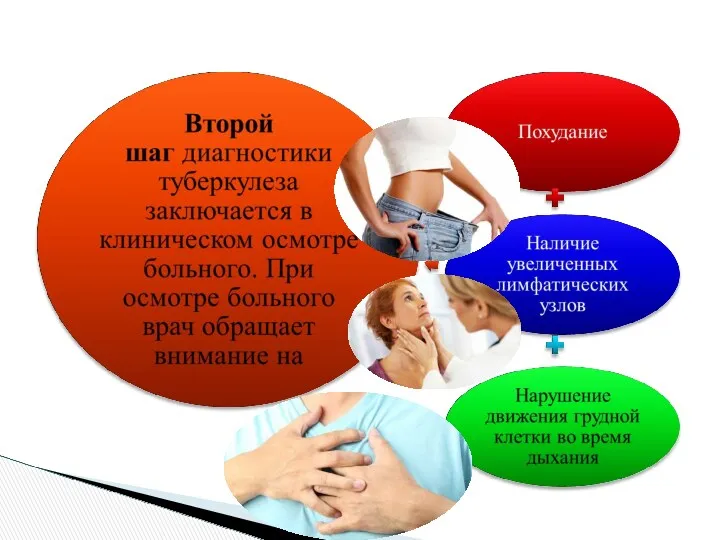
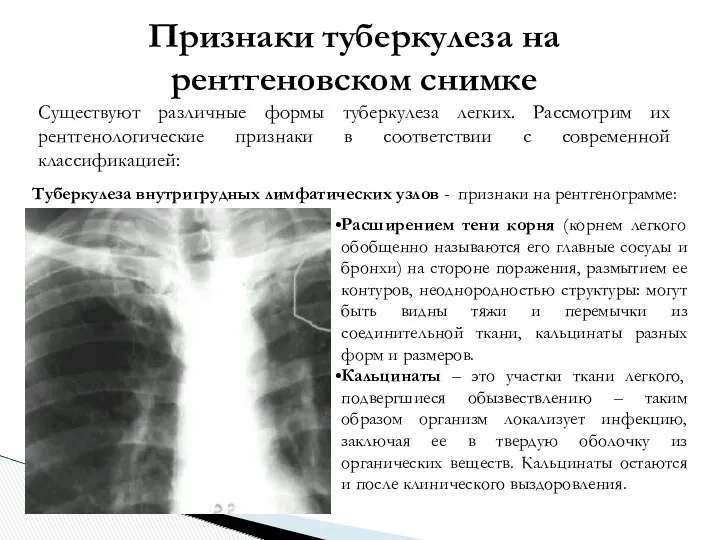
- 10. Признаки туберкулеза на рентгеновском снимке Существуют различные формы туберкулеза легких. Рассмотрим их рентгенологические признаки в соответствии
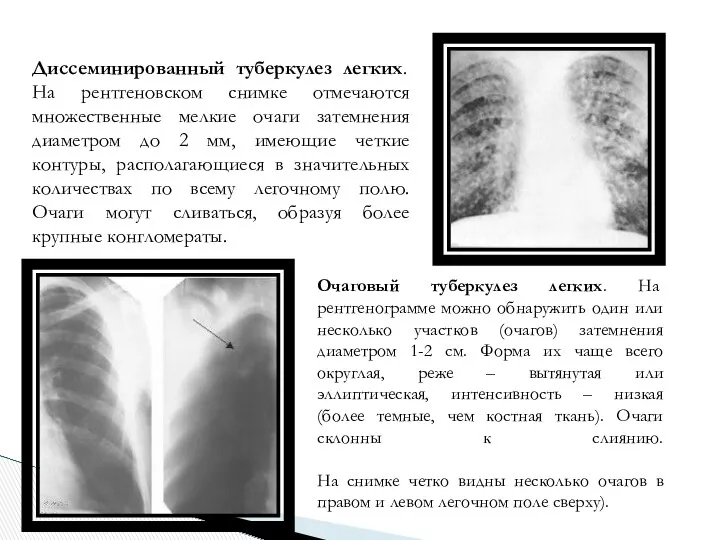
- 11. Диссеминированный туберкулез легких. На рентгеновском снимке отмечаются множественные мелкие очаги затемнения диаметром до 2 мм, имеющие
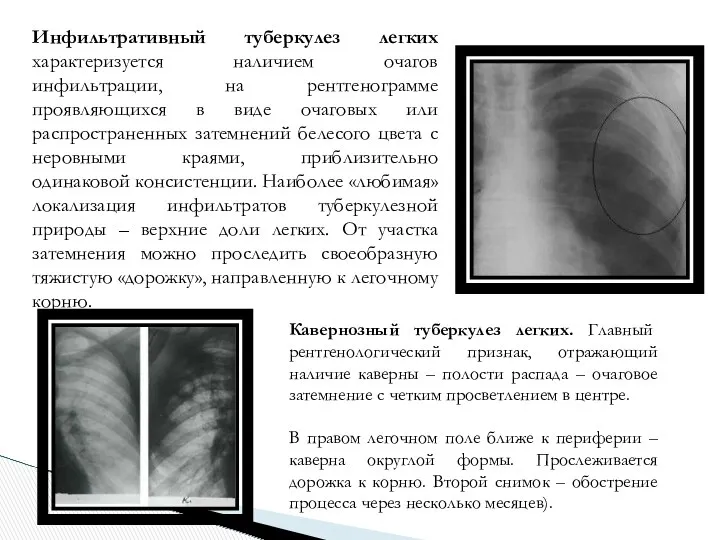
- 12. Инфильтративный туберкулез легких характеризуется наличием очагов инфильтрации, на рентгенограмме проявляющихся в виде очаговых или распространенных затемнений
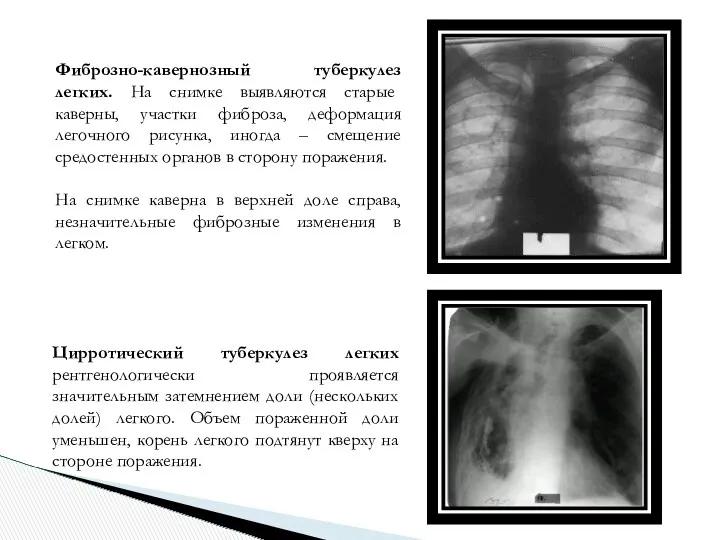
- 13. Фиброзно-кавернозный туберкулез легких. На снимке выявляются старые каверны, участки фиброза, деформация легочного рисунка, иногда – смещение
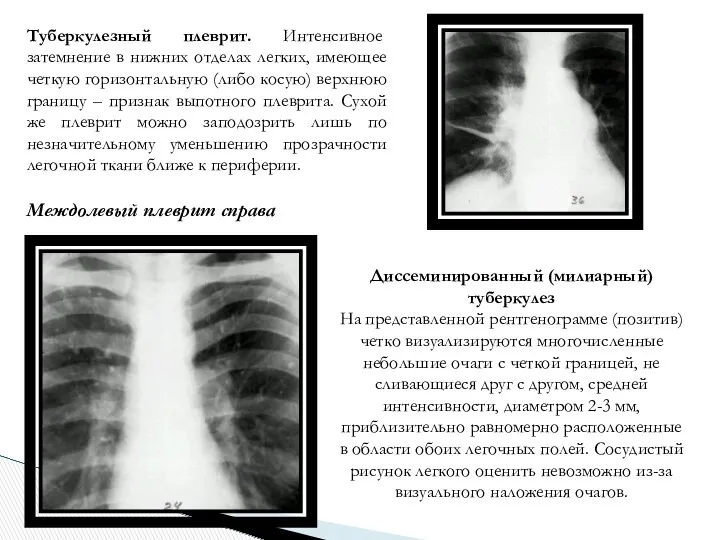
- 14. Туберкулезный плеврит. Интенсивное затемнение в нижних отделах легких, имеющее четкую горизонтальную (либо косую) верхнюю границу –
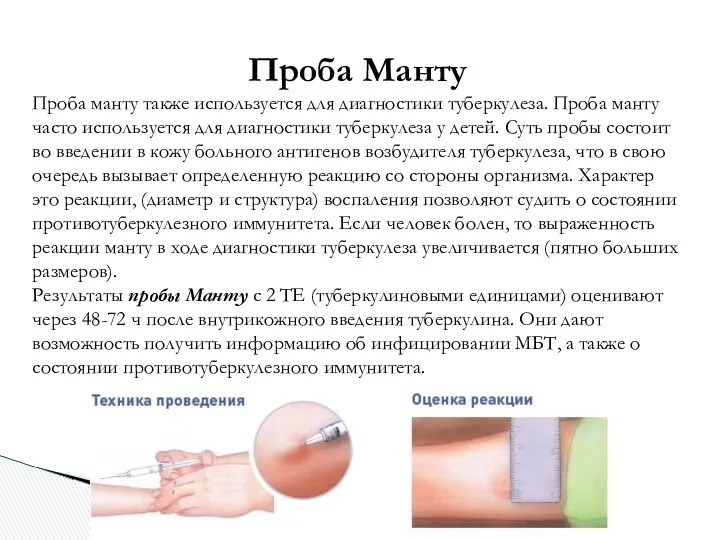
- 15. Проба Манту Проба манту также используется для диагностики туберкулеза. Проба манту часто используется для диагностики туберкулеза
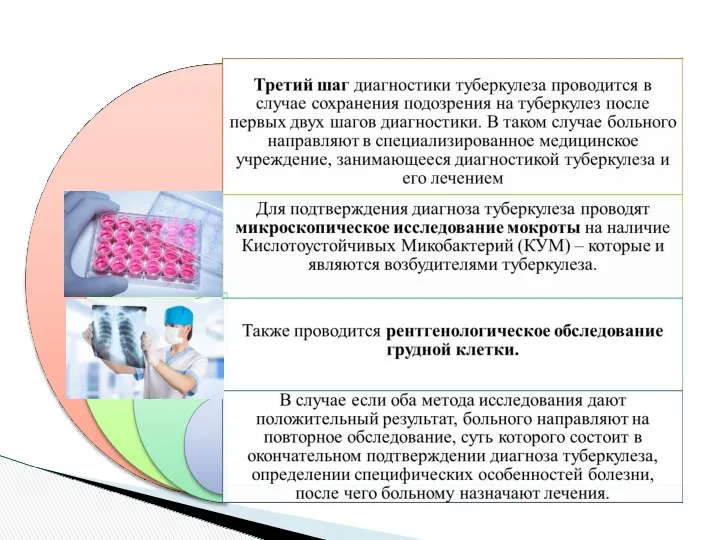
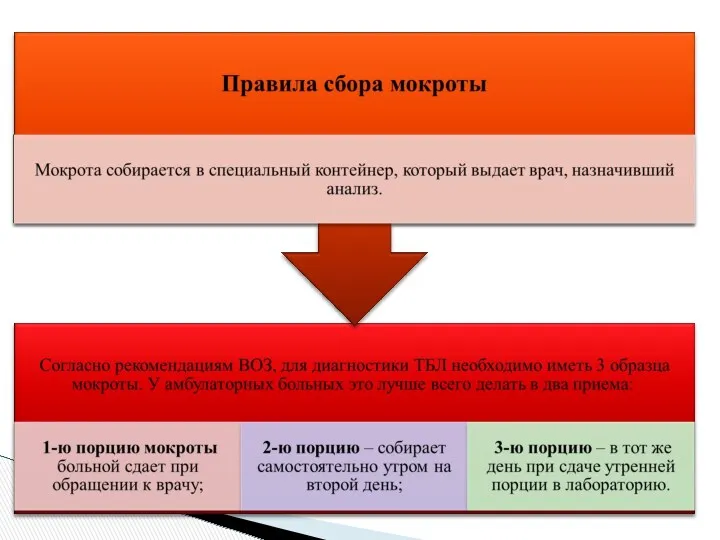
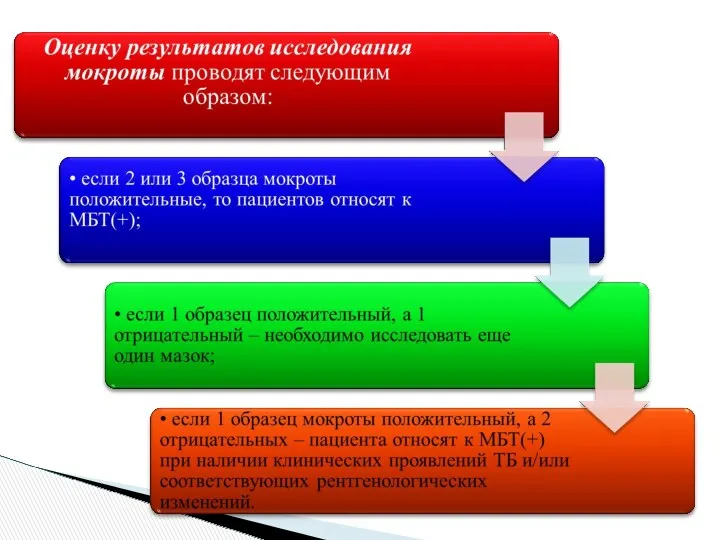
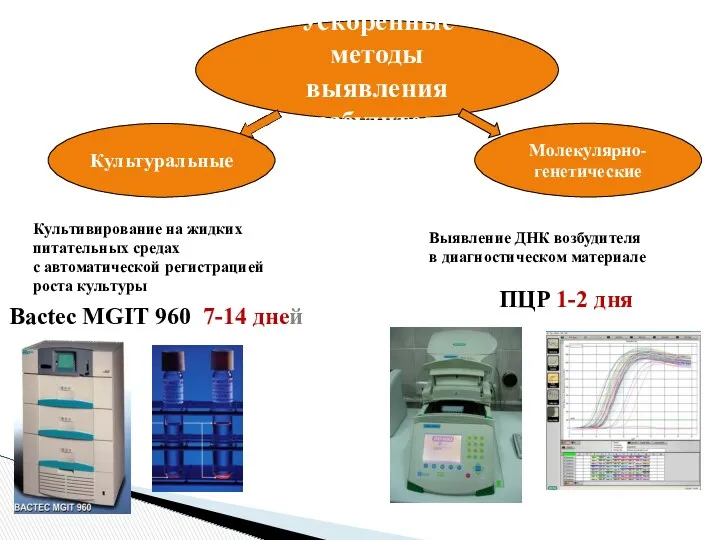
- 16. Ускоренные методы выявления возбудителя Молекулярно- генетические Культуральные Культивирование на жидких питательных средах с автоматической регистрацией роста
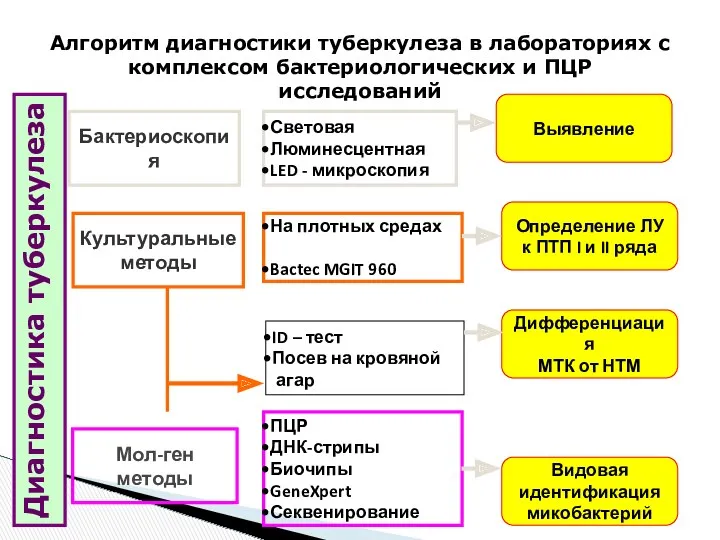
- 17. Алгоритм диагностики туберкулеза в лабораториях с комплексом бактериологических и ПЦР исследований Диагностика туберкулеза Бактериоскопия Культуральные методы
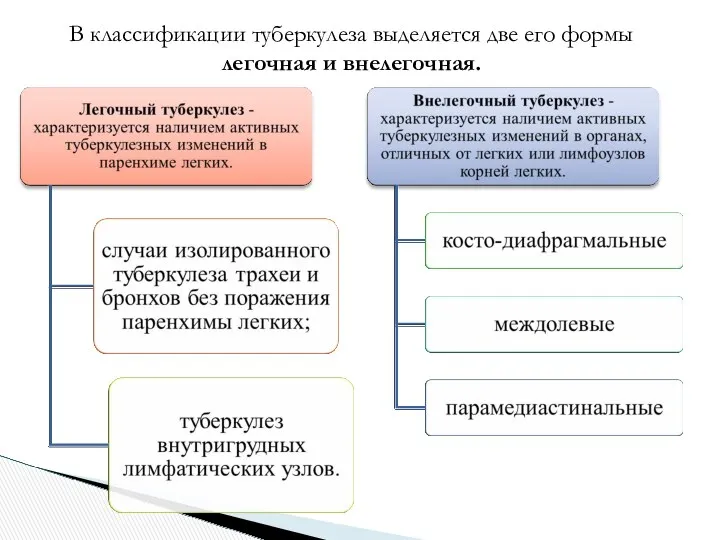
- 20. В классификации туберкулеза выделяется две его формы легочная и внелегочная.
- 21. После установления диагноза туберкулеза на каждого больного заводится Медицинская карта (ТБ 01), и он регистрируется в
- 27. Лечение туберкулеза
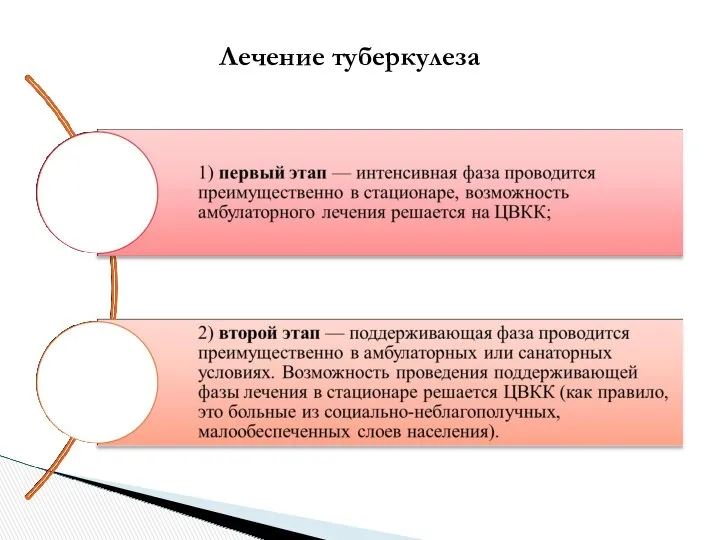
- 29. Лечение больных I категории: 1) интенсивная фаза проводится в сроки от двух до четырех месяцев, в
- 30. Лечение больных II категории: 1) интенсивная фаза проводится в сроки от трех до пяти месяцев, в
- 31. Лечение больных III категории: 1) интенсивная фаза лечения проводится в течение двух месяцев четырьмя ПТП: изониазид,
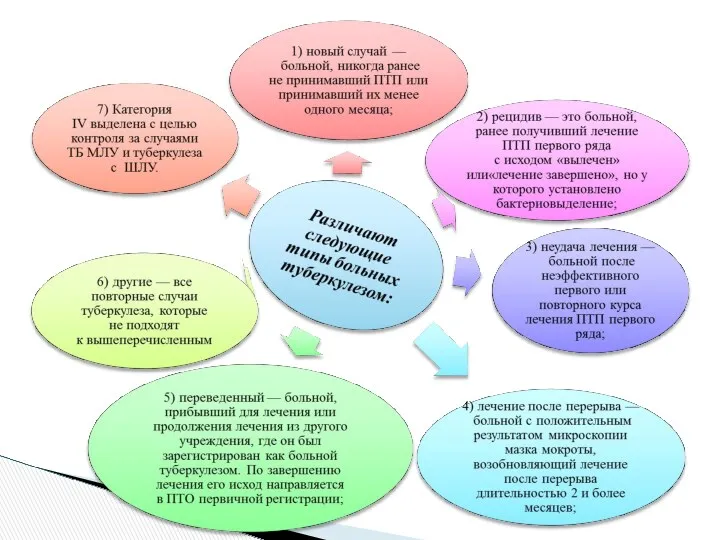
- 32. Исходы лечения больных туберкулезом: 1) вылечен — результаты бактериоскопии мокроты отрицательные в конце лечения и, по
- 34. Скачать презентацию














 Гестационный СД
Гестационный СД History of medicine as science and subject for study. Prehistoric medicine
History of medicine as science and subject for study. Prehistoric medicine Особенности регулирования психофизической нагрузки детей с нарушением зрения
Особенности регулирования психофизической нагрузки детей с нарушением зрения Неотложная помощь в психиатрии
Неотложная помощь в психиатрии Кессонная болезнь
Кессонная болезнь Вирусные дерматозы
Вирусные дерматозы Прием пациента в стационар
Прием пациента в стационар Сальмонеллез у кошек и собак
Сальмонеллез у кошек и собак Пневмония. Этиология. Принципы лечения
Пневмония. Этиология. Принципы лечения Переливание крови
Переливание крови Експертиза стійкої втрати працездатності
Експертиза стійкої втрати працездатності Студенческий медицинский отряд СГМУ Пейсмекер
Студенческий медицинский отряд СГМУ Пейсмекер Тыныс алу жүйесінің өмірге қауіпті зақымдануларының диагностикасы және жедел көмек көрсету алгоритмі
Тыныс алу жүйесінің өмірге қауіпті зақымдануларының диагностикасы және жедел көмек көрсету алгоритмі Медициналық мақсаттағы бұйымдарды және медициналық техниканы мемлекеттік тіркеу және қайта тіркеу
Медициналық мақсаттағы бұйымдарды және медициналық техниканы мемлекеттік тіркеу және қайта тіркеу Общие направления профилактики ВИЧ-инфекции
Общие направления профилактики ВИЧ-инфекции Стандартизация лекарственного растительного сырья
Стандартизация лекарственного растительного сырья Корь. Эпидемиология. Лечение
Корь. Эпидемиология. Лечение Equipment and instruments of dental clinic
Equipment and instruments of dental clinic Алгоритм действий сотрудника аптеки. Часть 4
Алгоритм действий сотрудника аптеки. Часть 4 Проводящая система сердца
Проводящая система сердца Инструкция по проведению генеральной уборки. Требования к уборочному инвентарю
Инструкция по проведению генеральной уборки. Требования к уборочному инвентарю Лечение артериальной гипертонии
Лечение артериальной гипертонии Профилактика инфекционных зоонозных, инфекционных и инвазионных заболеваний животных
Профилактика инфекционных зоонозных, инфекционных и инвазионных заболеваний животных Полиомиелит
Полиомиелит Классы рекомендаций и уровни доказательств
Классы рекомендаций и уровни доказательств Лечение переломов челюстей. Виды шин. Методы и техника шинирования челюстей
Лечение переломов челюстей. Виды шин. Методы и техника шинирования челюстей Борьба со спидом и его профилактика
Борьба со спидом и его профилактика Организация медико-генетической службы
Организация медико-генетической службы