Содержание
- 2. План лекції 1. Сучасні погляди на етіологію й патогенез остеоартрозу. 2. Класифікація. 3. Клінічні прояви та
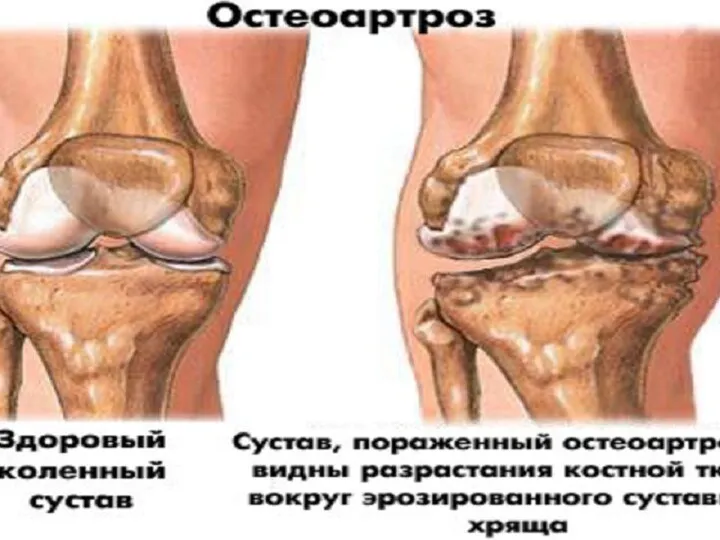
- 3. Остеоартроз – хронічне, прогресуюче, дегенеративне захворювання суглобів, для якого характерна дегенерація суглобового хряща з наступними змінами
- 4. Остеоартроз поширений у всіх клімато-географічних зонах і виявляється у 2-13 % населення. Поширеність в Україні склала
- 5. ФАКТОРИ РИЗИКУ ОСТЕОАРТРОЗУ ГЕНЕТИЧНІ - Стать (жіноча) - Успадкована патологія гена колагену ІІ типу - Мутація
- 6. СУЧАСНІ ПОГЛЯДИ НА ЕТІОЛОГІЮ Й ПАТОГЕНЕЗ ОСТЕОАРТРОЗУ · ЗАГАЛЬНОВИЗНАНО, ЩО ОСТЕОАРТРОЗ Є МУЛЬТИФАКТОРНИМ ЗАХВОРЮВАННЯМ. · РОЗВИВАЄТЬСЯ
- 7. ЕТІОЛОГІЧНІ ЧИННИКИ, ЯКІ ОБУМОВЛЮЮТЬ ПРОГРЕСУВАННЯ ДЕГРАДАЦІЇ СУГЛОБОВОГО ХРЯЩА · Функціональні перевантаження (професійні, побутові, спортивні). · Травми
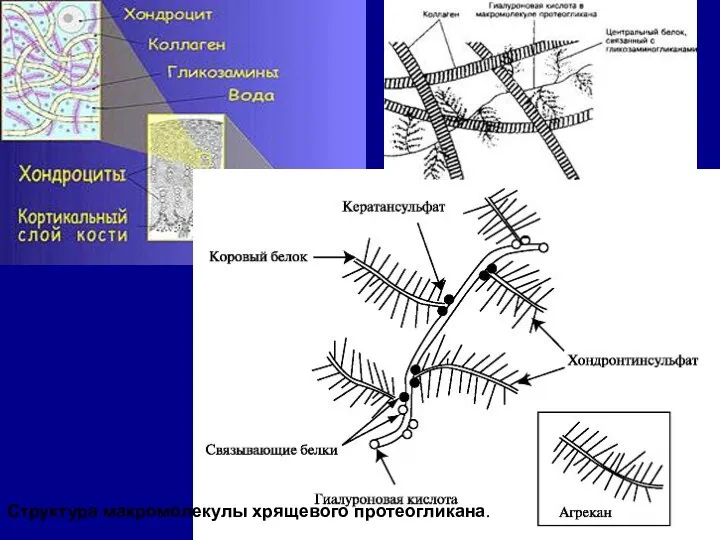
- 8. Структура макромолекулы хрящевого протеогликана.
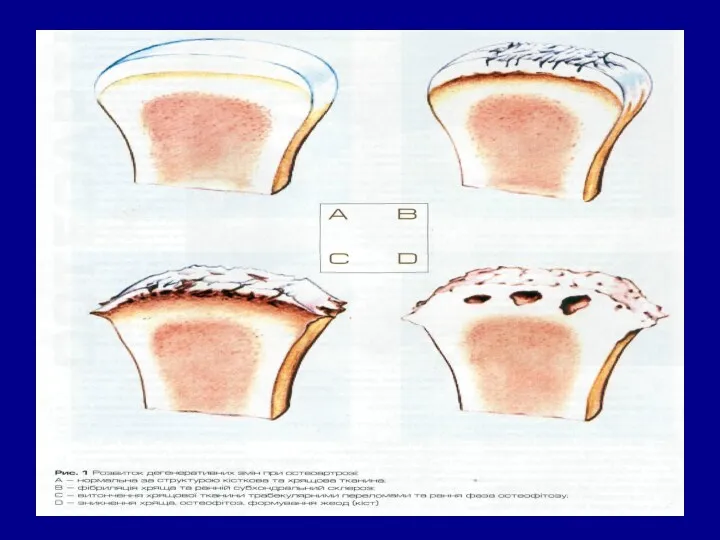
- 9. Розвиток остеоартрозу метаболічні зміни у хрящі - порушується синтез хондроцитами протеогліканів (при старінні зменшується вміст хондроїтин
- 11. ПАТОГЕНЕЗ ОСТЕОАРТРОЗУ У деградації суглобового хряща активну участь беруть прозапальні цитокіни: - фактор некрозу пухлин-альфа стимулює
- 12. КЛАСИФІКАЦІЯ ОСТЕОАРТРОЗУ І. Первинний (ідеопатичний) А. Локалізований ( менше 3 суглобів) 1. Суглоби кистей. 2. Суглоби
- 13. КЛАСИФІКАЦІЯ ОСТЕОАРТРОЗУ (продовження) ІІ. Вторинний А. Посттравматичний. Б. Вроджені, набуті або ендемічні захворювання ( хвороба Переса,
- 14. КЛАСИФІКАЦІЯ ОСТЕОАРТРОЗУ (продовження) ІІІ Рентгенологічна стадія (за J.H/Kellgren i J.S.Lawrence) 0, I, II, III, IV IV.
- 15. ПРИКЛАДИ ФОРМУЛЮВАННЯ ДІАГНОЗІВ: · Вторинний моноостеоартроз лівого колінного суглоба з синовітом, рентген-стадія ІІ, ФН І. ·
- 16. КЛІНІЧНІ ПРОЯВИ ОСТЕОАРТРОЗУ ∙ Хвороба починається поступово, частіше всього з суглобів, на які падає найбільше навантаження:
- 17. КЛІНІЧНІ ПРОЯВИ ОСТЕОАРТРОЗУ (продовження) Біль виникає при навантаженні на ушкоджений суглоб, частіше ввечері після робочого дня,
- 18. КЛІНІЧНІ ПРОЯВИ ОСТЕОАРТРОЗУ (продовження) У клінічній симптоматиці може зустрічатися так звана блокада суглоба. Вона пов’язана з
- 19. Артралгічний синдром при остеоартрозі обумовлений враженням як структур суглобу, так і навколосуглобових тканин: – розвитком синовіїта;
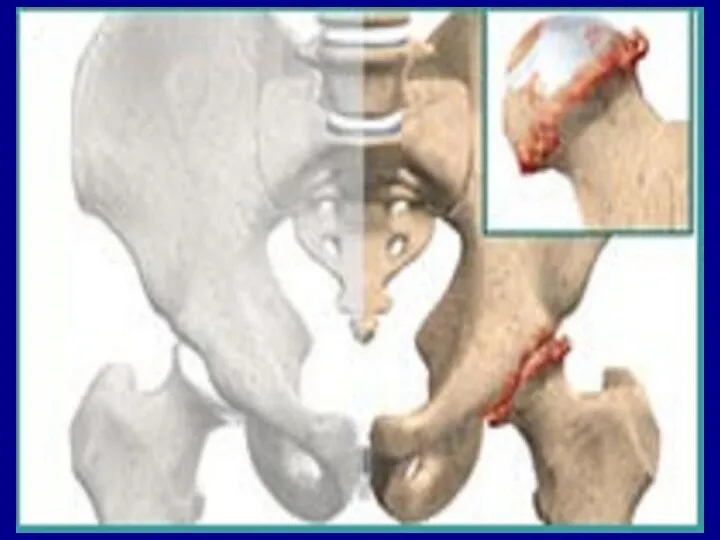
- 20. КОКСАРТРОЗ · Раннім клінічним симптомом коксартрозу є поява “механічного болю” при навантаженні в ділянці кульшового суглобу,
- 21. КОКСАРТРОЗ В розгорнутій стадії хвороби біль носить посилений характер, розвивається видима кульгавість, “качина хода”, атрофія м’язів
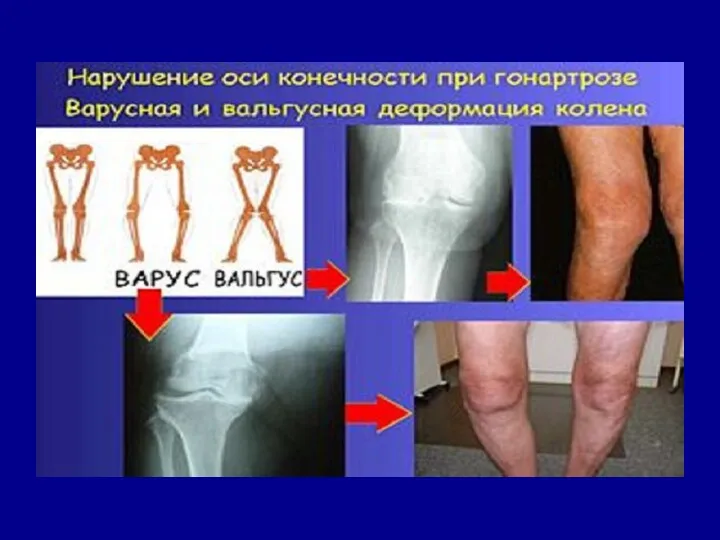
- 23. ГОНАРТРОЗ ∙ Характерні клінічні прояви: механічного типу біль, який посилюється при ходьбі по сходах, локалізується в
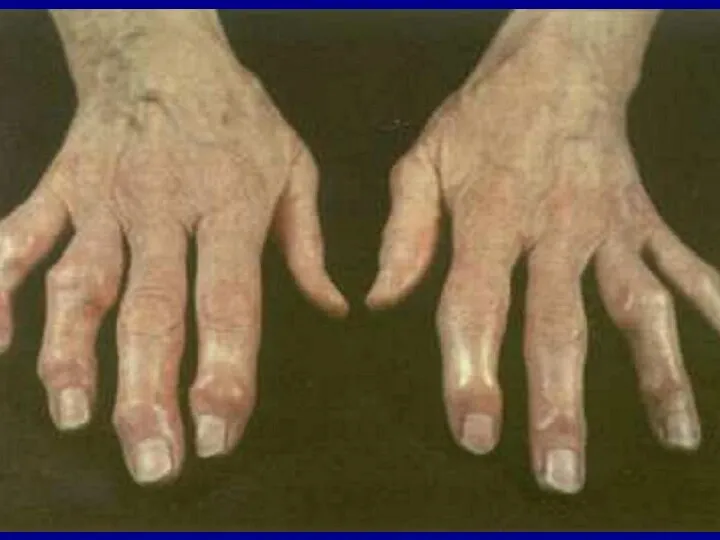
- 26. ОСТЕОАРТРОЗ МІЖФАЛАНГОВИХ СУГЛОБІВ КИСТІ · Клінічно проявляється утворенням вузликових набряків в ділянці дистальних міжфалангових суглобів (вузлики
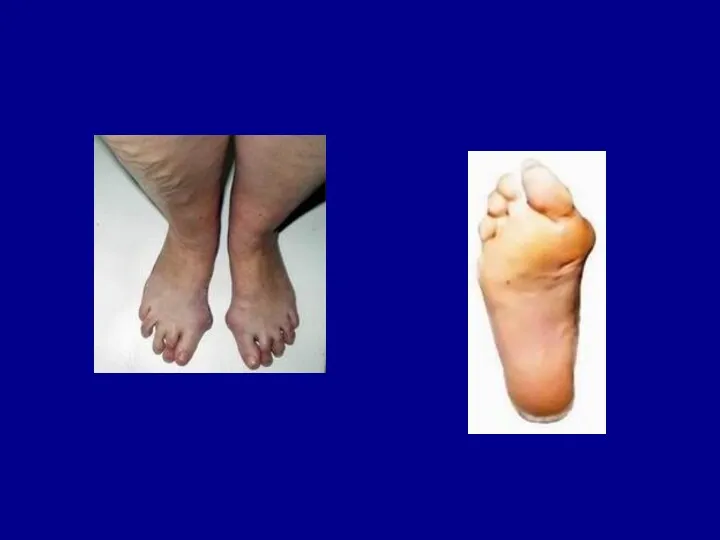
- 28. ОСТЕОАРТРОЗ ПЕРШОГО ПЛЮСНЕФАЛАНГОВОГО СУГЛОБУ · Зустрічається досить часто, як правило супроводжує плоскостопість. Артроз проявляється болючістю, кістковою
- 30. ПОЛІОСТЕОАРТРОЗ (хвороба Келгрена, генералізований остеоартроз, артрозна хвороба) · Характеризується множинним ушкодженням периферичних і міжхребцевих суглобів. Виникнення
- 31. ДІАГНОСТИКА ТА ДИФЕРЕНЦІЙНА ДІАГНОСТИКА · Діагностика остеоартрозу ґрунтується на комплексному аналізі даних анамнезу, об’єктивного статусу, інструментальних,
- 32. ДІАГНОСТИКА ТА ДИФЕРЕНЦІЙНА ДІАГНОСТИКА (продовження) Переваги в діагностиці має магнітнорезонансна томографія, ультразвукове дослідження суглобів й артроскопія.
- 33. ЛІКУВАННЯ остеартрозу повинно бути комплексним, з урахуванням можливих етіопатогенетичних факторів, яких у кожного конкретного хворого може
- 34. АЛГОРИТМ ЛІКУВАННЯ ОСТЕОАРТРОЗУ І етап · Навчання пацієнта. · Зменшення механічного навантаження: чергування навантаження і відпочинку,використання
- 36. АЛГОРИТМ ЛІКУВАННЯ ОСТЕОАРТРОЗУ ІІ етап · Системні нестероїдні протизапальні препарати (короткотривалі курси у разі маніфестного остеоартрозу
- 37. Симптоматичні препарати повільної дії (SYSADOA) · Враховуючи вимоги доказової медицини для клінічного застосування рекомендують хондроїтин сульфат
- 38. Інші хондроїтин сульфати Структум Сертификат Европейской Фармакопеи хондроитин сульфат самого ВЫСОКОГО качества
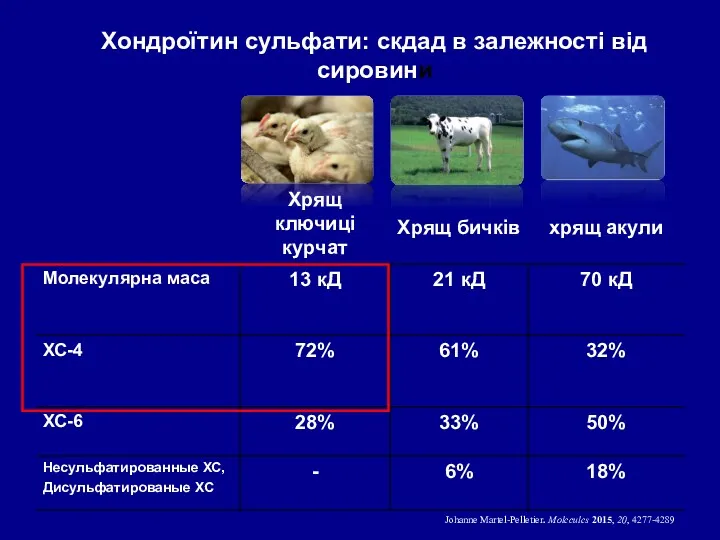
- 39. Хондроїтин сульфати: скдад в залежності від сировини Johanne Martel-Pelletier. Molecules 2015, 20, 4277-4289
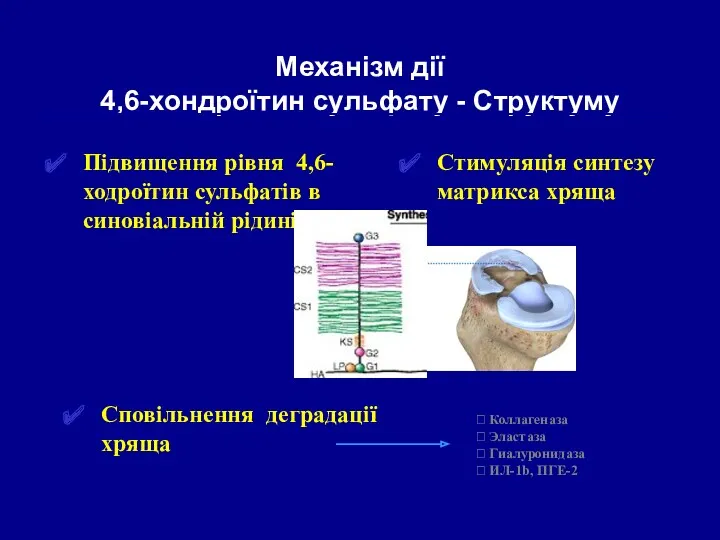
- 40. Підвищення рівня 4,6-ходроїтин сульфатів в синовіальній рідині Механізм дії 4,6-хондроїтин сульфату - Структуму Стимуляція синтезу матрикса
- 41. Структум призначають по 1капсулі двічі на добу впродовж 3- 6 місяців Зменшення болю –50% і необхідності
- 42. Друга задача лікування – усунення болю. Важливо правильно визначитись у кожному конкретному випадку з тактикою ведення
- 43. ∙ Рекомендується використання компресу з бішофітом, димексидом. · Компрес з обов’язково розведеним димексидом (50%) тримають не
- 44. 1 г геля содержит диклофенака натрия в пересчете на 100% вещество 50 мг; Вспомогательные вещества: метилпарагидроксибензоат
- 45. У разі неефективності місцевих заходів обов’язково постає питання про системне використання препаратів · Для зменшення болю
- 46. Призначаючи НПЗП, необхідно виконувати ряд умов: · Препарати повинні бути ефективними в середніх знеболюючих дозах ·
- 47. ∙ Серед найбільш ефективних НПЗП диклофенак натрію лишається стандартом, з урахуванням вираженої протизапальної й знеболюючої дії
- 48. ∙ Справедливим є твердження, що не існує ні одного безпечного нестероїдного протизапального препарату, включаючи й інгібітори
- 49. Для контролю за можливими побічними реакціями при довготривалому лікуванні НПЗП рекомендовано: · призначати загальний аналіз крові
- 50. Для зменшення болю у хворих на остеоартроз останнім часом широко призначають синтетичний анальгетик центральної дії трамадола
- 51. Комплексне лікування включає використання як консервативних ортопедичних методів, так і оперативного лікування Консервативні ортопедичні методи: І.
- 52. Показання до оперативного лікування: Артроз І плюсневого суглобу: 1. Постійний різкий біль 2. Неможливість носити звичайне
- 53. Санаторно-курортне лікування Важливим реабілітаційним і лікувальним компонентом у разі остеоартрозу є санаторно-курортне лікування ( з використанням
- 54. Критерії якості лікування: 1. Відсутність або істотне зменшення проявів суглобового синдрому, відсутність рецидивів синовіїта. 2. Поліпшення
- 55. Первинна та вторинна профілактика 1. Первинна профілактика остеоартрозу повинна починатися з своєчасного виявлення та корекції дисплазії
- 56. Первинна та вторинна профілактика (продовження) 4. Раціональне збалансоване харчування. Хворі з концентрацією вітамінів С і D
- 57. Первинна та вторинна профілактика (продовження) 6. Пацієнтам, які мають надлишкову масу і артралгії, особливо, якщо в
- 58. Військово-лікарська експертиза При проведенні військово-лікарської експертизи необхідно керуватись Наказом міністра оборони №402 від 14 серпня 2008
- 59. Військово-лікарська експертиза (продовження) “а” – всі хворі зі значними порушеннями функцій, стійкими і значними змінами вважаються
- 64. Скачать презентацию




















































 Генетика олигофрений. Группа хромосомных заболеваний
Генетика олигофрений. Группа хромосомных заболеваний Телемедицина. Возможности и перспективы
Телемедицина. Возможности и перспективы 2011-2015 жылдарға Саламатты Қазақстан Қазақстан Республикасы денсаулық сақтау саласын дамытудың мемлекеттік бағдарламасы
2011-2015 жылдарға Саламатты Қазақстан Қазақстан Республикасы денсаулық сақтау саласын дамытудың мемлекеттік бағдарламасы Акне. Иммунная система кожи
Акне. Иммунная система кожи Основы урологии
Основы урологии Hormones and the Endocrine System
Hormones and the Endocrine System Мигрень. Диагностика. Лечение. Профилактика
Мигрень. Диагностика. Лечение. Профилактика Клинические особенности менингококковой инфекции у детей на современном этапе
Клинические особенности менингококковой инфекции у детей на современном этапе Аденовирусные инфекции. Грипп
Аденовирусные инфекции. Грипп Дезинфекция медицинских изделий
Дезинфекция медицинских изделий Вторичные соматические симптомы при поражении нервной системы
Вторичные соматические симптомы при поражении нервной системы Сүйек тінінің жасқа байланысты ерекшеліктері
Сүйек тінінің жасқа байланысты ерекшеліктері Основні переваги грудного вигодовування малят
Основні переваги грудного вигодовування малят Obsessive-Compulsive Disorder
Obsessive-Compulsive Disorder Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6)
Лекарственные растения и сырье, содержащие жиры и жироподобные вещества. (Лекция 6) Ауыз қуысының микоздары. Ашытқы тәріздес кандида саңырауқұлақтары. Қасиетері, адам патологиясындағы рөлі
Ауыз қуысының микоздары. Ашытқы тәріздес кандида саңырауқұлақтары. Қасиетері, адам патологиясындағы рөлі Какие заболевания называются облигатно-трансмиссивными? Медицинская протозоология
Какие заболевания называются облигатно-трансмиссивными? Медицинская протозоология Пневмонии и рак легких
Пневмонии и рак легких Лор ағзалардың құрылымы мен топографиясының жасқа байланысты ерекшеліктері.Лор ағзалардың патологиясындағы маңызы
Лор ағзалардың құрылымы мен топографиясының жасқа байланысты ерекшеліктері.Лор ағзалардың патологиясындағы маңызы Вирусные гепатиты: лечение и профилактика
Вирусные гепатиты: лечение и профилактика Сіреспеге қарсы қолданылатың дәрілік заттарға сипаттама
Сіреспеге қарсы қолданылатың дәрілік заттарға сипаттама Анализ заболеваемости острыми кишечными инфекциями, вызванные неустановленными инфекционными возбудителями населения
Анализ заболеваемости острыми кишечными инфекциями, вызванные неустановленными инфекционными возбудителями населения День донорства
День донорства Бүйрек және зәр биохимиясы
Бүйрек және зәр биохимиясы Сибирская язва
Сибирская язва Әртүрлі иондаушы сәулелер көздері түрлерінің заттармен өзара әсерлесуі. (Тақырып 2)
Әртүрлі иондаушы сәулелер көздері түрлерінің заттармен өзара әсерлесуі. (Тақырып 2)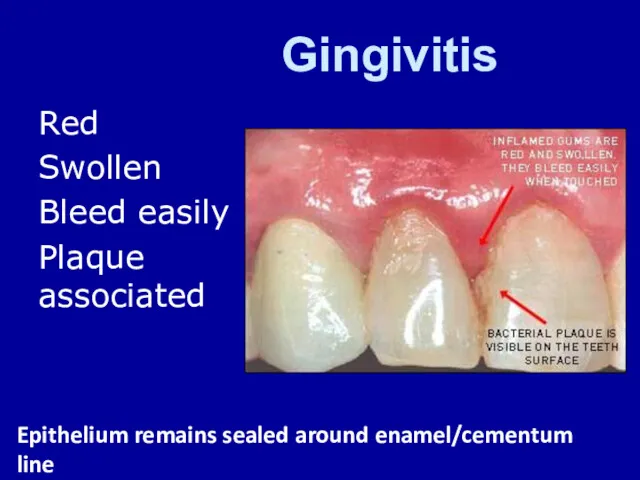 Periodontal Disease
Periodontal Disease Ортодонтические изгибы, их виды и техника нанесения на ортодонтические дуги
Ортодонтические изгибы, их виды и техника нанесения на ортодонтические дуги