Слайд 2

Этиология
Н.А.Лопаткин (1992) выделяет 4 основные группы причин развития ОПН:
преренальные
ренальные
постренальные
аренальные
Слайд 3

Этиологические формы ОПН
1. Преренальная (гемодинамическая), обусловленная острым нарушением почечного кровообращения;
2.Ренальная (паренхиматозная),
вызванная поражением паренхимы почек;
3.Постренальная (обструктивная), вызванная острым нарушением оттока мочи.
Слайд 4

Преренальные формы ОПН
вызываются шоком или резким уменьшением объема циркулирующей крови вследствие
ряда причин:
травматический шок
синдром длительного сдавливания
электротравматический шок
обширные ожоги и отморожения
травматические хирургические вмешательства
анафилактический шок
Слайд 5

Преренальные формы ОПН
гемолитический шок
геморрагический шок
кардиогенный шок
сердечная недостаточность,
тампонада
перикарда
инфекционно-токсический шок
дегидратация и потеря электролитов
осложненная кровотечением и инфекцией акушерская патология
Слайд 6

Преренальные формы ОПН
лекарственные вещества, снижающие почечный кровоток: НВПС, угнетающие синтез почечных
сосудорасширяющих простагландинов; сандиммун, способствующий эндотелий-зависимой почечной вазоконстрикции и гипоперфузии коркового слоя почек;
Слайд 7

Преренальные формы ОПН
ингибиторы АПФ, уменьшающие почечный кровоток у больных со стенозом
почечной артерии; рентгенконтрастные вещества, активирующие синтез сосудосуживающих веществ и вызывающие ишемию почки.
Слайд 8

Ренальные факторы ОПН
острый гломерулонефрит
острый интерстициальный нефрит
острый пиелонефрит, осложненный абс-цедированием, острым папиллярным
некрозом
внутриканальцевая обструкция патоло-гическими кристаллами, пигментами, миоглобином, продуктами рабдомиолиза
поражение почек при системных заболеваниях соединительной ткани
Слайд 9

Ренальные факторы ОПН
поражение почек при системных васкулитах поражение почек при синдроме
Гудпасчера
ОПН трансплантированной почки
воздействие нефротоксических веществ (четыреххлористого углерода, этиленгликоля, метанола, тяжелых металлов, крепких кислот, лекарственных средств – аминогликозидов, сульфаниламидов, фенацетина, циклоспорина; отравление змеиным ядом, ядовитыми грибами, ядом насекомых, эндогенно продуцируемые в избытке вещества – мочевая кислота, миоглобин, кальций.
Слайд 10

Ренальные факторы ОПН
Тромбоз и эмболии почечных артерий
Тромбоз почечных вен
Гемолитико-уремический синдром и
тромботическая тромбоцитопеническая пурпура.
Слайд 11

Постренальные факторы
Обструкция мочевыводящих путей камнем
Обструкция мочевыводящих путей опухолью
Ретроперитонеальный фиброз
Обструкция мочевыводящих
путей увеличенными лимфоузлами
Слайд 12

Постренальные факторы
Острая задержка мочи вследствие увеличения предстательной железы
Окклюзия мочеточников
кровяными сгустками.
Слайд 13

Аренальная форма ОПН
Аренальная форма ОПН – очень редкая форма, развивающаяся
у больных после удаления по жизненным показаниям обеих или единственной почки.
Слайд 14

Аренальная форма ОПН
ОПН при хроническом алкоголизме
Нефротический острый канальцевый некроз (суррогаты
алкоголя, сочетание алкоголя и нестероидных противовоспалительных средств)
Слайд 15

Аренальная форма ОПН
Ишемический острый канальцевый некроз
Некротический папиллит
Гепато-ренальный синдром
Слайд 16

Классификация ОПН (Е.М.Тареев, 1983)
1. По месту возникновения «повреждения»:
1.1 Преренальная
1.2 Ренальная
1.3 Постренальная
Слайд 17

Классификация ОПН (Е.М.Тареев, 1983)
1. По этиопатогенезу:
1.1 Шоковая почка – травматический, геморрагический,
обезвоживание гемотрансфузионный, бактериальный, анафилактический, кардиогенный, ожоговый, операционный шок, электротравма, послеродовый сепсис, прерывание беременности, преждевременная отслойка плаценты, патологическое предлежание плаценты, эклампсия в родах, афибриногенемия, атоническое кровотечение и др.
Слайд 18

Классификация ОПН (Е.М.Тареев, 1983)
1.1 Токсическая почка – результат отравления экзогенными ядами.
1.2
Острая инфекционная почка
1.3 Сосудистая обструкция
1.4 Урологическая обструкция
1.5 Аренальное состояние
Слайд 19

Классификация ОПН (Е.М.Тареев, 1983)
1. По течению
1.1 Инициальный период (период начального действия
фактора)
1.2 Период олиго-, анурии (уремии)
1.3 Период восстановления диуреза
1.3.1 Фаза начального диуреза (диурез больше
500 мл в сутки).
1.3.2 Фаза полиурии (диурез больше 1800 мл в
сутки).
1.4 Период выздоровления (с момента
нормализации диуреза).
Слайд 20

Классификация ОПН (Е.М.Тареев, 1983)
1. По степени тяжести:
1.1 I ст. – легкая:
увеличение содержания креатинина крови в 2-3 раза.
1.2 II ст. – средней тяжести: увеличение содержания креатинина крови в 4-5 раз.
1.3 III ст. – тяжелая: увеличение содержания креатинина в крови более чем в 6 раз.
Слайд 21

патогенез
Основными патогенетическими факторами ОПН являются:
Повреждающее влияние на почку цитокинов (фактора некроза
опухоли, интерлейкина-1 и др.), в большом количестве выделяющихся при различных вида шока, особенно при септическом шоке;
Слайд 22

патогенез
Уменьшение почечного (особенно в корковом веществе) кровотока и падение клубочковой фильтрации,
развитие ишемии почки (особенно велика роль этого фактора при развитии преренальной ОПН), уменьшение тубулярного тока;
Слайд 23

патогенез
Уменьшение доставки натрия и воды к дистальным канальцам, повышение секреции ренина
и продукция ангиотензина; спазмирование прегломе-рулярных артерий, тромбоз артерий, ишемия почек и уменьшение почечного кровотока;
Слайд 24

патогенез
Шунтирование кровотока через юкстамедуллярный слой почек (при резкой констрикции сосудов коры
почки кровь попадает в пограничный слой между корой и мозговым веществом, те в юкстамедуллярный слой), возникает стаз в кровеносной системе, повышается давление в канальцах, что еще больше снижает клубочковую фильтрацию;
Слайд 25

патогенез
Усиление апоптоза эпителия канальцев под влиянием апоптозактивирующих ферментов каспаз и интерлейкин-1β-конвертирующего
энзима;
Развитие тубулярного некроза;
Слайд 26

патогенез
Обтурация канальцев слущенным эпителием;
Тотальная диффузия клубочкового фильтрата через стенку поврежденных канальцев
и сдавление канальцев отечным интерстицием;
Слайд 27

патогенез
Развитие ДВС-синдрома;
Накопление кальция в клетках почечных канальцев с развитием их
отека и набухания;
Слайд 28

патогенез
Развитие пиелоренальных и пиеловенозных рефлюксов, рост гидростатичекого давления в канальцах, отек
интерстиция, нарушение кровотока в клубочках и канальцах, развитие тубулярного некроза.
Слайд 29

патогенез
Вследствие вышеизложенных патогенети-ческих факторов почки теряют способность поддерживать и регулировать гомеостаз:
нарушается водный баланс (развивается гипергидратация), электролитный баланс (как правило, развивается гиперкалиемия, реже – гипернатремия, гиперхлоремия), кислотно-щелощное равновесие (появляется метабо-лический ацидоз), происходит накопление мочевины, кретинина, нарушается обмен жи-ров, углеводов, белков, развивается анемия.
Слайд 30

клиника
В течении ОПН выделяют следующие периоды:
Начальный или период действия
этиологического фактора
Олигоанурический
период
Период восстановления диуреза
Период восстановления функции почек.
Слайд 31

Начальный период или период действия этиологического фактора
Клиническая симптоматика зависит от
этиологического фактора. Характерные проявления начального периода ОПН:
коллапс
уменьшение диуреза (до 400-600 мл в сутки), иногда диурез почти полностью прекращается (50-60 мл в сутки).
Длительность этого периода (1-2 суток) фактически совпадает с продолжительностью гемодинамических расстройств.
Слайд 32

Олигоанурический период
В клинике этого периода на первый план выступают явления почечной
недостаточности. Длительность периода олигоанурии от нескольких дней до 3-4 недель (в среднем 12-16 дней).
Слайд 33

Олигоанурический период
Больные жалуются на общую слабость, отсутствие аппетита, сонливость днем, бессонницу
ночью, тошноту, икоту, рвоту, выделение малого количества мочи. Суточный диурез падает до 400-500 мл, возможна анурия (суточный диурез не превышает 50 мл).
Слайд 34

Олигоанурический период
Объективное исследование больных выявляет следующие характерные проявления: кожа сухая, шелушится,
на коже груди, лба, вокруг носа, рта – кристаллы мочевины.
Слайд 35

Олигоанурический период
Язык сухой, обложен коричневым налетом. Слизистая оболочка полости рта
сухая, «лаковая», с изъявлениями. Живот при пальпации болезненный в различных отделах в связи с раздражением брюшины, развитием выраженного элиминационного гастрита, колита. У 10% больных развиваются желудочно-кишечные кровотечения в связи с появлением острых эрозий желудка и кишечника. Возможно увеличение и значительное нарушение функции печени вплоть до развития печеночной недостаточности.
Слайд 36

Олигоанурический период
Возможно развитие острого миокардита. Он проявляется одышкой, сердцебиениями, болями в
области сердца. Расширением границ сердца, глухостью сердечных тонов, систолическим шумом, диффузными изменениями ЭКГ.
Реже развивается фибринозный перикардит. У многих больных перикардит протекает скрыто. АД снижено или нормальное.
Слайд 37

Олигоанурический период
При аускультации легких определяются жесткое дыхание, застойные мелкопузырчатые хрипы.
При выраженной гипергидратации развивается отек легких. Наиболее точно и рано можно распознать отек легких с помощью рентгенологического исследования.
Поражение центральной нервной системы проявляется головными болями, мышечными подергиваниями, судорогами, возможно помрачнение сознания.
Слайд 38

Олигоанурический период
гиперкалиемия
гипонатремия
гипокальциемия
гипермагниемия
гипохлоремия
гиперфосфатемия
Слайд 39

Олигоанурический период
При ОПН в олигоанурической стадии чаще всего имеют место внеклеточная
гипергидратация и общая гипергидаратация.
Слайд 40

Олигоанурический период
Лабораторные данные в олигоанурическом периоде
1. В общем анализе крови –
гипохромная анемия, гиперлейкоцитоз с преобладанием нейтрофилеза, тромбоцитопения, увеличение СОЭ.
2. В общем анализе мочи – цвет темный, плотность снижена, много эритроцитов, клеток почечного эпителия, протеинурия, цилиндрурия.
Слайд 41

Олигоанурический период
1. В биохимическом анализе крови – уменьшения содержания альбумина, повышение
уровня α2 – и γ-глобулинов, гипербилирубинемия, гиперкалиемия, гипо-натремия, гипокальциемия, гипохлоремия, гипермагниемия, гиперфосфатемия, гипер-сульфатемия, увеличения количества амино-трансфераз, повышения содержания моче-вины, креатинина, остаточного азота.
Слайд 42

Период восстановления диуреза
характеризуется постепенным увели-чением диуреза. Различают фазу начального диуреза (когда
количество мочи превышает 500 мл в сутки) и фазу полиурии (количество мочи возрастает ежесуточно на 50-100 мл и достигает 2-3 л и более в сутки). Длительность периода полиурии может колебаться от 20 до 75 дней (в среднем 9-11 дней).
Слайд 43

Период восстановления диуреза
В этом периоде восстанавливается лишь клубочковая фильтрация, а канальцевая
реабсорбция еще остается нарушенной. Количество теряемой с мочой воды велико, может составлять до 4-6 л в сутки. В связи с этим клиническая картина этого периода характеризуется преимущественно электролитными нарушениями и дегидратацией.
Слайд 44

Период восстановления диуреза
Лабораторные данные
1. В общем анализе крови: гипохромная
анемия.
2. В
общем анализе мочи: плотность мочи снижена, много белка, эритроцитов, цилиндров, эпителиальных клеток.
3. В биохимическом анализе крови: сохра-няется повышенным содержание креатинина, мочевины, гипокалиемия, гипонатриемия, гипохлоремия, гипомагниемия.
Слайд 45

Период анатомического и функционального выздоровления
Принято считать, что этот период начинается с
того времени, когда уровень мочевины и креатинина становится нормальным. В этом периоде биохимические и электролитные показатели приходят к норме, нормализуется анализ мочи, восстанавливается функция почек. Период восстановления функции почек может продолжаться 3-12 мес. и даже до 2 лет.
Слайд 46

Программа обследования
1. Общий анализ крови и мочи, определение гематокрита.
2.Суточный диурез и количество
выпитой жидкости.
3.Анализ мочи по Зимницкому и Нечипоренко.
4.Биохимический анализ крови: общий белок, белковые фракции, билирубин, аминотранс-феразы, холестерин, липопротеины, калий, натрий, кальций, хлориды, мочевина,
креатинин.
Слайд 47

Программа обследования
1.Исследование показателей кислотно-щелочного равновесия.
2.Ультразвуковое исследование почек, компьютерная томография.
3.Исследование глазного дна.
4. ЭКГ.
5.Рентгенография легких (диагностика гипергидратации легких).
6. Консультация уролога.
Слайд 48

Лечение
Устранение основного этиологического фактора, вызвавшего ОПН.
Слайд 49

Терапия шока – важнейший компонент лечения и профилактики ОПН. Выполняются
следующие противошоковые мероприятия: Восполнение объема циркулирующей крови (полиглюкин – 400-1200 мл, реополиглюкин – 400-1000мл, реоглюкин, белковые препараты – 150-200мл 10 или 20% альбумина, 400 мл нативной или свежезамороженной плазмы; кристаллоид-ные кровезаменители.
Слайд 50

Внутривенное капельное введение допамина по 2-4 мкг/кг/мин., преднизолона в суточной дозе
по 3-5 мг/кг (при некупирующемся колапсе 60-90 мг , а затем по 30-60 мг в/м через каждые 4-6 часов). Назначаются диуретики – фуросемид: петлевой диуретик, ингибирует реабсорбцию натрия и воды, а кроме того, способствует расширению сосудов кортикального слоя почек, повышает осмолярный клиренс и ток жидкости в канальцах.
Слайд 51

Использование фуросемида дает хороший эффект на ранних стадиях ОПН. Первичная доза
фуросемида в/в составляет 2 мг/кг, если эффекта нет в течение 1ч., то можно ввести препарат повторно в увеличенной дозе – до 10 мг/кг.
Слайд 52

Назначаются антикоагулянты. В первой, гиперкоагуляционной, фазе ДВС-синдрома назначается гепарин в
дозе 15-50 Ед/кг каждые 6 ч под контролем времени свертывания крови по Ли-Уайту (при оптимальной дозе время удлиняется не менее, чем на 50%). Отмену гепарина производят с постепенным уменьшением дозы в течение 1-2 суток во избежание гиперкоагуляции и «рикошетного» эффекта. Контроль коагулограммы следует производить 2-3 раза в сутки (во избежание передозировки гепарина).
Слайд 53

Необходимо также применять перели-вание свежезамороженной плзазмы (восполнение антитромбина – III) возможно
ее применение на фоне плазмафереза. При развитии II фазы ДВС-синдрома вводятся в/в свеже-замороженная плазма и ингибиторы протеолитических ферментов.
Слайд 54

Лечение олигоанурической фазы ОПН
1. Снижение белкового катаболизма и обеспечение энергетических
потребностей организма. Диета должна быть малобелковой (не более 20г белка в сутки), суточная энергетическая ценность диеты – не менее 1500-2000 ккал. Для уменьшения белкового катаболизма рекомендуется применение анаболических препаратов – ретаболила в/м по 1 мл 1 раз в нед, тестостерона пропионата (мужчинам) по 100 мл в сутки в/м.
Слайд 55

Лечение олигоанурической фазы ОПН
Для уменьшения белкового катаболизма рекомендуется также применение ингибиторов
протеолитических фермен-тов (контрикал, трасилол).
Слайд 56

Лечение олигоанурической фазы ОПН
Коррекция электролитных нарушений. Коррекция гиперкалиемии. Из диеты исключаются
продукты, богатые калием (картофель, фруктовые соки, фрукты). Рекомендуется 20% р-р глюкозы до 500 мл с инсулином (1ЕД инсулина на 4г глюкозы), ионообменные смолы (Resonium связывает калий в кишечнике, извлекает из тканей и крови). Для коррекции гипокальцемии применяют в/в 20-40мл 10% р-ра кальция глюконата.
Слайд 57

Лечение олигоанурической фазы ОПН
Коррекция нарушений КЩР. Характерным для олигоанурической стадии ОПН
является развитие ацидоза. Для коррекции ацидоза применяют в/в капельное введение 4,2% р-ра гидрокарбоната в количестве 4мл на 1 кг массы тела больного в сутки, а при возможности объем в мл расчитывается по формуле: 0,6хмасса тела больного в кг х дефицит буферных оснований. В норме рн крови 7,35-7,45. При ацидозе показатели снижаются, при алколозе – повышаются.
Слайд 58

Лечение олигоанурической фазы ОПН
Дезинтоксикационная терапия и борьба с азотемией. Дезинтоксикации способствует
введение гемодеза, но из-за существующей гипергидратации количество препарата, которое можно ввести в олигоанурической фазе, невелико, также ограничесны возможности введение других дезинтоксикационных средств (р-ров глюкозы, Рингера и др.). Поэтому с целью дезинтоксикации и борьбы с гиперазотемией в олигоантурической стадии применяются активные методы дезинтоксикации: гемодиализ, гемофильтрация, перитониальный диализ, гемосорбция.
Слайд 59

Лечение олигоанурической фазы ОПН
Показания к гемодиализу:
∙ Клинические: прогрессирующее ухудшение общего
состояния, несмотря на консервативное лечение; признаки нарастающего ацидоза, чрезмерная задержка жидкости (прогрессирующее увеличение массы тела, угроза отека легких, мозга);
∙ Лабораторные: гиперкалиемия более 7 ммоль/л, увеличение содержания в крови креатинина более 1,32 ммоль/л, мочевины более 24 ммоль/л, остаточного азота более 107 ммоль/л (норма 14-28 ммоль/л).
Слайд 60

Лечение олигоанурической фазы ОПН
Антибиотики олигоанурической фазе назначаются при наличии инфек-ционных
осложнений, сепсиса. При назначении антибиотиков следует учитывать фармакокинетику и степень нарушений функции почек, нефро-токсичность препаратов.
Слайд 61

Лечение в периоде восстановления диуреза
1. Лечебное питание. Питание должно быть хорошо
сбалансировано, с достаточным количеством белкой животного происхождения, фруктов, овощей. Не следует ограничивать употребление поваренной соли. Количество жидкости должно соответствовать выделяемому.
Слайд 62

Лечение в периоде восстановления диуреза
Коррекция нарушений водного баланса. Лечение внеклеточной дегидратации
включает: прием натрия хлорида внутрь (приблизительно 2г на каждый литр выделенной мочи), в/в введение изотонического раствора натрия хлорида около 2-3л в сутки, можно вводить также гипертонические растворы натрия хлорида (50-100мл на 10% раствора), чередуя с гипертоническими растворами глюкозы (20% 500мл), в/в введение плазмы, альбумина.
Слайд 63

Лечение в периоде восстановления диуреза
Лечение клеточной дегидратации включает введение воды внутрь,
следует пить воды сколько хочется, не менее объема выделяемой за сутки мочи, в/в введение 3-5л 5% р-ра глюкозы в сутки, введение гипертонических растворов, р-ров натрия хлорида, коллоидных растворов противопоказано (они повышают осмотическое давление во внеклеточном секторе, что усиливает клеточную дегидратацию).
Слайд 64

Лечение в периоде восстановления диуреза
Лечение общей дегидратации заключается во введении 5%
р-ра глюкозы с последующим добавлением изотонического р-ра натрия хлорида. Противопоказаны гипертоничесие растворы глюкозы, натрия хлорида, коллоидные растворы.
Слайд 65

Лечение в периоде восстановления диуреза
Коррекция нарушений электролитного баланса. Для профилактики гипокалиемии
и гипонатремии назначают соответствующие количества электролитов. Их можно рассчитывать следующим образом: на 1л выделенной мочи следует принимать 1г калия хлорида и 2г натрия хлорида. Необходимое количество калия можно получить с продуктами, богатыми калием (апельсины, апельсиновый сок, мандарины, молоко, печеный картофель, чернослив идр.).
Слайд 66

Лечение в периоде восстановления диуреза
Лечение инфекционных осложнений. Профилактическое применение антибио-тиков не
показано всем больным ОПН, но при развитии инфекционных осложнений назначение антибиотиков является обязательным.
Слайд 67

Лечение в периоде восстановления диуреза
Лечение анемии заключается в применении железосодержащих препа-ратов,
рекомбинантного эритропоэтина, полноценном питании с достаточным количеством железосодержащих про-дуктов.
Слайд 68

Лечение в восстановительном периоде
В восстановительном периоде постепенно расширяется диета, возможен
переход даже к столу №15 с исключением раздражающих почки продуктов. Продолжается лечение основного заболевания. Больные нуждаются в диспансерном наблюдении. В дальнейшем проводится санаторно-курортное лечение при отсутствии противопоказаний со стороны основного заболевания.
Слайд 69

Прогноз
На показатель выживаемости влияют возраст больных и в решающей степени характер
основного заболевания. При изолированной акушерской ОПН летальность не превышает 8-15%, при присоединении легочной, сердечной и печеночной недостаточности она повышается до 70%, а при сочетанном поражении органов – до 100%.
Слайд 70

Прогноз
У выживших больных полное восстановление функции почек наблюдается в 35-40% случаев,
частичное – в 10-15%, а 1-3% переводятся на постоянную заместительную терапию. После перенесенной ОПН у взрослых наиболее частым осложнением являются инфекция мочевых путей и хронический пиелонефрит с последующим возможным исходом в ХПН.





































































 Оценка качества препаратов, эффективности и безопасности профилактических и лечебных мероприятий
Оценка качества препаратов, эффективности и безопасности профилактических и лечебных мероприятий Синдром Гийена Барре
Синдром Гийена Барре Изучение правил прописи рецептов на жидкие лекарственные формы и лекарственные формы для инъекций. (2)
Изучение правил прописи рецептов на жидкие лекарственные формы и лекарственные формы для инъекций. (2) Особенности работы медицинской сестры в противотуберкулёзном диспансере
Особенности работы медицинской сестры в противотуберкулёзном диспансере Дистопия зуба
Дистопия зуба Введение в фармакогнозию. Лекция №1
Введение в фармакогнозию. Лекция №1 Судебная медицина
Судебная медицина Дифференциальный диагноз при желудочно-кишечном кровотечении
Дифференциальный диагноз при желудочно-кишечном кровотечении Питание и профилактика заболеваний желудочно-кишечного тракта и желчекаменной болезни
Питание и профилактика заболеваний желудочно-кишечного тракта и желчекаменной болезни Сосудистые заболевания спинного мозга
Сосудистые заболевания спинного мозга Современные экстракорпоральные технологии очищения крови в интенсивной терапии
Современные экстракорпоральные технологии очищения крови в интенсивной терапии Антитромботическая терапия
Антитромботическая терапия Teri gigiyenasi: teri shikastlanganda 1-yordam berish
Teri gigiyenasi: teri shikastlanganda 1-yordam berish Клинико-диагностические маркеры патологии желудочно-кишечного тракта
Клинико-диагностические маркеры патологии желудочно-кишечного тракта Шеткі қан айналымның физиологиясы. Микроциркуляция
Шеткі қан айналымның физиологиясы. Микроциркуляция Акушерский сепсис – диагностика и терапия
Акушерский сепсис – диагностика и терапия Дератизация. Дезинсекция
Дератизация. Дезинсекция Возможности отделения физиотерапии и восстановительного лечения детской поликлиники №12. Санкт-Петербург
Возможности отделения физиотерапии и восстановительного лечения детской поликлиники №12. Санкт-Петербург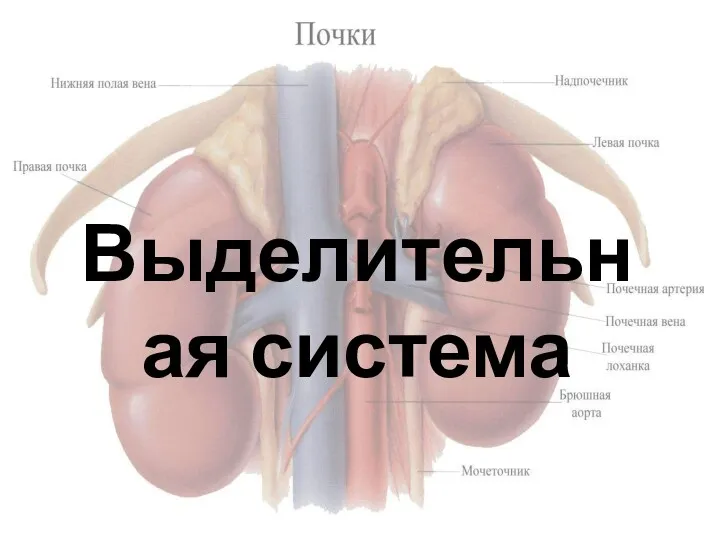 Выделительная система организма. Мочевыделение и его регуляция. Регуляторная функция почек
Выделительная система организма. Мочевыделение и его регуляция. Регуляторная функция почек Плеврит. Абсцесс легкого
Плеврит. Абсцесс легкого Работа по локализации и ликвидации возникших эпидемических очагов конкретных инфекционных заболеваний
Работа по локализации и ликвидации возникших эпидемических очагов конкретных инфекционных заболеваний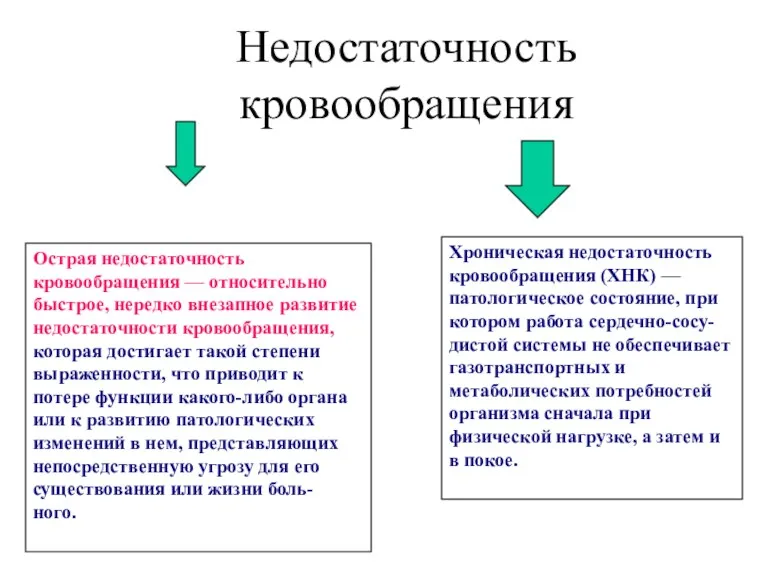 Недостаточность кровообращения
Недостаточность кровообращения Тубулопатия. Определение. Этиология
Тубулопатия. Определение. Этиология Экспертиза опьянения
Экспертиза опьянения Производство антибиотиков
Производство антибиотиков Воспалительные заболевания нижних отделов мочеполовой системы девочек, подростков
Воспалительные заболевания нижних отделов мочеполовой системы девочек, подростков Туберкулез периферических лимфатических узлов. Разбор клинической ситуации
Туберкулез периферических лимфатических узлов. Разбор клинической ситуации Прионные болезни
Прионные болезни