Содержание
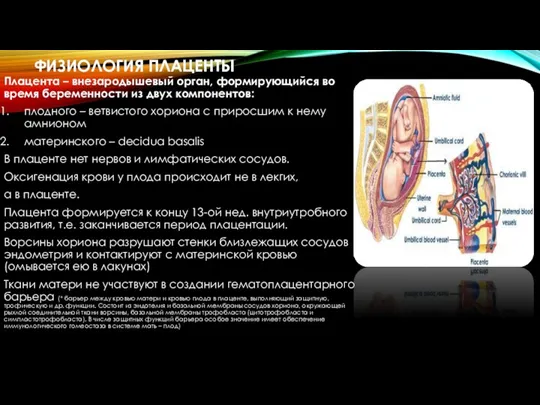
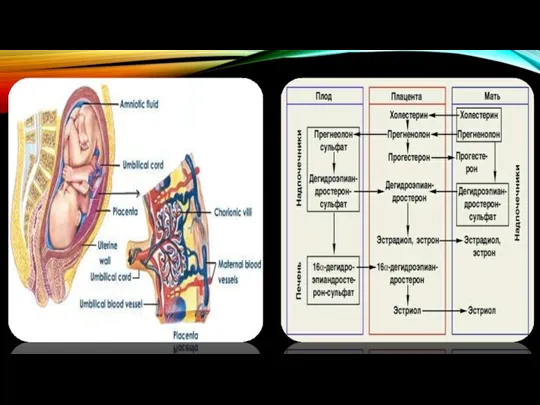
- 2. ФИЗИОЛОГИЯ ПЛАЦЕНТЫ Плацента – внезародышевый орган, формирующийся во время беременности из двух компонентов: плодного – ветвистого
- 3. ФИЗИОЛОГИЯ ПЛАЦЕНТЫ Плодная часть плаценты состоит из 3 компонентов: Амниотическая оболочка однослойный призматический эпителий собственная пластинка
- 4. ФИЗИОЛОГИЯ ПЛАЦЕНТЫ
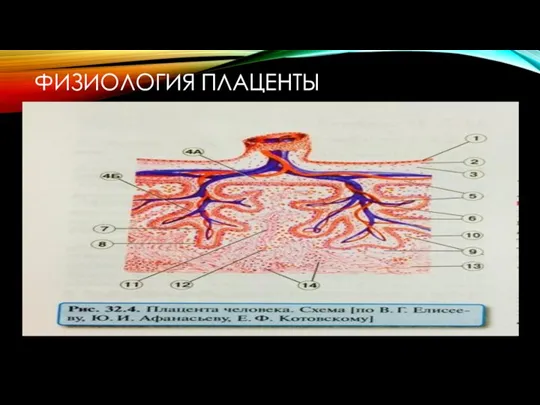
- 5. ФИЗИОЛОГИЯ ПЛАЦЕНТЫ По отношению к хориальной пластинке: 1 Стволовые (опорные) отходят от пластинки. 2 Ветви 2-го
- 6. ФИЗИОЛОГИЯ ПЛАЦЕНТЫ 1 Эндотелий сосудов (4) плода (в ворсинках хориона). 2 Соединительнотканная ткань сосудов и стромы
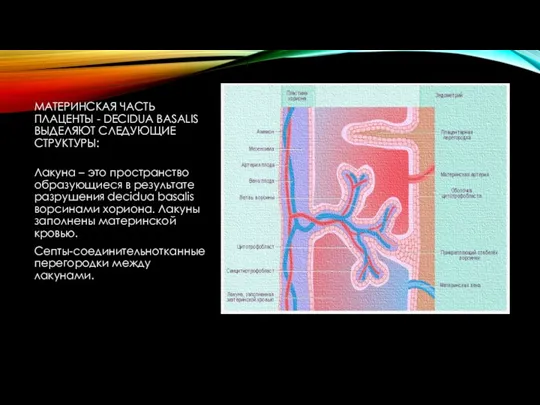
- 7. МАТЕРИНСКАЯ ЧАСТЬ ПЛАЦЕНТЫ - DECIDUA BASALIS ВЫДЕЛЯЮТ СЛЕДУЮЩИЕ СТРУКТУРЫ: Лакуна – это пространство образующиеся в результате
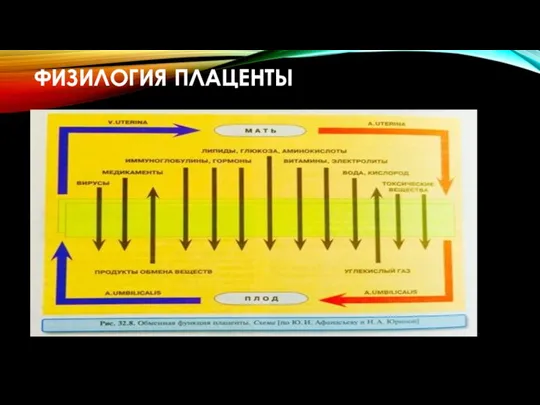
- 8. ФУНКЦИИ ПЛАЦЕНТЫ Обменная функция (непрямой контакт). Барьерная функция т.к. контакт крови в плаценте непрямой, то кровь
- 9. СИСТЕМА МАТЬ – ПЛОД Положительные стороны Питательная вещества – аминокислоты, глюкоза, липиды, витамины, вода, электролиты, кислород
- 10. ФИЗИЛОГИЯ ПЛАЦЕНТЫ
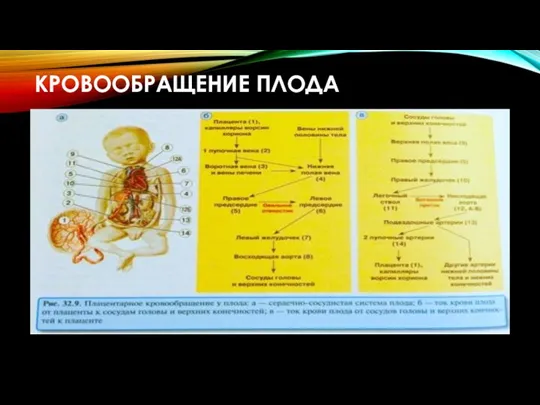
- 11. КРОВООБРАЩЕНИЕ ПЛОДА
- 12. СПОСОБЫ ПЕРЕНОСА Путем диффузии (простой или облегченной) перемешиваются газы (O2, CO2), вода, липиды (гормоны-стероиды) электролиты. Активный
- 14. ОПРЕДЕЛЕНИЕ Плацентарная недостаточность – это патофизиологический феномен, состоящий из комплекса нарушений трофической, эндокринной и метаболической функций
- 15. ЭПИДЕМИОЛОГИЯ Частота ПН колеблется от 20 до 50%. В 2007 г. в нашей стране умерло 6122
- 16. РАСПРОСТРАНЕННОСТЬ В общей популяции составляет от 7,6 до 38,4%. В группах высокого риска 46–54% и не
- 17. ФАКТОРЫ РИСКА РАЗВИТИЯ ПН ПН имеет мультифакториальную этиологию. Факторы приводящие к развитию ПН: - материнские -
- 18. ФАКТОРЫ РИСКА ПН Социально-бытовые Возраст 15-17 и более 30 лет беременность вне брака профессиональные вредности тяжелый
- 19. ФАКТОРЫ РИСКА ПН Осложнения беременности артериальная гипертензия в сочетании с протеинурией угроза прерывания беременности многоплодная беременность
- 20. ПЕРВИЧНАЯ ПН (ППН) (ППН) развивается в ранние сроки беременности до 16 нед,в период имплантации, на ранних
- 21. ППВ К МОРФОЛОГИЧЕСКИМ ПРОЯВЛЕНИЯМ ППН ОТНОСЯТ: Аномалии имплантации плодного яйца (внематочная беременность, предлежание плаценты и низкая
- 22. ППН Гистологическим субстратом ППН: является нарушения ангиогенеза, ветвления и созревания ворсин хориона.
- 23. ВТОРИЧНАЯ ПН (ВПН) возникает на фоне уже сформировавшейся плаценты под влиянием экзогенных влияний, экстрагенитальных заболеваний и
- 24. ПО КЛИНИЧЕСКОМУ ТЕЧЕНИЮ Острая ПН Острое нарушение децидуальной перфузии и нарушение маточно – плацентарного кровообращения. Проявлением
- 25. ЗВУР ПЛОДА ПОДРАЗДЕЛЯЮТ: Симметричная форма возникает в ранние сроки беременности (до 16 нед.), как правило, проявление
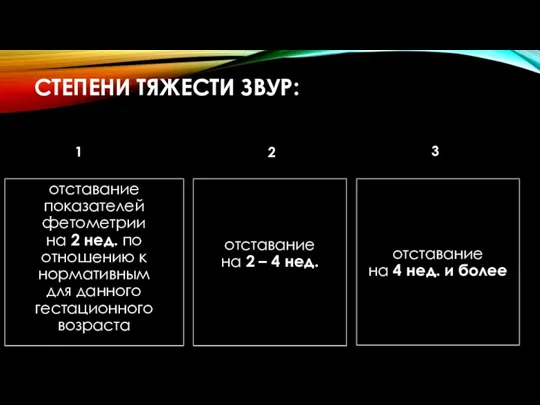
- 26. СТЕПЕНИ ТЯЖЕСТИ ЗВУР: 1 отставание показателей фетометрии на 2 нед. по отношению к нормативным для данного
- 27. КЛАССИФИКАЦИЯ ВНУТРИУТРОБНОЙ ГИПОКСИИ ПЛОДА (ВГПУ): По длительности течения: Хроническая – развивается в течение длительного периода вледствие
- 28. КЛАССИФИКАЦИЯ ВНУТРИУТРОБНОЙ ГИПОКСИИ ПЛОДА (ВГПУ): По интенсивности развития: Функциональная – присутствуют только гемодинамические нарушения Метаболическая –
- 29. КЛАССИФИКАЦИЯ ВНУТРИУТРОБНОЙ ГИПОКСИИ ПЛОДА (ВГПУ): По механизму развития: А) Артериально – гипоксическая: - гипоксическая (как следствие
- 30. ПО СОСТОЯНИЮ КОМПЕНСАТОРНО – ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ ХРОНИЧЕСКАЯ ПН В ВИДЕ СЛЕДУЮЩИХ ФОРМ: Компенсаторная форма ПН приспособительные
- 31. ПО СОСТОЯНИЮ КОМПЕНСАТОРНО – ПРИСПОСОБИТЕЛЬНЫХ РЕАКЦИЙ ХРОНИЧЕСКАЯ ПН В ВИДЕ СЛЕДУЮЩИХ ФОРМ: Декомпенсированная ПН Прогрессируют повреждения
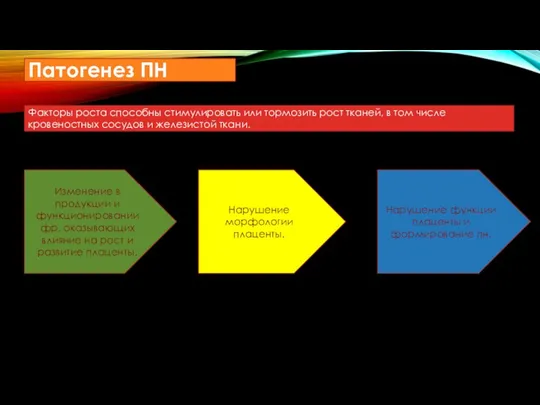
- 32. ПАТОГЕНЕЗ ПН Факторы роста способны стимулировать или тормозить рост тканей, в том числе кровеностных сосудов и
- 33. Нарушение морфологии плаценты. Нарушение функции плаценты и формирование пн. Изменение в продукции и функционировании фр, оказывающих
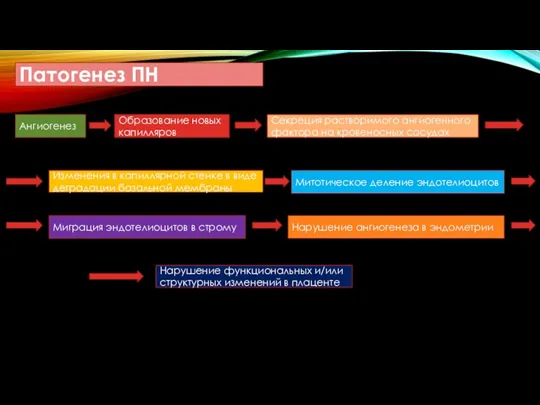
- 34. Патогенез ПН Ангиогенез Образование новых капилляров Секреция растворимого ангиогенного фактора на кровеносных сосудах Изменения в капиллярной
- 35. ПАТОГЕНЕЗ ПН СЭРФ – это фактор сосудистой проницаемости или васкулопатии, представляет собой гликопротеин с массой 40-50
- 36. МЕХАНИЗМЫ ДЕЙСТВИЯ ФР: Аутокринный – ФР клетки взаимодействуют с рецепторами клетки, которая его выработала; Паракринный –
- 37. ПАТОГЕНЕЗ ПН К числу контролирующих рост плаценты факторов относится и ФРП, представляющий гликопротеин массой 46-50кД. Экспрессия
- 38. ПАТОГЕНЕЗ ПН К 8-10 нед гестации наступает 1-ая волна инвазии ВЦТ в плацентарное ложе, которая в
- 39. ПАТОГЕНЕЗ ПН Следовательно, имеются все основания выделять такой весомый патогенетический механизм развития ПН, как недостаточность 1-ой
- 40. В ОСНОВЕ ХПН ЛЕЖИТ РАССТРОЙСТВО МАТОЧНО – ПЛАЦЕНТАРНОГО КРОВООБРАЩЕНИЯ: Нарушение артериального притока и затруднением венозного оттока
- 41. А.Н. СТРИЖАКОВ И СОАВТ. (2002) ВЫДЕЛЯЮТ ДВА ВАРИАНТА РАЗВИТИЯ ПАТОЛОГИЧЕСКОГО ПРОЦЕССА ПРИ ХПН: 1. При первом
- 42. СПИСОК ЛИТЕРАТУРЫ Плацентарная недостаточность - Учебное пособие, Ю.Э. Доброхотова, Э.М. Джобава 2010г. Плацентарная недостаточность - Клиническое
- 44. Скачать презентацию
































 Характеристика основных групп наркотических средств. Их определение в организме человека
Характеристика основных групп наркотических средств. Их определение в организме человека Paul Ehrlich
Paul Ehrlich Алғашқы көмек көрсету
Алғашқы көмек көрсету Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8)
Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8) Особенности лечения ГПЭ в репродуктивном периоде
Особенности лечения ГПЭ в репродуктивном периоде Металл-керамикалық сауыт
Металл-керамикалық сауыт Острое инфекционное заболевание дифтерия
Острое инфекционное заболевание дифтерия Непрерывное медицинское образование
Непрерывное медицинское образование Хирургические инструменты
Хирургические инструменты Нейропсихологические методы исследования в афазиологии
Нейропсихологические методы исследования в афазиологии Сенситивные периоды детей раннего возраста
Сенситивные периоды детей раннего возраста Стандартизация в здравоохранении
Стандартизация в здравоохранении Общественное здоровье – современная парадигма улучшения жизни через профилактику и предотвращение заболеваемости
Общественное здоровье – современная парадигма улучшения жизни через профилактику и предотвращение заболеваемости Лекарственные растения в городе
Лекарственные растения в городе Мозговое вещество надпочечников
Мозговое вещество надпочечников Спортивний масаж
Спортивний масаж Ошибки и осложнения при ортопедическом лечении бюгельными протезами
Ошибки и осложнения при ортопедическом лечении бюгельными протезами Возбудители токсических инфекций
Возбудители токсических инфекций Фарфор ( стоматологическая керамика) и диоксид циркония
Фарфор ( стоматологическая керамика) и диоксид циркония Клиническая энзимология
Клиническая энзимология Программа реабилитации пожилых с болезнью Паркинсона
Программа реабилитации пожилых с болезнью Паркинсона Эхокардиография. Систолическая функция миокарда левого желудочка
Эхокардиография. Систолическая функция миокарда левого желудочка Биологическая терапия
Биологическая терапия Заболевания ЖКТ: причины, признаки, профилактика
Заболевания ЖКТ: причины, признаки, профилактика Дифференциальная диагностика диарейного синдрома у детей
Дифференциальная диагностика диарейного синдрома у детей Введение в травматологию и ортопедию. (Лекция 1)
Введение в травматологию и ортопедию. (Лекция 1) Особенности рациона детей раннего возраста
Особенности рациона детей раннего возраста Огнестрельные раны и их лечение на этапах медицинской эвакуации
Огнестрельные раны и их лечение на этапах медицинской эвакуации