Содержание
- 2. Системная склеродермия (ССД) -системное заболевание соединительной ткани, характеризующееся воспалением и прогрессирующим фиброзом кожи и висцеральных органов
- 3. Этиология ССД Наследственная предрасположенность (ассоциация ССД с HLA- DR5 и HLA- DR3 у европейцев и белых
- 4. Патогенез Активация/ повреждение сосудистого эндотелия Инфильтрация поражения кожи активированными (экспрессирующими DR антиген) Т-лимфоцитами Синтез цитокинов (ИЛ-1,
- 5. Варианты течения ССД Хроническое течение ( феномен Рейно – в течение многих лет м.б. единственным симптомом
- 6. Феномен Рейно при ССД : Развитие феномена Рейно обусловлено взаимодействием : Эндотелиальных медиаторов (оксид азота, эндотелин-1,
- 7. Клинические проявления : Синдром Рейно Поражения кожи (плотный отек, телеангиоэктазии , подкожный кальциноз, склеродактилия) Поражение суставов
- 13. Клинические проявления (продолжение) Поражение легких ( базальный, а затем диффузный пневмосклероз, легочная гипертензия) Поражение сердца (фиброз
- 14. Диагностические критерии АРА Большие критерии: Проксимальная склеродерма - симметричное утолщение и индурация кожи пальцев, а также
- 15. Диагностические критерии (продолжение) Лабораторное исследование : Анемия Умеренное повышение СОЭ Лейкоцитоз или лейкопения Микрогематурия, протеинурия, цилиндрурия
- 16. Дифференциальная диагностика Д\д с другими заболеваниями склеродермической группы Ограниченная склеродермия Диффузный эозинофильный фасциит Склередема Бушке Мультифокальный
- 17. Лечение ССД Цели лечения : Замедление прогрессирования фиброза Коррекция сосудистых нарушений и профилактика их осложнений Профилактика
- 18. Принципы медикаментозного лечения Коррекция сосудистых нарушений: БКК(нифедипин 30-60 мг\сутки; амлодипин 5-20 мг\сут., верапамил 120-360 мг\сутки, дилтиазем
- 19. Подавление прогрессирования фиброза Пеницилламин (купренил). – основной препарат , подавляющий развитие фиброза ( показан при диффузной
- 20. Противовоспалительная терапия НПВП ( для лечения мышечно-суставных проявлений ССД, стойкой субфебрильной лихорадки) – стандартные терапевтичекие дозы
- 21. Симптоматическая терапия Поражения ЖКТ – частое дробное питание, омепразл, ранитидин, мотилиум Поражение почек – ингибиторы АПФ
- 22. Дерматомиозит/полимиозит МКБ-10: М33 Дерматомиозит (ДМ) и полимиозит (ПМ) – идиопатические воспалительные миопатии, характеризующиеся системным поражением поперечно-полосатой
- 23. Этиология Этиология неизвестна. Обсуждают возможную этиологическую роль вирусных факторов, прежде всего, пикорнавирусов. Наличие связи между онкопатологией
- 24. Патогенез Предполагается, что в патогенезе ДМ основная роль принадлежит гуморальным реакциям, протекающим с активацией комплемента и
- 25. Клиническая классификация Форма: - полимиозит идиопатический; - дерматомиозит идиопатический; - полимиозит (дерматомиозит), связанный с опухолями; -
- 26. Клиническая картина • Проксимальная мышечная слабость: затруднения при причёсывании, чистке зубов, вставании с низкого стула, посадке
- 29. Клиническая картина (продолжение) Поражение лёгких: острый диффузный альвеолит, интерстициальный лёгочный фиброз • Поражение миокарда •• сложные
- 30. Основные осложнения дерматомиозита: - аспирационная пневмония; - дыхательная недостаточность; - асфиксия; - трофические язвы и пролежни.
- 31. Лабораторные методы исследования Обязательные: 1) клинический анализ крови (изменения неспецифичны). Увеличение СОЭ (редко – при развитии
- 32. 4) иммунологические исследования: - АТ к аминоацилсинтетазам транспортной РНК: гистидин (анти-Jo-1), треонил (PL-7), глицин (EJ), лизин,
- 33. Инструментальные методы исследования (обязательные Обязательные: 1) электромиография – мышечная возбудимость повышена, потенциалы действия – с низкой
- 34. инструментальные методы исследования (дополнительные) Дополнительные: - УЗИ органов брюшной полости; - УЗИ сердца; - ФГДС; -
- 35. Диагностические критерии дерматополимиозита (ДМ), предложенные Таnimotо и соавторами (1995) Кожные критерии: - гелиотропная сыпь – пурпурно-красная
- 38. Скачать презентацию



































 Биполярное аффективное расстройство (F31)
Биполярное аффективное расстройство (F31) Пульмонология. Клинический случай пациента
Пульмонология. Клинический случай пациента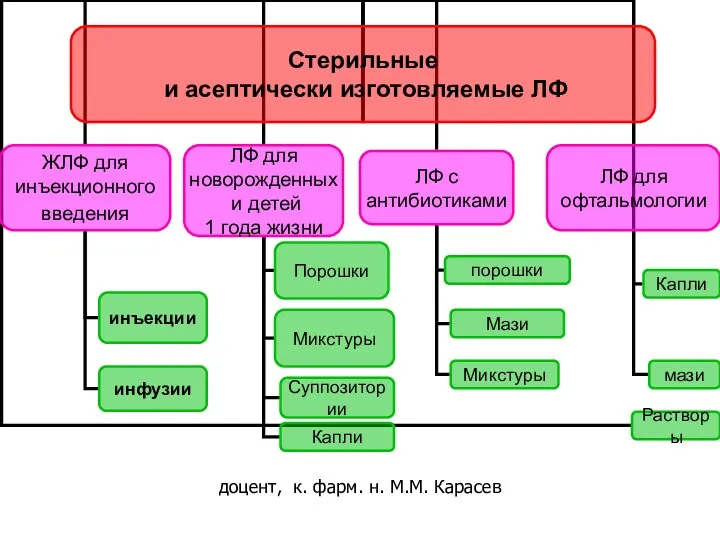 Стерильные и асептически изготовляемые ЛФ
Стерильные и асептически изготовляемые ЛФ Cеборея. Акне
Cеборея. Акне Расспрос, осмотр, пальпация, перкуссия и аускультация при заболеваниях печени и желчевыделительной системы
Расспрос, осмотр, пальпация, перкуссия и аускультация при заболеваниях печени и желчевыделительной системы Стегнові грижі
Стегнові грижі Эндометрит. Острый эндометрит
Эндометрит. Острый эндометрит Зоонозды инфекция қоздырғыштары (сібір түйнемесі, туляремия). Бактериологиялық қару
Зоонозды инфекция қоздырғыштары (сібір түйнемесі, туляремия). Бактериологиялық қару Действие анксиолитиков
Действие анксиолитиков Хирургические методы лечения заболеваний пародонта. Закрытый и открытый кюретаж, гингивотомия и гингивоэктомия
Хирургические методы лечения заболеваний пародонта. Закрытый и открытый кюретаж, гингивотомия и гингивоэктомия Новые методы лечения морбидного ожирения: роль бариатрической хирургии
Новые методы лечения морбидного ожирения: роль бариатрической хирургии Пациент. Визуальный план
Пациент. Визуальный план Балаларда тістер жарақатының жіктелуі
Балаларда тістер жарақатының жіктелуі Сестринський процес при пневмонії
Сестринський процес при пневмонії Железодефицитные состояния и анемии
Железодефицитные состояния и анемии Доброкачественные опухоли желудка
Доброкачественные опухоли желудка Препараты влияющие на функцию ЖКТ
Препараты влияющие на функцию ЖКТ Кровотечения. Первая медицинская помощь
Кровотечения. Первая медицинская помощь Функциональная магнитно-резонансная томография
Функциональная магнитно-резонансная томография ЖШС Вивафарм даму ерекшеліктері
ЖШС Вивафарм даму ерекшеліктері Сестринские манипуляции. Набор лекарственного средства из флакона
Сестринские манипуляции. Набор лекарственного средства из флакона Глистные заболевания
Глистные заболевания Психотропты заттар
Психотропты заттар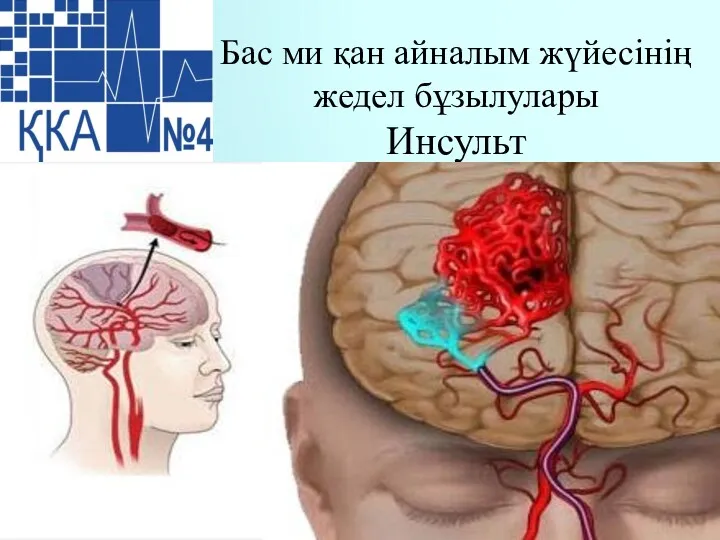 Инсульт. Бас ми қан айналым жүйесінің жедел бұзылулары
Инсульт. Бас ми қан айналым жүйесінің жедел бұзылулары ورشة الاستبيان. تقييم احتياجات الطوارئ
ورشة الاستبيان. تقييم احتياجات الطوارئ Тактика диагностики и лечения инциденталом надпочесников
Тактика диагностики и лечения инциденталом надпочесников Основы ЛФК
Основы ЛФК Анемии новорожденных
Анемии новорожденных