Содержание
- 2. ЦЕЛЬ Целью данной презентации является изучении его этиологии, патогенеза, клинической картины, диагностики и правильно лечениеданной презентации
- 3. План Цель 1. Актуальность 2. Определение 3. Этиология 4. Патогенез 5. Классификация – УП, - СИНДРОМ
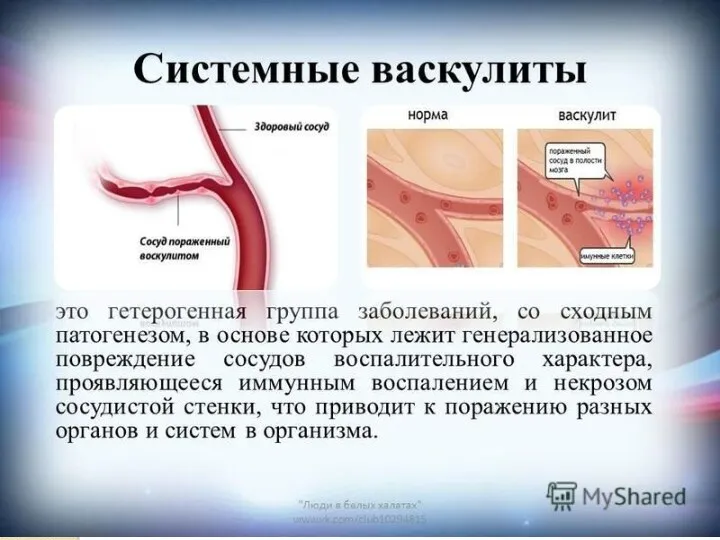
- 4. Системные васкулиты (СВ) — группа заболеваний, в основе которых лежит генерализованное поражение сосудов с воспалением и
- 5. 1. Первичные васкулиты (нозологически самостоятельные системные васкулиты) - генерализованное поражение сосудов иммунного генеза как самостоятельное заболевание.
- 6. 2. Вторичные васкулиты - развиваются как реакция на инфекцию, инвазию гельминтами, при воздействии химических факторов, радиации,
- 8. Этиология Этиология большинства первичных системных васкулитов неизвестна. Предполагается роль следующих этиологических факто-ров: 1. Вирусная инфекция (вирусы
- 9. http://images.myshared.ru/6/643198/slide_8.jpg
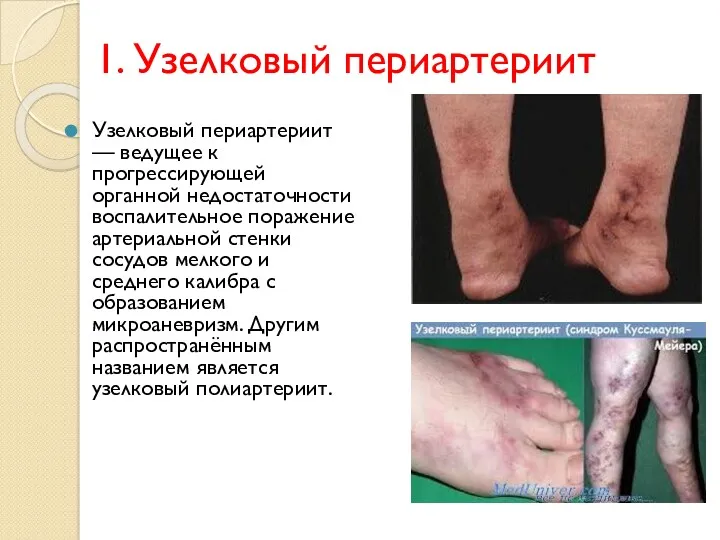
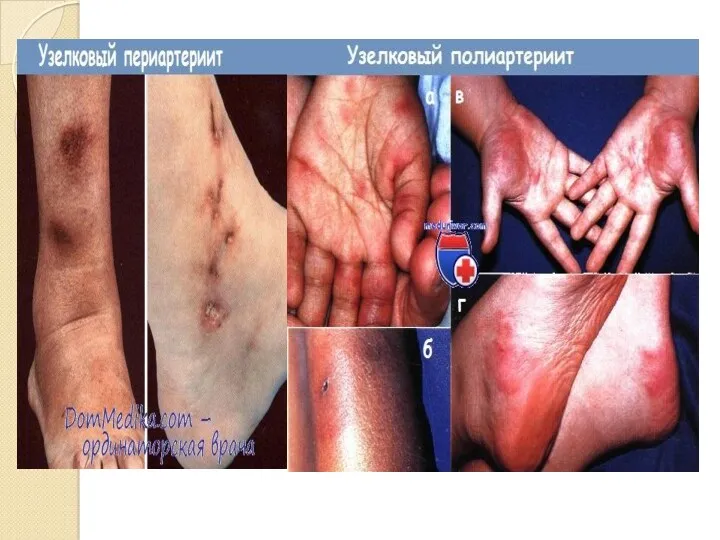
- 11. 1. Узелковый периартериит Узелковый периартериит — ведущее к прогрессирующей органной недостаточности воспалительное поражение артериальной стенки сосудов
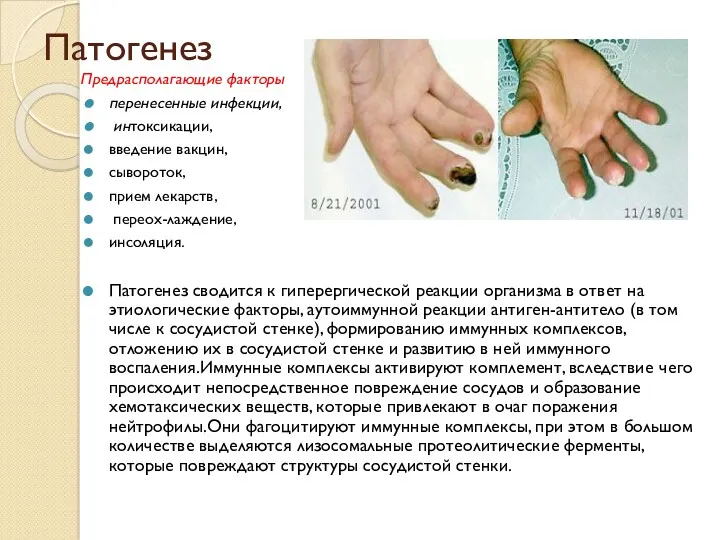
- 13. Патогенез Предрасполагающие факторы перенесенные инфекции, интоксикации, введение вакцин, сывороток, прием лекарств, переох-лаждение, инсоляция. Патогенез сводится к
- 14. Клинические варианты (Е. Н. Семенкова, 1988). Болеют преимущественно мужчины в возрасте 30-60 лет Основные клинические синдромы
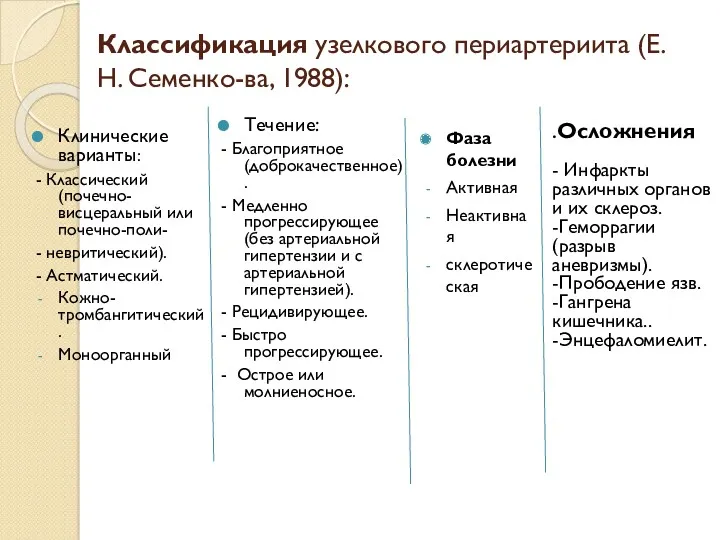
- 16. Классификация узелкового периартериита (Е. Н. Семенко-ва, 1988): Клинические варианты: - Классический (почечно-висцеральный или почечно-поли- - невритический).
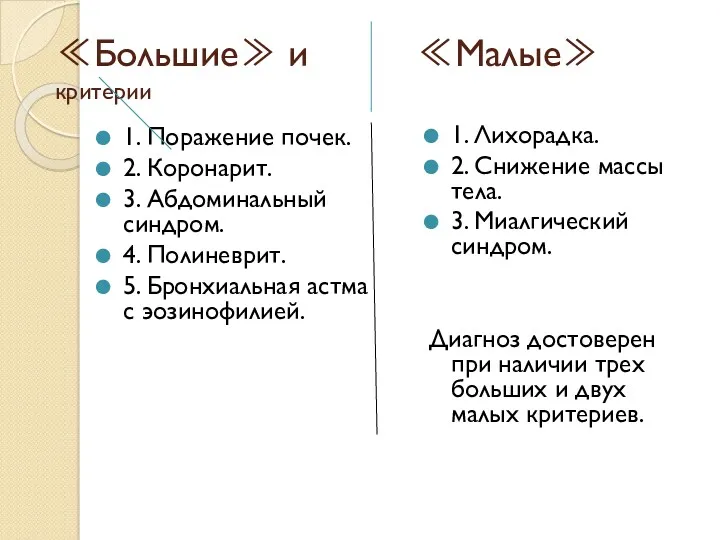
- 17. ≪Большие≫ и ≪Малые≫ критерии 1. Поражение почек. 2. Коронарит. 3. Абдоминальный синдром. 4. Полиневрит. 5. Бронхиальная
- 19. Формулировка диагноза Узелковый периартериит, кожно тромбангитический вариант,медленно прогрессирующее течение, активная фаза,подкожные узелки, геморрагическая пурпура,миалгия.
- 20. Лечение 1.Иммунодепрессанты- гормональные(глюкокортикоиды:преднизолон, метилпреднизолон,триамницолон,дексеметазон)и негормональные (цитостатистики-азатиоприн,циклофосфан) Показания к назначению цитостатистиков Тяжелое поржаение почек со стойкой АГ
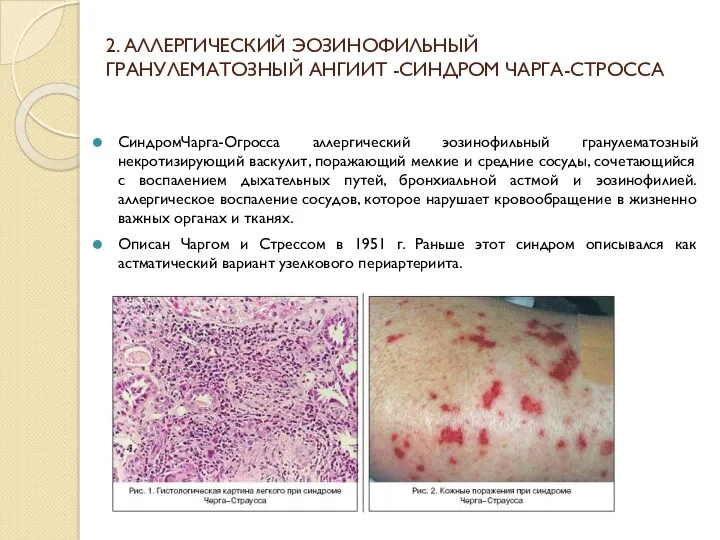
- 21. 2. АЛЛЕРГИЧЕСКИЙ ЭОЗИНОФИЛЬНЫЙ ГРАНУЛЕМАТОЗНЫЙ АНГИИТ -СИНДРОМ ЧАРГА-СТРОССА СиндромЧарга-Огросса аллергический эозинофильный гранулематозный некротизирующий васкулит, поражающий мелкие и
- 22. Причины синдрома Чарга-Стросса Аллергический гранулематоз, вероятно, вызывается сочетанием каких-то внешних и внутренних факторов, но наука до
- 23. Клиническая картина Поражение легких и верхних дыхательных путей- бронхиальная астма,нехарактерная для других системных васкулитов. Возможно присоединение
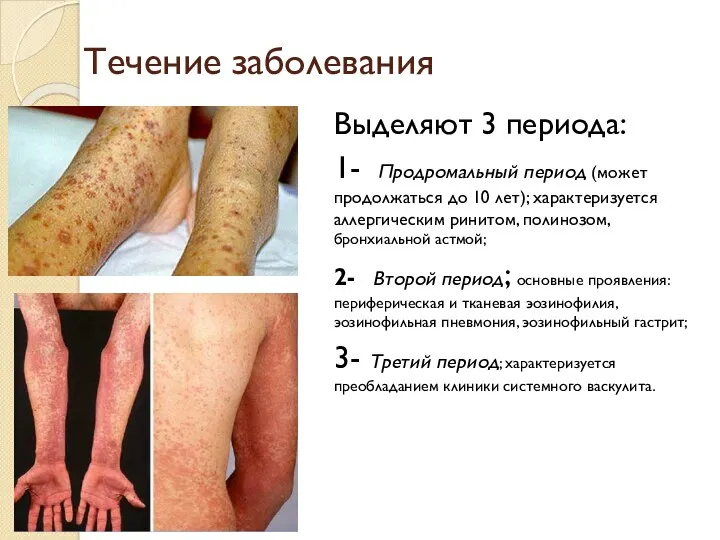
- 24. Течение заболевания Выделяют 3 периода: 1- Продромальный период (может продолжаться до 10 лет); характеризуется аллергическим ринитом,
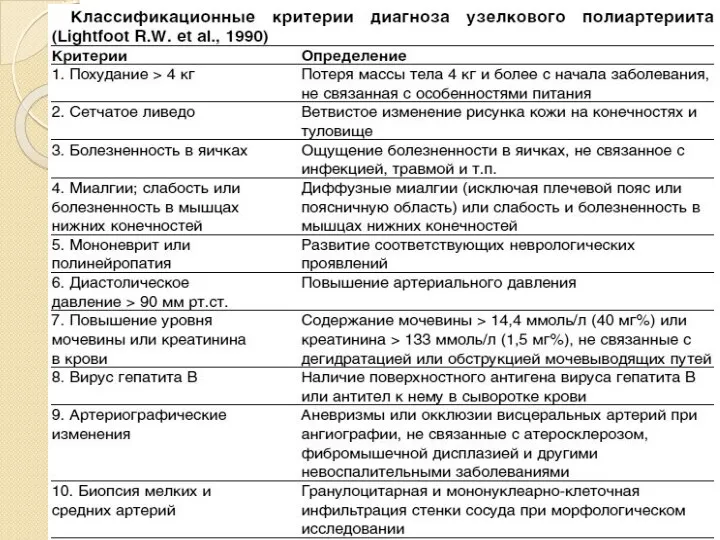
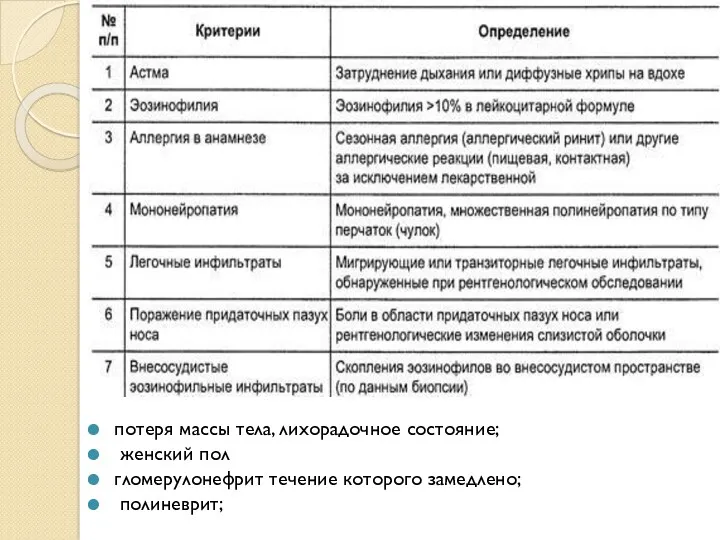
- 25. Диагностические критерии синдрома Чарга-Стресса (Masi, 1990, цит.: Шилкина Н. П. и соавт., 1997
- 26. потеря массы тела, лихорадочное состояние; женский пол гломерулонефрит течение которого замедлено; полиневрит;
- 28. Лечение Комплексное = преднизолон 40-60 мг/сут и цитостатики (азиотропин, циклофосФАмид)
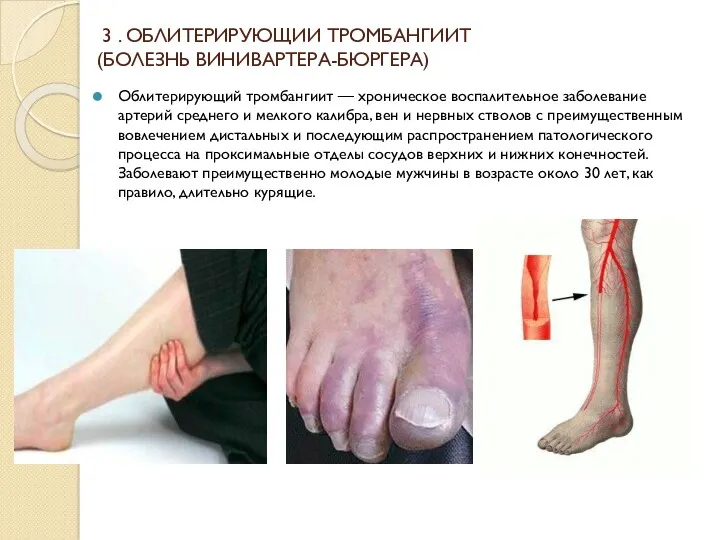
- 29. 3 . ОБЛИТЕРИРУЮЩИИ ТРОМБАНГИИТ (БОЛЕЗНЬ ВИНИВАРТЕРА-БЮРГЕРА) Облитерирующий тромбангиит — хроническое воспалительное заболевание артерий среднего и мелкого
- 30. Классификация В зависимости от того в каком участке артериального русла происходит затруднение кровотока, выделяют 3 типа:
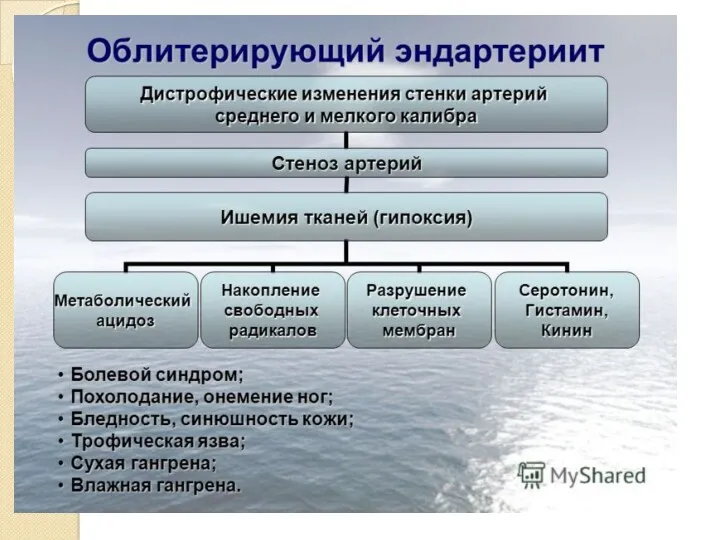
- 31. Этиология патогенез 1- Инфекционный фактор 2-Нейроэндокринный фактор 3-Неврогенный (нейрогенный) фактор 4-Аутоиммунный фактор 5-Генетический (наследственный) фактор 6-Табакокурение
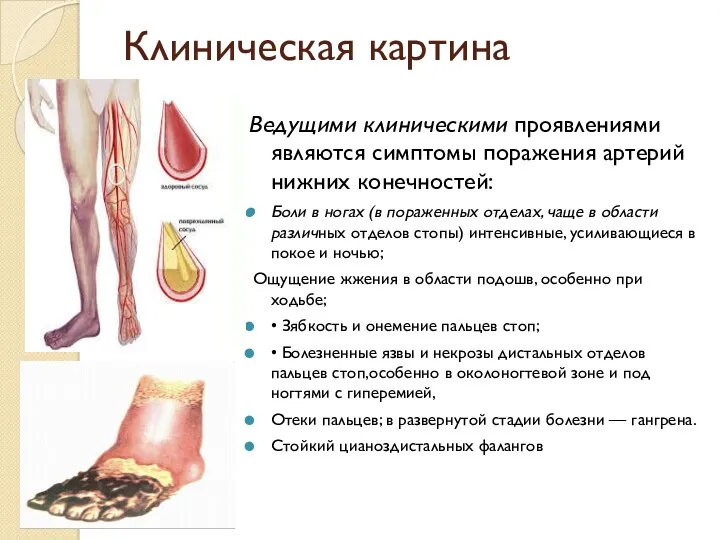
- 33. Клиническая картина Ведущими клиническими проявлениями являются симптомы поражения артерий нижних конечностей: Боли в ногах (в пораженных
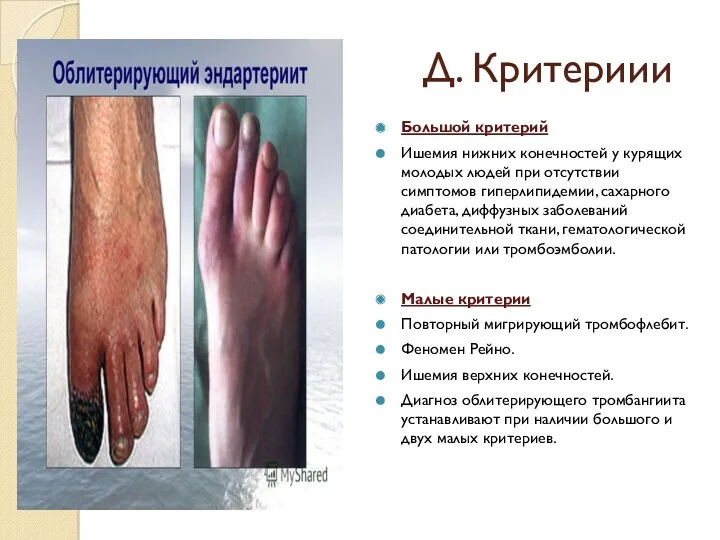
- 34. Д. Критериии Большой критерий Ишемия нижних конечностей у курящих молодых людей при отсутствии симптомов гиперлипидемии, сахарного
- 35. Лабораторные и инструментальные данные 1. OAK: лейкоцитоз, увеличение СОЭ. 2. БАК: увеличение содержания серомукоида, фибрина, сиаловых
- 36. Лечение Антикоагулянты(гепарин200-300мгв/в),антиагреганты(курантил ,трентал),НПВС +преднизолон15-30мг Цитостатики – азатиоприн50-75мг, Ангиопротекторы(продектин, компламин) ангиоспазмолитических препаратов (ксантинола никотината, дротаверина, кислоты никотиновой,
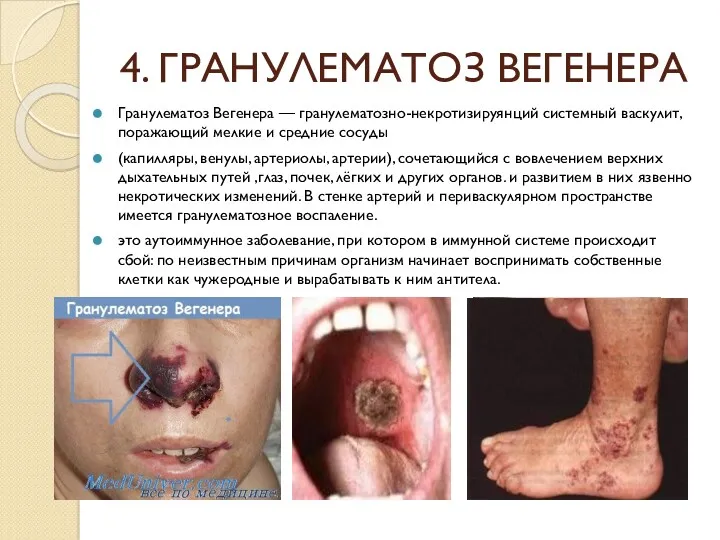
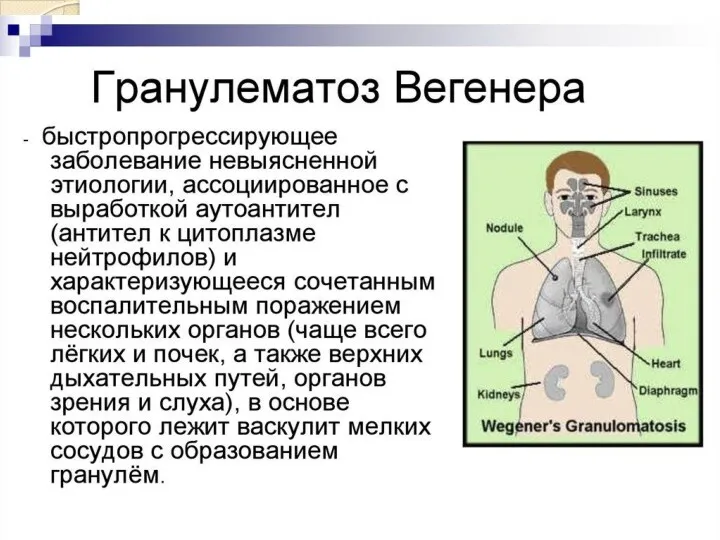
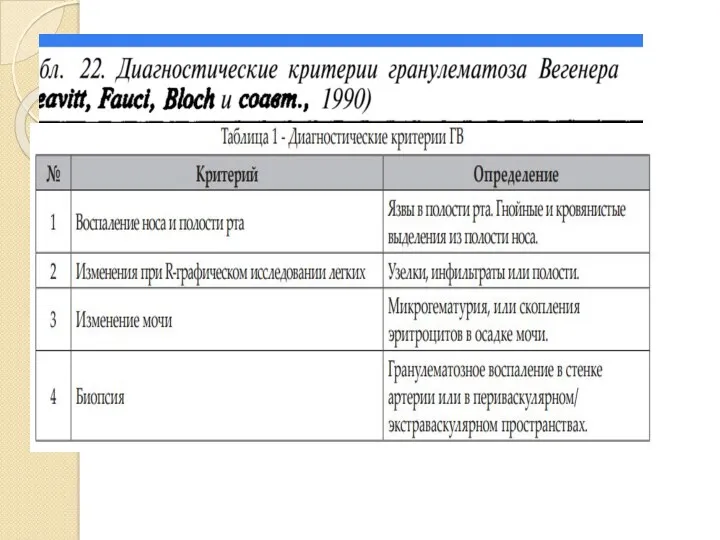
- 37. 4. ГРАНУЛЕМАТОЗ ВЕГЕНЕРА Гранулематоз Вегенера — гранулематозно-некротизируянций системный васкулит, поражающий мелкие и средние сосуды (капилляры, венулы,
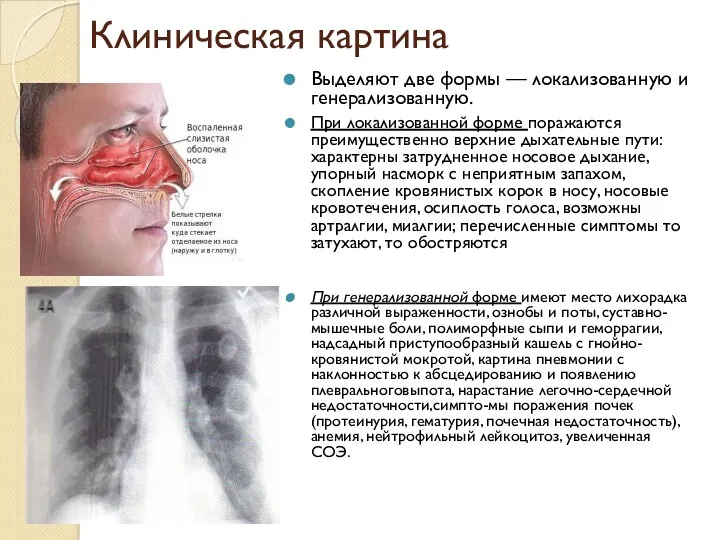
- 39. Клиническая картина Выделяют две формы — локализованную и генерализованную. При локализованной форме поражаются преимущественно верхние дыхательные
- 40. Симптомы гранулематоза Вегенера Среди общих симптомов выделяют: повышение температуры тела; общую слабость; снижение массы тела. Чаще
- 41. Поражение легких: изъязвление слизистой оболочки бронхов, распад легочной ткани с образованием полостей, что проявляется: кашлем; одышкой;
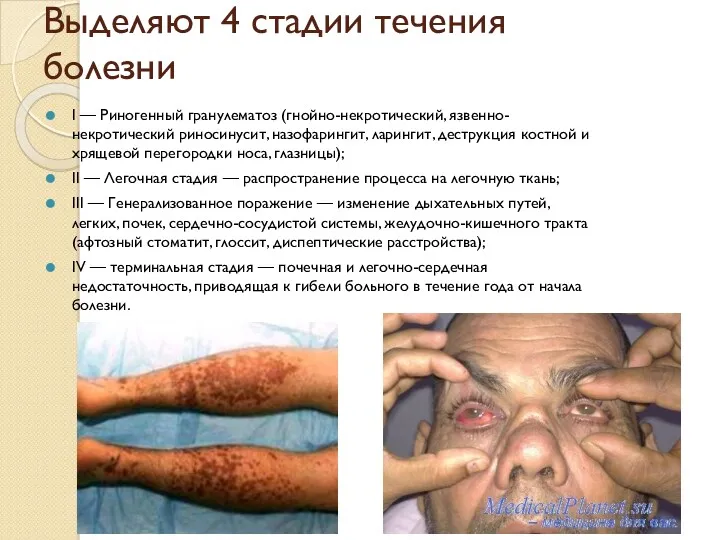
- 42. Выделяют 4 стадии течения болезни I — Риногенный гранулематоз (гнойно-некротический, язвенно-некротический риносинусит, назофарингит, ларингит, деструкция костной
- 43. Лабораторные и инструментальные данные ОАК- нормохромная анемия,тромьоцитоз, увеличение СОЭ, ОАМ- микрогематурия,протеинурия БАК- у глобулины,
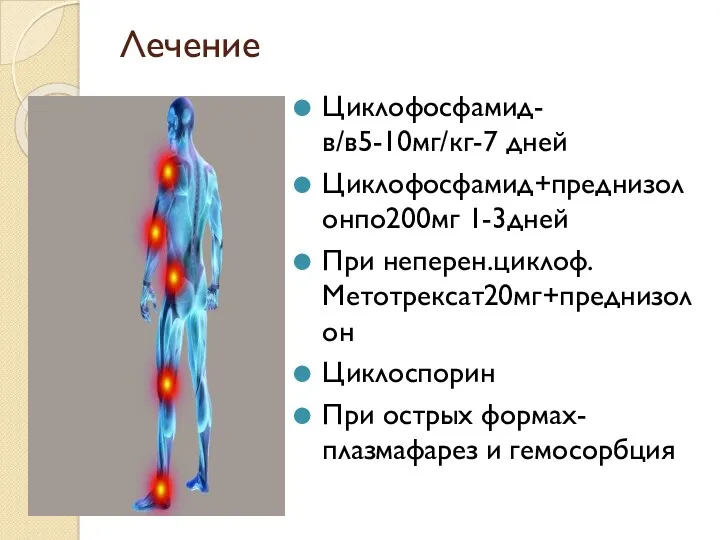
- 45. Лечение Циклофосфамид- в/в5-10мг/кг-7 дней Циклофосфамид+преднизолонпо200мг 1-3дней При неперен.циклоф. Метотрексат20мг+преднизолон Циклоспорин При острых формах- плазмафарез и гемосорбция
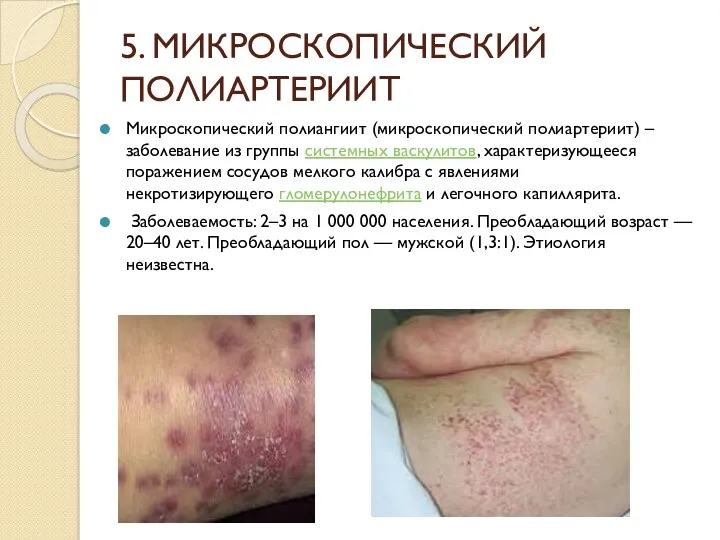
- 46. 5. МИКРОСКОПИЧЕСКИЙ ПОЛИАРТЕРИИТ Микроскопический полиангиит (микроскопический полиартериит) – заболевание из группы системных васкулитов, характеризующееся поражением сосудов
- 47. Клиническая картина Неспецифические гриппоподобные симптомы — лихорадка, слабость, снижение массы тела, миалгии .суставные боли Поражение почек
- 49. Дифференциальная диагностика микроскопического полиартериита Дифференциальную диагностику проводят с гранулематозом Вегенера и заболеваниями, основным проявлением которых является
- 50. Лабораторные и инструментальные данные 1. OAK: лейкоцитоз, увеличение СОЭ. 2. БАК: увеличение содержания серомукоида, фибрина, сиаловых
- 51. Лечение Лечение подразделяется на 3 фазы: индукция ремиссии, поддержание ремиссии, лечение рецидива. Диета зависит от присутствующих
- 53. Скачать презентацию





























 Атрезия наружного слухового прохода и микротия
Атрезия наружного слухового прохода и микротия Правовые и организационные основы судебно-медицинской экспертизы
Правовые и организационные основы судебно-медицинской экспертизы Острые респираторные заболевания у детей
Острые респираторные заболевания у детей Флюороз и его профилактика
Флюороз и его профилактика Механізм дії променевої енергії на організм
Механізм дії променевої енергії на організм Группы лекарственных средств влияющих на органы пищеварения
Группы лекарственных средств влияющих на органы пищеварения Компомеры
Компомеры Амплипульстерапия. Параметры СМТ- токов
Амплипульстерапия. Параметры СМТ- токов Высшая нервная деятельность. Поведение. Память, речь, мышление
Высшая нервная деятельность. Поведение. Память, речь, мышление Терморегуляция организма. Закаливание
Терморегуляция организма. Закаливание Массаж лица серебряными ложками
Массаж лица серебряными ложками Миксома - доброкачественная внутриполостная опухоль
Миксома - доброкачественная внутриполостная опухоль Терінің саңырауқұлақ аурулары
Терінің саңырауқұлақ аурулары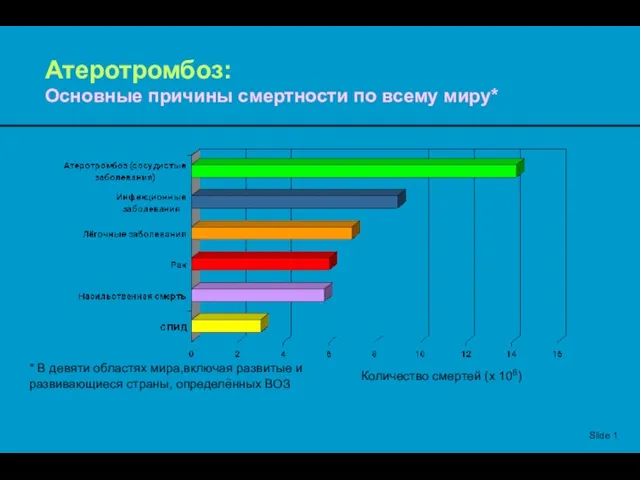 Атеротромбоз: Основные причины смертности по всему миру
Атеротромбоз: Основные причины смертности по всему миру Медицинская информатика: основы защиты данных. Лекция 3
Медицинская информатика: основы защиты данных. Лекция 3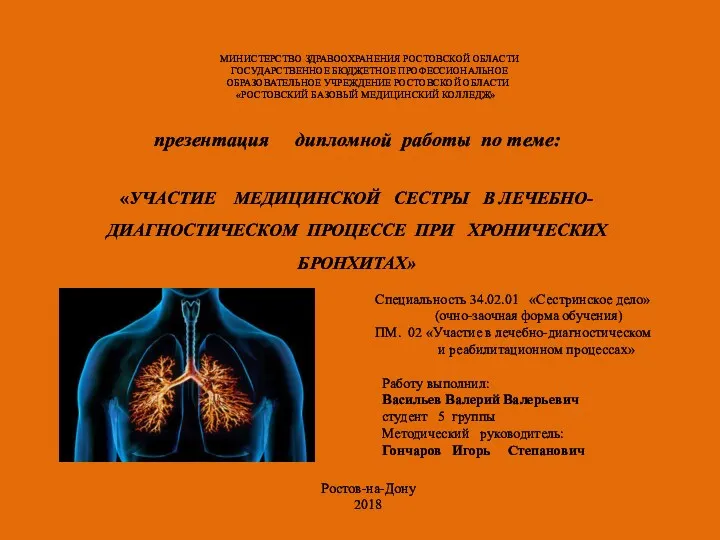 Участие медицинской сестры в лечебно-диагностическом процессе при хронических бронхитах
Участие медицинской сестры в лечебно-диагностическом процессе при хронических бронхитах Стабильная стенокардия
Стабильная стенокардия Патология красной крови. Диагностика анемий. Терминология. Классификация
Патология красной крови. Диагностика анемий. Терминология. Классификация Классификация пластмасс, состав, свойства, технологии применения
Классификация пластмасс, состав, свойства, технологии применения Лапароскопия в детской хирургии
Лапароскопия в детской хирургии Пищевые бактериальные токсикозы и их профилактика
Пищевые бактериальные токсикозы и их профилактика Терминальные состояния: стадии, клиника, диагностика, критерии оценки тяжести состояния больного
Терминальные состояния: стадии, клиника, диагностика, критерии оценки тяжести состояния больного Оценка эффективности профилактического применения лидокоина при остром инфаркте миокарда
Оценка эффективности профилактического применения лидокоина при остром инфаркте миокарда Неонатальный сепсис
Неонатальный сепсис sochi_28_05_2022 (2)
sochi_28_05_2022 (2) Хронический холецистит, дисфункция желчного пузыря, спазм сфинктера одди, хронческий панкреатит
Хронический холецистит, дисфункция желчного пузыря, спазм сфинктера одди, хронческий панкреатит D-димер и тромбоз глубоких вен нижних конечностей
D-димер и тромбоз глубоких вен нижних конечностей Жүрек кемістіктері
Жүрек кемістіктері