Современные тенденции заболеваемости коклюшем, лабораторная диагностика, лечение и профилактика презентация
Содержание
- 2. Коклю´ш КОКЛЮШ (Bordetella pertussis) Содержание: Актуальность проблемы (заболеваемость, смертность) Этиология, патогенез, клинические проявления, дифференциальная диагностика Лабораторная
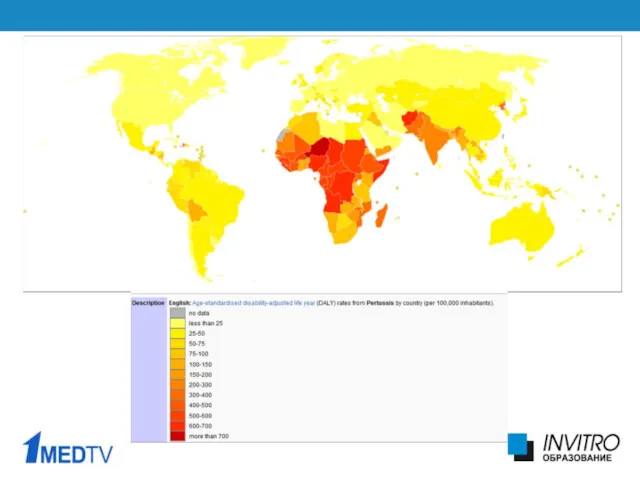
- 3. АКТУАЛЬНОСТЬ КОКЛЮША Ежегодно в мире заболевает коклюшем 60 млн. человек, из них 600 тыс. погибает Чаще
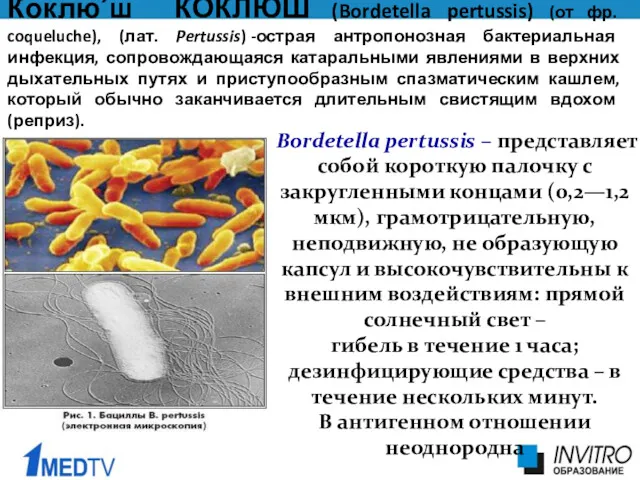
- 4. Коклю´ш КОКЛЮШ (Bordetella pertussis) (от фр. coqueluche), (лат. Pertussis) -острая антропонозная бактериальная инфекция, сопровождающаяся катаральными явлениями
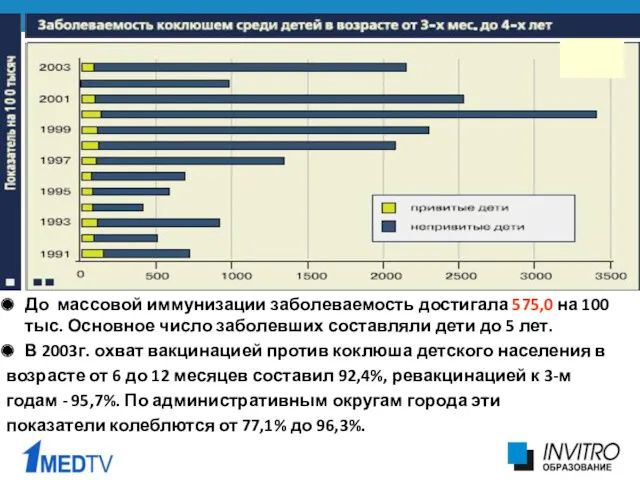
- 5. До массовой иммунизации заболеваемость достигала 575,0 на 100 тыс. Основное число заболевших составляли дети до 5
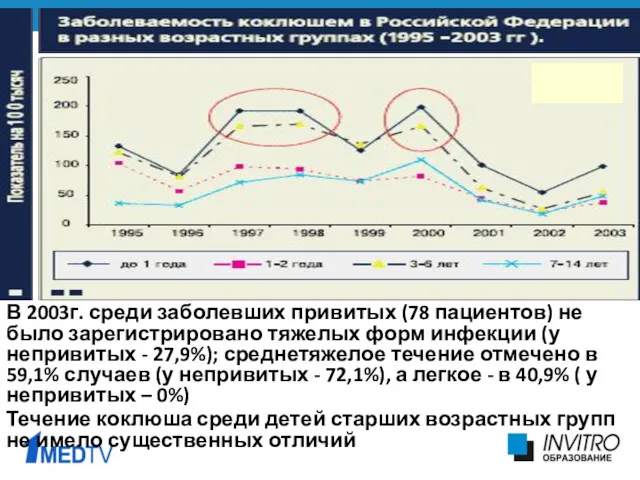
- 6. В 2003г. среди заболевших привитых (78 пациентов) не было зарегистрировано тяжелых форм инфекции (у непривитых -
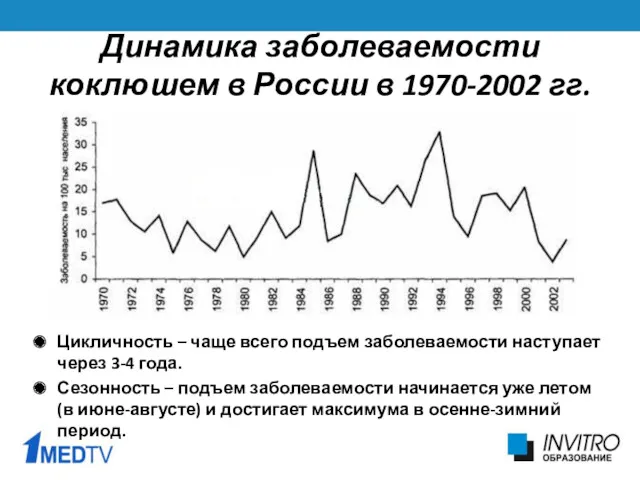
- 7. Цикличность – чаще всего подъем заболеваемости наступает через 3-4 года. Сезонность – подъем заболеваемости начинается уже
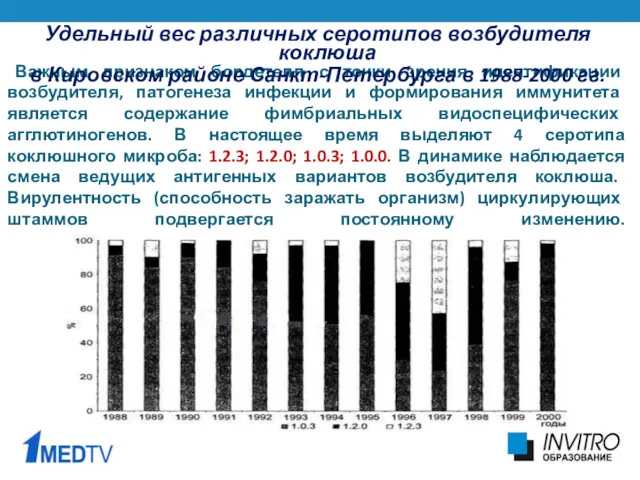
- 8. Важным признаком бордетелл с точки зрения идентификации возбудителя, патогенеза инфекции и формирования иммунитета является содержание фимбриальных
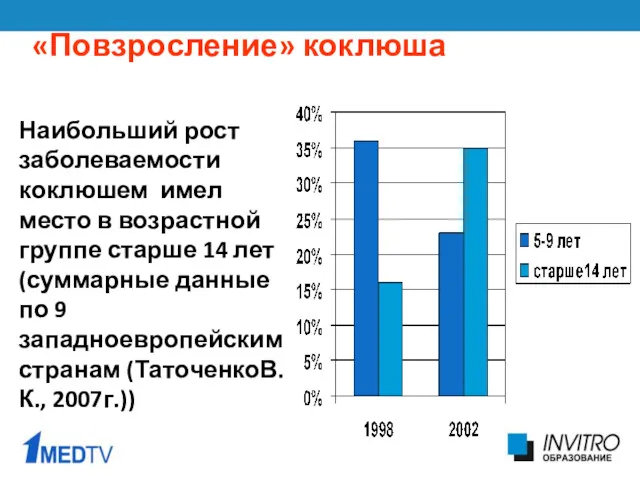
- 9. «Повзросление» коклюша Наибольший рост заболеваемости коклюшем имел место в возрастной группе старше 14 лет (суммарные данные
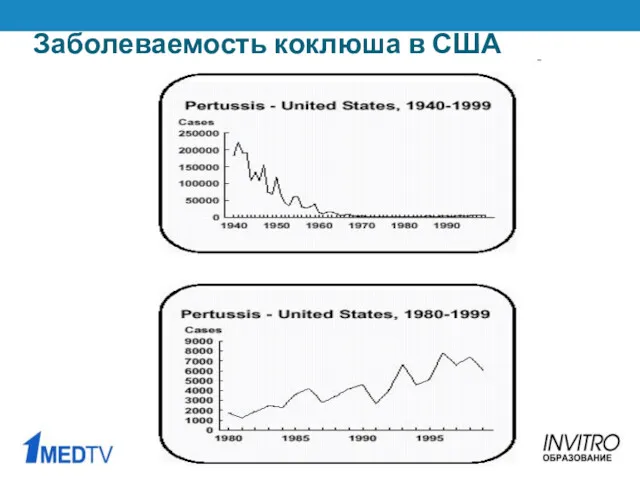
- 10. Заболеваемость коклюша в США
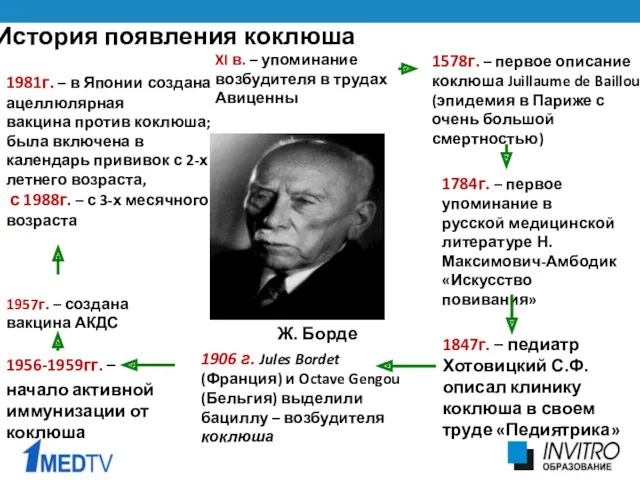
- 12. XI в. – упоминание возбудителя в трудах Авиценны 1578г. – первое описание коклюша Juillaume de Baillou
- 13. Коклюшный микроб выделяет несколько токсических вирулентных субстанций: Коклюшный токсин ФГА (филаментозный гемагглютинин) Пертактин (69 kD OMP)
- 14. КОКЛЮШНЫЕ ТОКСИНЫ КОКЛЮШНЫЙ ТОКСИН (лимфоцитозстимулирующий фактор; гистаминсенсибилизирующий фактор; протективный антиген) – экзотоксин; препятствует проникновению лимфоцитов в
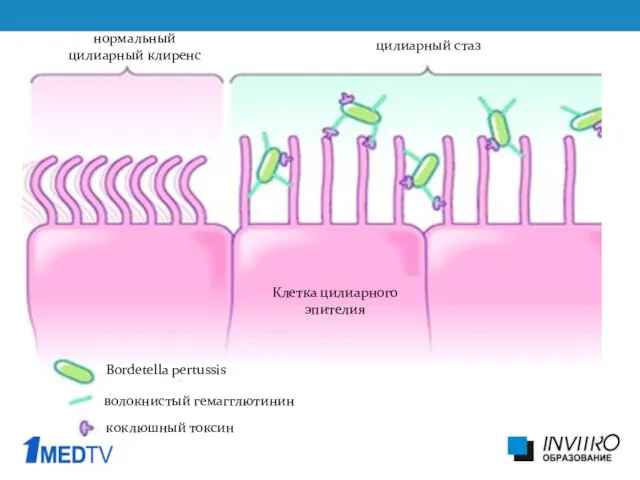
- 15. коклюшный токсин волокнистый гемагглютинин Клетка цилиарного эпителия цилиарный стаз нормальный цилиарный клиренс Bordetella pertussis
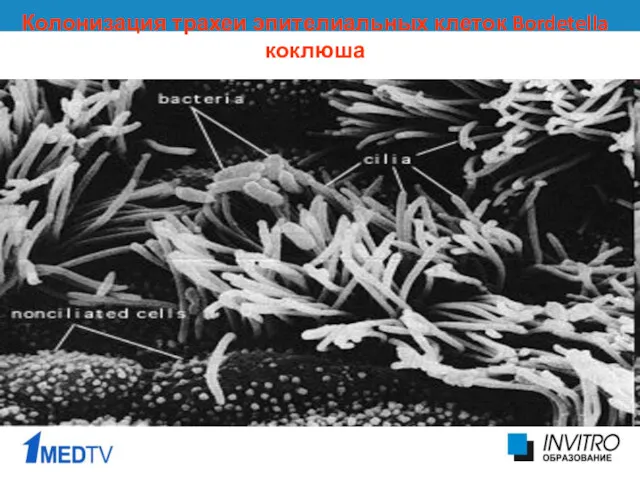
- 16. Колонизация трахеи эпителиальных клеток Bordetella коклюша
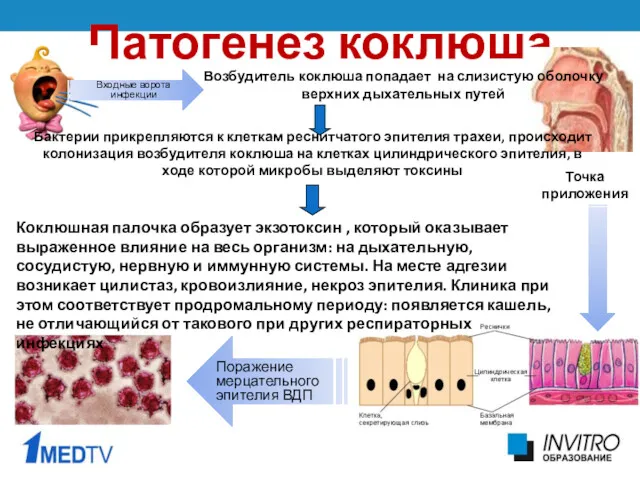
- 17. Патогенез коклюша Поражение мерцательного эпителия ВДП Входные ворота инфекции Точка приложения Коклюшная палочка образует экзотоксин ,
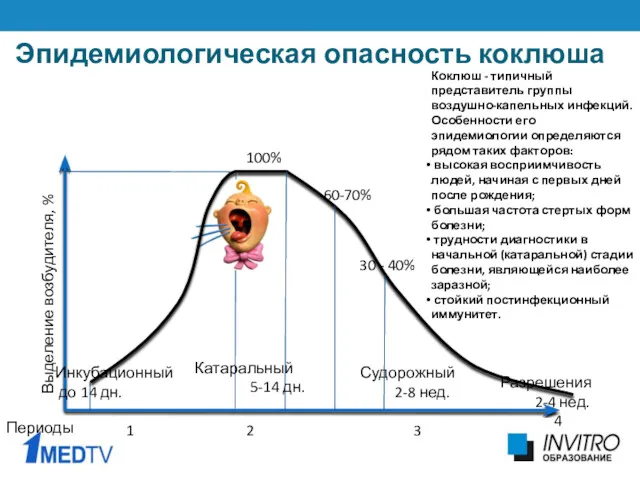
- 18. Судорожный 2-8 нед. Разрешения 2-4 нед. Эпидемиологическая опасность коклюша Выделение возбудителя, % 100% Инкубационный до 14
- 19. Клиническая картина
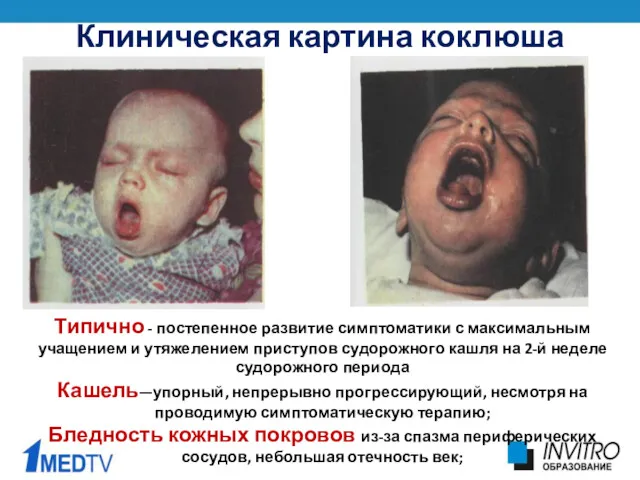
- 20. Клиническая картина коклюша Типично - постепенное развитие симптоматики с максимальным учащением и утяжелением приступов судорожного кашля
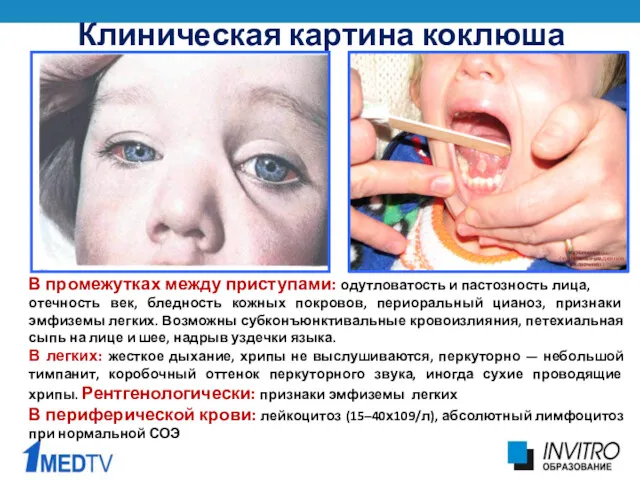
- 21. Клиническая картина коклюша В промежутках между приступами: одутловатость и пастозность лица, отечность век, бледность кожных покровов,
- 22. Клиническая картина коклюша Типично - постепенное развитие симптоматики с максимальным учащением и утяжелением приступов судорожного кашля
- 23. Клиническая картина коклюша В промежутках между приступами: одутловатость и пастозность лица, отечность век, бледность кожных покровов,
- 24. Кашель становится доминирующим, короткие кашлевые толчки следуют один за другим на протяжении одного выдоха, за которым
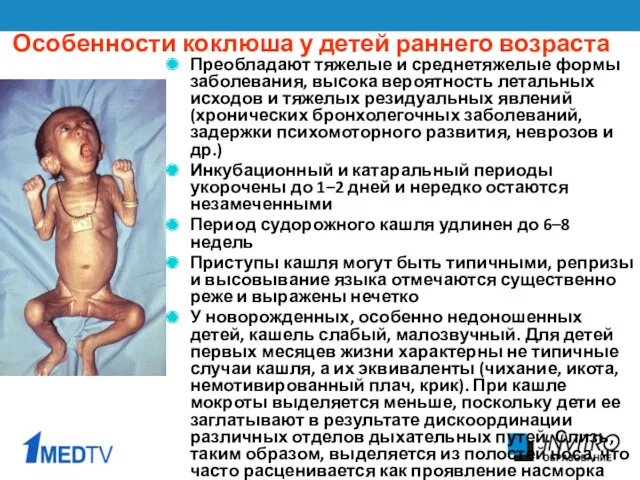
- 25. Преобладают тяжелые и среднетяжелые формы заболевания, высока вероятность летальных исходов и тяжелых резидуальных явлений (хронических бронхолегочных
- 26. Цианоз носогубного треугольника и лица Геморрагический синдром проявляется кровоизлияниями в ЦНС, субконъюнктивальные и кожные проявления встречаются
- 27. Классификация коклюша
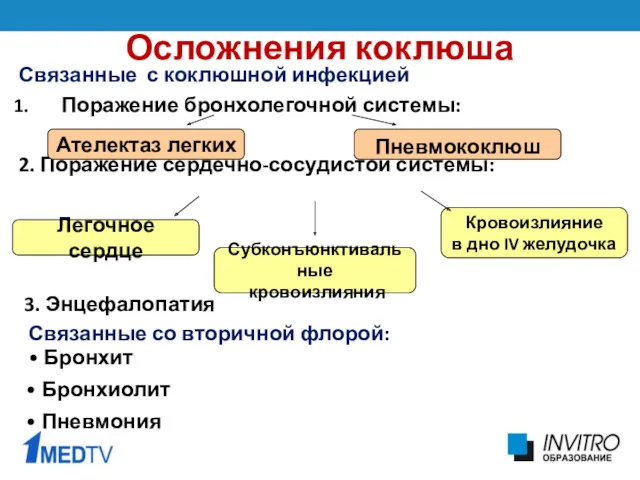
- 28. Осложнения коклюша Связанные с коклюшной инфекцией Поражение бронхолегочной системы: 2. Поражение сердечно-сосудистой системы: Легочное сердце Субконъюнктивальные
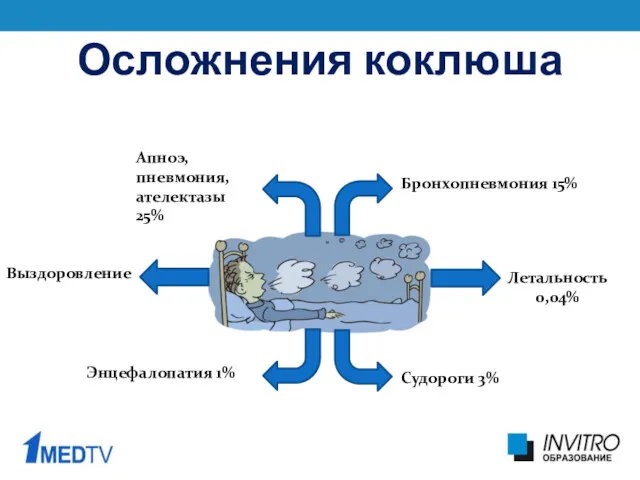
- 29. Осложнения коклюша Выздоровление Летальность 0,04% Бронхопневмония 15% Апноэ, пневмония, ателектазы 25% Энцефалопатия 1% Судороги 3%
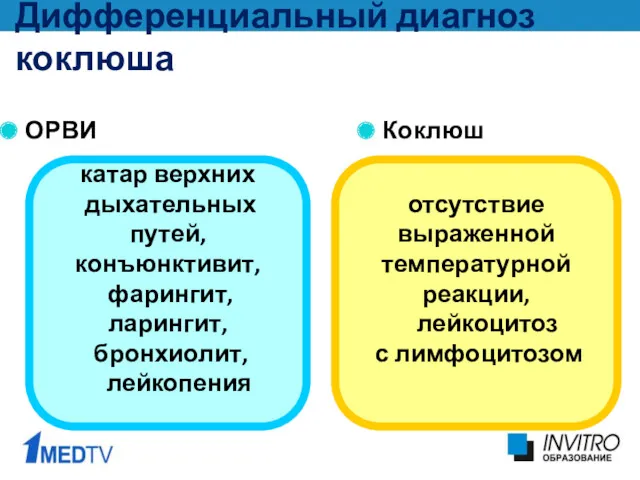
- 30. Дифференциальный диагноз коклюша ОРВИ Коклюш катар верхних дыхательных путей, конъюнктивит, фарингит, ларингит, бронхиолит, лейкопения отсутствие выраженной
- 31. Острый ларингит Коклюш «лающий» кашель инспираторная одышка осиплость голоса бледность кожи Кашель с репризами Отечность лица
- 32. Муковисцидоз Коклюш Кашель с репризами, лейкоцитоз с лимфоцитозом Сильный кашель В легких хрипы грубые и влажные
- 33. Лабораторная диагностика коклюша Бактериологический метод — выделение B. pertussis из слизи задней стенки глотки, которую забирают
- 34. Серологический метод заключается в обнаружении в исследуемой сыворотке крови специфических антител Экспресс-методы диагностики Полимеразная цепная реакция
- 35. Лечение коклюша Обязательной госпитализации подлежат: -все больные в возрасте до 1 года -дети до 2-х лет
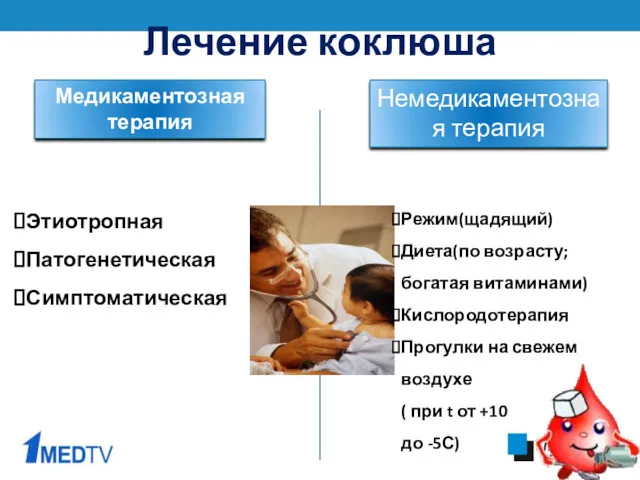
- 36. Лечение коклюша Медикаментозная терапия Немедикаментозная терапия Этиотропная Патогенетическая Симптоматическая Режим(щадящий) Диета(по возрасту; богатая витаминами) Кислородотерапия Прогулки
- 37. Медикаментозная терапия коклюша
- 38. Цель Европейского Регионального Комитета ВОЗ К 2010г. – сократить заболеваемость коклюшем до уровня менее 1 чел.
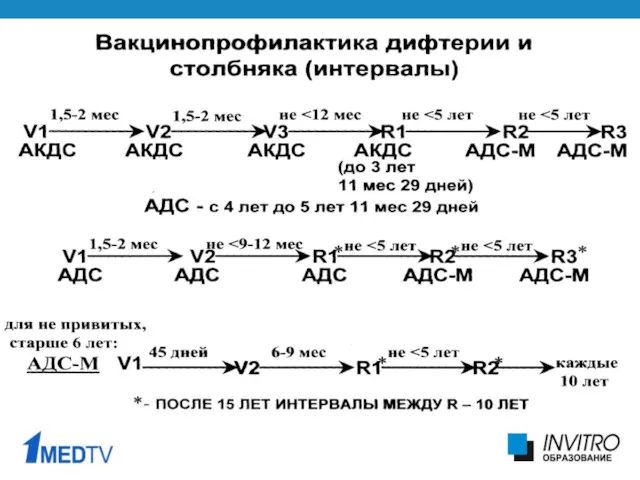
- 39. Вакцинация коклюша В настоящее время корпускулярные (цельноклеточные) вакцины, содержащие все компоненты микробной клетки, рекомендованы ВОЗ как
- 40. Состав цельноклеточной коклюшно-дифтерийно-столбнячной вакцины Содержит: 1) не менее 30 МИЕ дифтерийного анатоксина, 2) не менее 60
- 41. Состав бесклеточной коклюшно-дифтерийно-столбнячной вакцины Содержит: 1) не менее 30 МИЕ дифтерийного анатоксина, 2) не менее 60
- 43. Противопоказания для введения коклюшного компонента Местные реакции свыше 8 см на предыдущее введение вакцины Энцефалопатия в
- 44. Неспецифическая профилактика коклюша Больные коклюшем подлежат обязательной изоляции на 25 суток от начала заболевания при условии
- 46. Скачать презентацию





















 Профилактика внутрибольничной хирургической инфекции. Антисептика. Тема 3
Профилактика внутрибольничной хирургической инфекции. Антисептика. Тема 3 История развития акушерства. Оплодотворение. Физиология плода
История развития акушерства. Оплодотворение. Физиология плода Иммунология и иммунодиагностика СПИД
Иммунология и иммунодиагностика СПИД Амбулатория жағдайында эндокринді синдромдар кезіндегі рационалды дифференциалды диагностика алгоритмі
Амбулатория жағдайында эндокринді синдромдар кезіндегі рационалды дифференциалды диагностика алгоритмі Правильный рацион питания подростка
Правильный рацион питания подростка Здоровый человек и его окружение. Период школьного, подросткового, юношеского возраста
Здоровый человек и его окружение. Период школьного, подросткового, юношеского возраста Сочетанные травмы
Сочетанные травмы Гнойные заболевания костей, кисти, стопы и суставов
Гнойные заболевания костей, кисти, стопы и суставов Формулярная система лечения заболеваний. Доказательная медицина
Формулярная система лечения заболеваний. Доказательная медицина Кровотечения. Первая помощь при кровотечениях
Кровотечения. Первая помощь при кровотечениях Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия )
Пневмонии у детей (классификация, этиология, патогенез, клиника, осложнения, патогенетическая терапия ) Дәрілік заттартды стандарттау және метрология
Дәрілік заттартды стандарттау және метрология Тактика лечения и профилактика заболеваний сопровождающихся развитием судорожного синдрома
Тактика лечения и профилактика заболеваний сопровождающихся развитием судорожного синдрома Карциноиды. Аргентаффинома, карциноидная опухоль
Карциноиды. Аргентаффинома, карциноидная опухоль Герпесвирусы
Герпесвирусы Антибактериальные химиотерапевтические средства
Антибактериальные химиотерапевтические средства Қанның иммундық қасиеттері. Иммунитет
Қанның иммундық қасиеттері. Иммунитет Стрептококкалар, гонококкалар, менингококкалар
Стрептококкалар, гонококкалар, менингококкалар Физиология физического воспитания и спорта
Физиология физического воспитания и спорта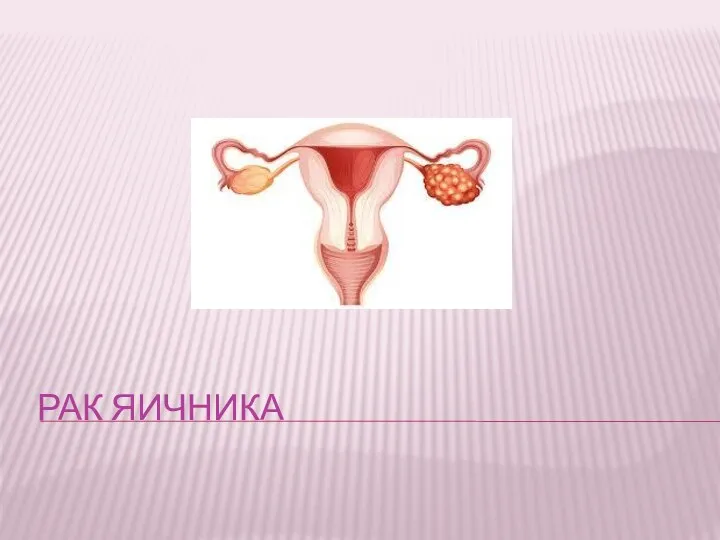 Рак яичников
Рак яичников Швы на печени и паренхиматозных органах
Швы на печени и паренхиматозных органах Скорая медицинская помощь при оториноларингологической патологии
Скорая медицинская помощь при оториноларингологической патологии Синдром обструктивного апное сна
Синдром обструктивного апное сна Закрытые травмы грудной клетки. Пневмоторакс.Гемоторакс.Тампонада сердца
Закрытые травмы грудной клетки. Пневмоторакс.Гемоторакс.Тампонада сердца Реакция отторжения трансплантата
Реакция отторжения трансплантата Онкология. Опухоли. Определение, распространенность, морфологические проявления
Онкология. Опухоли. Определение, распространенность, морфологические проявления Профилактика инсульта
Профилактика инсульта Гигиена и антисептика рук в медицинском учреждении
Гигиена и антисептика рук в медицинском учреждении