Заболевание гипоталамо-гипофизарной системы. Ее участие в корегировании функциональной активности желез внутренней секреции презентация
Содержание
- 2. Единство нервной и гормональной регуляции в организме обеспечивается тесной анатомической и функциональной связью гипофиза и гипоталамуса.
- 3. Эпидемиология Заболевания гипоталамо-гипофизарной системы составляют меньше 15 % всей эндокринной патологии, но тем не менее часто
- 4. Гипофиз - это железа, которая размещена в гипофизарной ямке турецкого седла клиновидной кости и через ножку
- 5. Гипоталамус является высшим центром, который - координирует функции разных внутренних систем, адаптируя их к целостной деятельности
- 6. Регуляция внутри эндокринной системы на основе принципа обратной связи, когда излишек определенного гормона, который вырабатывается железой-мишенью
- 7. Классификация гипоталамо – гипофизарных заболеваний I. Гипоталамо – аденогипофизарные заболевания 1. Заболевания связанные с нарушением секреции
- 8. Этиология гипоталамо – гипофизарных заболеваний 1. Черепно-мозговые травмы. 2. Инфекционные заболевания: - острые (грип, корь, скарлатина,
- 9. Болезнь Иценко – Кушинга (гиперкортицизм) Нейроэндокринное заболевание, которое характеризуется нарушением механизма регуляции в системе гипоталамус –гипофиз
- 10. Историческая справка Заболевание впервые описано в 1924 году русским невропатологом Н.М. Иценко. Он впервые указал, что
- 11. Этиология гиперкортицизма Болезнь Іценко-Кушинга: - аденома (кортикотропинома) или гипертрофия кортикотрофов гипофиза ( 70 %) Синдром Иценко
- 12. Провоцирующие факторы Черепно – мозговые или психические травмы Воспалительные (особенно нейроинфекция) или другие (интоксикация) поражения ЦНС
- 13. Клиника Синдром диспластичесого ожирения: неравномерное чрезмерное отложение подкожной клетчаткив области живота, груди, шеи, на фоне относительно
- 14. Клиника Дерматологический синдром: кожа сухая, стрии, акне, гирсутизм, многочисленные мелкие кровоизлияния Астеноадинамический синдром Гипертензивный синдром Остеопоротический
- 15. Диагностика Клинические данные Гормональные исследования: суточная экскреция свободного кортизола (больше 100 мкг) малая и большая дексаметазоновые
- 16. Лечение Хирургическое лечение При визуализации аденомы гипофиза метод выбора: селективная трансфеноидальная аденомектомия Одно – или двусторонняя
- 17. Медикаментозное лечение Агонисты дофаминовых рецепторов: парлодел (бромкриптин) и антисеротониновый препарат перитол (тормозят выработку АКТГ в основном
- 18. Гипоталамический синдром пубертатного периода (пубертатно – юношеский базофилизм, пубертатно – юношеский диспитуитаризм, юношеский гиперкортицизм) - это
- 19. Эпидемиология Встречается в 3 – 4 % лиц подросткового и юношеского возраста. Среди лиц женского пола
- 20. Клиника Ожирение Синдром поражения кожи Нейроциркуляторние нарушения с артериальной гипертензией Нервно – психические нарушения Герминтативные нарушения
- 21. Лечение Немедикаментозное Гипокалорийная диета ЛФК ФТП (битемпоральная индуктотермия, массаж) Медикаментозная терапия Этиологическая Патогенетическая: Препараты для улучшения
- 22. Гипопитуитаризм синдром, в основе которой лежит поражения гипоталамо-гипофизарной системы с стойким снижением или выпадением функции аденогипофиза
- 23. Этиология и патогенез Первичный: аплазия или гипоплазия гипофиза, обширная деструкция (синдром Симмондса) или ограниченный ишемический некроз
- 24. Клиника 1) гипогонадизм (наиболее ранний симптом); 2) гипотироз; 3) гипокортицизм; 4) в детском возрасте - задержка
- 25. Диагностика 1) клиника 2) в крови низкий уровень тропных и соответствующих периферических гормонов; 3) анемия, лейкопения,
- 26. Дифференциальный диагноз 1. Синдром Шихана (отличается преобладанием гипотиреоза и половых нарушений, кахексия не является характерной). 2.
- 27. Неврогенная анорексия Общее: плохой аппетит и похудание Но: 1) возраст больных: 14-17 лет, реже молодые женщины
- 28. Лечение: - ликвидация причины - назначение заместительной терапии гормонами перифрических эндокринных желез Если причиной - опухоль,
- 29. Заместительная терапия Препарати коры надпочечников: кортизон 25 - 75 мг/сутки,преднизолон 5 – 15 мг/сутки, в тяжелых
- 30. Ожирение заболевание организма, которое характеризуется избыточным откладыванием жира в подкожной клетчатке и тканях вследствие нарушенного обмена
- 31. Классификация ожирения (Єгорова) 1. Алиментарно-конституционное 2. Эндокринное (гипотиреоидное, гипогенитальное, надпочпчниковое 3. Церебральное, к которому относят гипоталамическое
- 32. Степени ожирения - по индексу Брока (вес тела=рост в см - 100): при І степени излишек
- 33. Степени ожирения По индексу Брока (вес тела=рост в см - 100): І ст. избыток веса тела
- 34. По откладыванию жира отличают ожирения верхнего типа (абдоминальное, андроидное); ожирения нижнего типа (гиноидное) Абдоминальное ожирение устанавливают,
- 35. Патогенез энергетический дисбаланс между количеством калорий, которые поступают в организм и энергозатратами; нарушения использования энергии в
- 36. Клиника 1) быстрое нарастание веса тела (за 1-2 года - 20-30 кг); 2) распределение подкожной жировой
- 37. Дифференциальный диагноз алиментарное ожирение; 1) семейный характер; 2) в основе лежит переедание; 3) медленное прогрессирование эндокринное
- 38. Болезнь Баракера-Симондса (прогрессирующая липодистрофия). Чаще наблюдается у женщин в молодом возрасте. Непропорциональное распределение жировой клетчатки: её
- 39. Болезнь Деркума (генерализованный, болевой липоматоз) Чаще наблюдается у женщин в климактерическом периоде. Локализованные узлы в подкожной
- 40. Болезнь Бабинского-Фрелиха (адипозо - генитальная дистрофия) Чаще наблюдается в мальчиков Возраст - детский или подростковый. Ожирение
- 41. Синдром Лоренса-Муна-Бидля Клиника напоминает адипозогенитальную дистрофию и характеризуется похожим ожирением, гипогенитализмом, нарушением процесса роста, дебильностью, пигментным
- 42. Синдром Морганьи - Стюарта – Мореля (диабет бородатых женщин) Наблюдается у молодых женщин и частота случаев
- 43. Синдром Штейна-Левинталя В основе лежит поликистоз яичников Ожирение Дисменорея Бесплодие Недоразвитие матки Наличием признаков вирилизации (усы,
- 44. Послеродовое ожирение послеродовый нейро-эндокринный синдром Во время беременности могут: появлятся повышение аппетита, жажда, нарушение сна, раздражительность,
- 45. Лечение Ожирение - хроническая болезнь обмена веществ, которую невозможно вылечить, поэтому лечение следует проводить пожизненно. В
- 46. Залогом успеха будет только терпение Прием пищи - это один из видов получения удовольствия привычка, выработанная
- 47. Диета Одна из проблем у людей с повышенным весом - не то, что они не знают
- 48. Надо обращать внимание больного на то что есть и как есть: 1) питаться надо определенное количество
- 49. 6) ограничить жидкость (чай, кофе, супы, молоко) до 1-1,2 л в день (это усилит распад жира
- 50. Не следует добиваться быстрого снижения веса тела. Постепенное но беспрерывное снижение веса разрешит больному привыкнуть к
- 51. Лечебная физкультура Обязательное условие эффективного лечения с целью: повышения основного обмена за счет усиления мобилизации и
- 52. Медикаментозная терапия может быть дополнением к диетическим и физическим методам лечения. Есть ряд препаратов, которые или
- 53. Ожирение, вызванное эндокринным заболеванием, кроме диеты и режима физической активности, должно включать лечение эндокринной патологии.
- 55. Скачать презентацию
 Жарақаттық және гематогенді остеомиелит
Жарақаттық және гематогенді остеомиелит Нейропсихология
Нейропсихология Заболевания пищевода
Заболевания пищевода Еңбек гигиенасының әлеуметтік-гигиеналық аспектілері
Еңбек гигиенасының әлеуметтік-гигиеналық аспектілері Маркетинговое исследование препаратов железа с углубленным товароведческим анализом препарата Ферлатум-фол
Маркетинговое исследование препаратов железа с углубленным товароведческим анализом препарата Ферлатум-фол Тиреоидиттер
Тиреоидиттер Персонализированные подходы к диетической поддержке больных сахарным диабетом 2 типа
Персонализированные подходы к диетической поддержке больных сахарным диабетом 2 типа Наследственные болезни передаются по наследству
Наследственные болезни передаются по наследству Иммунопатология. Патологическая анатомия
Иммунопатология. Патологическая анатомия Бешенство: заражение, первая помощь, лечение
Бешенство: заражение, первая помощь, лечение Хирургические инфекции кожи и мягких тканей
Хирургические инфекции кожи и мягких тканей Здоровый образ жизни (ЗОЖ)
Здоровый образ жизни (ЗОЖ) Неязвенные желудочные диспепсии
Неязвенные желудочные диспепсии Inflammaione. (Subject 4)
Inflammaione. (Subject 4) Особенности деятельности медицинской сестры в организации ухода за больными вирусным гепатитом а
Особенности деятельности медицинской сестры в организации ухода за больными вирусным гепатитом а Лабораторная диагностика социально-значимых инфекционных заболеваний
Лабораторная диагностика социально-значимых инфекционных заболеваний Лечебная физкультура в хирургии, травматологии и неврологии
Лечебная физкультура в хирургии, травматологии и неврологии Анальгезирующие средства
Анальгезирующие средства ОЖЖ рефлекторлық қызметі. Физиологиялық қызметтің қалыптасуы мен реттелуінің негізгі принциптері. № 2 дәріс
ОЖЖ рефлекторлық қызметі. Физиологиялық қызметтің қалыптасуы мен реттелуінің негізгі принциптері. № 2 дәріс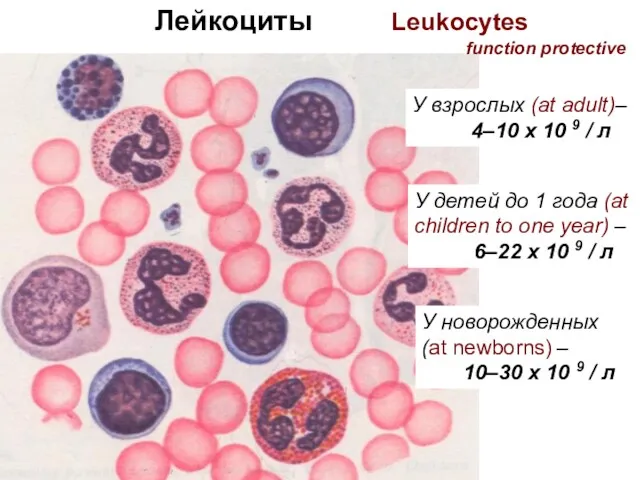 Лейкоциты
Лейкоциты Металло керамикалық сауыт дайындаудың бірінші лабораториялық кезеңінде қолданылатын құрал саймандар мен апараттар
Металло керамикалық сауыт дайындаудың бірінші лабораториялық кезеңінде қолданылатын құрал саймандар мен апараттар 1745БРАСТЕР СЛАЙДЫ русский 06.03.2019 (1)
1745БРАСТЕР СЛАЙДЫ русский 06.03.2019 (1) Возрастные особенности строения уха
Возрастные особенности строения уха Спирохетоздар және риккетсиоздар қоздырғыштары
Спирохетоздар және риккетсиоздар қоздырғыштары боль_и_обезболивание_с_адьювантами_3_5_курс_и_ординатура
боль_и_обезболивание_с_адьювантами_3_5_курс_и_ординатура Методы диагностики гормонопродуцирующих опухолей яичников у девочек с нарушением менструального цикла и полового развития
Методы диагностики гормонопродуцирующих опухолей яичников у девочек с нарушением менструального цикла и полового развития Программа модернизации первичного звена здравоохранения в Республике Карелия
Программа модернизации первичного звена здравоохранения в Республике Карелия Проблема недостоверных информаций
Проблема недостоверных информаций