Содержание
- 2. Клинический протокол «Первичная реанимация новорожденных» Уровни оказания медицинской помощи: Лечебно-профилактические организации 1, 2 и 3 уровня.
- 3. Асфиксия при рождении Определение: Асфиксия – характеризуется нарушением газообмена, который проявляется не только снижением количества кислорода,
- 4. Основные критерии перинатальной асфиксии Оценка по шкале Апгар 0-3 баллов на 5 мин. Выраженный метаболический ацидоз
- 5. Классификация Умеренная неонатальная асфиксия – самостоятельное дыхание нерегулярное или отсутствует, частота сердечных сокращений нормальная (ЧСС >
- 6. Общие положения Акушерки родильного зала при приеме дежурства проверяют наличие и готовность наборов для реанимации новорожденного
- 7. Общие положения Общее состояние новорожденного оценивается сразу после рождения; по шкале Апгар к концу 1 минуты
- 8. Подготовка оборудования и помещения в родильной палате и в операционной: Перед каждыми родами нужно проверить температуру
- 9. Подготовка оборудования и помещения в родильной палате и в операционной: Приготовить оборудование для проведения искусственной вентиляции
- 10. Оценка общего состояния после рождения После рождения сразу дать новорожденному оценку по признакам живорождения: пульсация пуповины;
- 11. Оценка дыхания В норме у ребенка отмечаются активная экскурсия грудной клетки, а частота и глубина дыхательных
- 12. Оценка частоты сердечных сокращений Частота сердечных сокращений должна превышать 100 ударов в минуту. ЧСС подсчитывается у
- 13. Мышечный тонус Новорожденный после рождения должен совершать активные мышечные движения, конечности согнуты. У детей, перенесших гипоксию
- 14. Основные принципы реанимации новорожденных - схема проведения реанимации Блок первичной оценки новорожденного сразу после рождения: Доношенный
- 15. Блок А - дыхательные пути Это начальные этапы помощи новорождённому направленные на восстановление проходимости дыхательных путей.
- 16. Блок В – дыхание Если у новорожденного отмечается апноэ или ЧСС менее 100 уд/мин, то немедленно
- 17. Блок С - кровообращение Поддерживайте кровообращение путем непрямого массажа сердца необходимо выполнение эндотрахеальной интубации для координации
- 18. Блок D - лекарства Введите в/в эпинефрин (адреналин) продолжая проводить вентиляцию легких под положительным давлением и
- 19. Последовательность действий Независимо от объема проводимых реанимационных мероприятий, необходимо придерживаться четкой последовательности действий Оценить состояние ребенка
- 20. Начальные этапы реанимации: Около 1 минуты («Золотая минута») выделяется для проведения начальных шагов реанимации, повторной оценки
- 21. Начальные этапы реанимации: Если эффективное самостоятельное дыхание отсутствует, провести один из приемов тактильной стимуляции, который повторяют
- 22. Начальные этапы реанимации: Решение вопроса о необходимости окончания начальных шагов реанимации и стимуляции ребенка и для
- 23. Вспомогательная вентиляция легких мешком и маской Показания к ВВЛ (Вспомогательная вентиляция лёгких): отсутствие дыхания или дыхание
- 24. Вспомогательная вентиляция лёгких ВВЛ проводить мешком Амбу и маской частотой 40–60 вдохов в 1 мин. На
- 25. Оценка результатов блока В ЧСС больше 100 ударов в 1 минуту: при наличии адекватного самостоятельного дыхания
- 26. Оценка результатов блока В ЧСС от 60 до100 ударов в 1 минуту: Продолжать принудительную вентиляцию легких
- 27. Оценка результатов блока В Когда ЧСС будет стабильно более 100 ударов в мин, снижайте частоту вдохов
- 28. Непрямой массаж сердца Показания: если ЧСС меньше 60 ударов в 1 минуту после 30 сек. эффективной
- 29. Интубация трахеи Интубация трахеи надежно обеспечивает эффективное продолжение принудительной вентиляции легких под положительным давлением. Показания к
- 30. Применение медикаментов Введение препаратов показано, если, несмотря на эффективную вентиляцию легких с кислородом и проведение непрямого
- 31. Эпинефрин (Адреналин) Адреналин рекомендуется вводить внутривенно. Первоначальная доза адреналина может быть введена через эндотрахеальную трубку, т.к.
- 32. Эпинефрин (Адреналин) После введения адреналина важно сразу провести несколько эффективных вентиляций под положительным давлением. Продолжать непрямой
- 33. Средства, нормализующие ОЦК: 0,9% раствор натрия хлорида; раствор Рингера лактата; с целью коррекции значительной кровопотери (при
- 34. Окончание реанимационных мероприятий Окончание реанимационных мероприятий Если у ребенка нет признаков жизни (асистолия) после 10 минут
- 35. Приложение 1 Средства, необходимые для оказания реанимационной помощи (контроль укомплектованности проводится ст. акушеркой родильного зала/ответственным лицом).
- 36. Приложение 1 Саморасправляющийся дыхательный мешок объемом 250 и 500мл; Лицевые маски размеры -00;0;1; Набор для интубации:
- 37. Приложение 2 Факторы, указывающие на возможную необходимость реанимационной помощи новорожденному в родильном зале. Дородовые факторы: сахарный
- 38. Приложение 2 Факторы, указывающие на возможную необходимость реанимационной помощи новорожденному в родильном зале. Дородовые факторы: многоплодие;
- 39. Приложение 2 Факторы, указывающие на возможную необходимость реанимационной помощи новорожденному в родильном зале. Интранатальные факторы: индуцированные/стремительные
- 40. Шкала Апгар (Приложение 3) Оценка проводится к концу 1 и 5 минуты, если на 5 минуте
- 41. Приложение 3 Оценка по шкале Апгар это объективный метод количественной оценки общего состояния организма на проводимые
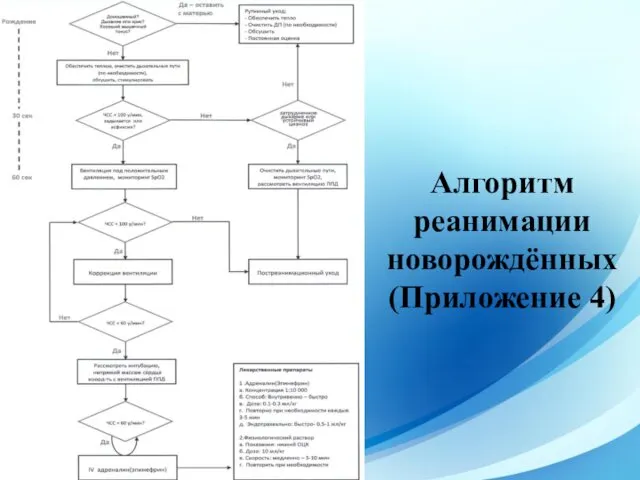
- 42. Алгоритм реанимации новорождённых (Приложение 4)
- 43. Обработка мешка Амбу после использования. (Приложение 5) (см. инструкцию по эксплуатации мешка Амбу) Вымыть перед обеззараживанием
- 44. Обработка мешка Амбу после использования. (Приложение 5) Химическая дезинфекция Все части могут быть дезинфицированы в активированном
- 45. Формы тактильной стимуляции дыхания новорожденного. (Приложение 6) Как обсушивание, так и отсасывание содержимого верхних дыхательных путей
- 46. Опасные формы стимуляции, которые не должны использоваться: таблица 1. Если ребенок находится в состоянии первичного апноэ,
- 47. Приложение 7 Использование пульсоксиметра и подача дополнительного кислорода Пульсоксиметр определяет цвет крови, протекающей через капилляры кожи,
- 48. Приложение 7 Дополнительный кислород в начале реанимации не нужен. Однако при наличии у ребенка цианоза кожных
- 49. Приложение 8 Стандарт проведения принудительной вентиляции легких мешком и маской ВВЛ проводится если: Отсутствует дыхание или
- 50. Техника проведения вентиляции легких Перед проведением вентиляции легких необходимо убедиться, что дыхательный мешок и маска собраны
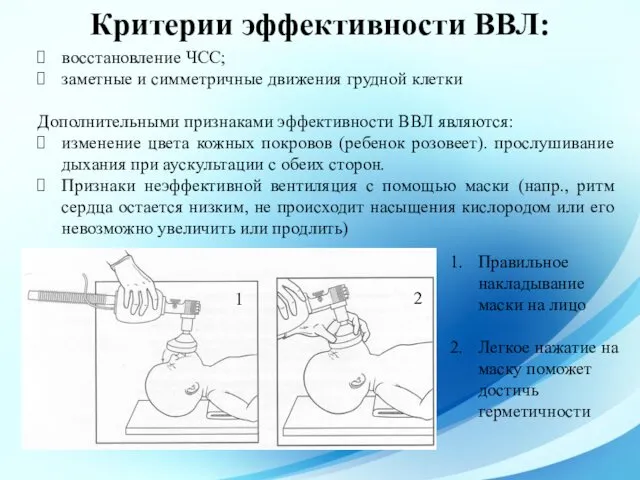
- 51. Критерии эффективности ВВЛ: восстановление ЧСС; заметные и симметричные движения грудной клетки Дополнительными признаками эффективности ВВЛ являются:
- 52. Технические приемы для повышения эффективности принудительной вентиляции легких через маску
- 53. Введение желудочного зонда (Приложение 9) Желудочный зонд необходимо ввести через рот для декомпрессии желудка при проведении
- 54. Введение желудочного зонда (Приложение 9) Введение зонда через рот После введения зонда присоедините к нему шприц
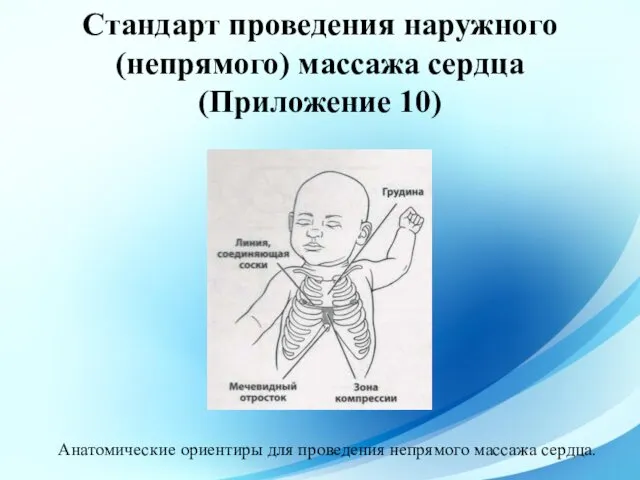
- 55. Стандарт проведения наружного (непрямого) массажа сердца (Приложение 10) Наружный массаж сердца – заключается в ритмичных надавливаниях
- 56. Стандарт проведения наружного (непрямого) массажа сердца (Приложение 10) Анатомические ориентиры для проведения непрямого массажа сердца.
- 57. Приложение 10 ЧСС считать в течение 6 секунд, прекратив на это время все реанимационные мероприятия: ЧСС
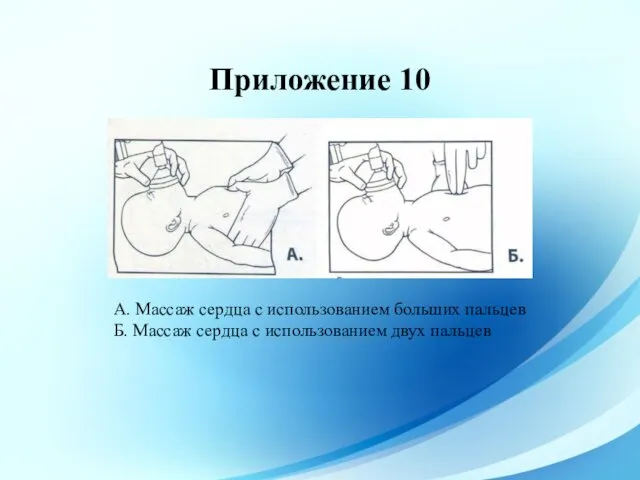
- 58. Приложение 10 А. Массаж сердца с использованием больших пальцев Б. Массаж сердца с использованием двух пальцев
- 59. Две техники проведения непрямого массажа сердца Метод массажа двух пальцев – приемлем как промежуточная мера или,
- 60. Две техники проведения непрямого массажа сердца «Один - и - Два - и - Три -
- 61. Интубация трахеи (Приложение 11) Стандарт проведения интубации трахеи Интубацию должен проводить врач, прошедший обучение по реанимации
- 62. Техника интубации: Проверьте исправность ларингоскопа; Обезболивание (в отделении ИТ. см ниже) Правильно уложите ребенка: голова по
- 63. Интубация трахеи (Приложение 11) Техника интубации: Для улучшения визуализации входа в гортань надавите мизинцем левой руки
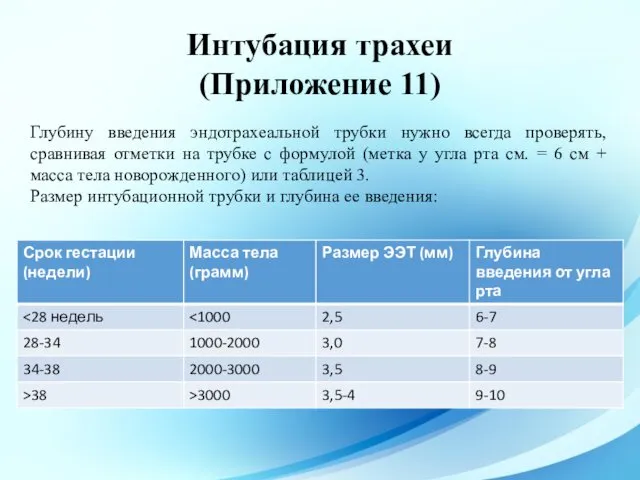
- 64. Интубация трахеи (Приложение 11) Глубину введения эндотрахеальной трубки нужно всегда проверять, сравнивая отметки на трубке с
- 65. Критерии правильного положения интубационной трубки Запотевание внутренней стенки трубки. Симметричное движение грудной клетки с каждым вдохом.
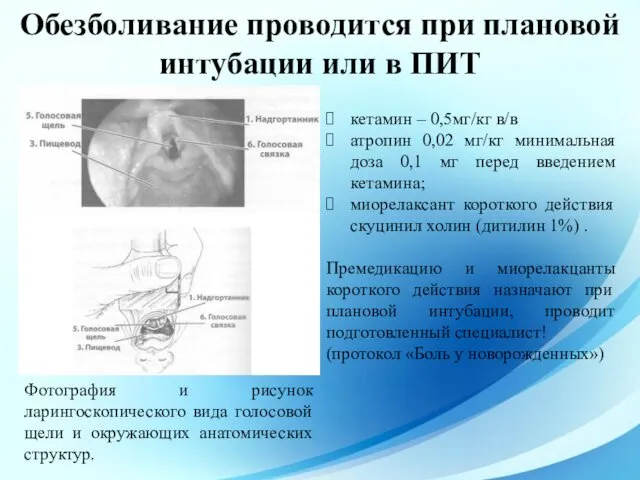
- 66. Обезболивание проводится при плановой интубации или в ПИТ Фотография и рисунок ларингоскопического вида голосовой щели и
- 67. Стандарт оказания помощи при аспирации мекония (Приложение 12) Если околоплодные воды содержат примесь мекония, но после
- 68. Для аспирации содержимого трахеи: Придайте правильное положение ребенку; Введите ларингоскоп и катетер для аспирации размером 12F
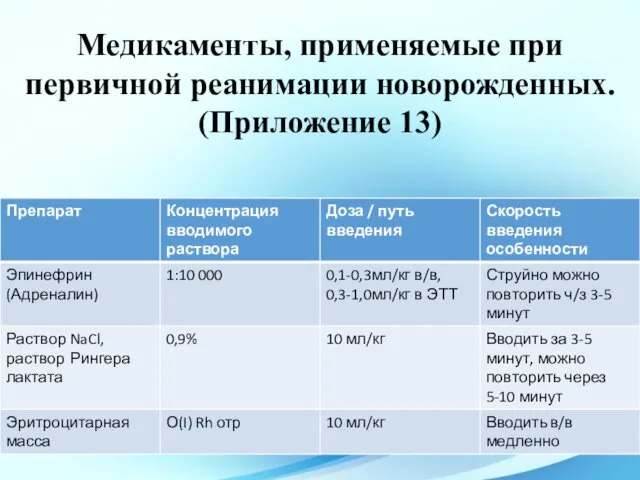
- 69. Медикаменты, применяемые при первичной реанимации новорожденных. (Приложение 13)
- 70. Концентрация раствора эпинефрина — 1: 10 000 (к 1,0 мл 0,1% раствора адреналина или к 1,0
- 71. Вводится, если ребенок не отвечает на весь комплекс реанимационных мероприятий, включая введение адреналина, кожа бледная или
- 72. Стандарт оказания реанимационной помощи глубоко недоношенным новорожденным (Приложение 14) Особенности оказания первичной реанимационной помощи глубоконедоношенным детям.
- 73. Приложение 14 Профилактика гипотермии При рождении недоношенных новорожденных t⁰ помещения должно быть не менее 28ºС; Заранее
- 74. Приложение 14 Особенности респираторной терапии в родильном зале: При преждевременных родах всегда должны быть в наличии
- 75. Приложение 14 Введение сурфактанта: Если ребенок является глубоко недоношенным, рассмотрите возможность введения сурфактанта (согласно протоколу по
- 76. Информирование родителей о состоянии ребенка. (Приложение 15) 4-основополагающих принципа медицинской этики: Уважение права человека на выбор,
- 77. Приложение 15 В ходе беседы с родителями следует обсудить следующие вопросы: Шансы ребенка на выживание и
- 78. Приложение 15 После смерти ребенка при беседе с родителями будьте внимательны и не используйте такие фразы:
- 79. Ведение новорожденных после проведения реанимационных мероприятий (Приложение 16) Действия персонала: оценка состояния после поведенной реанимации принятие
- 80. Оценка состояния (диагностика) Постоянный непрерывный мониторинг жизненно – важных показателей в отделении ИТ.: tº тела; ЧД;
- 81. Общие принципы лечения: поддержание tº тела в норме; дыхательная терапия: устранение гипоксемии и поддержание нормальных газов
- 82. Общие принципы лечения: контроль диуреза – почасовой диурез; лечение судорог (см. протокол Приступ судорог у новорожденного);
- 83. Критерии выздоровления и выписки стабильное клиническое состояние; ЧД и ЧСС в норме; tº тела в приделах
- 84. ПЕРЕЧЕНЬ РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ Клинический протокол «Первичная реанимации новорожденных» (Данный клинический протокол по первичной реанимации новорожденных пересмотрен
- 86. Скачать презентацию












































































 Экранные технологии. Элементы и уровни киноязыка
Экранные технологии. Элементы и уровни киноязыка Радіоелектронний захист ЗРЛ. Методи захисту від активних перешкод (Заняття №5.2)
Радіоелектронний захист ЗРЛ. Методи захисту від активних перешкод (Заняття №5.2) Параметры устройств и элементов роботов и робототехнических систем
Параметры устройств и элементов роботов и робототехнических систем Project a cafe WELCOME
Project a cafe WELCOME Медали и ордена Великой Отечественной войны
Медали и ордена Великой Отечественной войны Метод интервалов для непрерывных функций
Метод интервалов для непрерывных функций Презентация работы школы
Презентация работы школы Анемии. Классификация, патогенез, диагностика постгеморрагические и гемолитические анемии
Анемии. Классификация, патогенез, диагностика постгеморрагические и гемолитические анемии Проект Жили-были витамины
Проект Жили-были витамины Основы теории и медодики обучения двигательным действиям
Основы теории и медодики обучения двигательным действиям Источники света. Распространение света
Источники света. Распространение света Открытый банк заданий по математике. Задача №16
Открытый банк заданий по математике. Задача №16 Лекция №13 для подготовки к ЕГЭ для 11(профильного) класса по теме Получение солей
Лекция №13 для подготовки к ЕГЭ для 11(профильного) класса по теме Получение солей Портфолио методических материалов
Портфолио методических материалов Щелочно-земельные металлы
Щелочно-земельные металлы Система обеспечения эффективности, безопасности и качества фармацевтической продукции
Система обеспечения эффективности, безопасности и качества фармацевтической продукции Консультация для воспитателей Самообразование воспитателей детского сада по ФГОС
Консультация для воспитателей Самообразование воспитателей детского сада по ФГОС Организация высшего образования в РФ. Лицензирование, аккредитация и аттестация вузов. Государственные образовательные стандарты
Организация высшего образования в РФ. Лицензирование, аккредитация и аттестация вузов. Государственные образовательные стандарты Семья под защитой закона
Семья под защитой закона Поняття та засоби комп'ютерної графіки. (9 клас)
Поняття та засоби комп'ютерної графіки. (9 клас) Оборудование и приспособления для принудительного спуска и подъема труб под давлением
Оборудование и приспособления для принудительного спуска и подъема труб под давлением Формование металлов
Формование металлов 同学们好tóngxué men hǎo. 老师好lǎoshī hǎo
同学们好tóngxué men hǎo. 老师好lǎoshī hǎo Система подготовки к ОГЭ по математике
Система подготовки к ОГЭ по математике Проходка разрезной траншеи с погрузкой на железнодорожный транспорт при заданных условиях
Проходка разрезной траншеи с погрузкой на железнодорожный транспорт при заданных условиях Эрнест Миллер Хемингуэй ( 1899 -1961). Старик и море - Гимн вселенной и человеку
Эрнест Миллер Хемингуэй ( 1899 -1961). Старик и море - Гимн вселенной и человеку Стрижка и тримминг собак
Стрижка и тримминг собак Профессиональный стандарт педагога как основа оценки педагогической деятельности и профессионального развития педагога
Профессиональный стандарт педагога как основа оценки педагогической деятельности и профессионального развития педагога