Содержание
- 2. Определение Лихорадка > 38° Длительность лихорадки > 3 недель или периодические подъемы температуры в течение этого
- 3. Если состояние пациента с ЛНГ стабильно, а интенсивное исследование не выявило причину болезни, целесообразно установить наблюдение
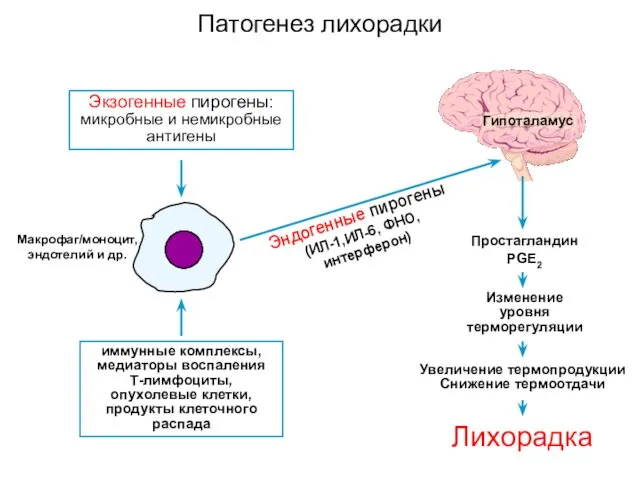
- 4. Эндогенные пирогены (ИЛ-1,ИЛ-6, ФНО, интерферон) Макрофаг/моноцит, эндотелий и др. Гипоталамус Простагландин PGЕ2 Изменение уровня терморегуляции Увеличение
- 5. Спектр заболеваний, протекающих по типу ЛНГ, зависит от: Возраста В молодом возрасте – инфекция, в пожилом
- 6. Инфекции (30-40%) ТБЦ (особенно внелегочный) Абсцессы брюшной полости, малого таза, перидонта Инфекционный эндокардит Остеомиелит Синусит Простатит
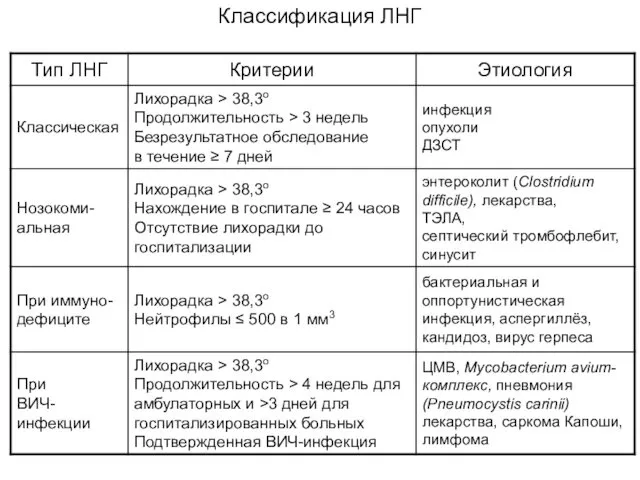
- 7. Классификация ЛНГ Классическая Нозокомиальная При иммунодефиците При ВИЧ- инфекции
- 8. Классификация ЛНГ
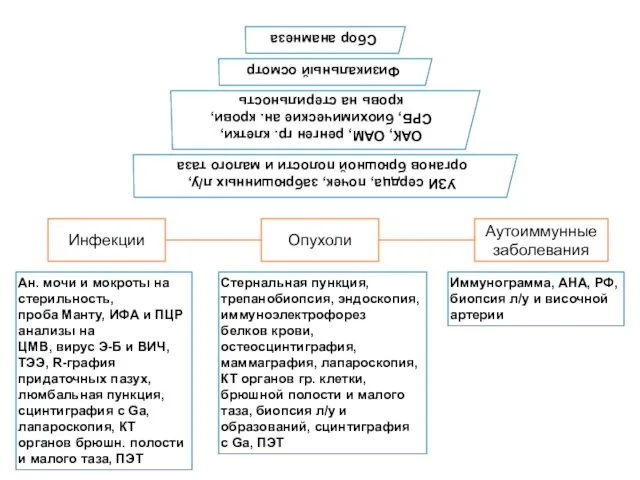
- 9. Анамнез Сбор всех жалоб, даже прекратившихся на момент опроса Тщательный опрос по органам и системам Информация
- 10. Объективное исследование Измерение t°, исключение манипуляций с термометром (измерение t° в присутствии медперсонала, предпочтение электронным термометрам).
- 11. Ан. мочи и мокроты на стерильность, проба Манту, ИФА и ПЦР анализы на ЦМВ, вирус Э-Б
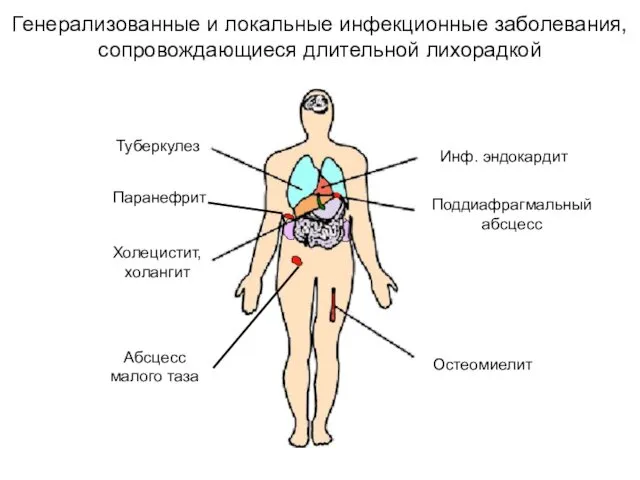
- 12. Генерализованные и локальные инфекционные заболевания, сопровождающиеся длительной лихорадкой Туберкулез Холецистит, холангит Инф. эндокардит Поддиафрагмальный абсцесс Остеомиелит
- 13. Туберкулёз Продолжает оставаться одной из частых причин ЛНГ Возникновение ТБК часто является следствием реактивации первичных (старых)
- 14. Диагностика туберкулёза Рентгенография грудной клетки Туберкулиновые пробы Исследование биологических материалов (мокрота, бронхоальвеолярная жидкость, промывные воды желудка,
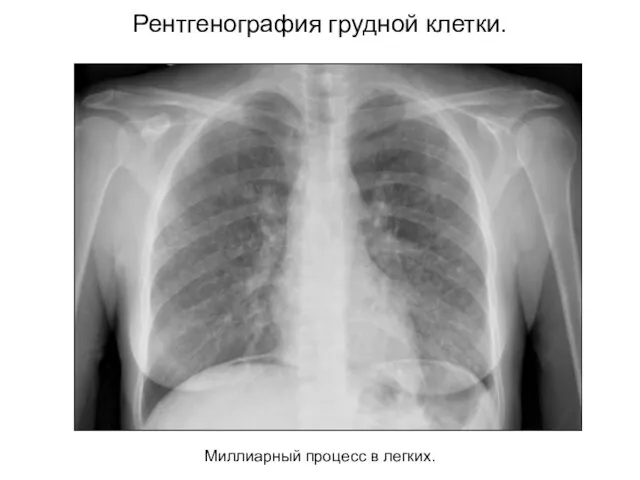
- 15. Рентгенография грудной клетки. Миллиарный процесс в легких.
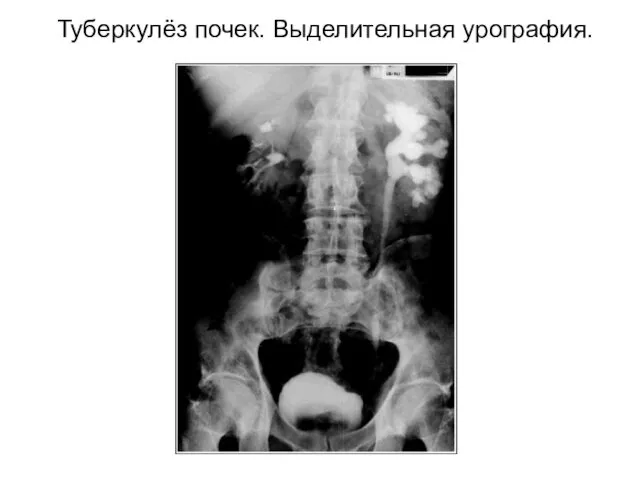
- 16. Туберкулёз почек. Выделительная урография.
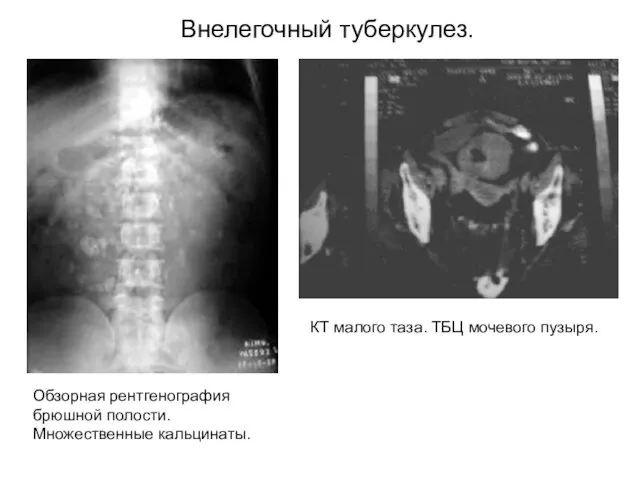
- 17. Внелегочный туберкулез. Обзорная рентгенография брюшной полости. Множественные кальцинаты. КТ малого таза. ТБЦ мочевого пузыря.
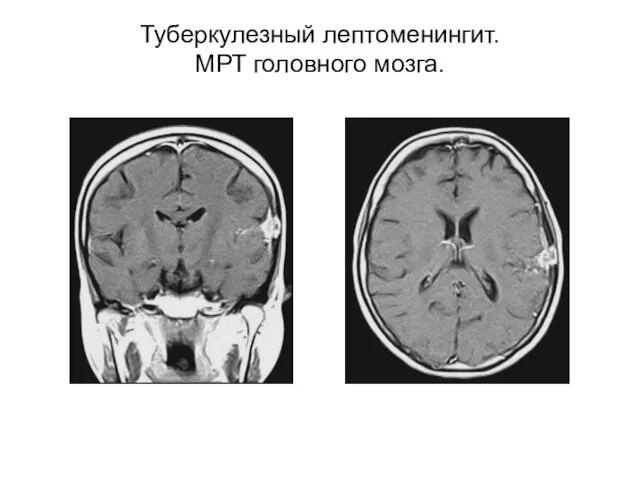
- 18. Туберкулезный лептоменингит. МРТ головного мозга.
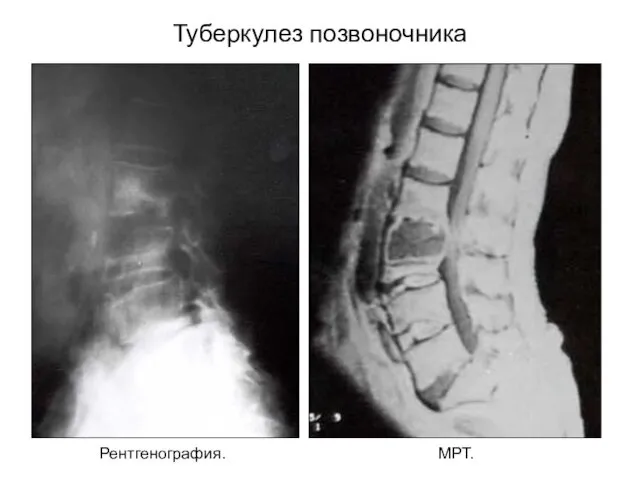
- 19. Туберкулез позвоночника Рентгенография. МРТ.
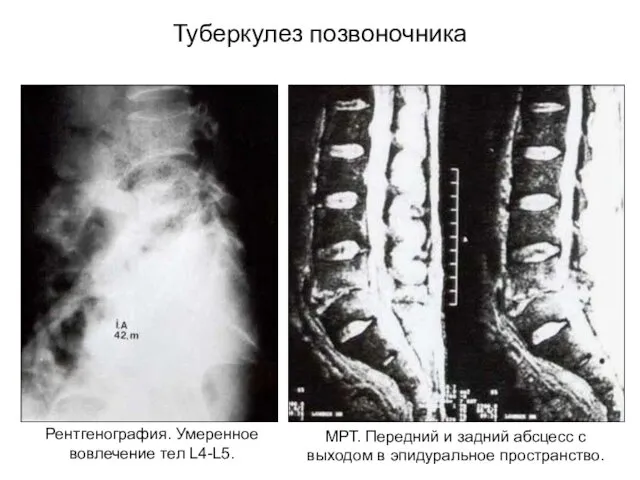
- 20. Туберкулез позвоночника Рентгенография. Умеренное вовлечение тел L4-L5. МРТ. Передний и задний абсцесс с выходом в эпидуральное
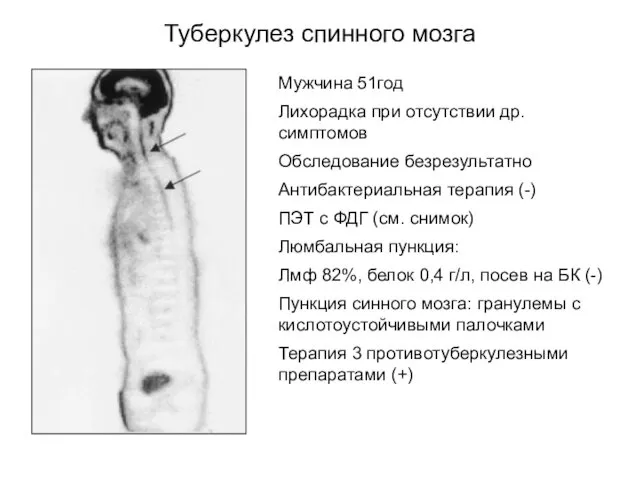
- 21. Туберкулез спинного мозга Мужчина 51год Лихорадка при отсутствии др. симптомов Обследование безрезультатно Антибактериальная терапия (-) ПЭТ
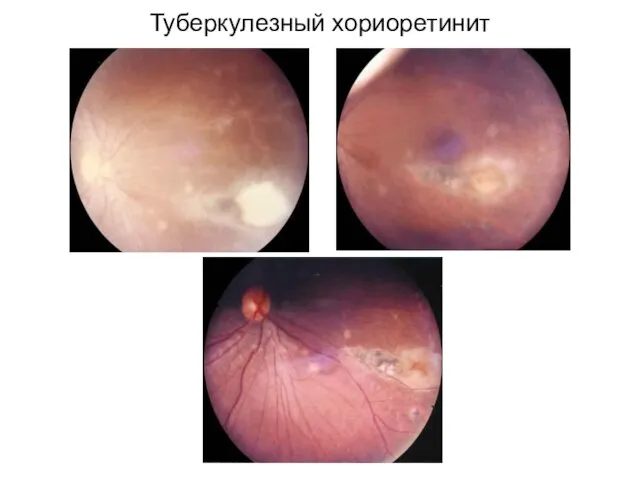
- 22. Туберкулезный хориоретинит
- 23. Абсцессы Наиболее частая локализация: брюшная полость - поддиафрагмальный, подпеченочный, внутрипеченочный, межкишечный забрюшинное пространство - паранефральный абсцесс,
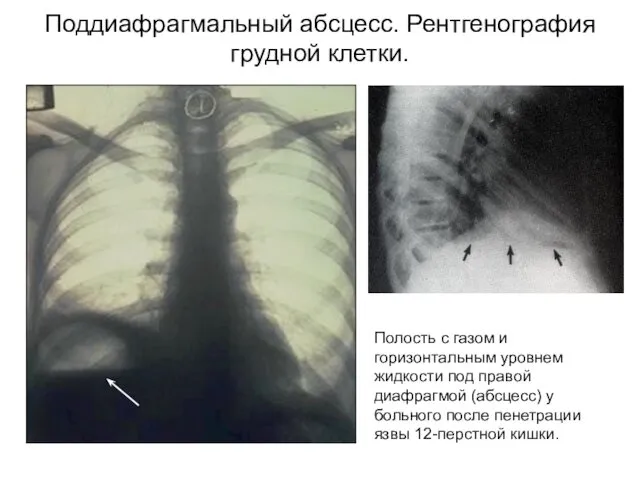
- 24. Полость с газом и горизонтальным уровнем жидкости под правой диафрагмой (абсцесс) у больного после пенетрации язвы
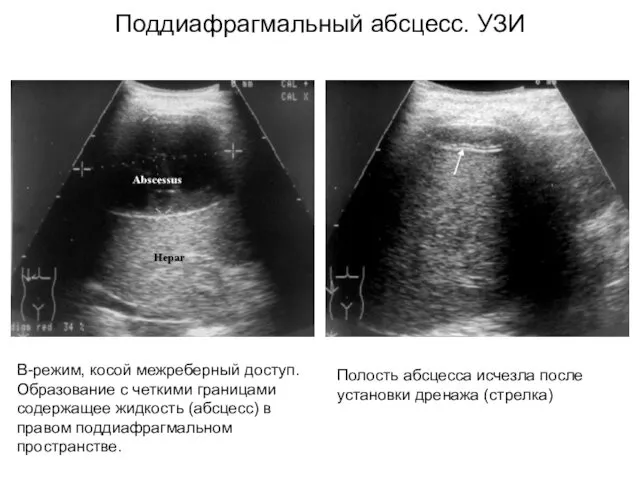
- 25. В-режим, косой межреберный доступ. Образование с четкими границами содержащее жидкость (абсцесс) в правом поддиафрагмальном пространстве. Полость
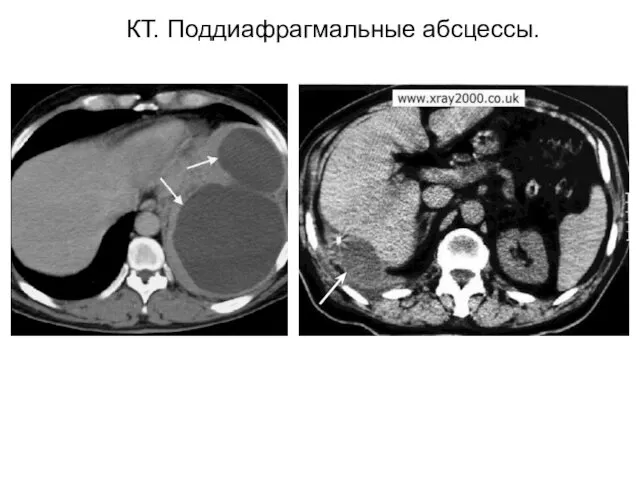
- 26. КТ. Поддиафрагмальные абсцессы.
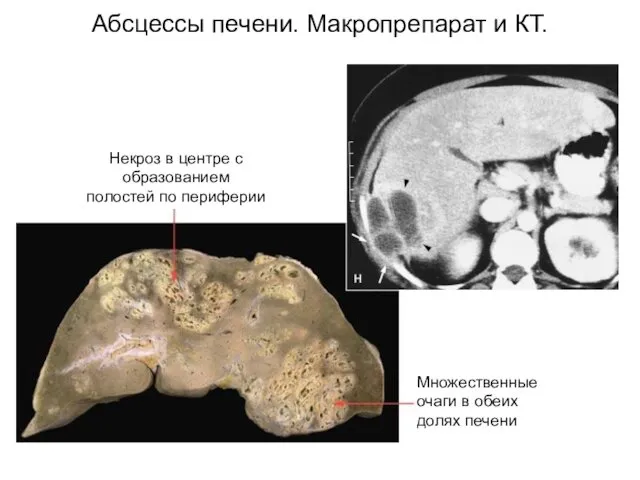
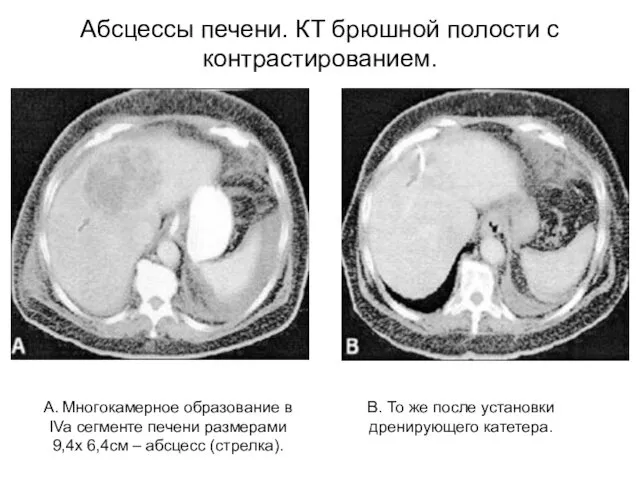
- 27. Абсцессы печени. Макропрепарат и КТ.
- 28. А. Многокамерное образование в IVa сегменте печени размерами 9,4x 6,4см – абсцесс (стрелка). Абсцессы печени. КТ
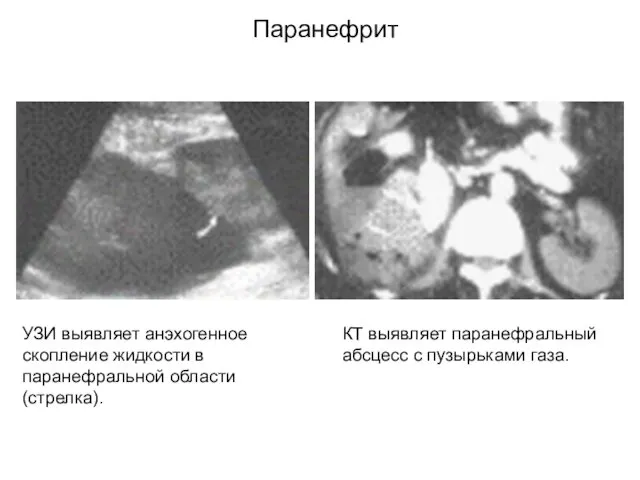
- 29. Паранефральные абсцессы (паранефрит) Критерии: Лихорадка + боли в пояснице Нормальный анализ мочи УЗИ часто неинформативна Возбудители:
- 30. УЗИ выявляет анэхогенное скопление жидкости в паранефральной области (стрелка). КТ выявляет паранефральный абсцесс с пузырьками газа.
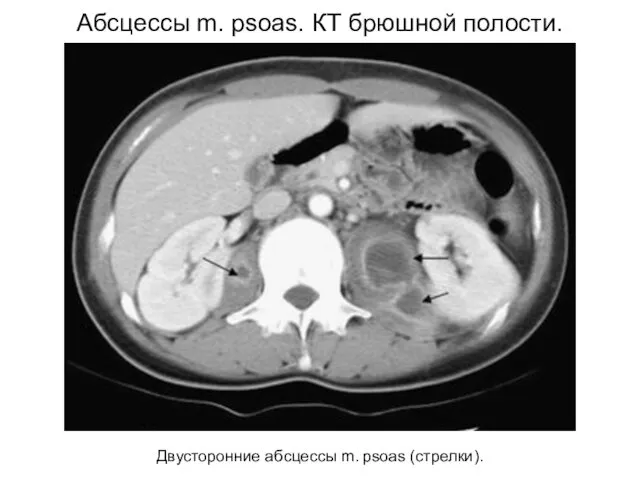
- 31. Двусторонние абсцессы m. psoas (стрелки). Абсцессы m. psoas. КТ брюшной полости.
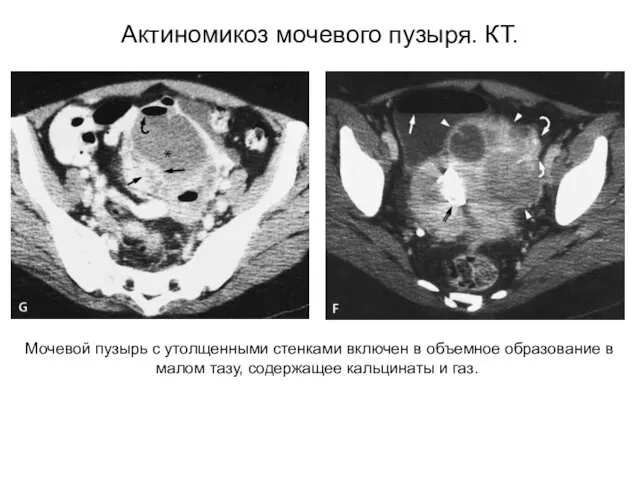
- 32. Предшествующий (месяцы, годы) аппедицит, подвздошный лимфаденит, отеомиелит костей таза. Тромбофлебит малого таза. Сальмонеллёз кишечника Возбудители: Salmonella.
- 33. Мочевой пузырь с утолщенными стенками включен в объемное образование в малом тазу, содержащее кальцинаты и газ.
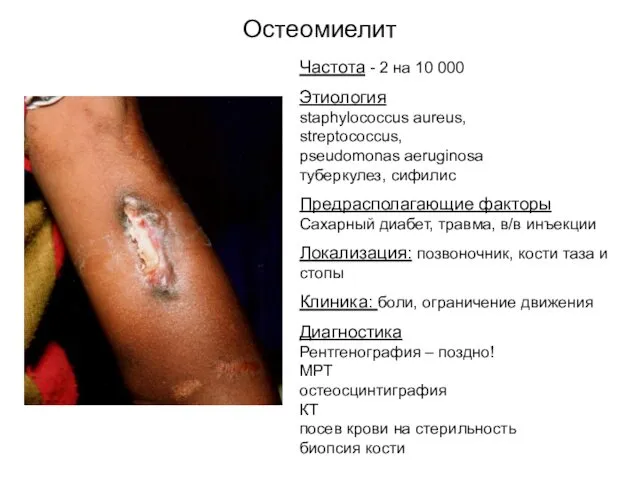
- 34. Остеомиелит Частота - 2 на 10 000 Этиология staphylococcus aureus, streptococcus, pseudomonas aeruginosa туберкулез, сифилис Предрасполагающие
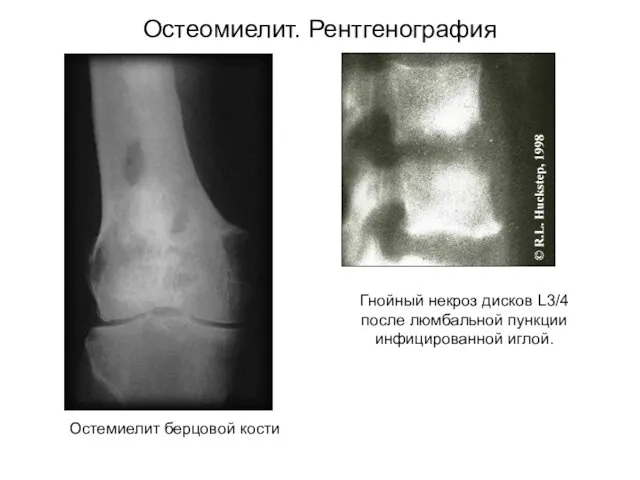
- 35. Остеомиелит. Рентгенография Остемиелит берцовой кости Гнойный некроз дисков L3/4 после люмбальной пункции инфицированной иглой.
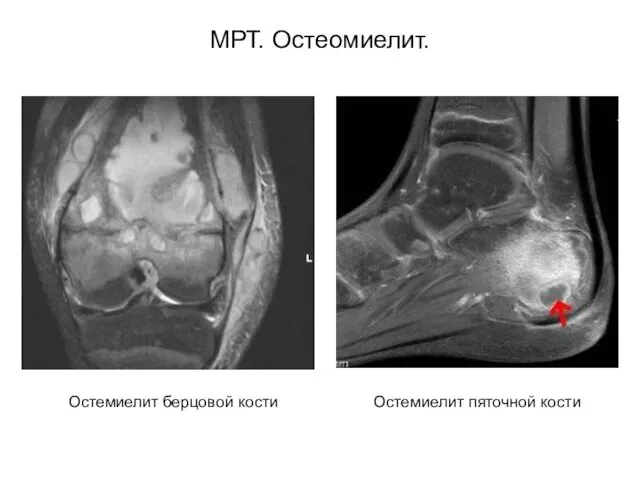
- 36. МРТ. Остеомиелит. Остемиелит пяточной кости Остемиелит берцовой кости
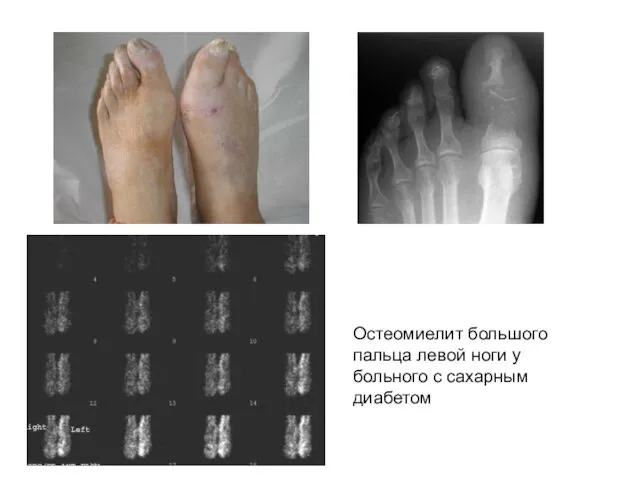
- 37. Остеомиелит большого пальца левой ноги у больного с сахарным диабетом
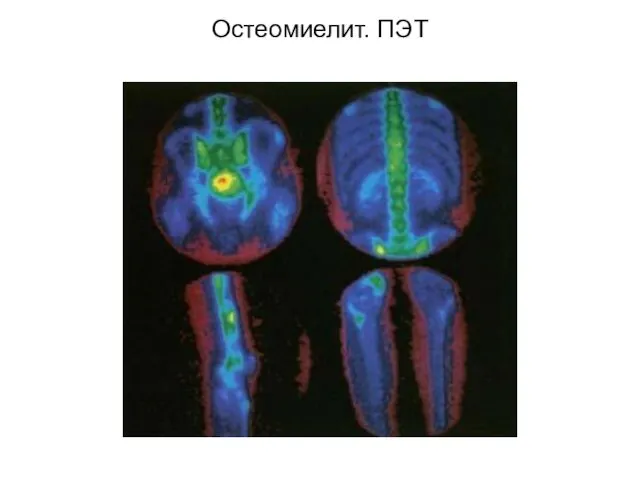
- 38. Остеомиелит. ПЭТ
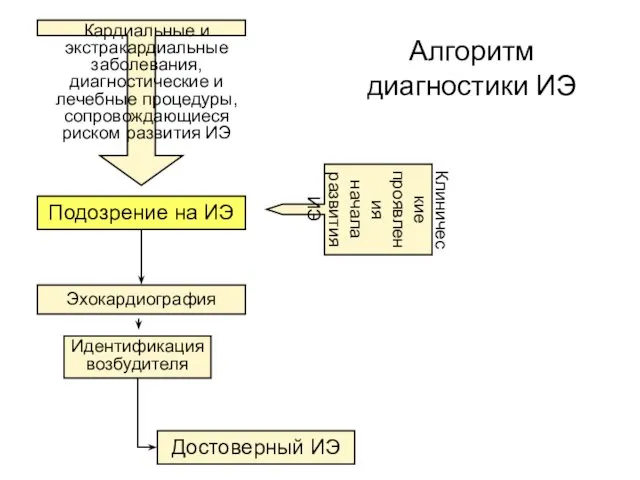
- 40. Подозрение на ИЭ Клинические проявления начала развития ИЭ Эхокардиография Идентификация возбудителя Достоверный ИЭ Алгоритм диагностики ИЭ
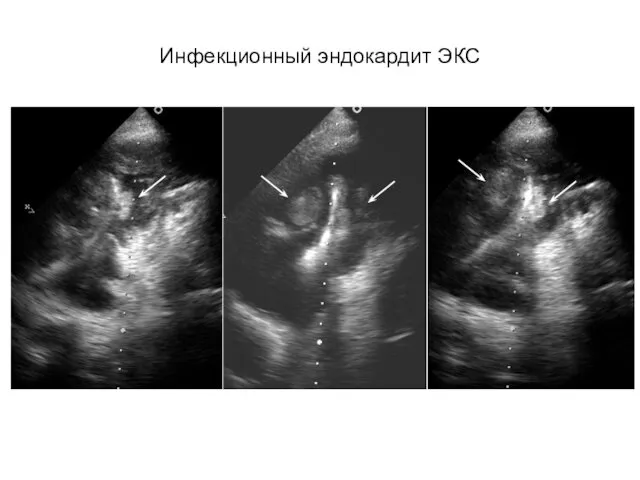
- 41. Клинические основания для подозрения на ИЭ Лихорадка при наличии: - клапанного протеза, других предрасполагающих состояний, -
- 42. Опухоли Общие симптомы - слабость, снижение веса и аппетита, лихорадка ЛНГ характерна для рака почки, печени,
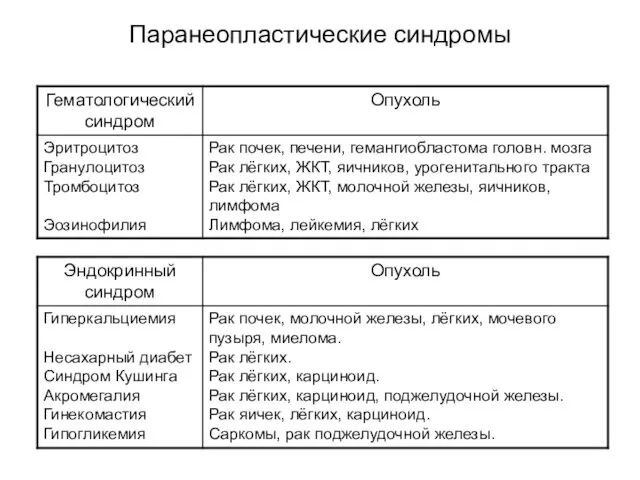
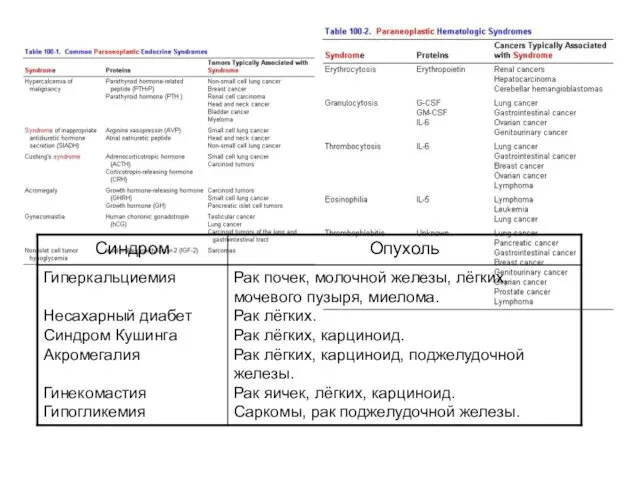
- 43. Паранеопластические синдромы
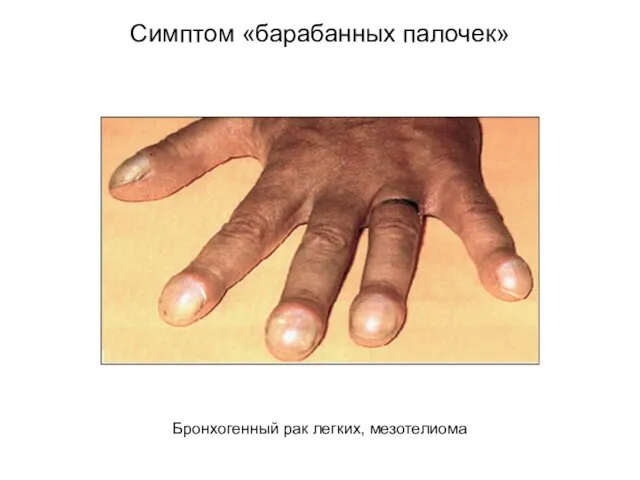
- 44. Бронхогенный рак легких, мезотелиома Симптом «барабанных палочек»
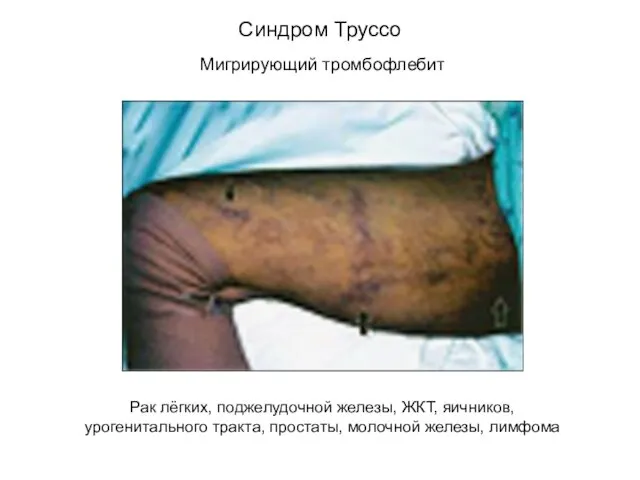
- 45. Мигрирующий тромбофлебит Синдром Труссо Рак лёгких, поджелудочной железы, ЖКТ, яичников, урогенитального тракта, простаты, молочной железы, лимфома
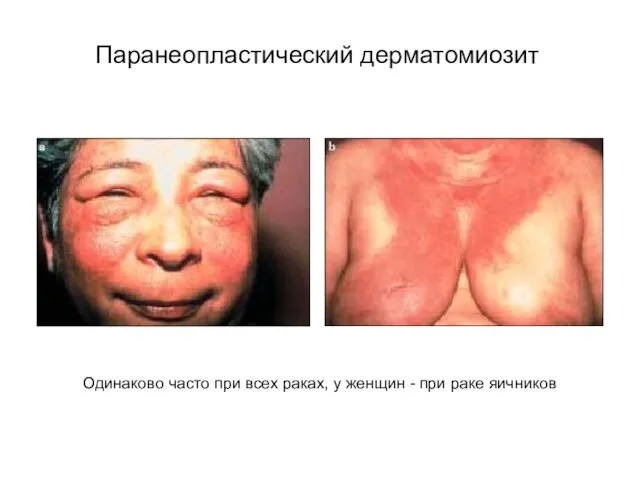
- 46. Паранеопластический дерматомиозит Одинаково часто при всех раках, у женщин - при раке яичников
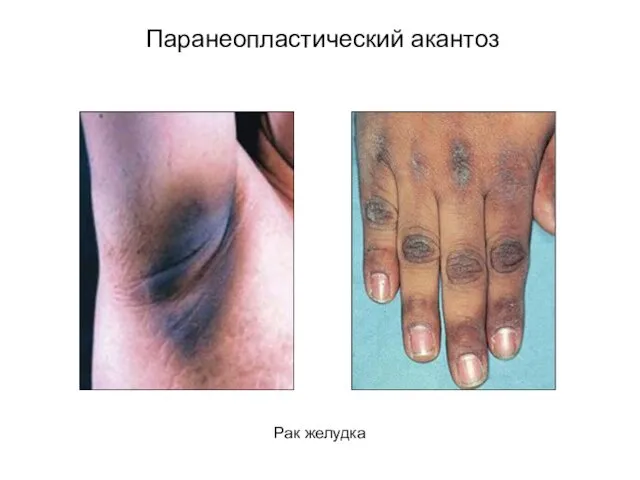
- 47. Паранеопластический акантоз Рак желудка
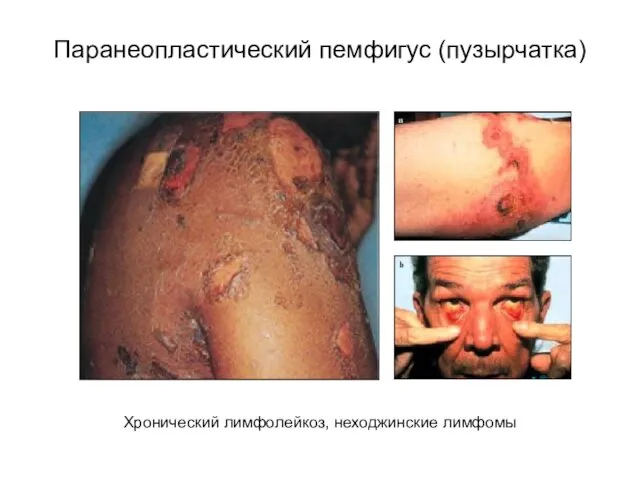
- 48. Паранеопластический пемфигус (пузырчатка) Хронический лимфолейкоз, неходжинские лимфомы
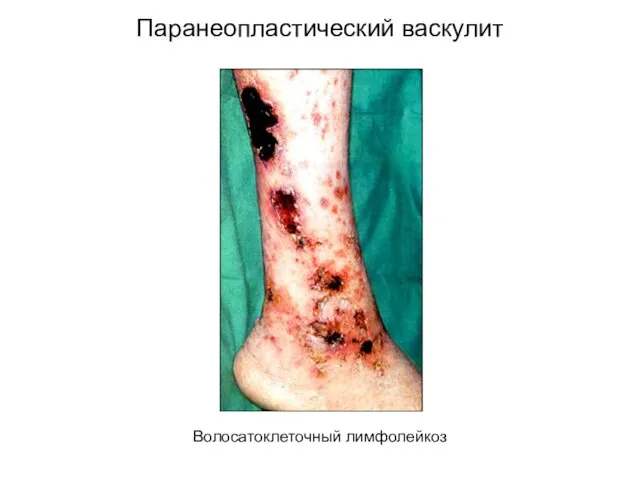
- 49. Паранеопластический васкулит Волосатоклеточный лимфолейкоз
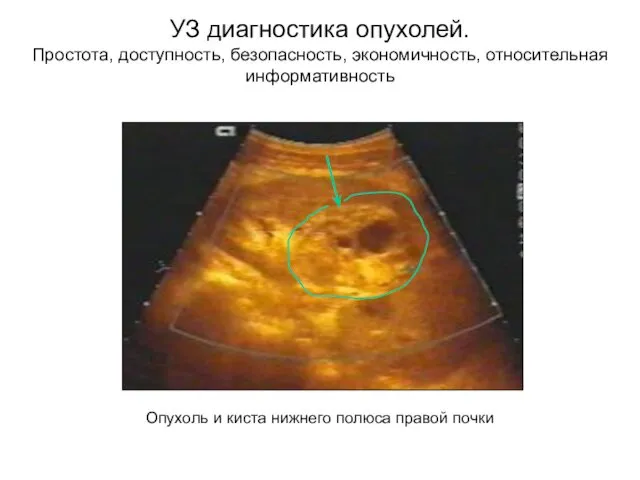
- 50. УЗ диагностика опухолей. Простота, доступность, безопасность, экономичность, относительная информативность Опухоль и киста нижнего полюса правой почки
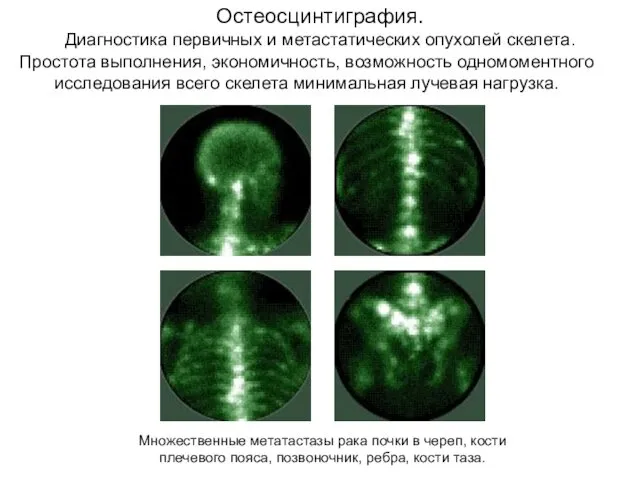
- 51. Остеосцинтиграфия. Диагностика первичных и метастатических опухолей скелета. Множественные метатастазы рака почки в череп, кости плечевого пояса,
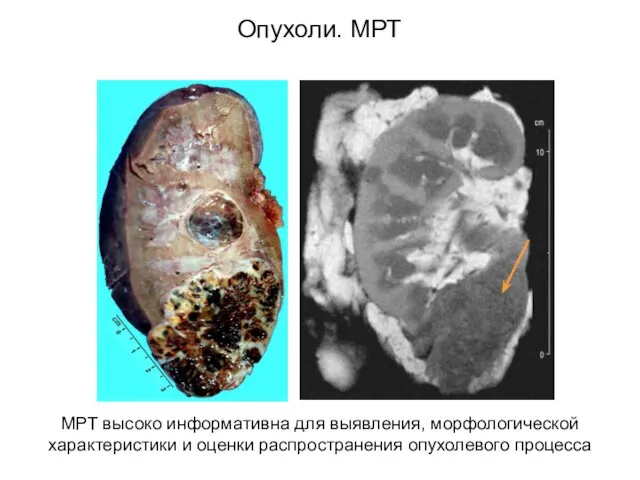
- 52. Опухоли. МРТ МРТ высоко информативна для выявления, морфологической характеристики и оценки распространения опухолевого процесса
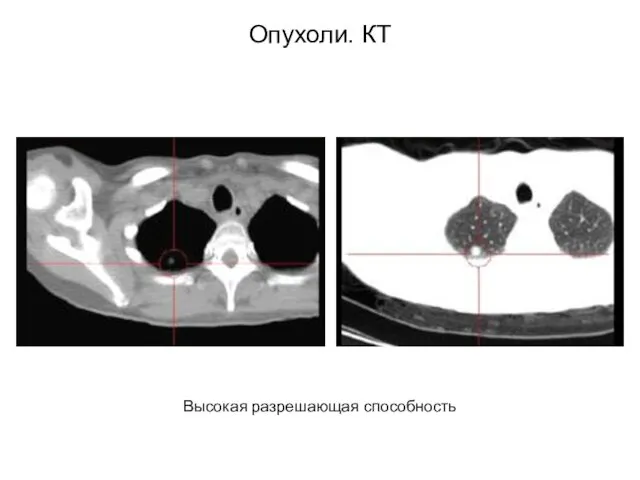
- 53. Опухоли. КТ Высокая разрешающая способность
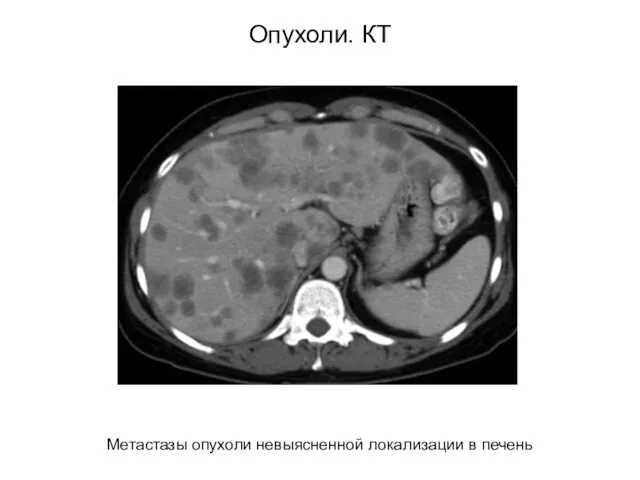
- 54. Опухоли. КТ Метастазы опухоли невыясненной локализации в печень
- 55. Опухоли. ПЭТ Рак мочевого пузыря. Повышенный захват флуоро [18F]-деоксиглюкозы стенкой мочевого пузыря и забрюшинными л/у справа.
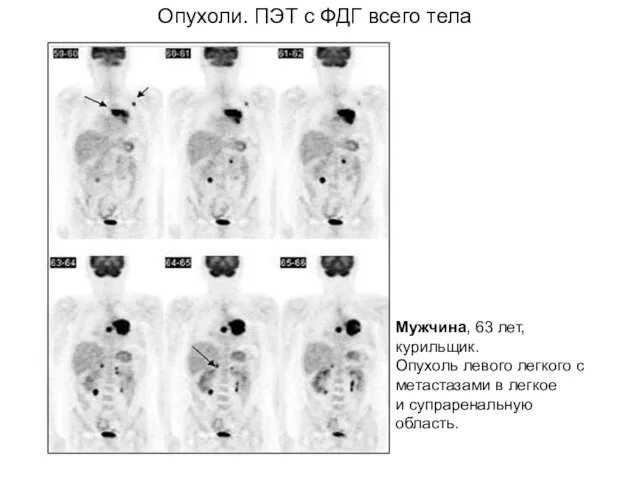
- 56. Мужчина, 63 лет, курильщик. Опухоль левого легкого с метастазами в легкое и супраренальную область. Опухоли. ПЭТ
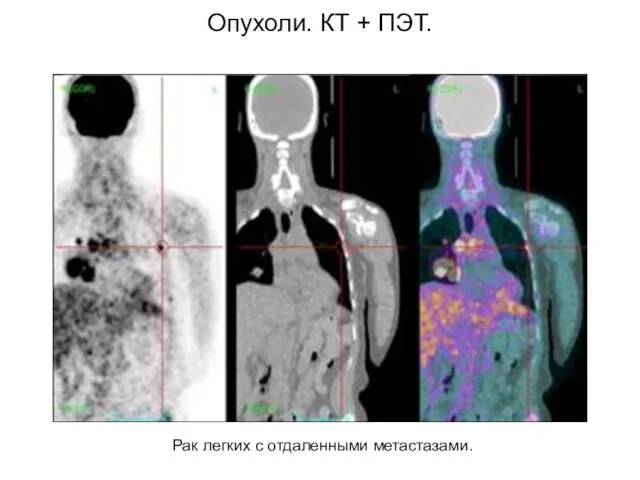
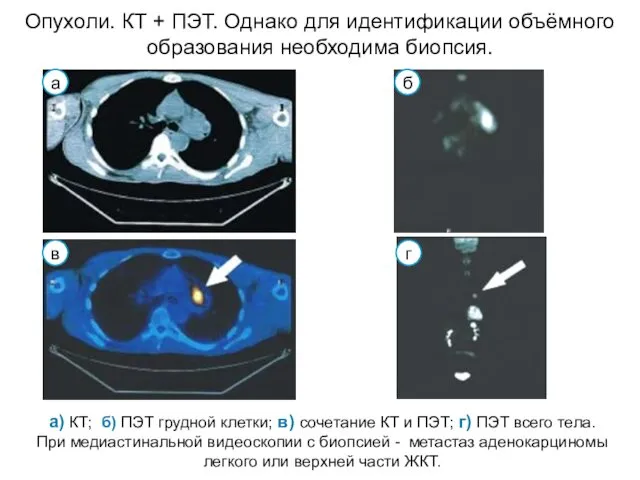
- 57. Опухоли. КТ + ПЭТ. Рак легких с отдаленными метастазами.
- 59. Лимфома
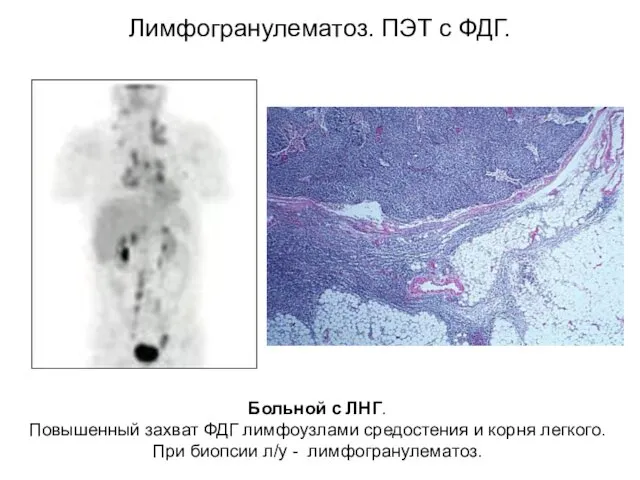
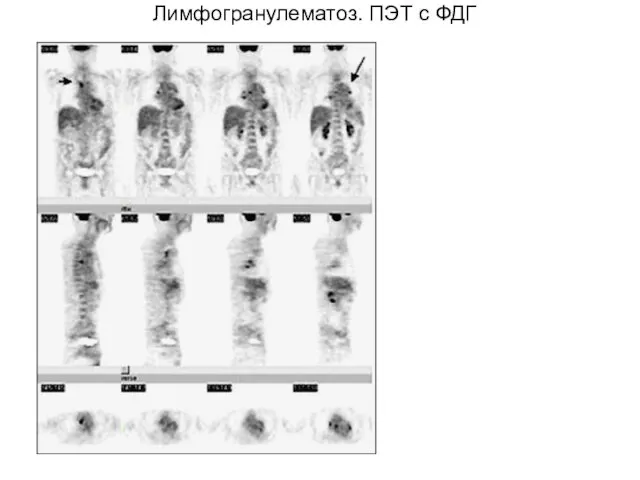
- 60. Лимфогранулематоз. ПЭТ с ФДГ. Больной с ЛНГ. Повышенный захват ФДГ лимфоузлами средостения и корня легкого. При
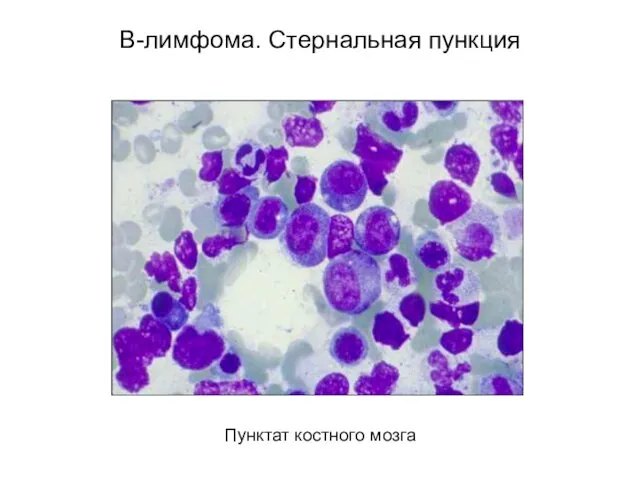
- 61. В-лимфома. Стернальная пункция Пунктат костного мозга
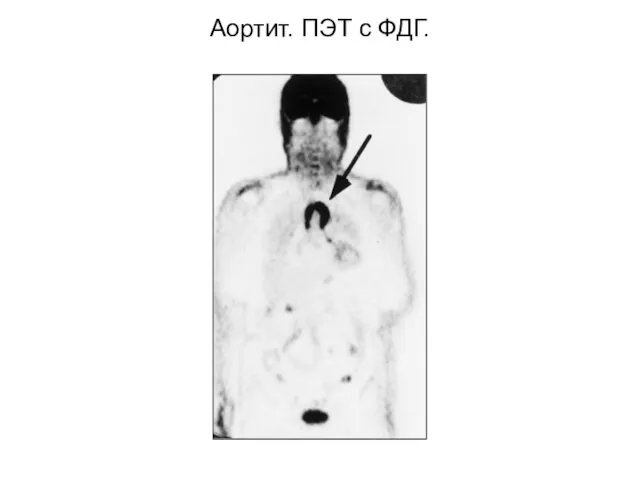
- 62. Аортит. ПЭТ с ФДГ.
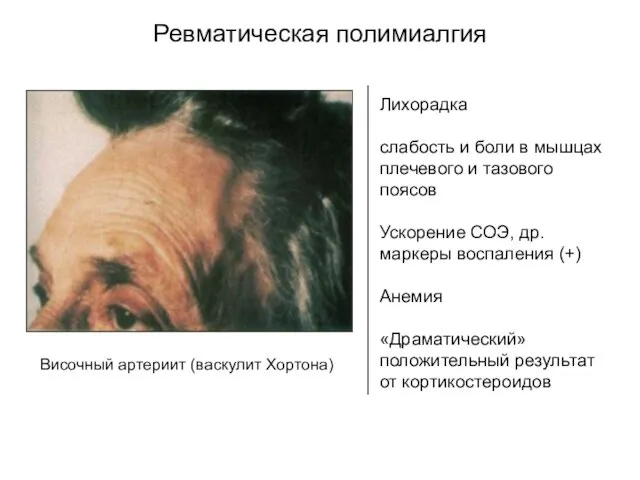
- 63. Ревматическая полимиалгия Височный артериит (васкулит Хортона) Лихорадка слабость и боли в мышцах плечевого и тазового поясов
- 64. Лекарственная лихорадка Перечень лекарственных препаратов, способных вызвать лихорадку Аллопуринол Каптоприл Циметидин Клофибрат Эритромицин Гепарин Гидралазин Гидрохлортиазид
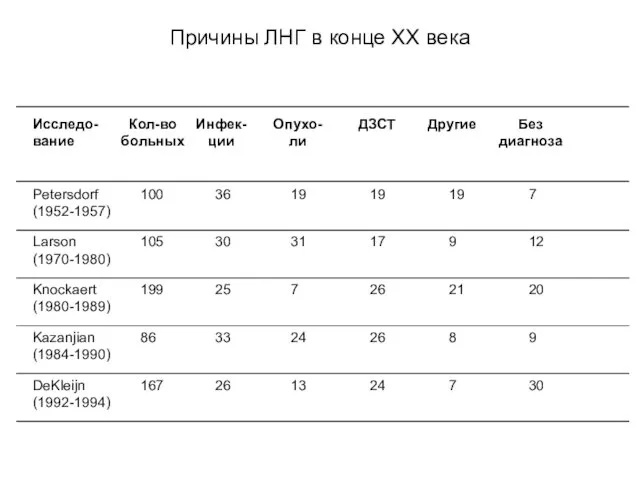
- 68. Исследо-вание Кол-во больных Инфек-ции Опухо-ли ДЗСТ Другие Без диагноза Petersdorf (1952-1957) 100 36 19 19 19
- 69. When patients have an illness suggesting a systemic viral disease (especially if a blood smear shows
- 70. Лимфогранулематоз. ПЭТ с ФДГ
- 72. Скачать презентацию














![Опухоли. ПЭТ Рак мочевого пузыря. Повышенный захват флуоро [18F]-деоксиглюкозы стенкой мочевого пузыря и забрюшинными л/у справа.](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/50972/slide-54.jpg)




 Анализ назначения технологических машин
Анализ назначения технологических машин Презентация Год культуры, история Кубани в лицах
Презентация Год культуры, история Кубани в лицах Проектирование научно-исследовательской деятельности школьников
Проектирование научно-исследовательской деятельности школьников Отчет по программе Дети. Творчество. Родина за 2012-2013 учебный год
Отчет по программе Дети. Творчество. Родина за 2012-2013 учебный год Типы и виды экономических систем
Типы и виды экономических систем Анализ устойчивости линейных непрерывных систем
Анализ устойчивости линейных непрерывных систем Основы технологии возведения зданий и инженерных сооружений. Тема 1.2
Основы технологии возведения зданий и инженерных сооружений. Тема 1.2 Логопедическая викторина для детей старшего дошкольного возраста
Логопедическая викторина для детей старшего дошкольного возраста Индивидуализация в процессе обучения техническому творчеству в СПО
Индивидуализация в процессе обучения техническому творчеству в СПО Мотивации персонала магазина франчайзи
Мотивации персонала магазина франчайзи Электрические цепи переменного тока
Электрические цепи переменного тока Кирилл и Мефодий. Гимн и Величание
Кирилл и Мефодий. Гимн и Величание Цесарка - птица царская
Цесарка - птица царская Финикийские мореплаватели
Финикийские мореплаватели Глухие фундаментные болты
Глухие фундаментные болты Средства электронной таблицы для работы с базой данных
Средства электронной таблицы для работы с базой данных Системы булевых функций
Системы булевых функций Первообразная. Интеграл
Первообразная. Интеграл Сборка ПК для работы в 3D графикой за 160 000р
Сборка ПК для работы в 3D графикой за 160 000р Призентация Полимеры
Призентация Полимеры Витамины - эликсиры жизни
Витамины - эликсиры жизни Топографическая анатомия надплечья (suprabrachium)
Топографическая анатомия надплечья (suprabrachium) Türkçe 4
Türkçe 4 Общие вопросы тератологии
Общие вопросы тератологии Относительные мест
Относительные мест Заболевания эндокарда
Заболевания эндокарда Презентация к уроку Основные классы неорганических веществ.
Презентация к уроку Основные классы неорганических веществ. обучение детей иностранному языку
обучение детей иностранному языку