Содержание
- 2. КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Кафедра инфекционных болезней и эпидемиологии с курсом ПО Менингококковая инфекция доц.,
- 3. Менингококковая инфекция – антропонозное заболевание, передающееся воздушно-капельным путем и характеризующееся широким диапазоном клинических проявлений: от менингококконосительства
- 4. Этиология 1887 г.- Вексельбаум открыл возбудитель МИ. В английской классификационной системе Wilson и Miles (1957) менингококки
- 5. PPLO-формы L-формы Формы гетероморфного роста бактерий Вне человеческого организма менингококк очень нестоек и быстро погибает под
- 6. Эпидемиология Антропонозное заболевание В большинстве развитых стран распространенность МИ составляет 1-3 случая на 100 тыс. населения
- 7. Три звена эпидемиологического процесса Источник инфекции – больной, либо «здоровый» носитель (3-30% здоровых людей). Приблизительно в
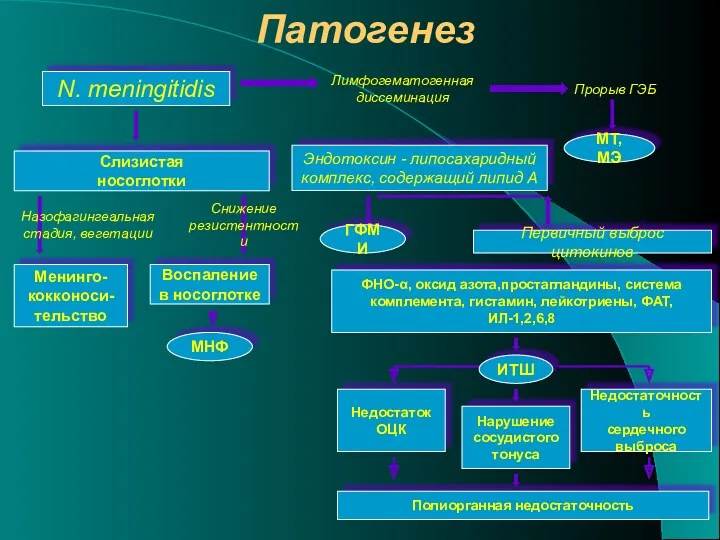
- 8. Патогенез N. meningitidis Лимфогематогенная диссеминация Прорыв ГЭБ Эндотоксин - липосахаридный комплекс, содержащий липид А Воспаление в
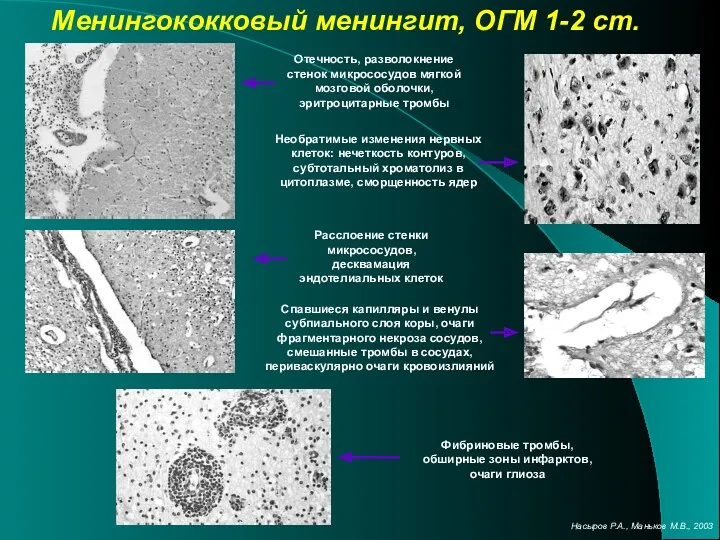
- 9. Отечность, разволокнение стенок микрососудов мягкой мозговой оболочки, эритроцитарные тромбы Менингококковый менингит, ОГМ 1-2 ст. Необратимые изменения
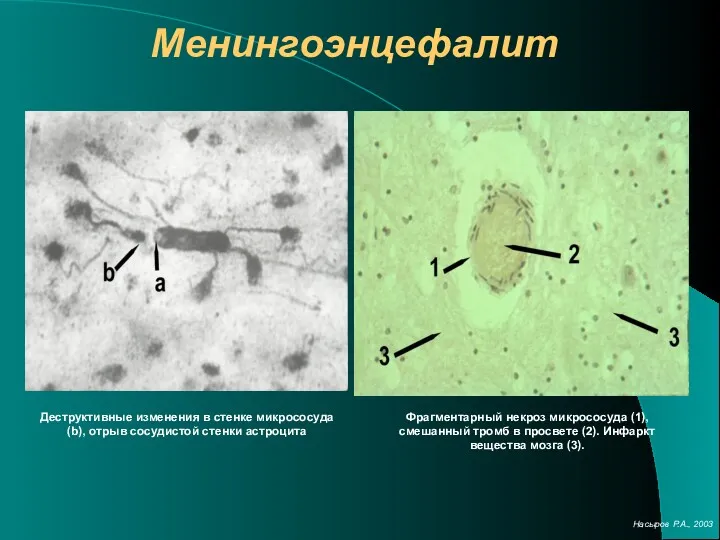
- 10. Менингоэнцефалит Деструктивные изменения в стенке микрососуда (b), отрыв сосудистой стенки астроцита Фрагментарный некроз микрососуда (1), смешанный
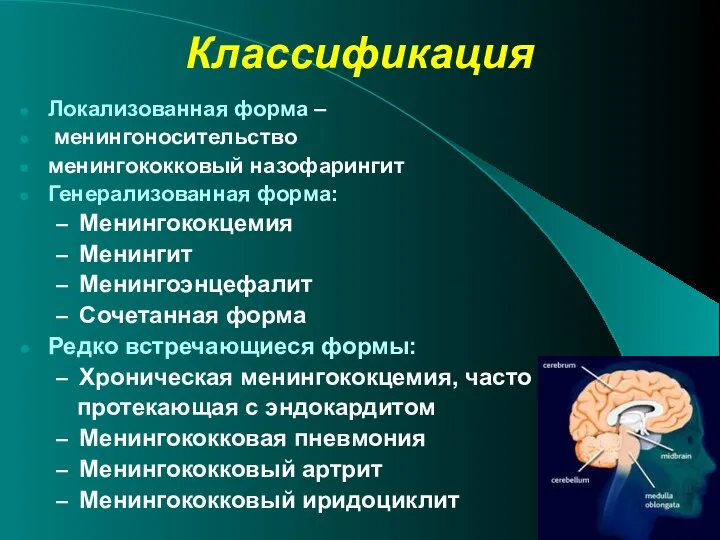
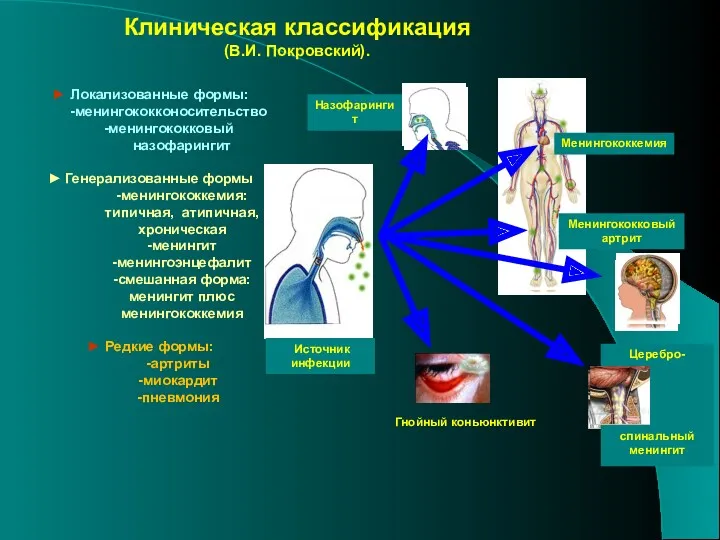
- 11. Классификация Локализованная форма – менингоносительство менингококковый назофарингит Генерализованная форма: Менингококцемия Менингит Менингоэнцефалит Сочетанная форма Редко встречающиеся
- 12. Назофарингит Церебро- спинальный менингит Менингококкемия Менингококковый артрит Источник инфекции Гнойный коньюнктивит ► Локализованные формы: -менингококконосительство -менингококковый
- 13. Менингококконосительство Отсутствие клинических проявлений при наличии менингококка на слизистой носоглотки Длится 15-20 дней Носительство во время
- 14. Назофарингит Наиболее распространенная форма болезни Основные симптомы общая слабость головная боль боль в горле при глотании
- 15. Менингококцемия Острое начало, возможен продромальный период в виде назофарингита Озноб, сильная головная боль, боль в мышцах
- 16. Молниеносная форма МКЦ протекает с ИТШ: Острейшее начало с потрясающего озноба, в течение нескольких часов температура
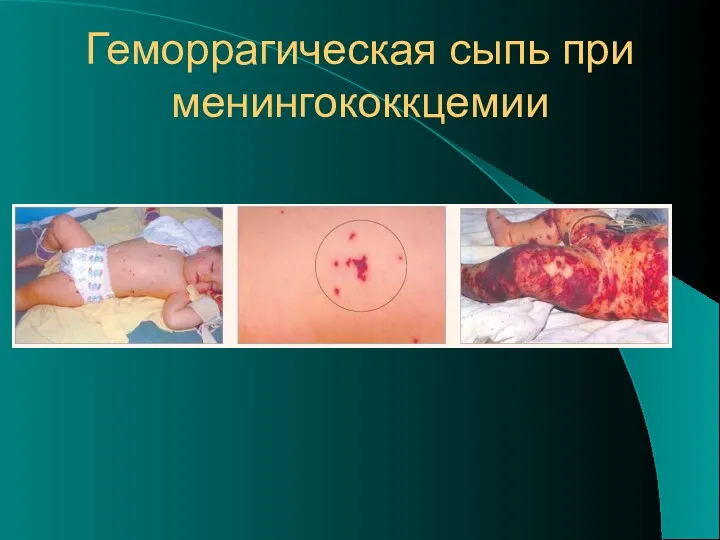
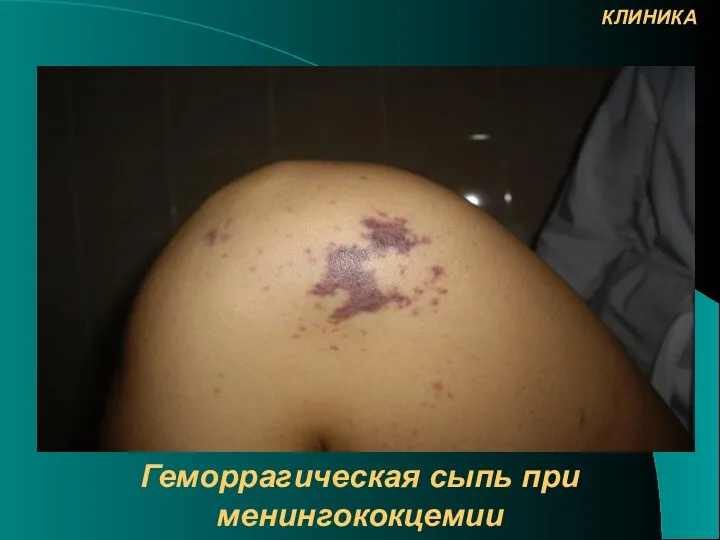
- 17. Геморрагическая сыпь при менингококкцемии
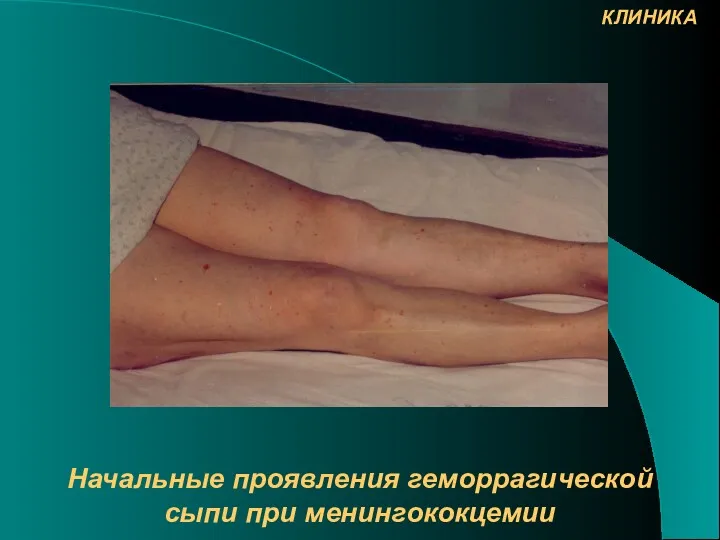
- 18. Начальные проявления геморрагической сыпи при менингококцемии КЛИНИКА
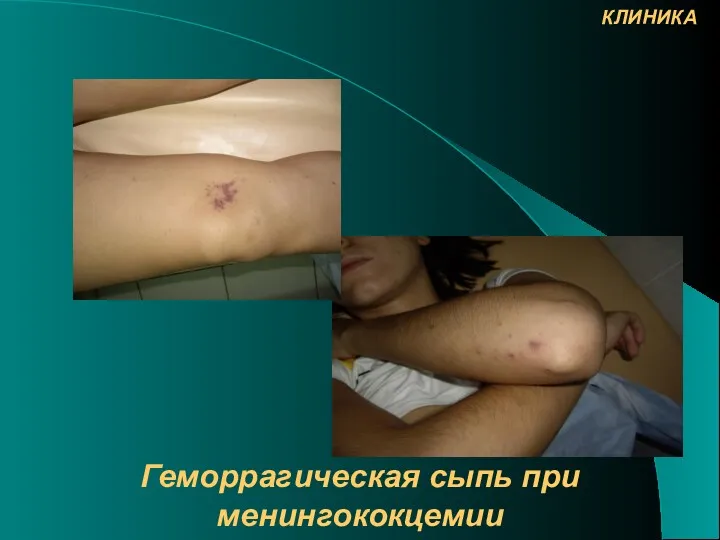
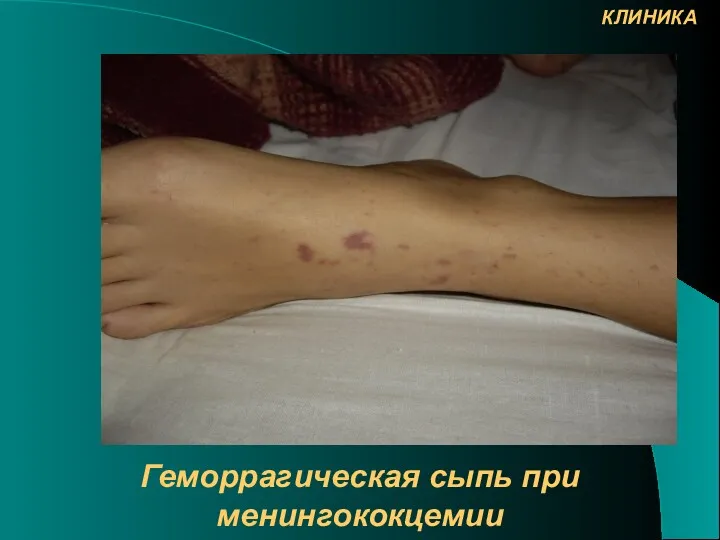
- 19. Геморрагическая сыпь при менингококцемии КЛИНИКА
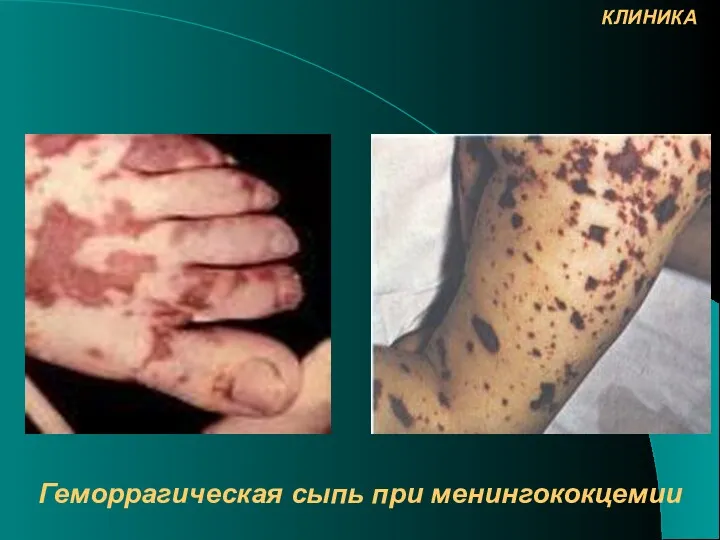
- 20. Геморрагическая сыпь при менингококцемии КЛИНИКА
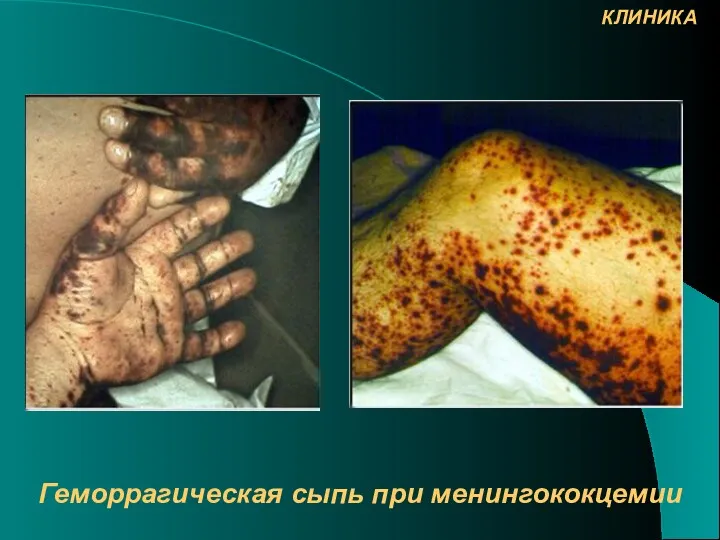
- 21. Геморрагическая сыпь при менингококцемии КЛИНИКА
- 22. Геморрагическая сыпь при менингококцемии КЛИНИКА
- 23. Геморрагическая сыпь при менингококцемии КЛИНИКА
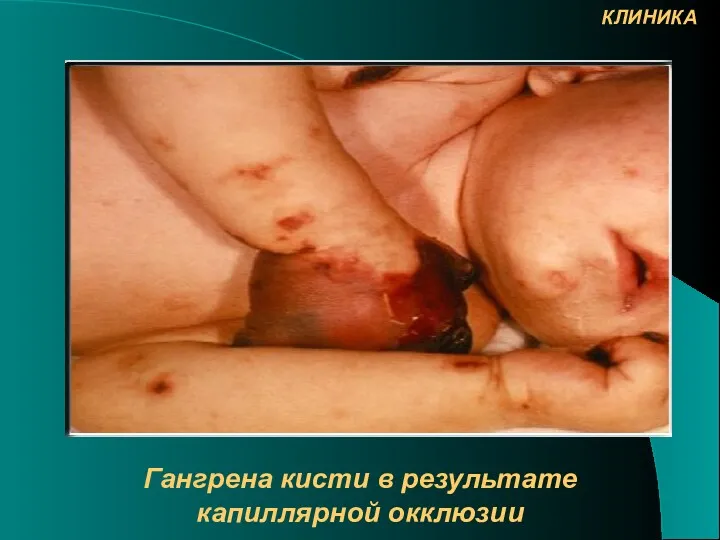
- 24. Гангрена кисти в результате капиллярной окклюзии КЛИНИКА
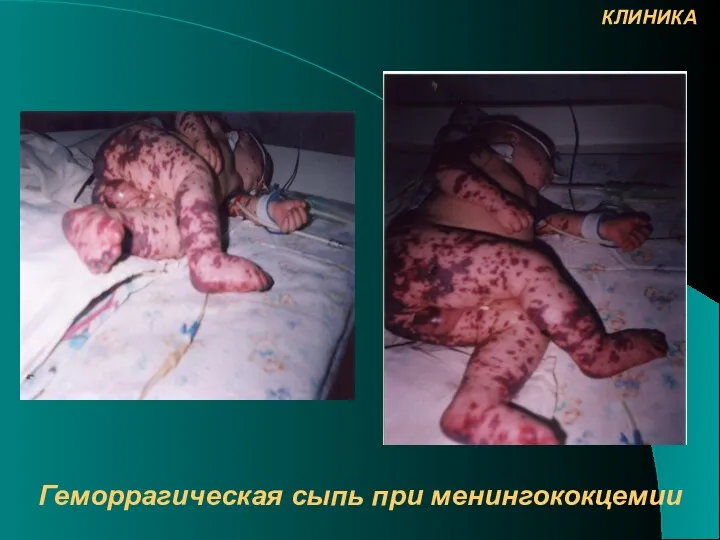
- 25. Геморрагическая сыпь при менингококцемии КЛИНИКА
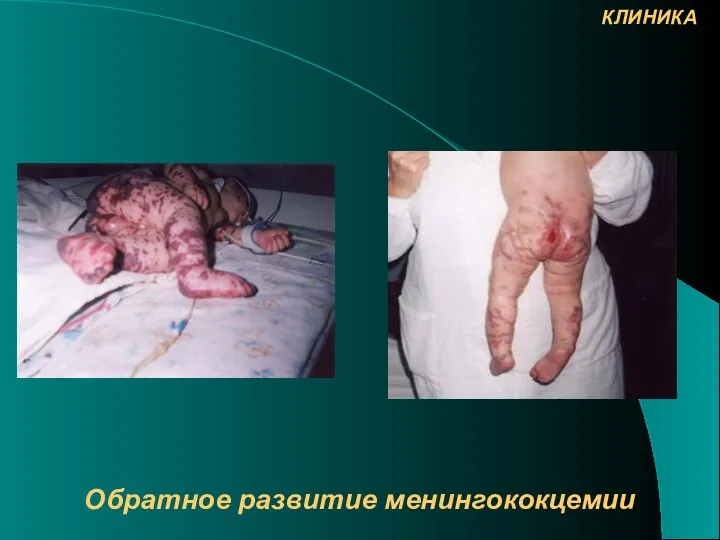
- 26. Обратное развитие менингококцемии КЛИНИКА
- 27. Хроническая менингококцемия редкий вариант болезни, характеризуется периодически возникающей лихорадкой, высыпаниями на коже, поражением суставов, эндокардитом КЛИНИКА
- 28. Меингококковый менингит Острое начало, иногда на фоне назофарингита Температура до 38-40°С с ознобом Рано появляется и
- 29. Менингит Изменение сознания: от легкой оглушенности до комы Психомоторное возбуждение, бессонница или сонливость, бред, реже галлюцинации
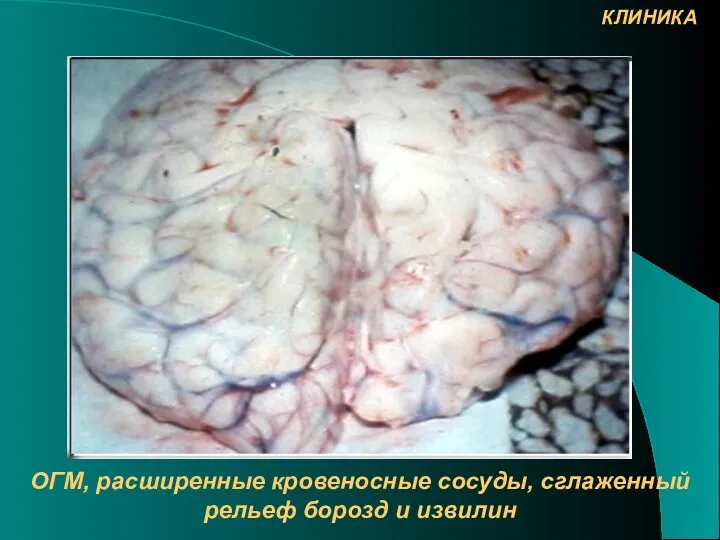
- 30. ОГМ, расширенные кровеносные сосуды, сглаженный рельеф борозд и извилин КЛИНИКА
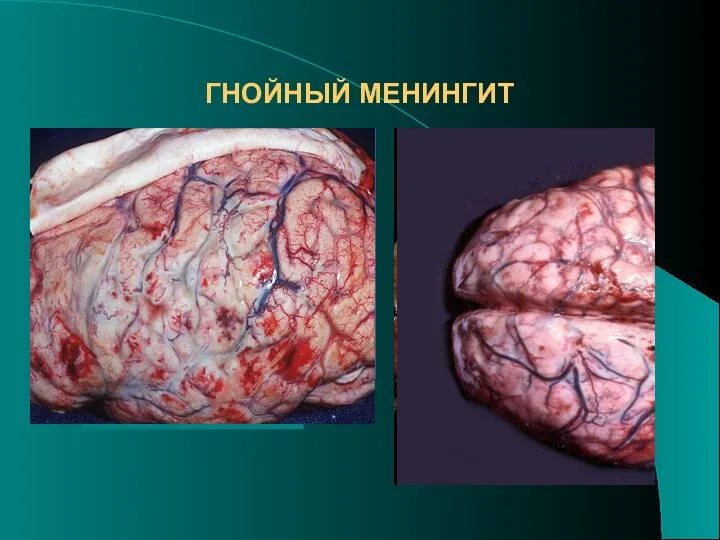
- 31. ОСНОВАНИЕ МОЗГА ПОЛУШАРИЯ МОЗГА ГНОЙНЫЙ МЕНИНГИТ
- 32. Менингококковый менингоэнцефалит длительные расстройства сознания судорожный синдром стойкая очаговая симптоматика парезы черепных нервов парезы конечностей подкорковые
- 33. Смешанная форма (МКЦ и МИ) Частота - 47-55% Клиническая картина складывается из сочетания симптомов обеих форм
- 34. Осложнения Поражение слуховых нервов - тугоухость Бактериальные осложнения у детей грудного возраста Осложнения при менингококцемии -
- 35. Диагностика Первый этап - является комплексная оценка состояния больного и четкое определение синдромов заболевания, в т.ч.
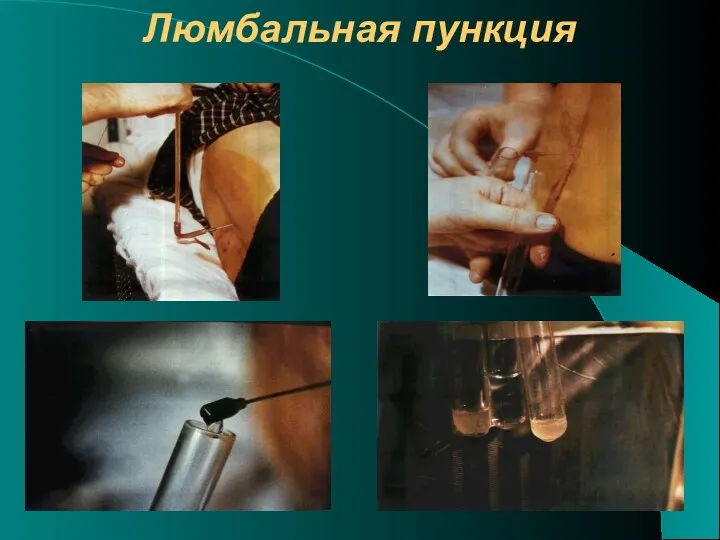
- 36. Диагностика Второй этап - определение показаний для диагностической люмбальной пункции Абсолютное показание - все случаи нарушенного
- 37. Люмбальная пункция
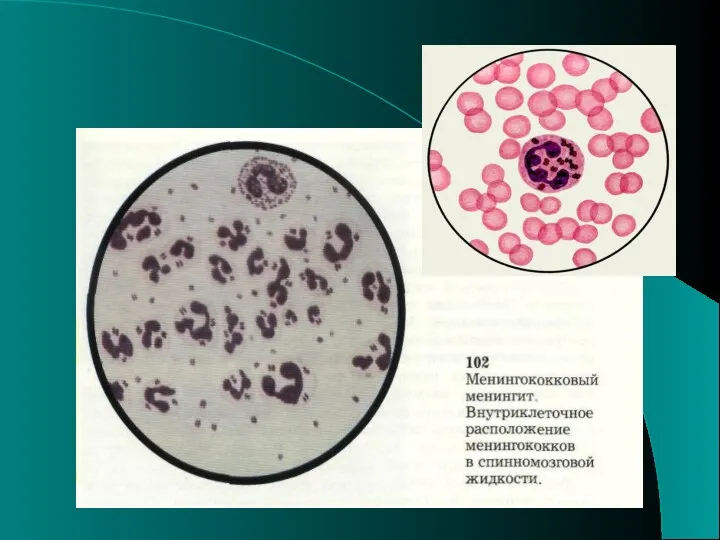
- 39. ДИАГНОСТИКА Нейтрофильный лейкоцитоз Палочкоядерный сдвиг (иногда до юных) Анэофинофилия Моноцитоз Ускоренная СОЭ (до 45-64 мм/час) Картина
- 40. ДИАГНОСТИКА Амбулаторно - посев слизи из носоглотки В стационаре - бактериологическое исследование крови, ликвора, носоглоточной слизи
- 41. ДИАГНОСТИКА Парные сыворотки крови (при поступлении и на 10-15 дни болезни) РНГА с эритроцитарными антигенными менингококковыми
- 42. ДИАГНОСТИКА Показания к ПЦР менингитов: отрицательные результаты диагностики иными методами использование для диагностики образцов ликвора, взятых
- 43. Острый стафилококковый сепсис Лептоспироз Геморрагические лихорадки Сыпной тиф Геморрагический васкулит Медикаментозный дерматит ОНМК Субарахноидальное кровоизлияние Синдром
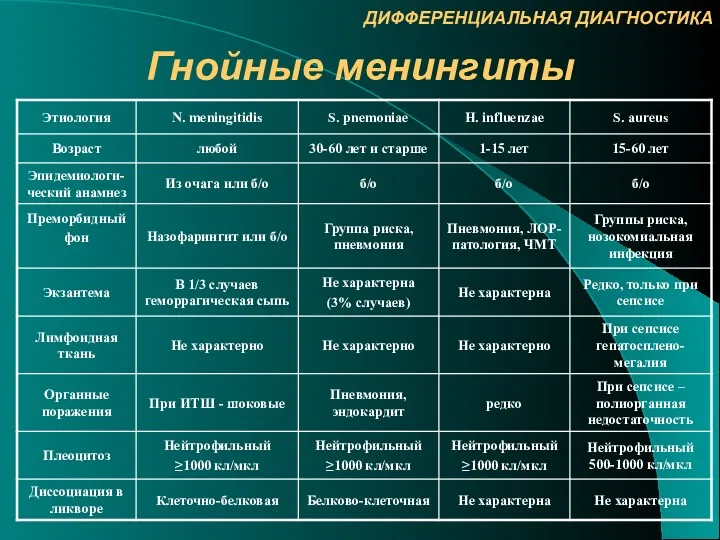
- 44. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Гнойные менингиты
- 45. Ликвор гнойный
- 46. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Показатели ликвора
- 47. Лечение Тактика ведения больных менингококковой инфекцией регламентирована приказом МЗ РФ № 375 от 23 декабря 1998
- 48. ЛЕЧЕНИЕ Носители менингококка подлежат госпитализации только по эпидемиологическим показаниям Санация носителей менингококка осуществляется аналогично лечению МНФ
- 49. Менингококковая инфекция. Назофарингит. Лечение. Госпитализация – преимущественно по эпидемиологическим показаниям Ежедневно 10 дней посещение медицинским работником
- 50. ЛЕЧЕНИЕ Госпитализация больных назофарингитами осуществляется по эпидпоказаниям Антибактериальная терапия: левомицетин внутрь в возрастных дозировках в течение
- 51. ЛЕЧЕНИЕ жаропонижающие средства - анальгин 50% - 2,0 мл, папаверин 1% - 2,0 мл, новокаин 0,25%
- 52. ЛЕЧЕНИЕ бензилпенициллин из расчета 300 тыс. ед/кг в сутки в/м с интервалом в 4 часа, у
- 53. ЛЕЧЕНИЕ Препарат выбора - левомицетина сукцинат натрия из расчета 80-100 мг/кг массы тела в/в ( не
- 54. ЛЕЧЕНИЕ При тяжелых гнойных менингитах или смешанной форме заболевания целесообразно одновременное применение иммунных препаратов: иммунная лейкоцитарная
- 55. ЛЕЧЕНИЕ Дезинтоксикация Дегидратация нормализация обменных процессов и системы гомеостаза При менингите - диакарб или глицерол в
- 56. ЛЕЧЕНИЕ При ОГМ объем вводимых растворов ограничивается до 75% от физиологической потребности «Стартовый» раствор - 20%
- 57. ЛЕЧЕНИЕ диазепам - 0,3-0,5 мг/кг массы тела Лоразепам - 0,1 мг/кг фенобарбитал натрия 10 мг/кг в/в
- 58. Прогноз Зависит от своевременной диагностики и адекватного лечения Поступление больного МТ в стационар через сутки от
- 59. Диспансеризация реконвалесцентов Осуществляется неврологом поликлиники или по месту лечения основного заболевания Сроки диспансерного наблюдения после выписки
- 60. Профилактика Изоляция больных Бактериологическое обследование носоглоточной слизи, осмотр отоларингологом, медицинское наблюдение в течение 10 дней всем
- 61. Вакцинация Рекомендуется при формировании организованных коллективов за 2 недели до формирования По эпидемическим показаниям при увеличении
- 62. Вакцинация Полисахаридные вакцины против менингококков А, С, W-135, Y: Вводятся с 2-летнего возраста, в особых случаях
- 64. Скачать презентацию









































 Серонегативные спондилоартриты в амбулаторной практике
Серонегативные спондилоартриты в амбулаторной практике Алкоголизм. Зависимость и созависимость
Алкоголизм. Зависимость и созависимость Рентгеновское излучение и его использование в медицине
Рентгеновское излучение и его использование в медицине Диагностика ишемической болезни сердца
Диагностика ишемической болезни сердца Клинико-фармакологическая экспертиза. Ошибки и необоснованные назначения
Клинико-фармакологическая экспертиза. Ошибки и необоснованные назначения Рак предстательной железы
Рак предстательной железы Острая сердечная недостаточность и кардиогенный шок у детей
Острая сердечная недостаточность и кардиогенный шок у детей Боксы биологической безопасности
Боксы биологической безопасности Рынок медицинских услуг России: статистика, тренды и перспективы
Рынок медицинских услуг России: статистика, тренды и перспективы Нарушения сна
Нарушения сна Дислалия: исторический аспект и современность
Дислалия: исторический аспект и современность Тіс-жақ ауытқуларының алдын алу шаралары
Тіс-жақ ауытқуларының алдын алу шаралары Щелепно-лицева ортопедія. Мета, завдання. Класифікація переломів щелеп. Загальна характеристика апаратів
Щелепно-лицева ортопедія. Мета, завдання. Класифікація переломів щелеп. Загальна характеристика апаратів Медико-профилактические аспекты близорукости у детей школьного возраста
Медико-профилактические аспекты близорукости у детей школьного возраста Столбняк. Возбудитель столбняка
Столбняк. Возбудитель столбняка Символы медицины
Символы медицины Острые лейкозы
Острые лейкозы Жұлынның құрылысы және қызметтері
Жұлынның құрылысы және қызметтері Топографическая перкуссия легких методика и техника. Границы легких в норме и патологии
Топографическая перкуссия легких методика и техника. Границы легких в норме и патологии Организация работы в диспетчерской станции скорой помощи
Организация работы в диспетчерской станции скорой помощи Жетілдірілген доға аппараттар
Жетілдірілген доға аппараттар Захворювання слiзного та окорухового апарату
Захворювання слiзного та окорухового апарату Фенилкетонурия. Клиника
Фенилкетонурия. Клиника Анемии новорожденных
Анемии новорожденных Туберкулез внелегочной локализации
Туберкулез внелегочной локализации Регуляция деятельности сердца и сосудистого тонуса
Регуляция деятельности сердца и сосудистого тонуса Дәрілік заттармен жедел улануды емдеудің жалпы қағидалары
Дәрілік заттармен жедел улануды емдеудің жалпы қағидалары Врожденные пороки сердца без цианоза
Врожденные пороки сердца без цианоза