Содержание
- 2. Перикардит – воспаление серозной оболочки сердца, которое чаще проявляется как симптом инфекционных, аутоиммунных, опухолевых и других
- 3. КЛАССИФИКАЦИЯ По клиническому течению [2]: · острый перикардит, разрешающийся в сроках менее 4-6 недель; · затяжной
- 4. Клинико-морфологическая классификация перикардитов Острые 1. Сухой (фибринозный); 2. Выпотной (экссудативный): · серозно-фибринозный; · геморрагический; · с
- 5. Острые инфекционные перикардиты: Вирусные: · Коксаки А; · Коксаки В; · эховирусные; · аденовирусные; · вызываемые
- 6. Перикардиты, вызываемые физическими причинами: · гемоперикард, а также перикардиты вследствие травм грудной клетки при операциях на
- 7. Перикардиты при васкулитах, особенно часто при системной красной волчанке (СКВ), ревматоидном артрите, ревматической лихорадке, а также
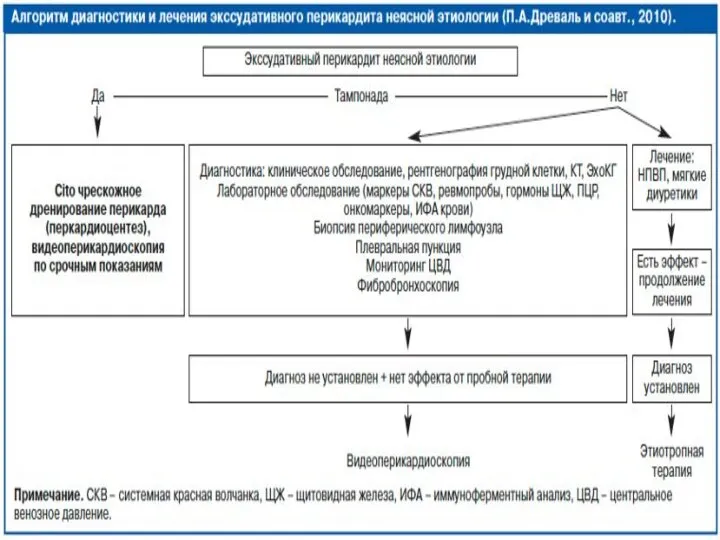
- 8. Экссудативный перикардит: представляет собой накопление выпота в перикардиальной полости. Обычно у детей экссудативный перикардит возникает, минуя
- 9. Констриктивный перикардит его развитие наиболее характерно при гнойных перикардитах или перикардитах, обусловленных туберкулезом и аутоиммунными заболеваниями.
- 10. ДИАГНОСТИКА (АМБУЛАТОРИЯ) Диагноз устанавливают на основании следующих критериев: • повышенное число лимфоцитов и мононуклеаров >5000/мм3 (аутоиммунный
- 11. Жалобы: · боль в грудной клетке; · дискомфорт; · чувство давления в груди; · сердцебиение; ·
- 12. Лабораторные исследования: Анализ крови (в остром периоде неспецифичен, отражает наличие воспалительного процесса, изменения определяются этиологией процесса
- 14. ДИАГНОСТИКА (СКОРАЯ ПОМОЩЬ) ДИАГНОСТИКА НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ** Физикальный осмотр: · боль в груди и
- 15. ДИАГНОСТИКА (СТАЦИОНАР) Диагностические критерии на стационарном уровне**: Диагноз устанавливают на основании следующих критериев: • повышенное число
- 16. Жалобы: · боль в грудной клетке; · дискомфорт; · чувство давления в груди; · сердцебиение; ·
- 17. Лабораторные исследования: · клинический анализ крови отражает наличие воспалительного процесса, изменения определяются этиологией процесса (вирусной, бактериальной,
- 18. Инструментальные исследования: ЭКГ: изменяется у 90% больных. При наличии значительного выпота в полости перикарда наблюдается тотальное
- 19. ЭхоКГ: рекомендуется всем пациентам с подтвержденным или предполагаемым поражением перикарда. У плода жидкость в перикарде может
- 20. Двухмерная Эхо-КГ: позволяет судить о природе жидкости в перикарде, предположить наличие фибрина, свертков крови, опухоли, воздуха
- 21. Рентгенография грудной клетки: • легочный рисунок мало изменен; • наличие ателектатических участков, связанных со сдавлением нижнедолевого
- 22. Анализ перикардиальной жидкости при экссудативном выпоте: • относительная плотность - 1,018-1,20 г/л; • содержание белка выше
- 23. При туберкулезном перикардите: • характер выпота серозно-геморрагический; • содержание белка высокое/среднее; • содержание лейкоцитов более 8000/мл
- 24. Перечень основных диагностических мероприятий: · суточный баланс жидкости; · ОАК; · ОАМ; · биохимия крови: АЛТ,
- 25. Перечень дополнительных диагностических мероприятий: · микробиологическое исследование (мазок из зева, носа, перикардиальной жидкости т.д.); · кал
- 26. ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ Миокардит Жалобы: Боль не связана с положением тела, умеренная. Физикально:Отсутствует шум трения перикарда так
- 27. ЛЕЧЕНИЕ (СТАЦИОНАР) ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ** Тактика лечения**: Способы лечения перикардита и его длительность определяются причинами,
- 28. Медикаментозное лечение: Перечень основных лекарственных средств, применяемых у детей, при лечении перикардитов: Нестероидные противовоспалительные средства: Диклофенак
- 29. Перечень дополнительных лекарственных средств, применяемых у детей при лечении перикардитов: Глюкокортикостероиды: преднизолон внутрь, в/м 1-2 мг/кг/сут
- 30. Иммуноглобулины: иммуноглобулин против ЦМВ – Вирус Коксаки В: интерферон – альфав/в 2 мл/кг х 1 раз
- 31. Цефтриаксон 50-80 мг/кг/сут в/м, в/в;10 дней Амикацин 30 мг/кг/сут в/м в 2 приема в течение 7-10
- 32. Хирургическое вмешательство: Основными методами хирургического лечения при перикардитах являются: · перикардэктомия; · перикардиоцентез. Перикардэктомия: Выделяют следующие
- 33. Перикардиоцентез (пункция перикарда): Показания к перикардиоцентезу: · тампонада сердца и подозрение на нее; · гнойный перикардит;
- 34. ИСТОЧНИКИ И ЛИТЕРАТУРА Одобрено Объединенной комиссией по качеству медицинских услуг Министерства здравоохранения и социального развития Республики
- 37. Скачать презентацию

![КЛАССИФИКАЦИЯ По клиническому течению [2]: · острый перикардит, разрешающийся в](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/346201/slide-2.jpg)































 Твоё здоровье и питание
Твоё здоровье и питание АФО нервной системы и органов чувств ребенка. НПР детей раннего детского возраста
АФО нервной системы и органов чувств ребенка. НПР детей раннего детского возраста Tooth structure. Modal verbs: can
Tooth structure. Modal verbs: can Медицинские диеты
Медицинские диеты Рентгенография лёгких в прямой проекции
Рентгенография лёгких в прямой проекции Балалардағы қалыпты жағдайдағы ЭКГ. Жүкті әйелдердегі қалыпты жағдайдағы ЭКГ
Балалардағы қалыпты жағдайдағы ЭКГ. Жүкті әйелдердегі қалыпты жағдайдағы ЭКГ Бактериальный вагиноз при беременности
Бактериальный вагиноз при беременности Морально-этические аспекты врачебных ошибок
Морально-этические аспекты врачебных ошибок Тіс жегі қуысын егеп-тазалау үшін жоғарғы энергетикалық лазерлерді қолдану, қолдану көрсеткіші, кемшіліктері мен артықшылықтары
Тіс жегі қуысын егеп-тазалау үшін жоғарғы энергетикалық лазерлерді қолдану, қолдану көрсеткіші, кемшіліктері мен артықшылықтары Группы крови
Группы крови Синдром крупа
Синдром крупа Поражение нервной системы при заболеваниях сердечно-сосудистой системы
Поражение нервной системы при заболеваниях сердечно-сосудистой системы Физиотерапевтическое лечение при гиперпластическом гингивите. Вакуум-массаж и гидромассаж
Физиотерапевтическое лечение при гиперпластическом гингивите. Вакуум-массаж и гидромассаж Farmakologia_17_2023_LS_Zheludochnye_Lektsia
Farmakologia_17_2023_LS_Zheludochnye_Lektsia Желчнокаменная болезнь (ЖКБ)
Желчнокаменная болезнь (ЖКБ) Тактика врача-стоматолога при сочетанных эндо-пародонтальных поражениях
Тактика врача-стоматолога при сочетанных эндо-пародонтальных поражениях Биоэнергомассажер FOHOW
Биоэнергомассажер FOHOW Искусство ортодонтии. Образовательный центр Пумпа
Искусство ортодонтии. Образовательный центр Пумпа Доказательная фармакотерапия наркологических заболеваний
Доказательная фармакотерапия наркологических заболеваний Anatomical and physiological substantiations of the operative interventions on the head
Anatomical and physiological substantiations of the operative interventions on the head Аномалии развития почек
Аномалии развития почек Обзор эрготерапии
Обзор эрготерапии Неотложная эхокардиография. (Лекция 6)
Неотложная эхокардиография. (Лекция 6) Күйіктөр көзіндегі жедел жәрдем негідзері
Күйіктөр көзіндегі жедел жәрдем негідзері Повреждение костей предплечья
Повреждение костей предплечья Патоморфологія: історія, об”єкт та методи дослідження. Ультраструктурна патологія клітини. Дистрофія. Некроз
Патоморфологія: історія, об”єкт та методи дослідження. Ультраструктурна патологія клітини. Дистрофія. Некроз Қан топтары. Қан құю, тарихы және негізгі заңдылықтары. Құйылған қанның денеге әсері
Қан топтары. Қан құю, тарихы және негізгі заңдылықтары. Құйылған қанның денеге әсері Сахарный диабет (Материалы лекции 2014)
Сахарный диабет (Материалы лекции 2014)