Содержание
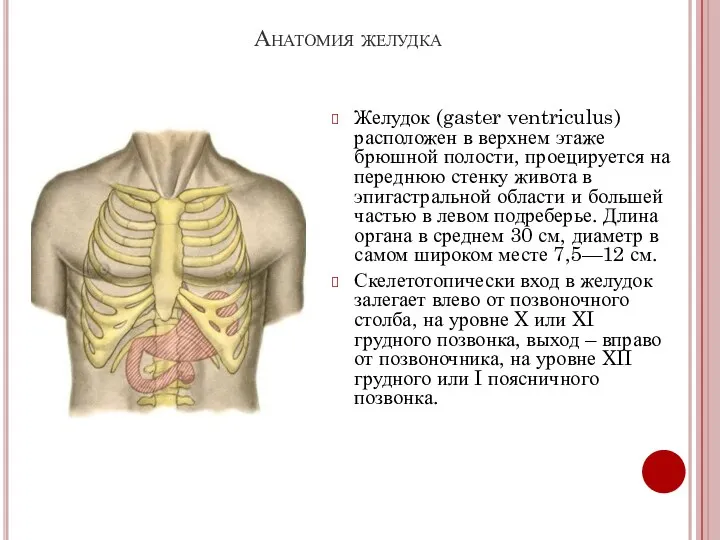
- 2. Анатомия желудка Желудок (gaster ventriculus) расположен в верхнем этаже брюшной полости, проецируется на переднюю стенку живота
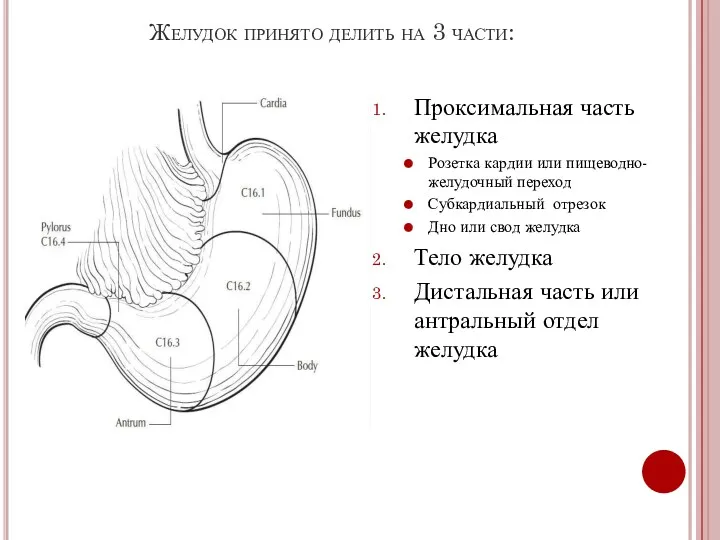
- 3. Желудок принято делить на 3 части: Проксимальная часть желудка Розетка кардии или пищеводно-желудочный переход Субкардиальный отрезок
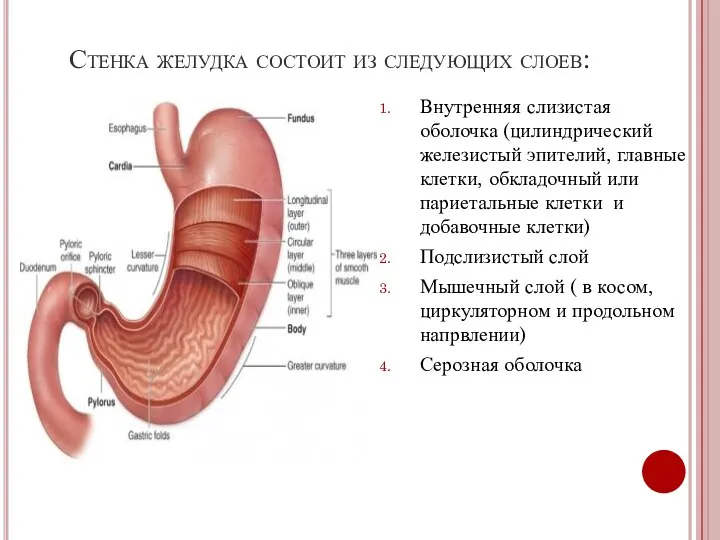
- 4. Стенка желудка состоит из следующих слоев: Внутренняя слизистая оболочка (цилиндрический железистый эпителий, главные клетки, обкладочный или
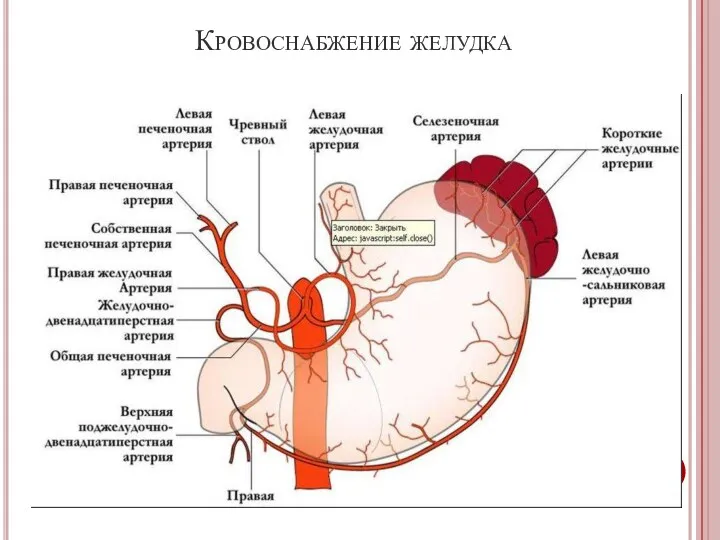
- 5. Кровоснабжение желудка
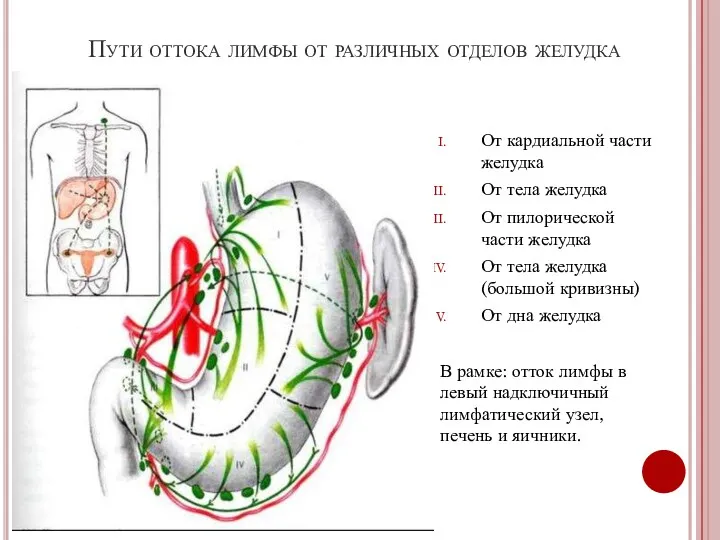
- 6. Пути оттока лимфы от различных отделов желудка От кардиальной части желудка От тела желудка От пилорической
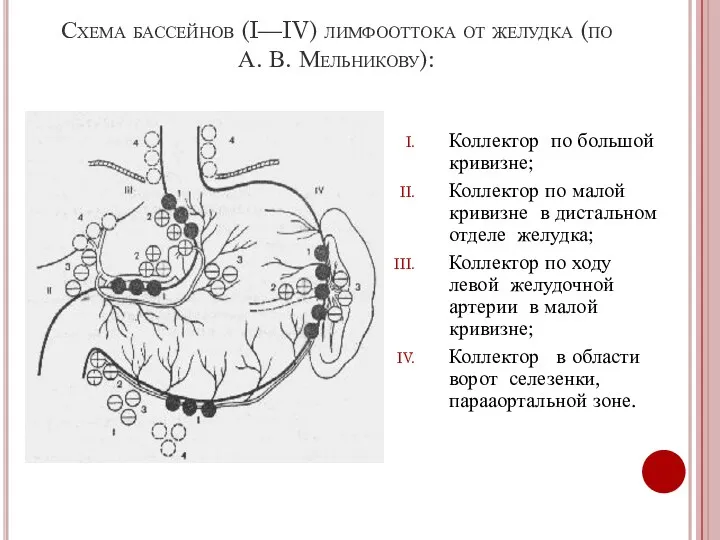
- 7. Схема бассейнов (I—IV) лимфооттока от желудка (по А. В. Мельникову): Коллектор по большой кривизне; Коллектор по
- 8. Функции желудка Секреторная функция Пищеварительная функция Моторная функция Всасывающая функция Кроветворная функция Участвует в поддержании КЩС
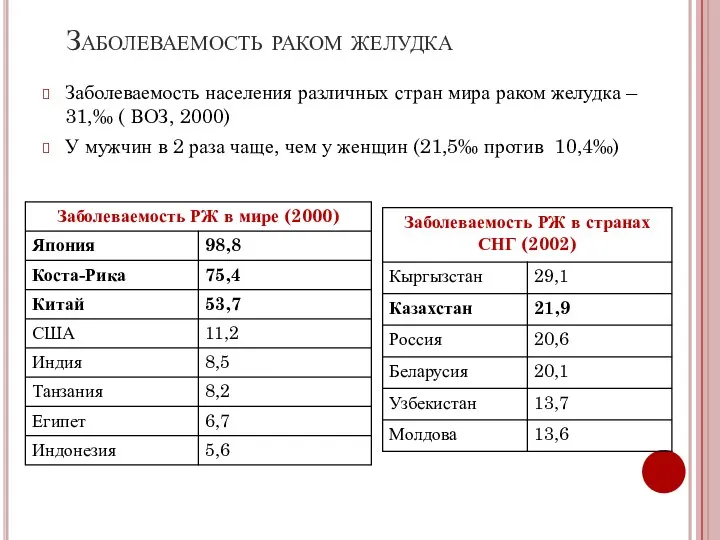
- 9. Заболеваемость раком желудка Заболеваемость населения различных стран мира раком желудка – 31,‰ ( ВОЗ, 2000) У
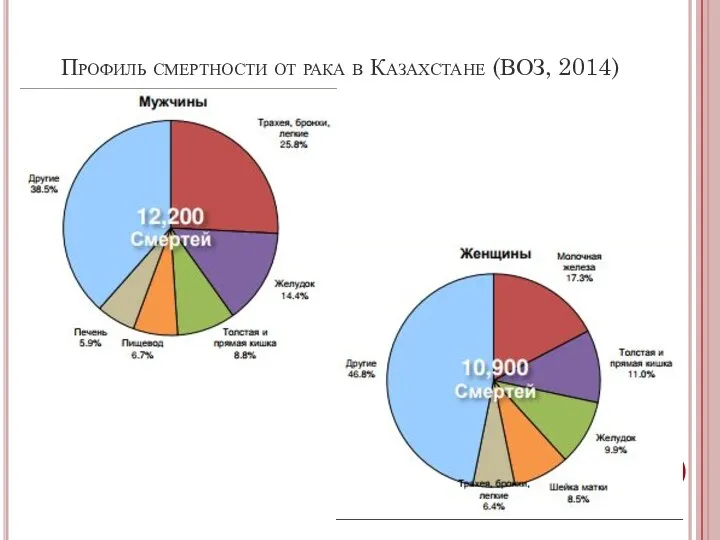
- 10. Профиль смертности от рака в Казахстане (ВОЗ, 2014)
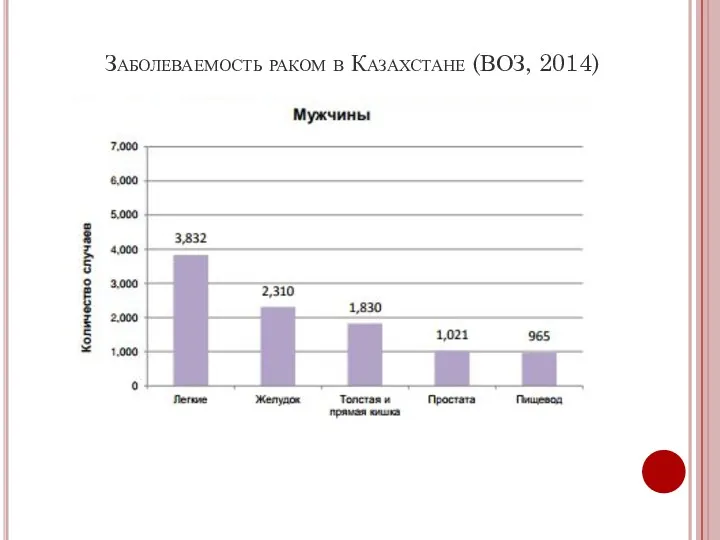
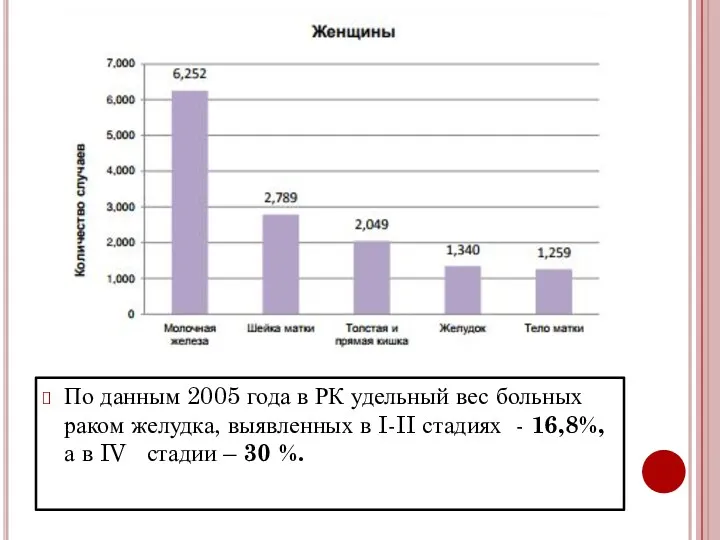
- 11. Заболеваемость раком в Казахстане (ВОЗ, 2014)
- 12. По данным 2005 года в РК удельный вес больных раком желудка, выявленных в I-II стадиях -
- 13. Заболеваемость раком желудка в Казахстане по областям (2005) Павлодарская область – 30,4 ‰ Карагандинская область –
- 14. Причины возникновения рака желудка Геогидрохимические условия (недостаток магния, никеля, избыток кальция, меди, хрома в почве) Helicobacter
- 15. Предраковые заболевания желудка Хронические гастриты Болезнь Менетрие ( гипертрофическая гастропатия) Язвенная болезнь желудка Полипы желудка
- 16. Группа повышенного риска возникновения рака желудка Больные с диагнозом: Хронический гипо-анацидный атрофический гастрит с метаплазией эпителия
- 17. Гистологическая класификация рака желудка (ВОЗ, 1982) Аденокарцинома: Папиллярная; Тубулярная; Муцинозная; Перстневидно-клеточный рак; Железисто-плоскоклеточный рак . Плоскоклеточный
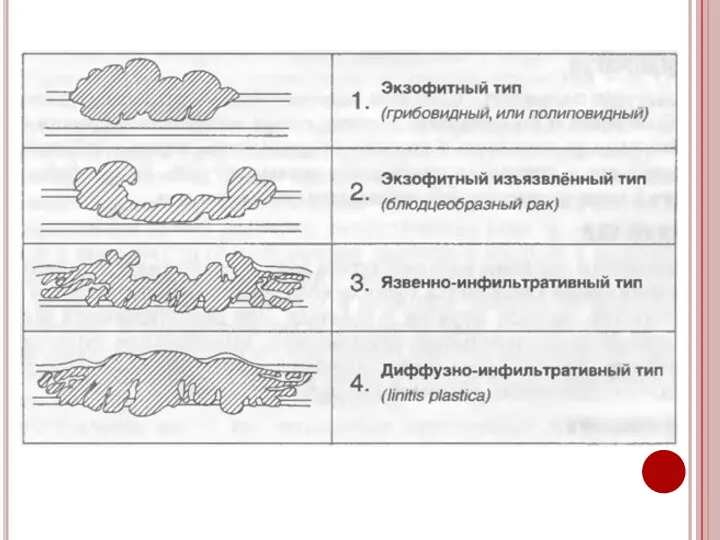
- 18. Классификация по анатомическому типу роста рака желудка ( Савицкий А.И., Поддубный Б.К.) Экзофитные формы: Полиповидный рак
- 20. Метастазирование рака желудка Основной путь – лимфогенный путь метастазирования. Реже гематогенный и контактный путь. Сначала поражаются
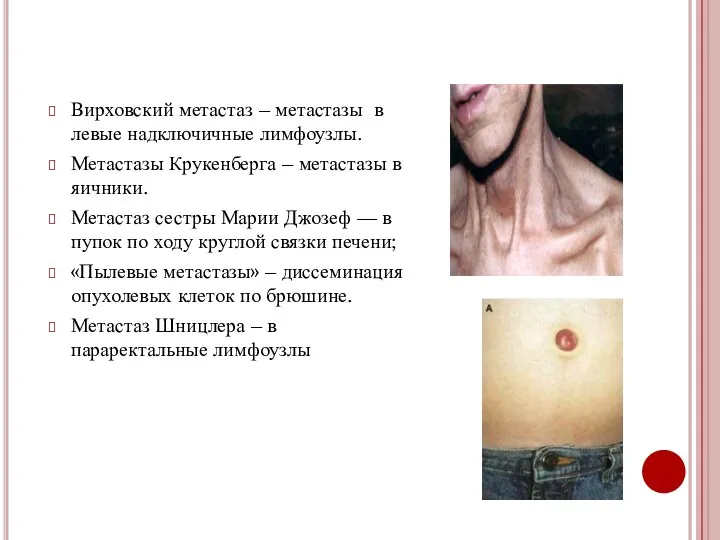
- 21. Вирховский метастаз – метастазы в левые надключичные лимфоузлы. Метастазы Крукенберга – метастазы в яичники. Метастаз сестры
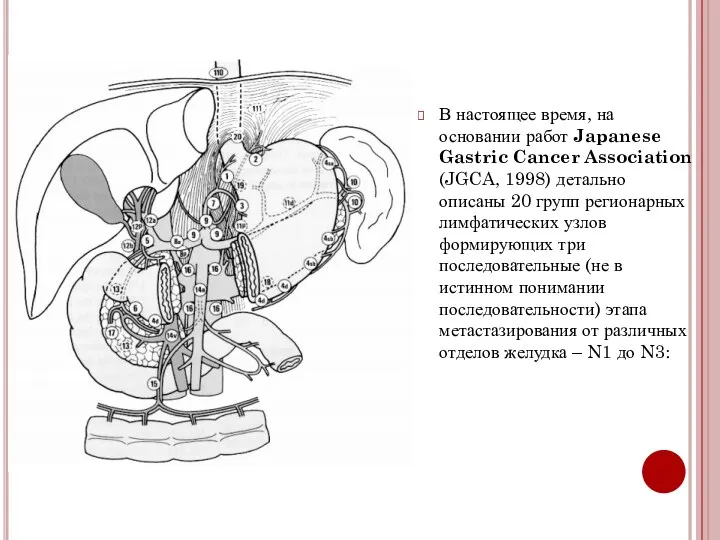
- 22. В настоящее время, на основании работ Japanese Gastric Cancer Association (JGCA, 1998) детально описаны 20 групп
- 23. Вовлечение лимфатических коллекторов N1 – N2 рассматривается как регионарное метастазирование, тогда как вовлечение лимфатических узлов N3
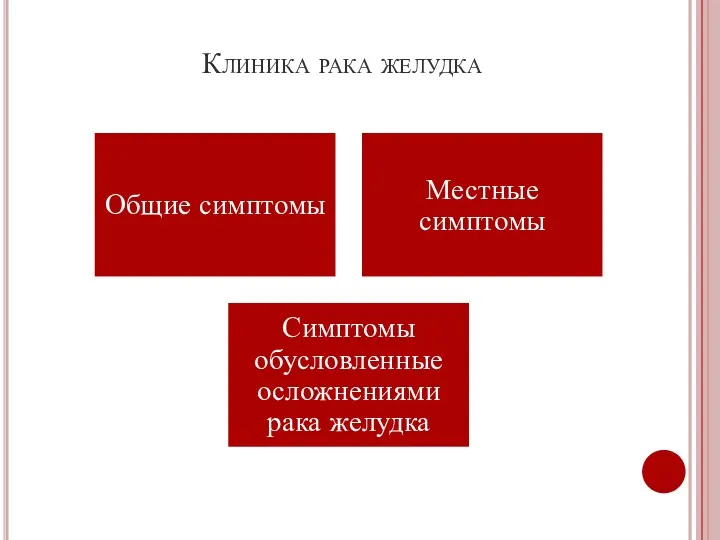
- 24. Клиника рака желудка
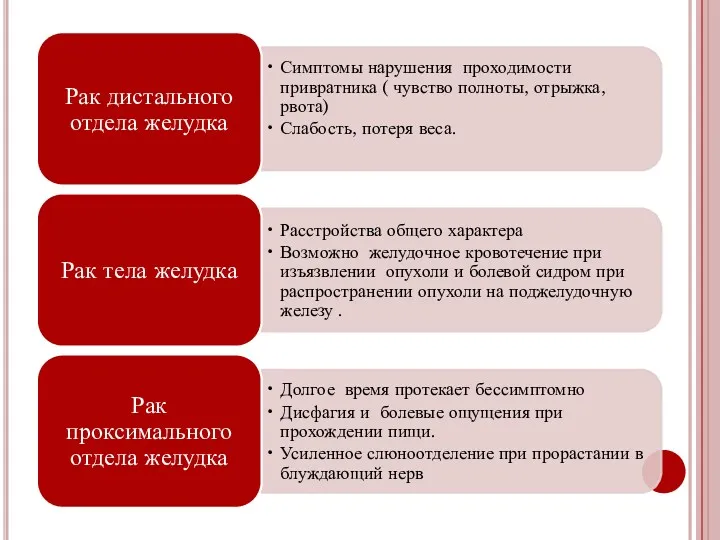
- 25. Общие симптомы «Синдром малых признаков» Изменение общего самочувствия (слабость, быстрая утомляемость, снижение работоспособности) Немотивированное стойкое снижение
- 26. Местные симптомы Боль в эпигастральной области Диспептический синдром (тошнота, чувство переполнения и тяжести в эпигастральной области
- 27. Симптомы обусловленные осложнениями рака желудка Кровотечение аозникающее при изъявлении и распаде опухоли Прободение стенки органа (острая
- 29. Классификация рака желудка по системе TNM
- 30. Гистологическая градация аденокарциномы желудка по степени дифференцировки опухолевых клеток: GX – степень дифференцировки не может быть
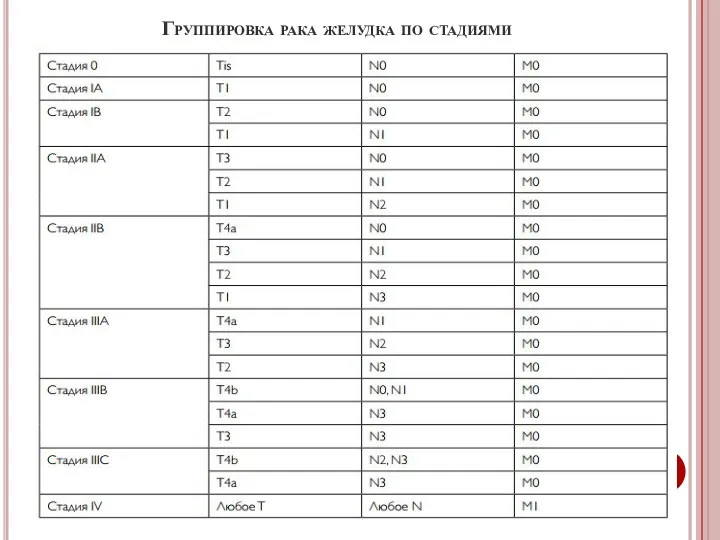
- 31. Группировка рака желудка по стадиями
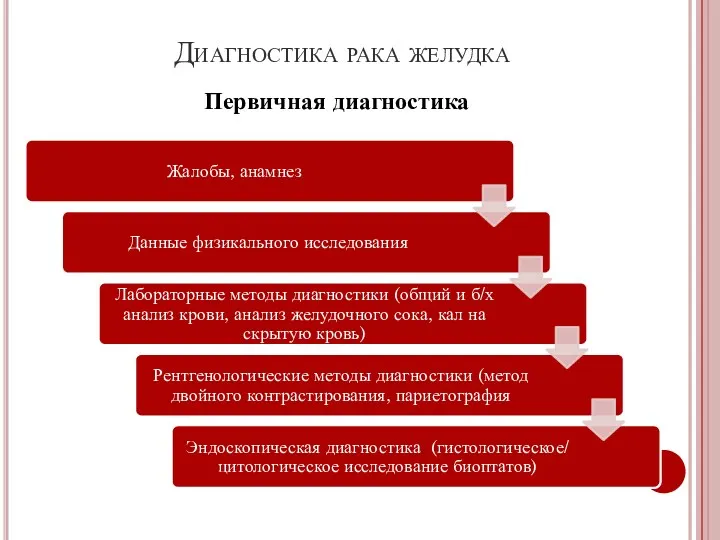
- 32. Диагностика рака желудка Первичная диагностика
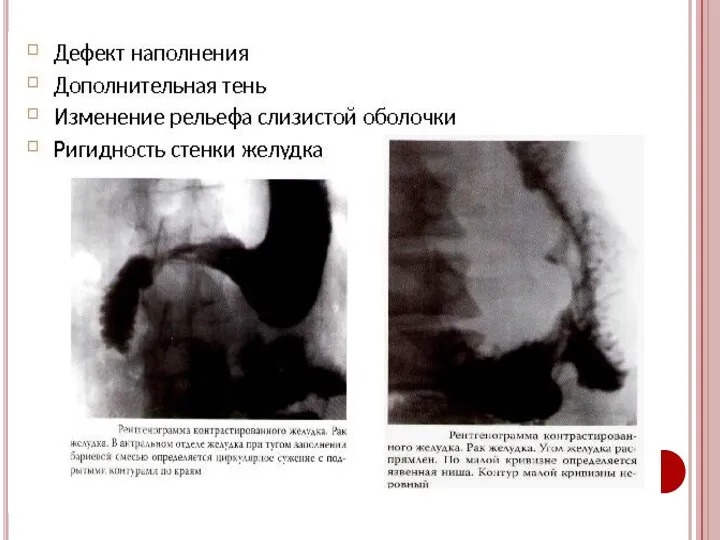
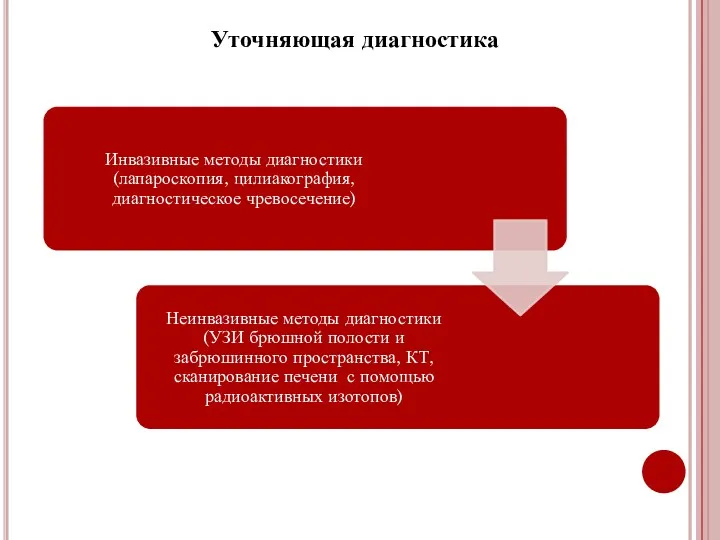
- 34. Уточняющая диагностика
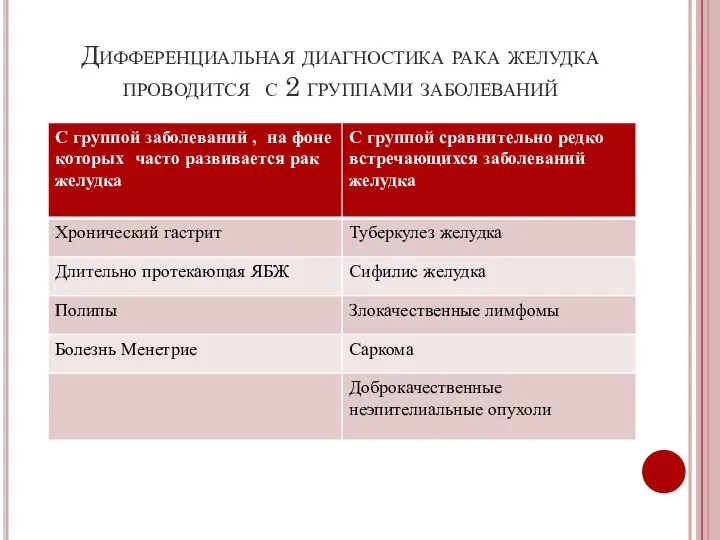
- 35. Дифференциальная диагностика рака желудка проводится с 2 группами заболеваний
- 36. Лечение рака желудка Выбор лечебной тактики осуществляется на мультидисциплинарном консилиуме с участием хирурга, химиотерапевта, эндоскописта, терапевта,
- 37. Стадия 0-IA, ранний рак желудка (Tis-T1N0M0) Вариантом хирургического лечения являются лапароскопические операции: лапароскопическая дистальная субтотальная резекция,
- 38. Стадия IB – III (Tis-4N1-3M0) Оптимальным методом лечения является комбинированный: адекватное хирургическое лечение (гастрэктомия или субтотальная
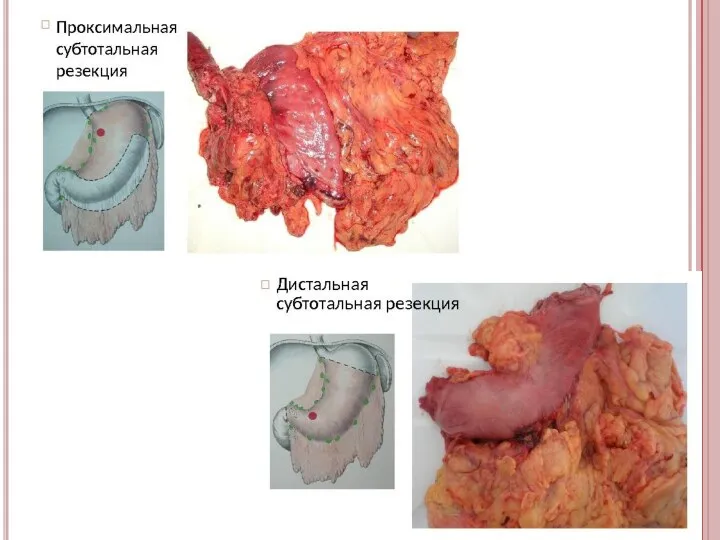
- 39. При локализации рака в пределах стенки желудка производят радикальные вмешательства четырех типов
- 42. При раке желудка показано удаление лимфатических узлов. По объему различают следующие виды лимфодиссекции: D0 — лимфоузлы
- 43. Химиотерапия Адъювантная химиотерапия при операбельном раке желудка Показана при опухолях pT3-4N0 и pTлюбоеN+ в режиме XELOX,
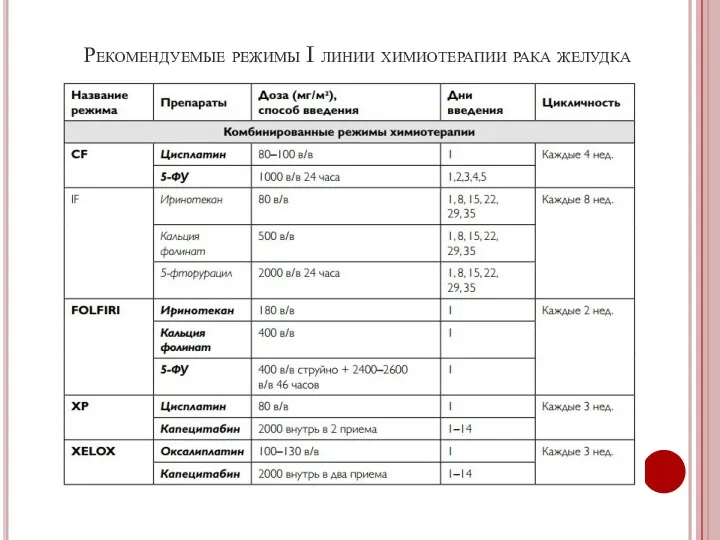
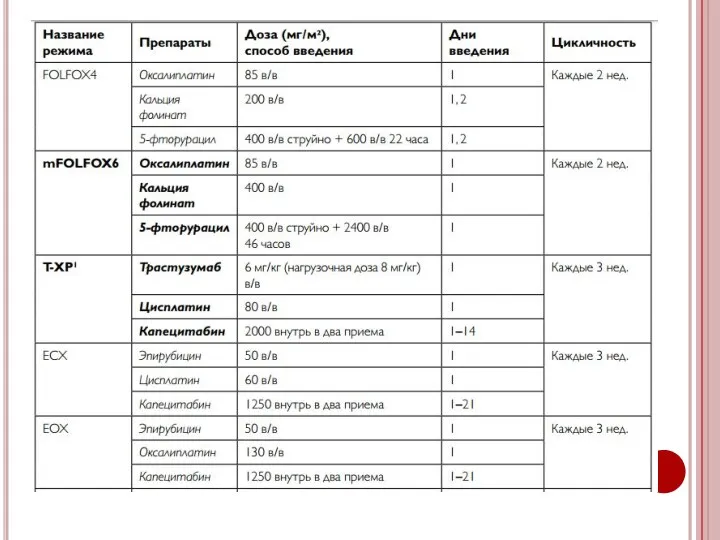
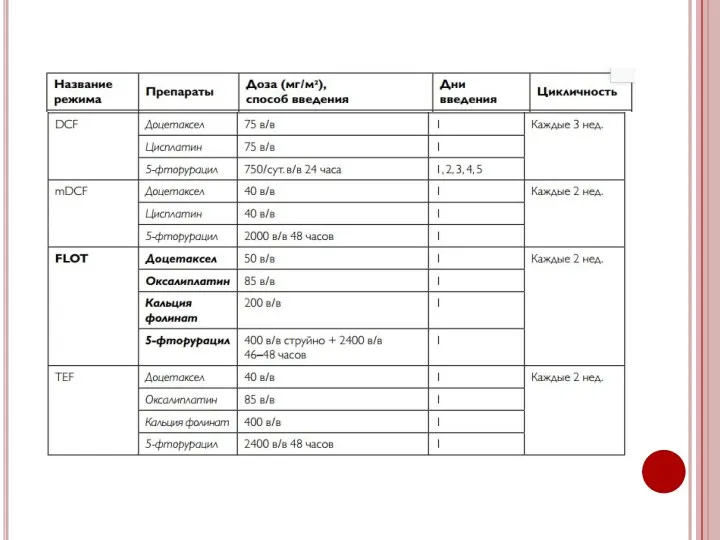
- 44. Рекомендуемые режимы I линии химиотерапии рака желудка
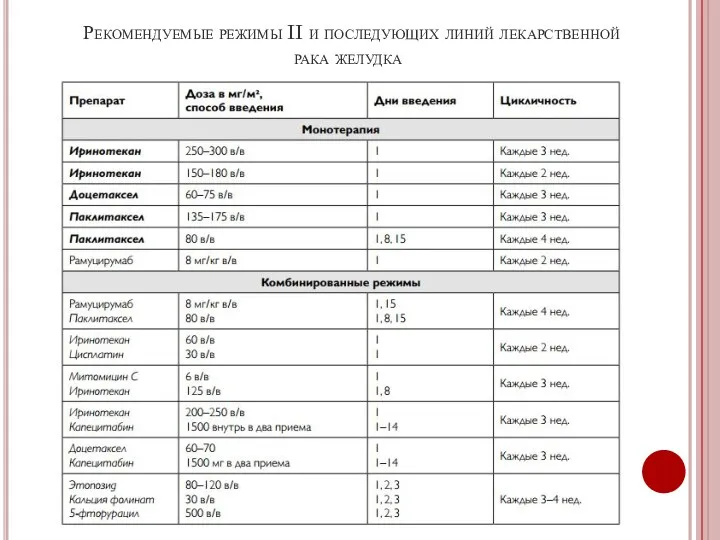
- 47. Рекомендуемые режимы II и последующих линий лекарственной рака желудка
- 48. Химиолучевая терапия Показана в случае неадекватного объема хирургического лечения операбельного РЖ: наличие остаточной опухоли после хирургического
- 49. Предоперационная дистанционная гамма-терапия проводится двумя методами: Интенсивно-концентрированным (пр 4 Грей ежедневно, суммарная очаговая доза 20 Грей)
- 51. Скачать презентацию























 Неінфекційні захворювання. Урок №12. Здоров'я, безпека та добробут. 6 клас
Неінфекційні захворювання. Урок №12. Здоров'я, безпека та добробут. 6 клас Туберкулездің алдын-алу
Туберкулездің алдын-алу Сепсис. Виды сепсиса. Диагностика и лечение
Сепсис. Виды сепсиса. Диагностика и лечение Спортивное питание
Спортивное питание Основные задачи и направления развития гигиены
Основные задачи и направления развития гигиены Общая стоматология. Зуб как орган
Общая стоматология. Зуб как орган Дифференциальная диагностика демиелинизирующих заболеваний ЦНС
Дифференциальная диагностика демиелинизирующих заболеваний ЦНС Общие основы массажа
Общие основы массажа Асфиксия новорожденных
Асфиксия новорожденных Патологическая анатомия: содержание, задачи, объекты и методы исследования. Исторические этапы развития. Повреждения клеток
Патологическая анатомия: содержание, задачи, объекты и методы исследования. Исторические этапы развития. Повреждения клеток Аллергозы и беременность
Аллергозы и беременность Ревматизм и другие системные заболевания соединительной ткани
Ревматизм и другие системные заболевания соединительной ткани Патология водно-солевого обмена
Патология водно-солевого обмена Anemia in children
Anemia in children Врачебная профессиональная консультация подростков с отклонениями в состоянии здоровья. Практика
Врачебная профессиональная консультация подростков с отклонениями в состоянии здоровья. Практика Дезинфекция
Дезинфекция Современные критерии эффективности методов преиндукции/индукции родов
Современные критерии эффективности методов преиндукции/индукции родов Невідкладні стани в ендокринології
Невідкладні стани в ендокринології Гломерулонефрит и беременность
Гломерулонефрит и беременность Гиполипидемиялық препараттар. Ангиопротекторлар
Гиполипидемиялық препараттар. Ангиопротекторлар Адам мен жануарларда жүргізілетін зерттеулерді реттеудің этикалық және құқықтық негіздері
Адам мен жануарларда жүргізілетін зерттеулерді реттеудің этикалық және құқықтық негіздері Осложнения инфаркта миокарда. Отек легких, разрывы сердца
Осложнения инфаркта миокарда. Отек легких, разрывы сердца Сестринское дело. Общая рецептура
Сестринское дело. Общая рецептура Психическое здоровье детей. Круглый стол в Государственной думе
Психическое здоровье детей. Круглый стол в Государственной думе Холера. Етіологія холери
Холера. Етіологія холери Unsatisfactory progress of labor (parturition)
Unsatisfactory progress of labor (parturition) Определение газового состава крови. Исследование кислотно-щелочного равновесия
Определение газового состава крови. Исследование кислотно-щелочного равновесия Вакцины Национального календаря профилактических прививок, краткая характеристика
Вакцины Национального календаря профилактических прививок, краткая характеристика