Слайд 2

Рак пищевода — онкологическое заболевание пищевода, составляет 80-90 % всех заболеваний этого органа. Основными
симптомами этого заболевания являются: прогрессивное нарушение глотания (сначала твердой пищи, потом жидкой) и непреднамеренное снижение массы тела. У заболевания плохой прогноз.
Слайд 3

Этиология
К основным факторам риска, которые могут вызвать возникновение рака пищевода, относятся:
Постоянный
приём горячей, грубой и плохо пережёванной пищи
Употребление спиртных напитков
Курение
Пищевод Барретта
Эзофагиты
Дивертикулит
Термические и химические ожоги пищевода, сопровождающиеся образованием рубцов
Лейкоплакии
Слайд 4

Предраковым заболеванием считают синдром Пламмера-Винсона (сидеропенический синдром), который развивается преимущественно у
женщин старше 40 лет, страдающих ЖДА.Возникоет атрофия СО ротовой полости, глоссит, ногти становятся ломкими, ложкообразными.Причиной дисфагии является перемычка в шейном отделе пищевода, хотя нельзя исключить нарушение сократительной способности мышц.
Слайд 5
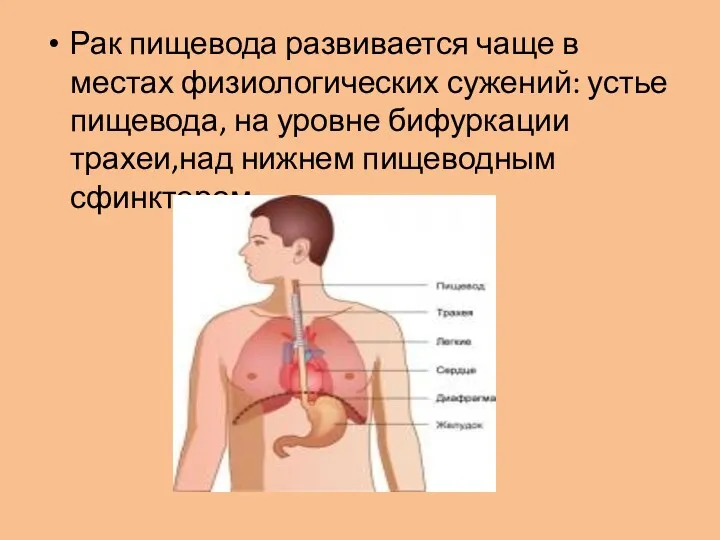
Рак пищевода развивается чаще в местах физиологических сужений: устье пищевода, на
уровне бифуркации трахеи,над нижнем пищеводным сфинктером.
Слайд 6
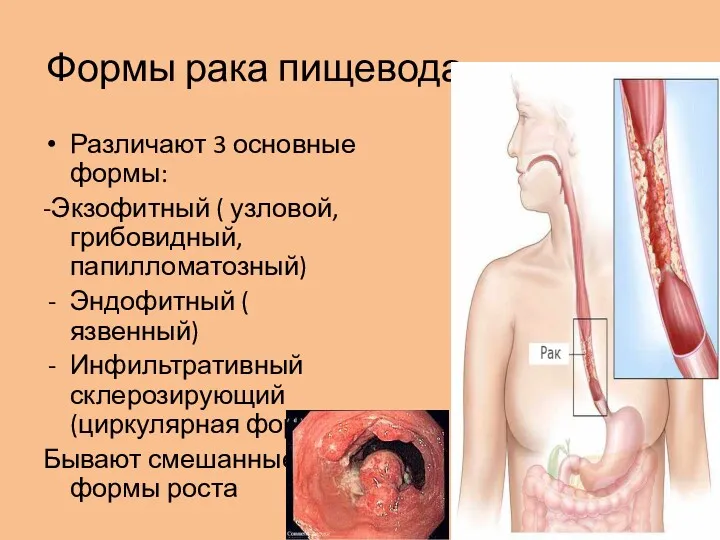
Формы рака пищевода
Различают 3 основные формы:
-Экзофитный ( узловой, грибовидный, папилломатозный)
Эндофитный (
язвенный)
Инфильтративный склерозирующий (циркулярная форма)
Бывают смешанные формы роста
Слайд 7

Согласно TNM-классификации:
Т — первичная опухоль
Тх — недостаточно информации для оценки первичной опухоли
Т0 — первичная опухоль
не обнаружена
Tis — carcinoma in situ.
T1 — опухоль прорастает стенку пищевода вплоть до подслизистого слоя
Т2 — опухоль прорастает стенку пищевода до мышечного слоя
Т3 — опухоль прорастает стенку пищевода до адвентиции.
Т4 — опухолевый процесс распространяется на соседние органы
N — регионарные лимфатические узлы
Nх — недостаточно данных для оценки регионарных лимфатических узлов
N0 — метастазы в регионарные лимфоузлы не обнаружены
N1 — обнаруживаются метастазы в регионарные лимфоузлы
М — отдаленные метастазы
Мх — недостаточно информации для определения отдаленных метастазов
М0 — отдалённые метастазы не обнаружены
М1 — обнаруживаются отдалённые метастазы
Слайд 8

Стадии рака
I- четко отграниченная небольшая опухоль, прорастающая только слизистую и подслизистую
оболочки, не суживающая просвет и мало затрудняющая прохождение пищи; метастазы отсутствуют.
II – опухоль, прорастающая мышечную оболочку, но не выходящая за пределы стенки пищевода; значительно нарушает проходимость пищевода; единичные метастазы в регионарных л/у
III – опухоль циркулярно поражающая пищевод, прорастающая всю его стенку, спаянная с соседними органами; проходимость значительно или полностью нарушена; множественные метастазы в регионарные л\у
IV – опухоль прорастает все оболочки стенки пищевода, выходя за пределы органа, пенетрирует в ближайшие органы; имеются конгломераты неподвижных, пораженных метастазами л\у и метастазы в отдаленные органы.







 Неінфекційні захворювання. Урок №12. Здоров'я, безпека та добробут. 6 клас
Неінфекційні захворювання. Урок №12. Здоров'я, безпека та добробут. 6 клас Туберкулездің алдын-алу
Туберкулездің алдын-алу Сепсис. Виды сепсиса. Диагностика и лечение
Сепсис. Виды сепсиса. Диагностика и лечение Спортивное питание
Спортивное питание Основные задачи и направления развития гигиены
Основные задачи и направления развития гигиены Общая стоматология. Зуб как орган
Общая стоматология. Зуб как орган Дифференциальная диагностика демиелинизирующих заболеваний ЦНС
Дифференциальная диагностика демиелинизирующих заболеваний ЦНС Общие основы массажа
Общие основы массажа Асфиксия новорожденных
Асфиксия новорожденных Патологическая анатомия: содержание, задачи, объекты и методы исследования. Исторические этапы развития. Повреждения клеток
Патологическая анатомия: содержание, задачи, объекты и методы исследования. Исторические этапы развития. Повреждения клеток Аллергозы и беременность
Аллергозы и беременность Ревматизм и другие системные заболевания соединительной ткани
Ревматизм и другие системные заболевания соединительной ткани Патология водно-солевого обмена
Патология водно-солевого обмена Anemia in children
Anemia in children Врачебная профессиональная консультация подростков с отклонениями в состоянии здоровья. Практика
Врачебная профессиональная консультация подростков с отклонениями в состоянии здоровья. Практика Дезинфекция
Дезинфекция Современные критерии эффективности методов преиндукции/индукции родов
Современные критерии эффективности методов преиндукции/индукции родов Невідкладні стани в ендокринології
Невідкладні стани в ендокринології Гломерулонефрит и беременность
Гломерулонефрит и беременность Гиполипидемиялық препараттар. Ангиопротекторлар
Гиполипидемиялық препараттар. Ангиопротекторлар Адам мен жануарларда жүргізілетін зерттеулерді реттеудің этикалық және құқықтық негіздері
Адам мен жануарларда жүргізілетін зерттеулерді реттеудің этикалық және құқықтық негіздері Осложнения инфаркта миокарда. Отек легких, разрывы сердца
Осложнения инфаркта миокарда. Отек легких, разрывы сердца Сестринское дело. Общая рецептура
Сестринское дело. Общая рецептура Психическое здоровье детей. Круглый стол в Государственной думе
Психическое здоровье детей. Круглый стол в Государственной думе Холера. Етіологія холери
Холера. Етіологія холери Unsatisfactory progress of labor (parturition)
Unsatisfactory progress of labor (parturition) Определение газового состава крови. Исследование кислотно-щелочного равновесия
Определение газового состава крови. Исследование кислотно-щелочного равновесия Вакцины Национального календаря профилактических прививок, краткая характеристика
Вакцины Национального календаря профилактических прививок, краткая характеристика