Содержание
- 2. מבנה העורקים הדופן מורכבת משלוש שכבות שכבה פנימית – Intima - אנדותל שכבה אמצעית – Media
- 3. תפקידי האנדותל חסימה הרמטית של "הצנרת" למניעת דליפה מניעת קרישת הדם יצור חומרים רבים בעלי תפקידים
- 4. תפקידי שכבת השריר כווץ להקטנת הקוטר של כלי הדם הרפיה להגדלת קוטר כלי הדם התאמת נפח
- 5. תפקידי השכבה החיצונית הקניית חוזק רדיאלי לכלי הדם קביעת קוטר חיצוני של כלי הדם העברת גרויים
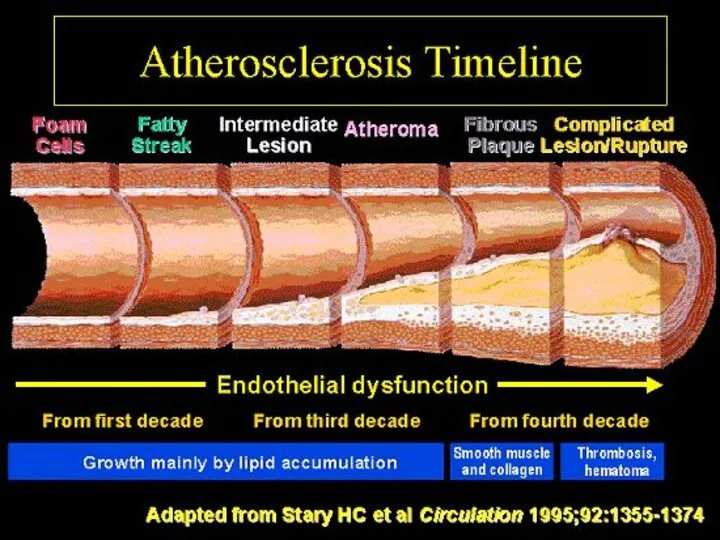
- 6. הכל זורם הדם חייב לזרום כל העת וללא כל הפסקה הפסקת הזרימה מונעת אספקת חמצן וחומרי
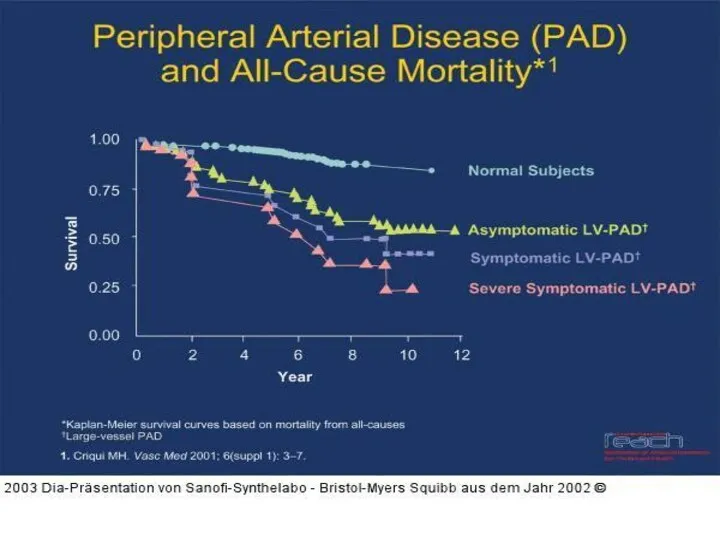
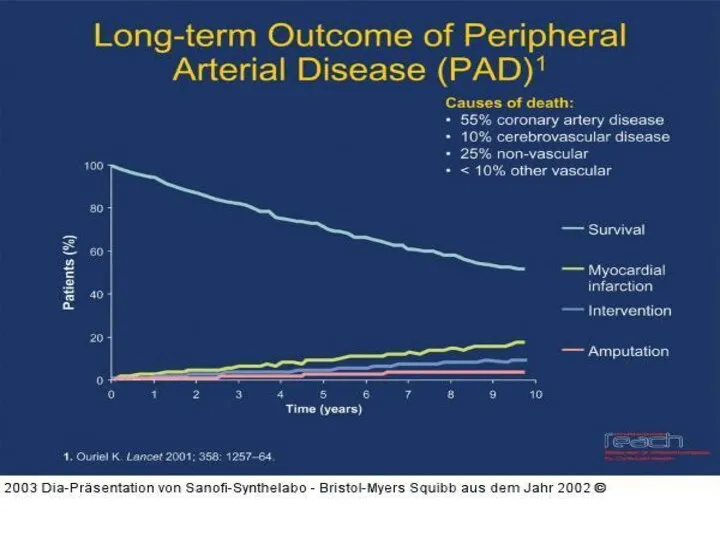
- 7. PVD שכיחות: 3-10% מהאוכלוסיה הכללית. 15-20% באוכלוסיה שמעל גיל 70. יחס גברים נשים 1:3 (בעיקר בגיל
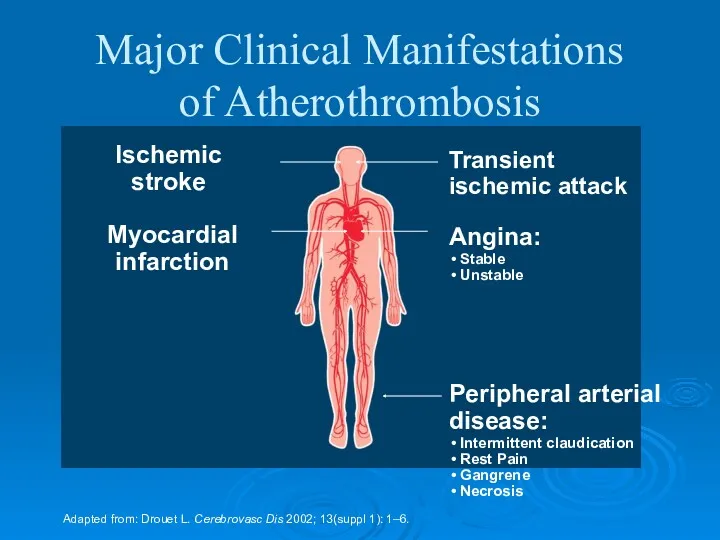
- 8. Major Clinical Manifestations of Atherothrombosis Adapted from: Drouet L. Cerebrovasc Dis 2002; 13(suppl 1): 1–6. Transient
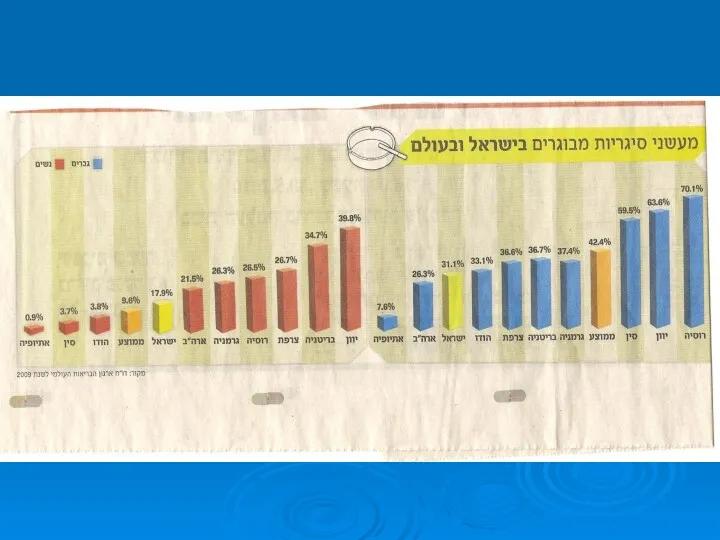
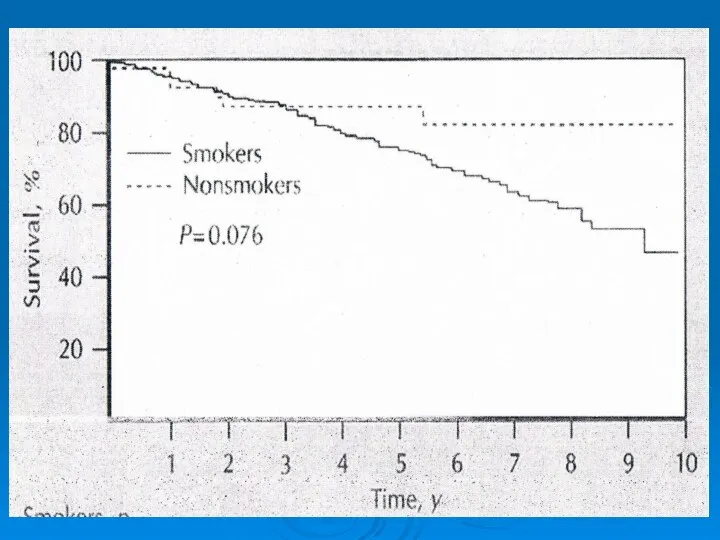
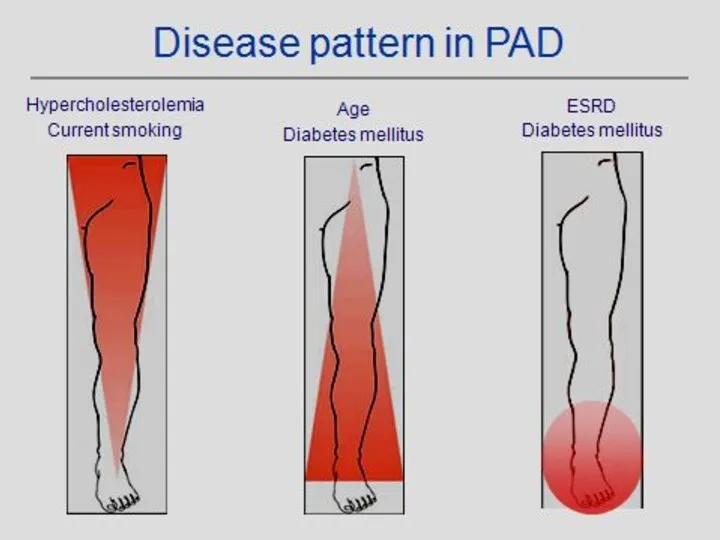
- 10. PVD – Risk Factors עישון – גורם הסיכון העיקרי. המחלה (PVD) מופיעה לפחות עשור קודם. הפגיעה
- 13. סכרת – כל עליה של 1% ברמת Hb A1c מעלה את הסיכון ללקות ב- PVD ב-
- 14. Macroangiopathy IHD CVA / Stroke PVD >>>>>>> Profunda (DFA) Tibial aas. Pedal arch
- 16. Medial Sclerosis --- Increased thickening of the media Non compressible vessels – ABI Endothelial Dysfunction Vascular
- 17. דיסליפידמיה – רמת כולסטרול מעל כ- mg% 270 מעלה את השכיחות של PVD פי שניים עד
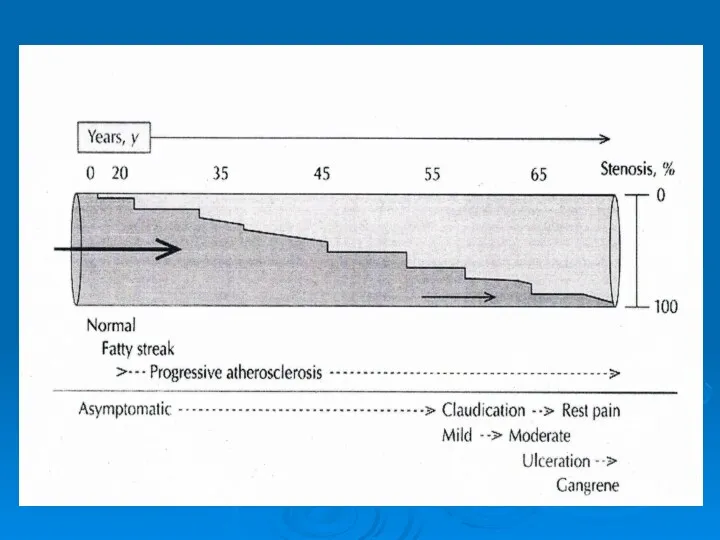
- 20. צליעה לסירוגין Intermittent Claudication Window Shopping Disease
- 21. צליעה לסירוגין Intermittent Claudication הכאב בשרירי השוק. מופיע בהליכה ונעלם במנוחה (2-15 דקות). מרחק ההליכה קבוע.
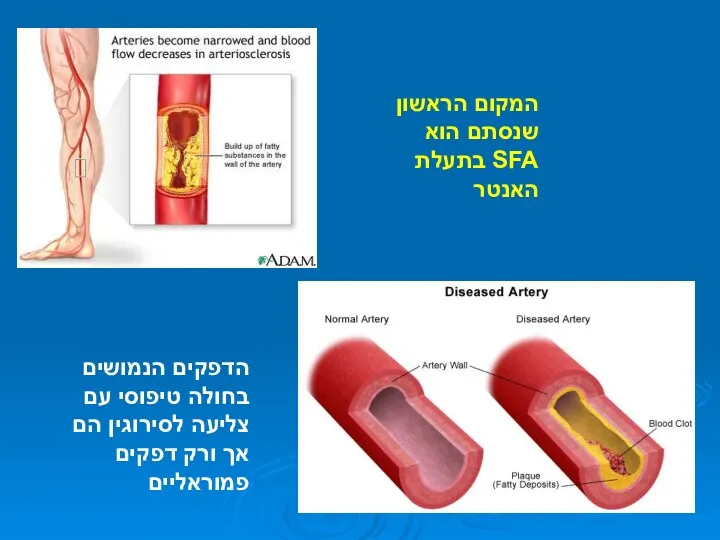
- 23. המקום הראשון שנסתם הוא SFA בתעלת האנטר הדפקים הנמושים בחולה טיפוסי עם צליעה לסירוגין הם אך
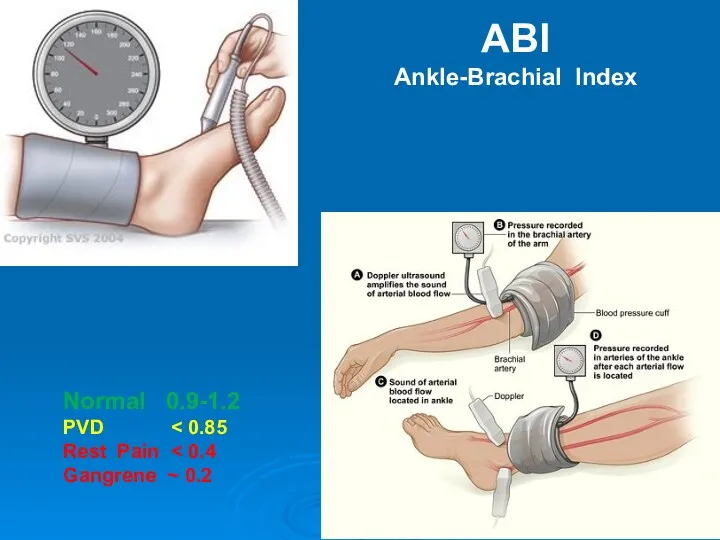
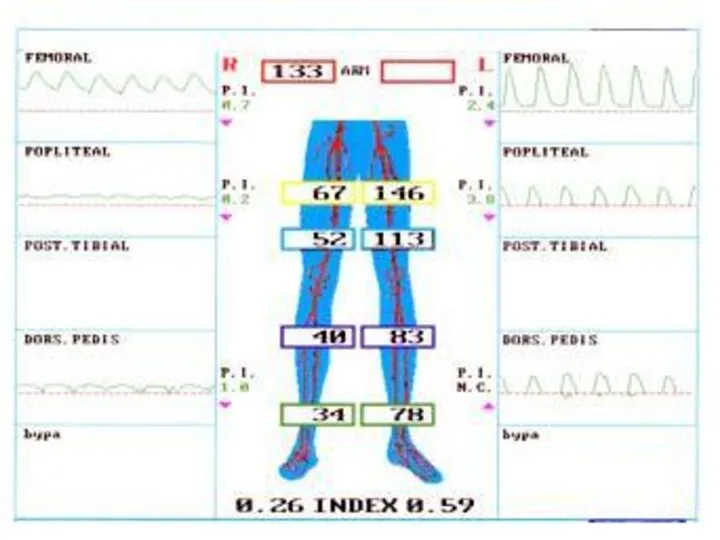
- 24. Normal 0.9-1.2 PVD Rest Pain Gangrene ~ 0.2 ABI Ankle-Brachial Index
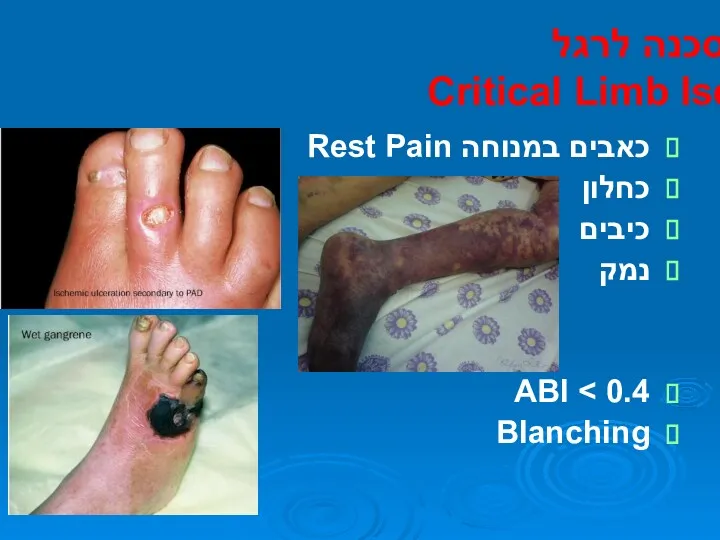
- 27. סכנה לרגל Critical Limb Ischemia כאבים במנוחה Rest Pain כחלון כיבים נמק ABI Blanching
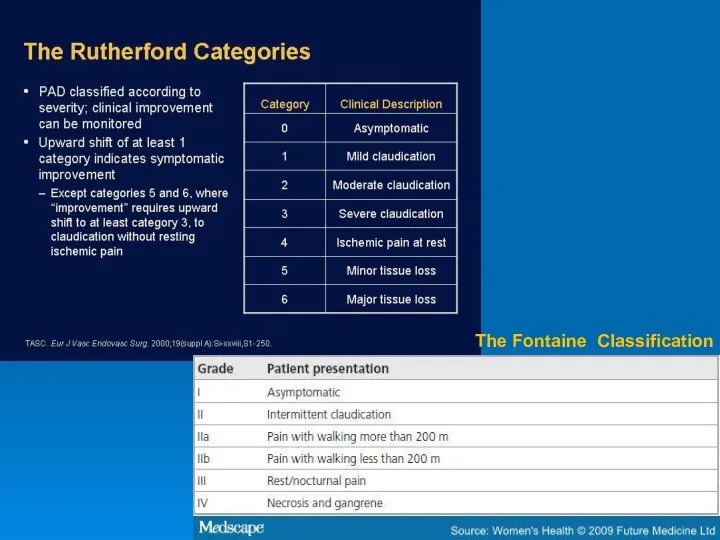
- 28. The Fontaine Classification
- 30. PVD טיפול לא פולשני הפסקת עישון מוחלטת. טיפול ואיזון מחלות הרקע. (BP, Hb A1c הליכה מרובה.
- 31. PVD טיפול פולשני עבור צליעה לסירוגין: מרחק הליכה מטרת הטיפול – שיפור איכות החיים. עבור סכנה
- 32. Diabetes התפתחות כיב כרוני מקדימה את הקטיעה ב-85% מהמקרים. כ- 15% מכל חולי הסכרת מפתחים כיב
- 33. כ-50% מהקטיעות במדינות המערב מבוצעות בחולי סכרת. רק 50% מהקטועים שורדים 3 שנים ו-40% שורדים 5
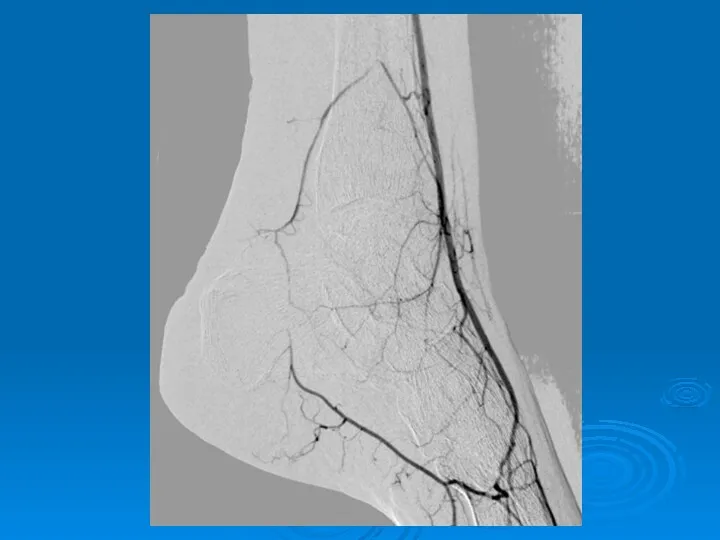
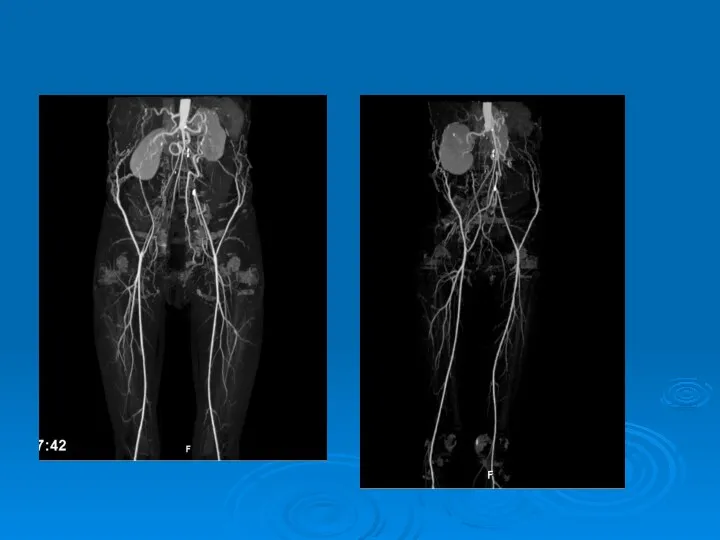
- 34. דימות (לא לאקדמיה, רק כמפת דרכים לטיפול פולשני) MRA – לא פולשנית, ללא קרינה, מאפשרת איבחון
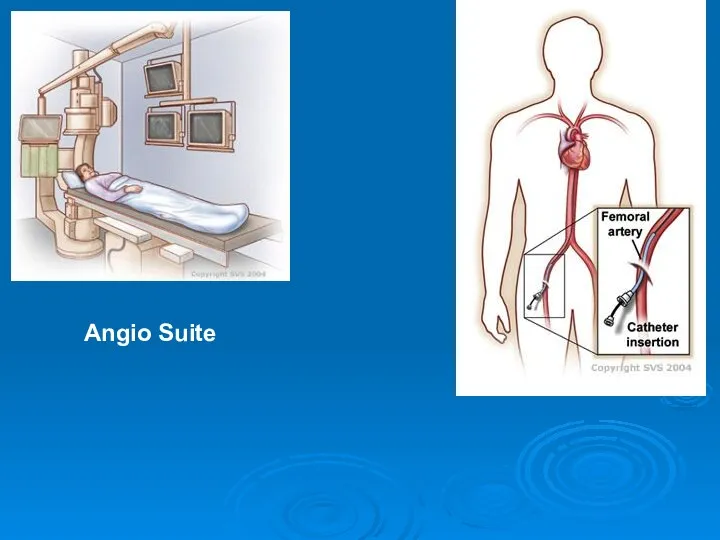
- 35. Angio Suite
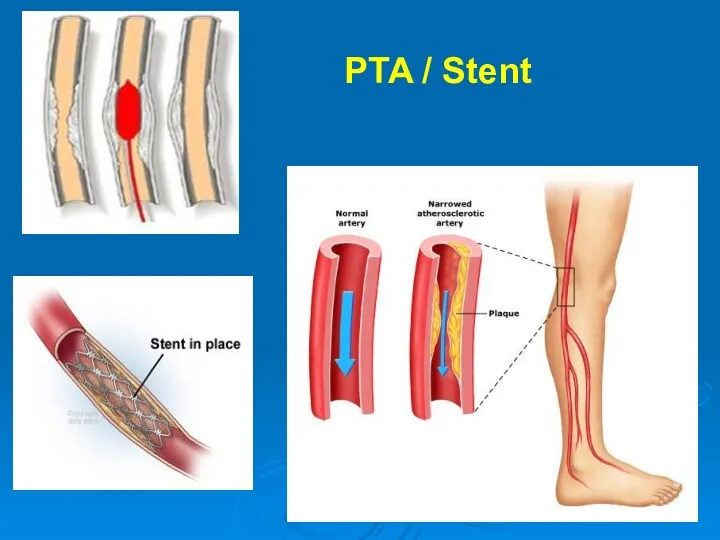
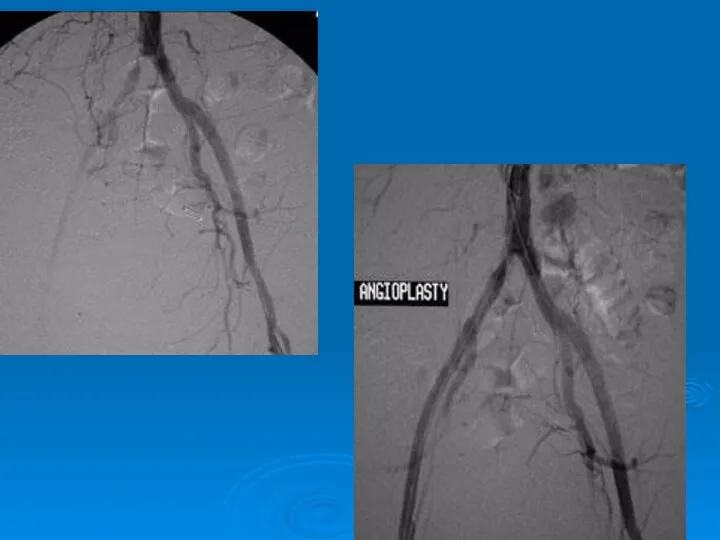
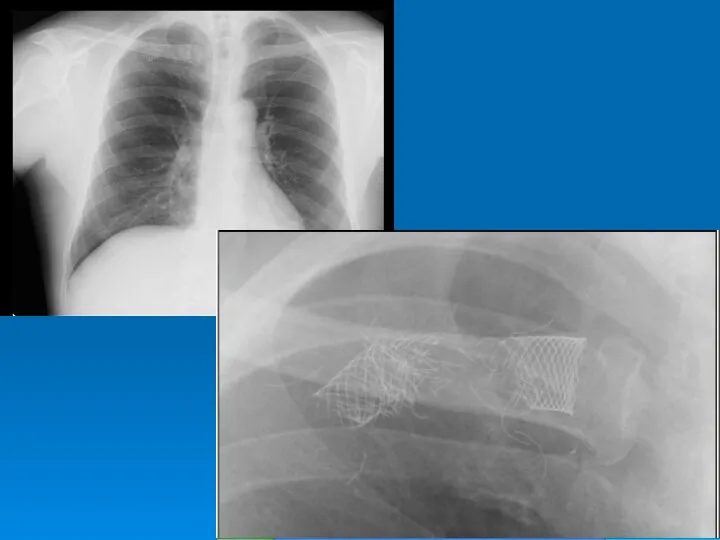
- 36. PTA / Stent
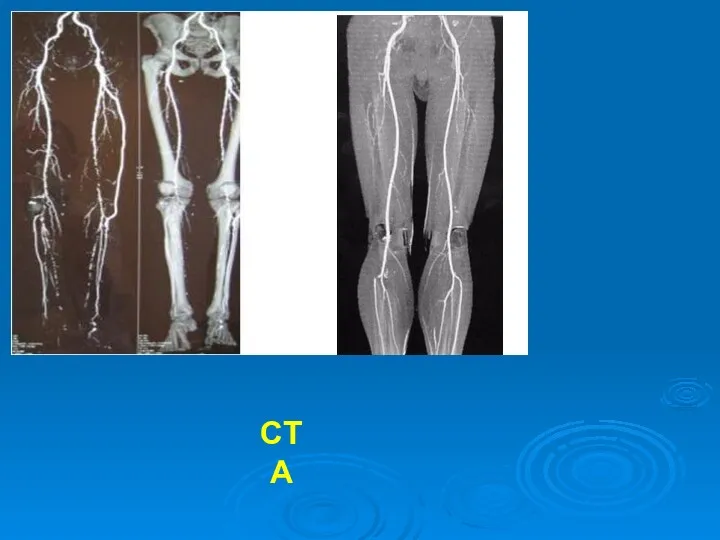
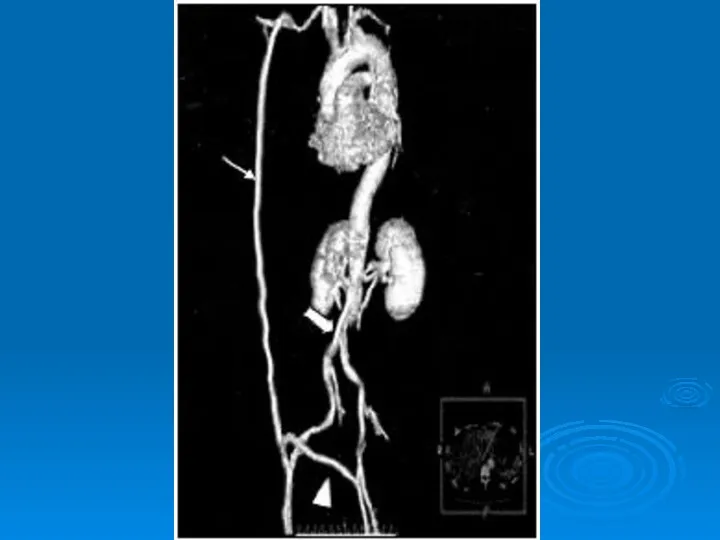
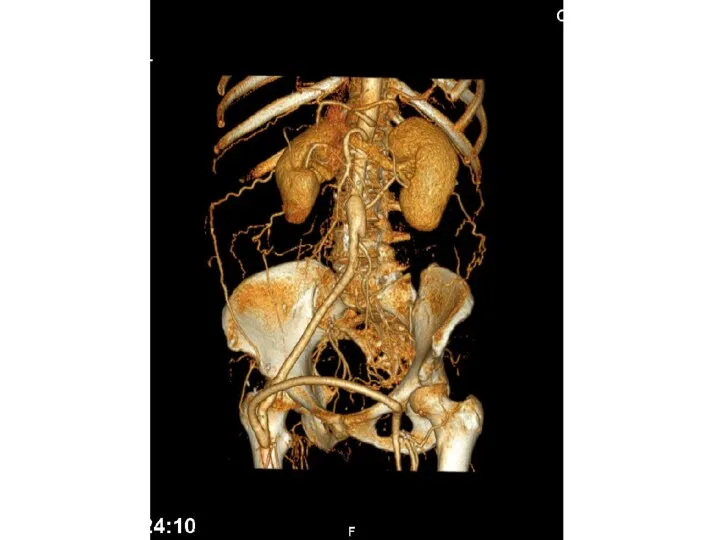
- 41. CTA
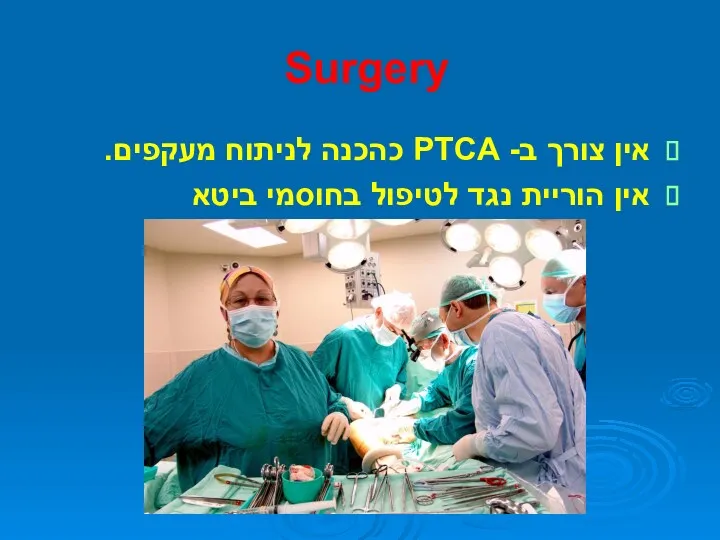
- 42. Surgery אין צורך ב- PTCA כהכנה לניתוח מעקפים. אין הוריית נגד לטיפול בחוסמי ביטא
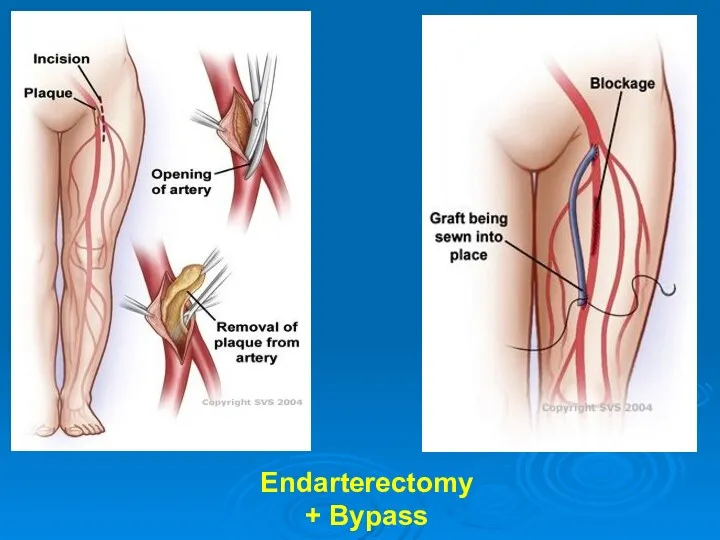
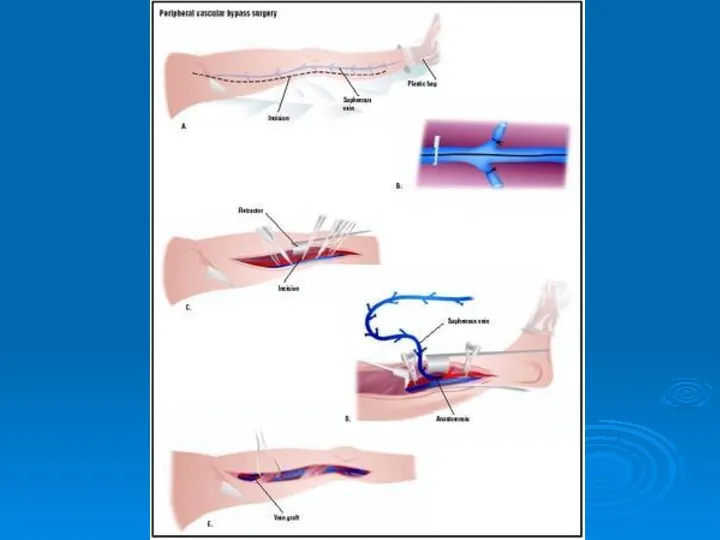
- 43. Endarterectomy + Bypass
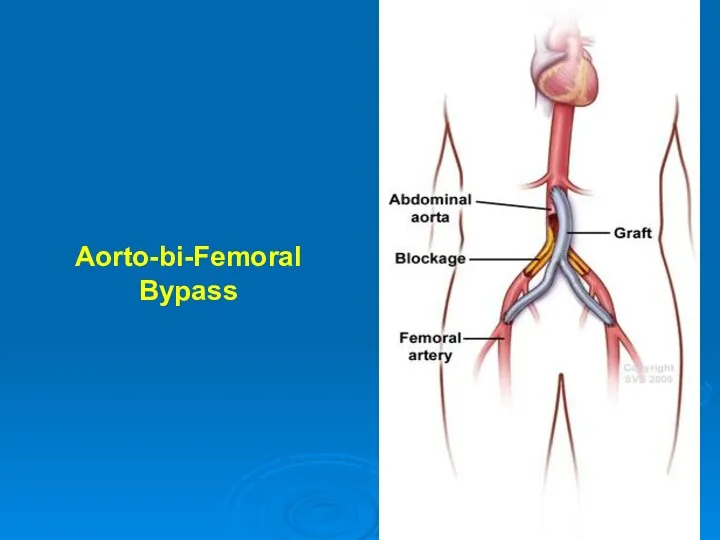
- 46. Aorto-bi-Femoral Bypass
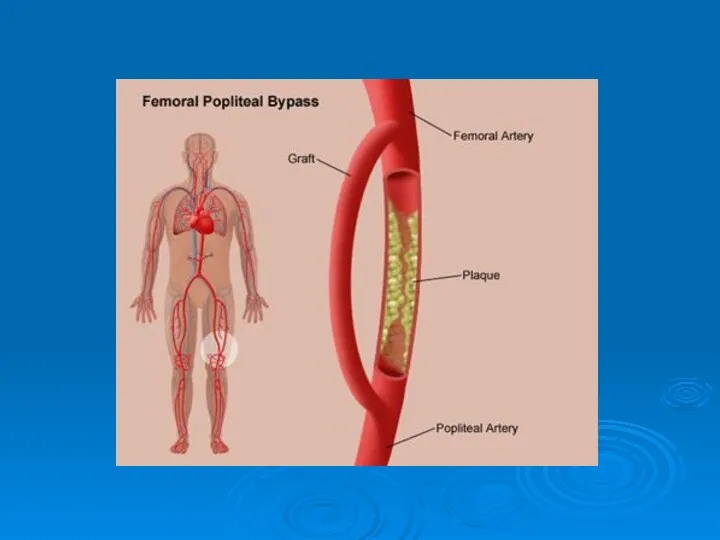
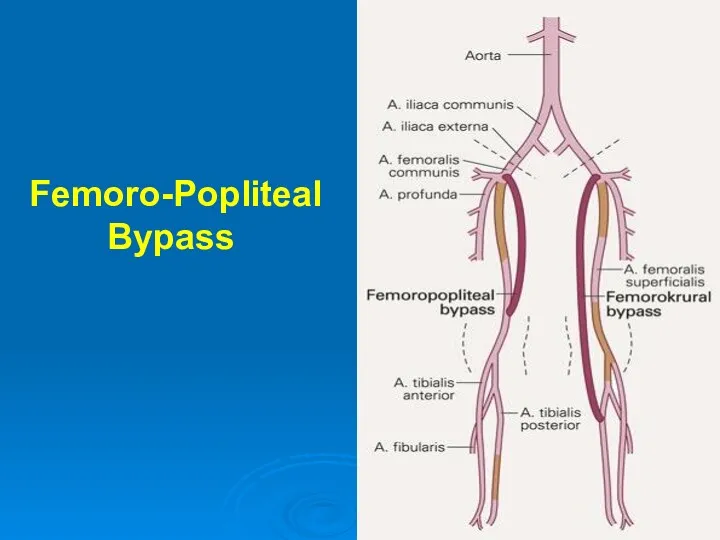
- 48. Femoro-Popliteal Bypass
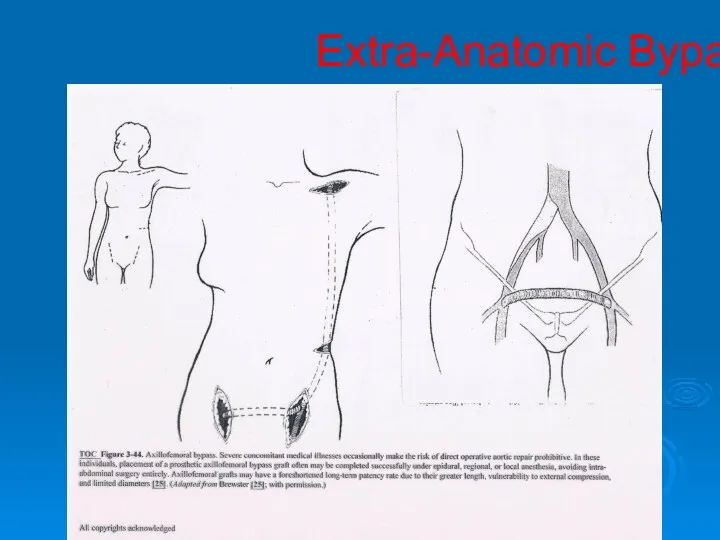
- 49. Extra-Anatomic Bypass
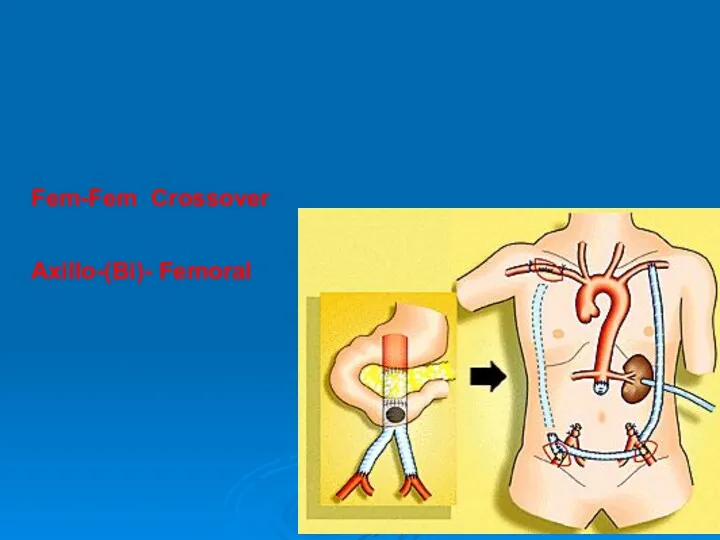
- 50. Fem-Fem Crossover Axillo-(Bi)- Femoral
- 54. Скачать презентацию



















 Олигофрении (F7х). Органические симптоматические психические расстройства (F00 - F09). лекция 2
Олигофрении (F7х). Органические симптоматические психические расстройства (F00 - F09). лекция 2 Секреты здоровых улыбок
Секреты здоровых улыбок Лечение гипертонии при метаболическом синдроме
Лечение гипертонии при метаболическом синдроме Правильное питание
Правильное питание Аллергия или гиперчувствительность
Аллергия или гиперчувствительность Идиопатический альвеолит. Синдром Хаммена-Рича
Идиопатический альвеолит. Синдром Хаммена-Рича Экстракорпоральные методы детоксикации
Экстракорпоральные методы детоксикации Затруднение носового дыхания
Затруднение носового дыхания Хирургическая инфекция
Хирургическая инфекция fiziolog_immun_sist
fiziolog_immun_sist Факторы риска суицидального поведения и ведение больного
Факторы риска суицидального поведения и ведение больного Дієтичне та лікувально-профілактичне харчування
Дієтичне та лікувально-профілактичне харчування Медико–педагогическая реабилитация детей с врожденными расщелинами верхней губы и неба
Медико–педагогическая реабилитация детей с врожденными расщелинами верхней губы и неба Язвенная болезнь
Язвенная болезнь Предраковые заболевания лица и полости рта
Предраковые заболевания лица и полости рта Повреждения перикарда и сердца
Повреждения перикарда и сердца Семейная медицина и ее значение в системе медицинской помощи населению
Семейная медицина и ее значение в системе медицинской помощи населению Этапы определения потребности в медицинском имуществе
Этапы определения потребности в медицинском имуществе Синдромы раннего детского аутизма
Синдромы раннего детского аутизма Миславский А.А (1828-1914)
Миславский А.А (1828-1914) Первая помощь детям при травмах и несчастных случаях. Общие советы для детей и взрослых
Первая помощь детям при травмах и несчастных случаях. Общие советы для детей и взрослых Фотодинамическая терапия ЗНО
Фотодинамическая терапия ЗНО Всемирный день здоровья
Всемирный день здоровья Лабораторная диагностика нарушений системы гемостаза
Лабораторная диагностика нарушений системы гемостаза Steps to Rubber Dam Isolation in Restorative
Steps to Rubber Dam Isolation in Restorative Синдром сердечной недостаточности. Заболевания с ведущим синдромом поражения миокарда (кардиомипатии, миокардиты)
Синдром сердечной недостаточности. Заболевания с ведущим синдромом поражения миокарда (кардиомипатии, миокардиты) Женское здоровье и сбалансированное питание
Женское здоровье и сбалансированное питание Тұрғындардың денсаулығына электромагниттік сәулеленудің негативті әсерін төмендету шаралары
Тұрғындардың денсаулығына электромагниттік сәулеленудің негативті әсерін төмендету шаралары