Содержание
- 2. с 1999 по 2018 опубликовано более 300-т работ по экономике здравоохранения и ОМС, в том числе
- 3. Введение в экономику здравоохранения…
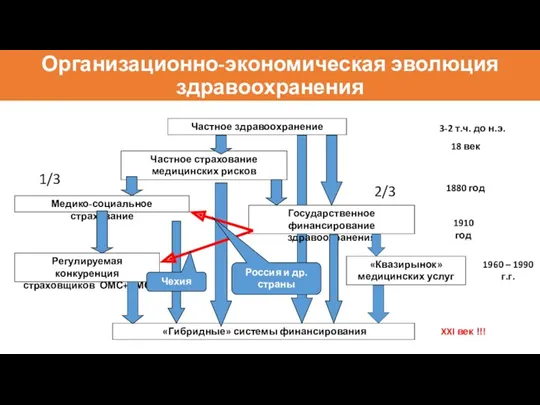
- 4. Организационно-экономическая эволюция здравоохранения Частное здравоохранение Частное страхование медицинских рисков Медико-социальное страхование Государственное финансирование здравоохранения Регулируемая конкуренция
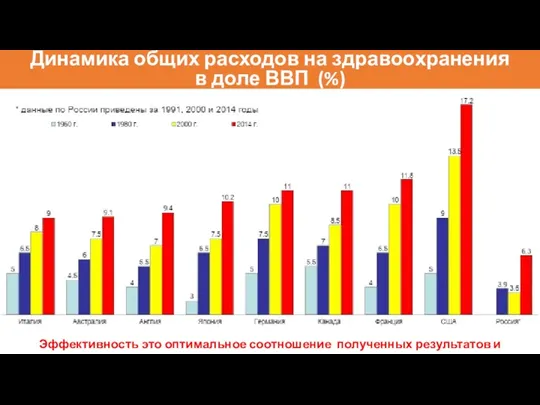
- 5. Динамика общих расходов на здравоохранения в доле ВВП (%) Эффективность это оптимальное соотношение полученных результатов и
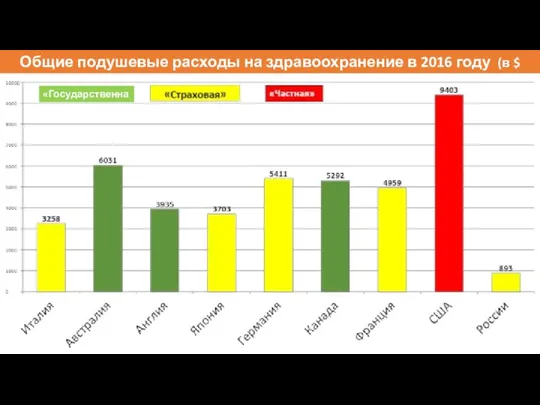
- 6. Общие подушевые расходы на здравоохранение в 2016 году (в $ США по ППС) «Государственная»
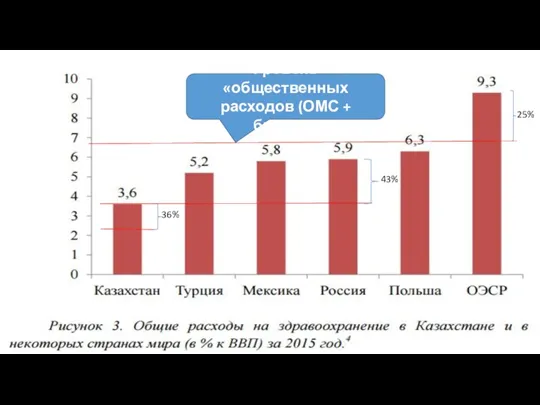
- 7. 25% 43% 36% Уровень «общественных расходов (ОМС + бюджет)
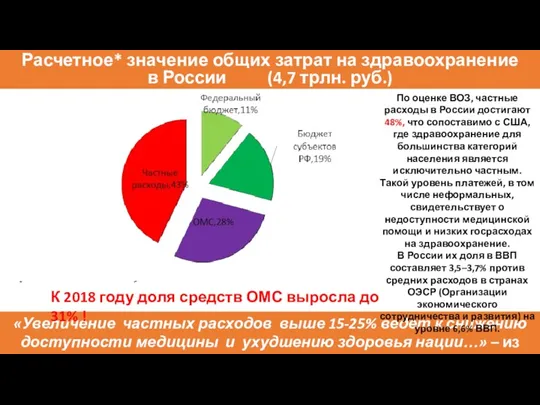
- 8. Расчетное* значение общих затрат на здравоохранение в России (4,7 трлн. руб.) «Увеличение частных расходов выше 15-25%
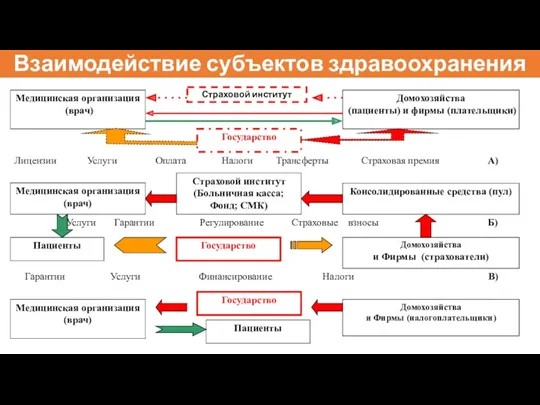
- 9. Взаимодействие субъектов здравоохранения Страховой институт
- 10. Основные способы эффективного использования ограниченных ресурсов в здравоохранении (международная практика): Регулируемые цены (тарифы) на медицинские услуги
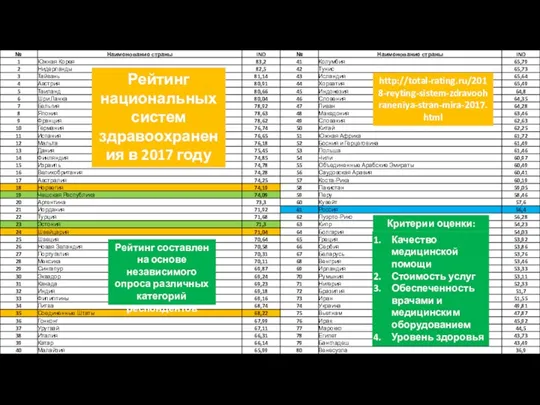
- 11. Рейтинг национальных систем здравоохранения в 2017 году http://total-rating.ru/2018-reyting-sistem-zdravoohraneniya-stran-mira-2017.html Качество медицинской помощи Стоимость услуг Обеспеченность врачами и
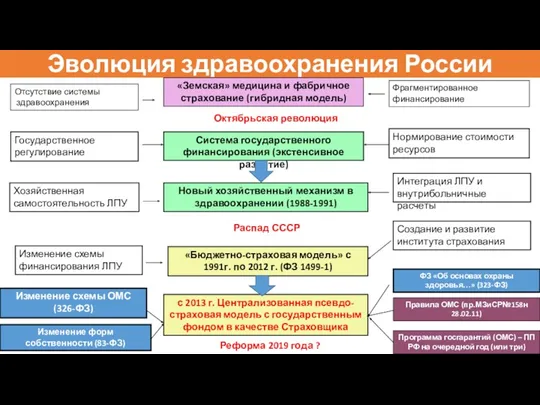
- 12. Эволюция здравоохранения России Система государственного финансирования (экстенсивное развитие) Государственное регулирование Нормирование стоимости ресурсов Новый хозяйственный механизм
- 13. «Всеобщность» государственных гарантий и критичный уровень личных расходов населения … Декларативность страховых принципов при организации и
- 14. Демографические «волны» России 2009г. 2018г. 2029г. «Волны» рака, инфарктов и инсультов М Ж
- 15. Раздел 1. Программа государственных гарантий в сфере здравоохранения. Анализ и планирование медицинской помощи. • Специфика организационно-экономических
- 16. В рамках базовой программы ОМС 1) инфекционные и паразитарные болезни, за исключением заболеваний, передаваемых половым путем,
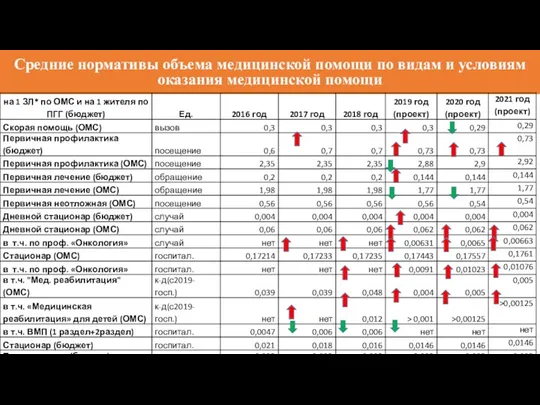
- 17. Средние нормативы объема медицинской помощи по видам и условиям оказания медицинской помощи
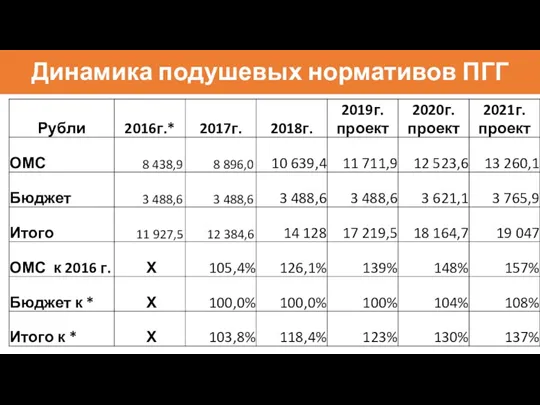
- 18. Динамика подушевых нормативов ПГГ
- 19. Лекарственное обеспечение и импланты в 2019-21 г.г., гарантируемые государством При оказании в рамках Программы первичной медико-санитарной
- 20. Полномочия субъекта РФ в части нормирования территориальной программы 1) Субъектами Российской Федерации на основе перераспределения объемов
- 21. !!!
- 22. Норматив финансового обеспечения территориальной программы обязательного медицинского страхования может превышать установленный базовой программой обязательного медицинского страхования
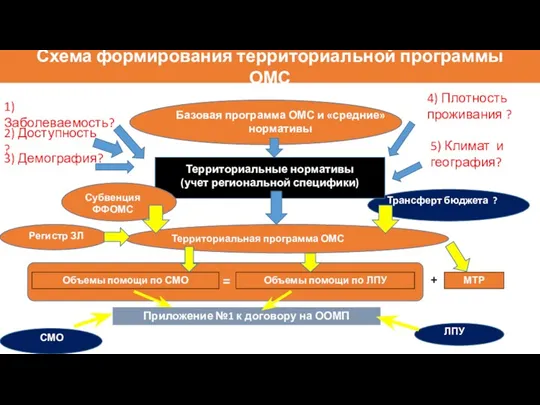
- 23. Схема формирования территориальной программы ОМС Базовая программа ОМС и «средние» нормативы Территориальные нормативы (учет региональной специфики)
- 24. Комиссия по разработке территориальной программы обязательного медицинского страхования Медицинская профессиональная некоммерческая организация или их ассоциации (союзы)
- 25. Задачи Комиссии по планированию объемов
- 26. сведения при подаче уведомления: показатели (в т.ч. коечная мощность, объемы медицинской деятельности и другие), подтверждающие возможность
- 27. ТРИ основные причины возникновения «Сверхобъемов» Эти причины должны учитываться при планировании объемов медицинской помощи и оперативно
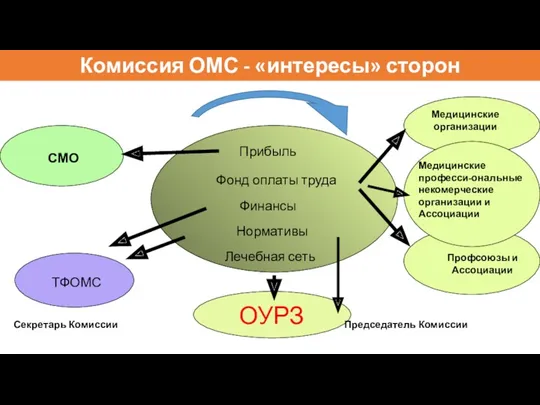
- 28. Комиссия ОМС - «интересы» сторон Нормативы Финансы Лечебная сеть Прибыль Фонд оплаты труда СМО ТФОМС ОУРЗ
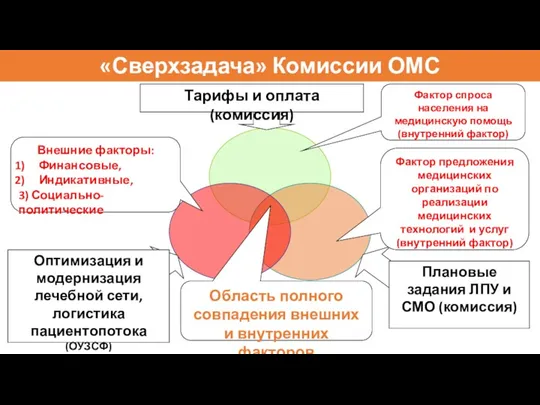
- 29. Тарифы и оплата (комиссия) «Сверхзадача» Комиссии ОМС
- 30. Планирование объемов – ответственность Комиссии ОМС Шесть основных принципов качественного планирования объемов:
- 31. Цель планирования: «Разместить между всеми подавшими заявку медицинскими организациями, объемы медицинской помощи, в рамках базовой программы
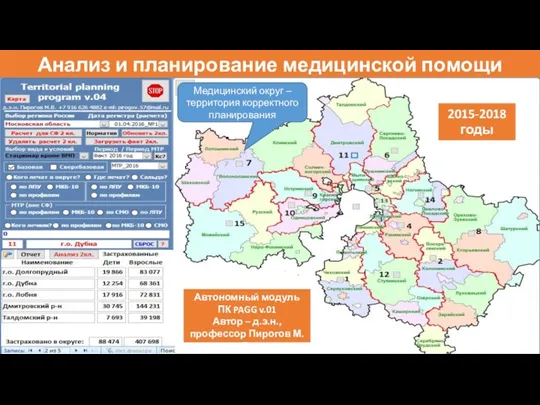
- 32. Анализ и планирование медицинской помощи 2015-2018 годы Автономный модуль ПК PAGG v.01 Автор – д.э.н., профессор
- 33. Базовые функции автономного модуля TPP v.04 : 1. Расчет объема территориальной программы государственных гарантий (в т.ч.
- 34. Характеристика потоков пациентов: В ЛПУ «прикрепления»; В других ЛПУ муниципального образования (по проживанию); В ЛПУ округа
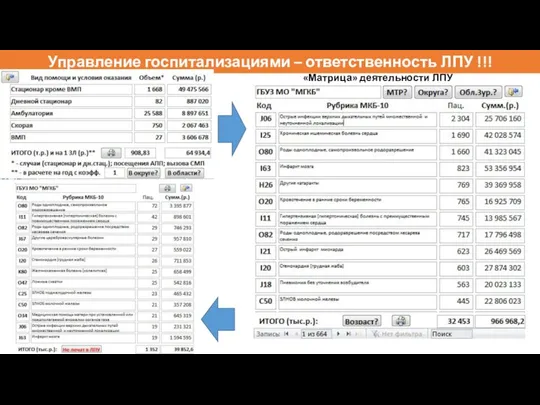
- 35. Управление госпитализациями – ответственность ЛПУ !!! «Матрица» деятельности ЛПУ (стационар)
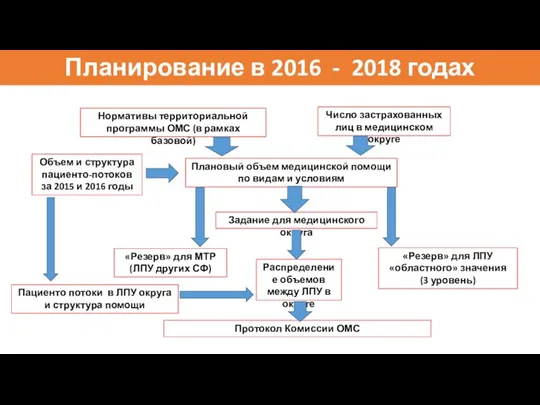
- 36. Планирование в 2016 - 2018 годах Нормативы территориальной программы ОМС (в рамках базовой) Число застрахованных лиц
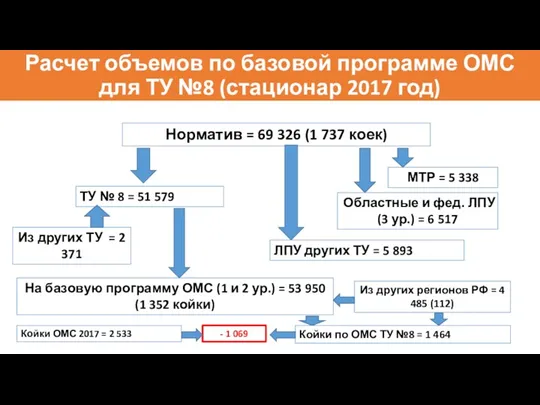
- 37. Расчет объемов по базовой программе ОМС для ТУ №8 (стационар 2017 год) Норматив = 69 326
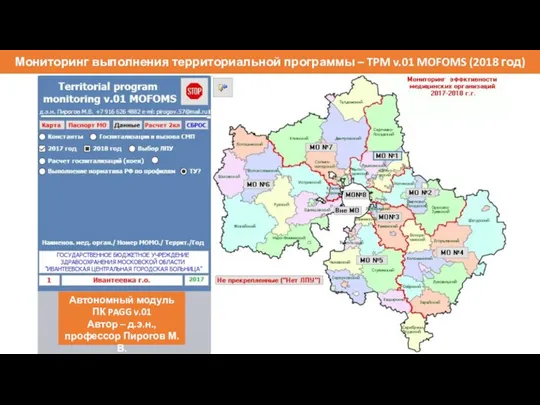
- 38. Мониторинг выполнения территориальной программы – TPM v.01 MOFOMS (2018 год) Beta – версия !!! Автономный модуль
- 39. Функционал автономного модуля «Мониторинг территориальных программ» (TPM v.01) 1. Расчет нормативного объема медицинской помощи по видам
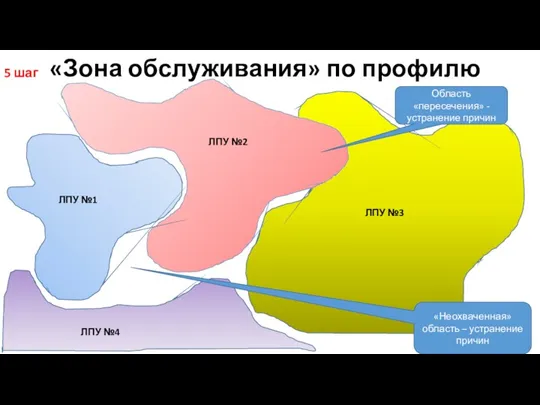
- 40. ОПРЕДЕЛЕНИЕ ТЕРРИТОРИИ ОБСЛУЖИВАНИЯ ДЛЯ МЕДИЦИНСКИХ ОРГАНИЗАЦИЙ ПО ПРОФИЛЯМ МЕДИЦИНСКОЙ ПОМОЩИ ПЯТЬ ШАГОВ!!!
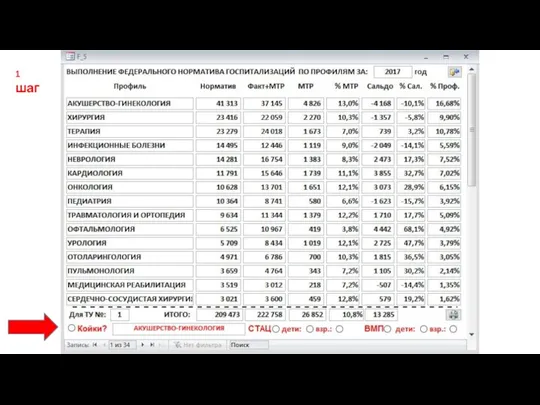
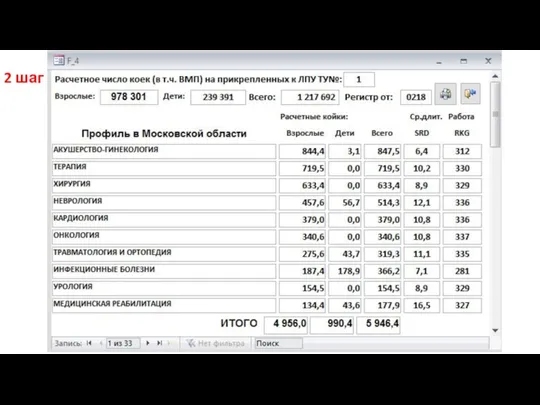
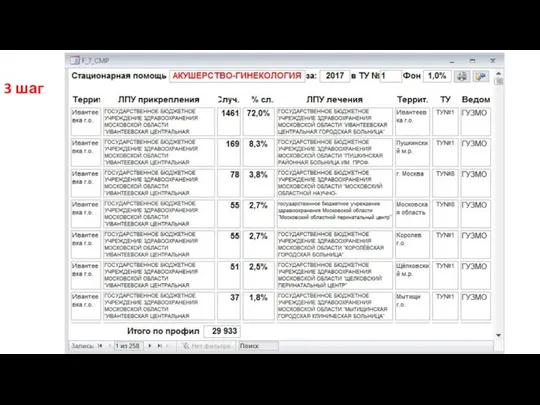
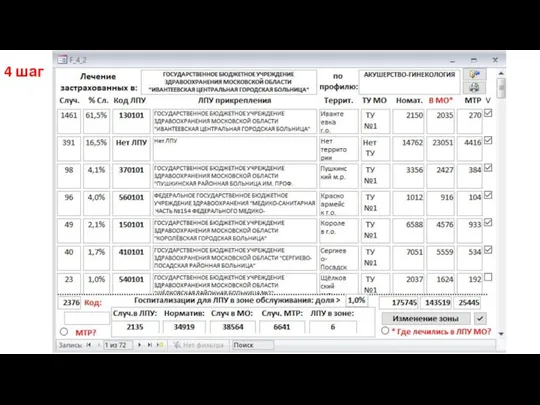
- 41. 1 шаг
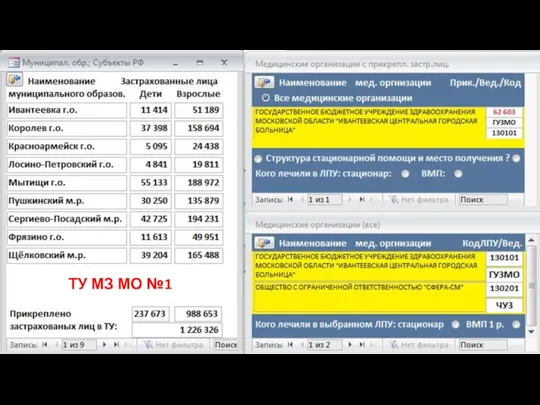
- 42. ТУ МЗ МО №1
- 43. 2 шаг
- 44. 3 шаг
- 45. 4 шаг
- 46. «Зона обслуживания» по профилю ЛПУ №1 ЛПУ №2 Область «пересечения» - устранение причин ЛПУ №3 5
- 47. Типы ЛПУ при нормативном формировании плановых заданий (по каждому профилю) Тип А – есть прикрепленное население,
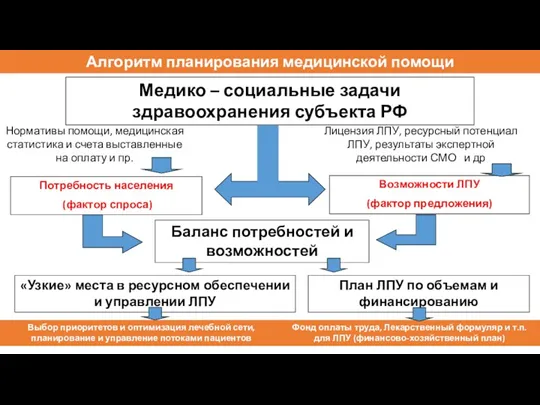
- 48. Алгоритм планирования медицинской помощи Потребность населения (фактор спроса) Возможности ЛПУ (фактор предложения) Медико – социальные задачи
- 49. Раздел 2. Финансирование медицинской помощи • Особенности ценообразования в сфере медицинских услуг. Правила обязательного медицинского страхования.
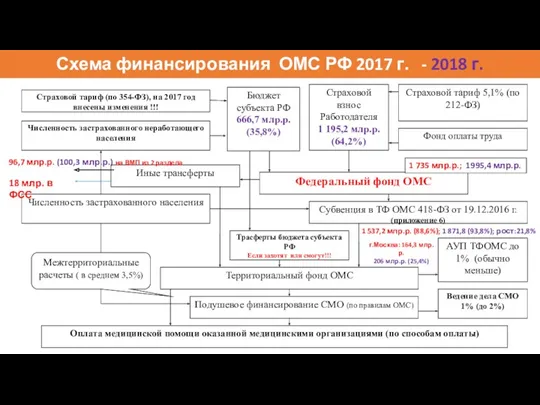
- 50. Схема финансирования ОМС РФ 2017 г. - 2018 г. Бюджет субъекта РФ 666,7 млр.р. (35,8%) 1
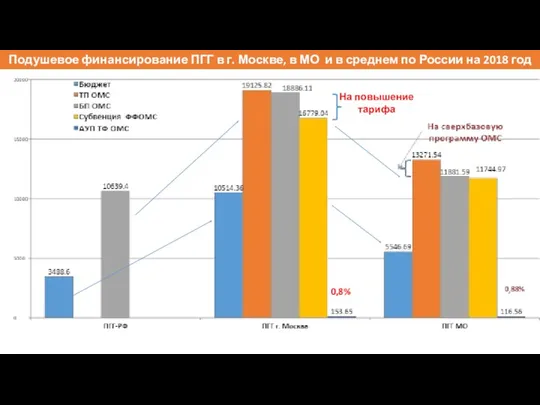
- 51. Подушевое финансирование ПГГ в г. Москве, в МО и в среднем по России на 2018 год
- 52. Резюме по финансам 2018 года: Средства ОМС становятся основным источником финансирования регионального здравоохранения. Субвенция ФФОМС становится
- 53. 1.Методические рекомендации по расчету тарифов на медицинские услуги – 1992 год[1]. 2.Рекомендации по расчетам тарифов на
- 54. Правила ОМС: «Формирование тарифов по ОМС» (Приказ МЗ РФ от 20.11.2013 г. №859ан) Данная методика формирования
- 55. Ограничения в применении «нормативного» метода Для расчетов по питанию: Приказ Министерства здравоохранения РФ от 21 июня
- 56. Общие требования к системе оплаты медицинской помощи: система оплаты должна стимулировать врачей к оказанию наиболее качественной
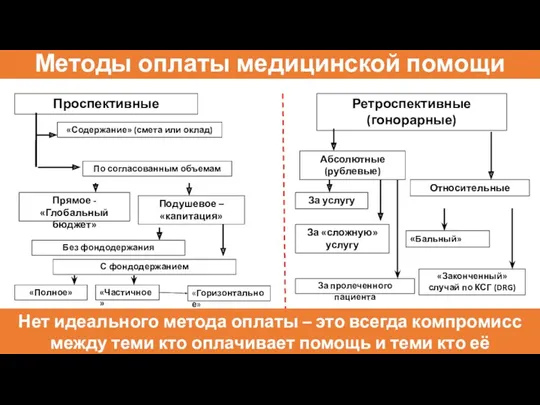
- 57. Методы оплаты медицинской помощи Проспективные «Содержание» (смета или оклад) По согласованным объемам Прямое - «Глобальный бюджет»
- 58. Методы оплаты амбулаторн-поликлинической (первичной) помощи: сметное финансирование (только для казенных ЛПУ), оплата за посещение (ОМС РФ),
- 59. Методы оплаты стационарной (стационарозамещающей) помощи : Сметное финансирование (только для казенных ЛПУ), Оплата в расчете на
- 60. Экономическая эффективность медицинской организации (т.н. производственная или аллокативная) должна ответить на вопрос - как организовать оказание
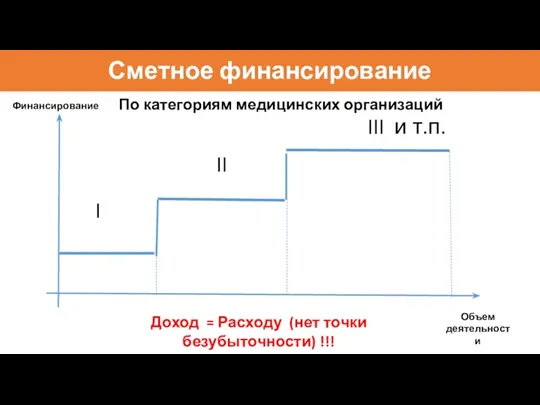
- 61. Сметное финансирование Финансирование Объем деятельности По категориям медицинских организаций Доход = Расходу (нет точки безубыточности) !!!
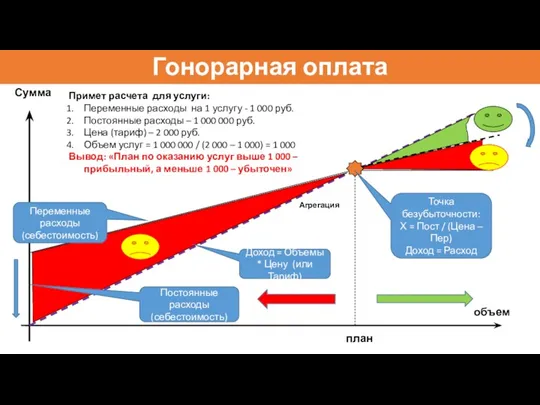
- 62. Гонорарная оплата Агрегация объем план Сумма Точка безубыточности: Х = Пост / (Цена – Пер) Доход
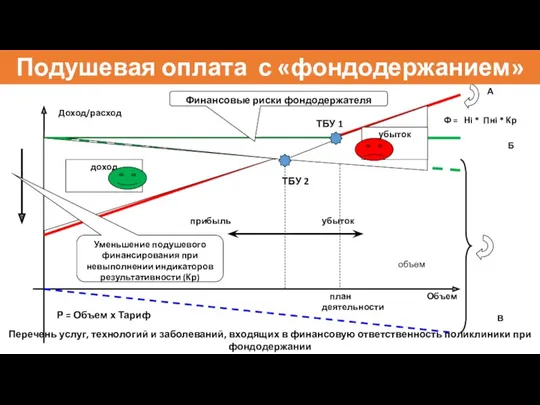
- 63. Перечень услуг, технологий и заболеваний, входящих в финансовую ответственность поликлиники при фондодержании Ф = Нi *
- 64. «майский указ 2018 года»
- 65. Текущее состояние клинико-экономической стандартизации в здравоохранении (2013 – 2018 год) Клинические рекомендации формируются медицинским сообществом и
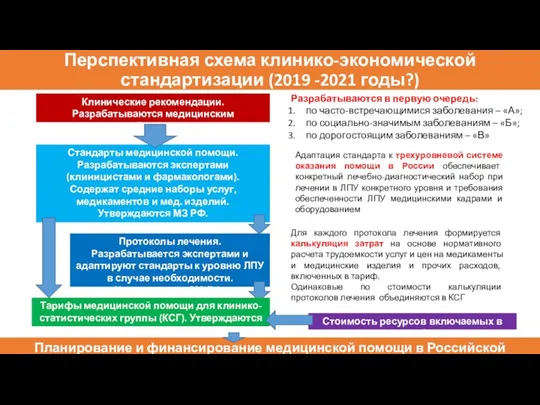
- 66. Перспективная схема клинико-экономической стандартизации (2019 -2021 годы?) Клинические рекомендации. Разрабатываются медицинским сообществом. Разрабатываются в первую очередь:
- 67. В.И. Скворцова (05.09.2014 г. Российская Газета): «В отличие от стандартов образца 2011 года, применение КСГ предоставляет
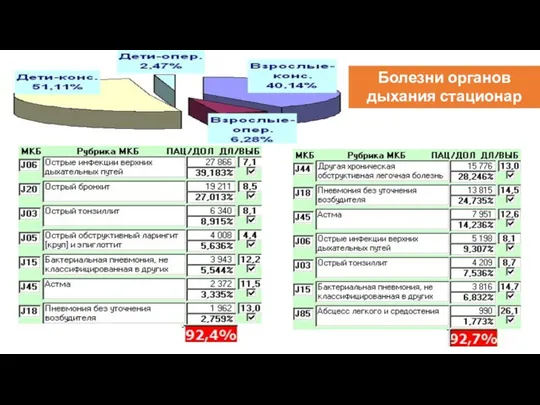
- 68. Болезни органов дыхания стационар
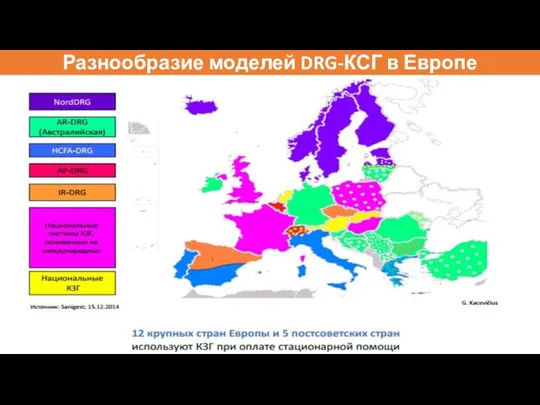
- 69. Разнообразие моделей DRG-КСГ в Европе
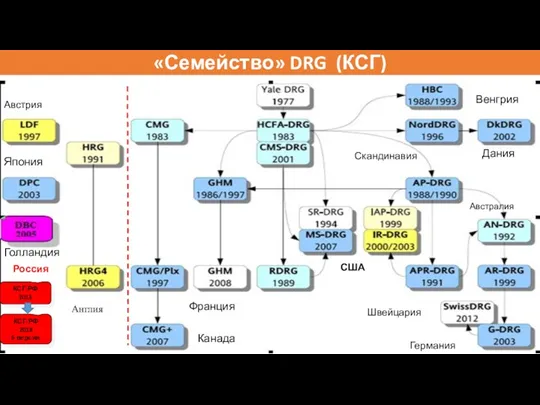
- 70. «Семейство» DRG (КСГ) КСГ-РФ 2013 Россия Англия Голландия Япония Австрия Канада Франция Австралия Германия Швейцария США
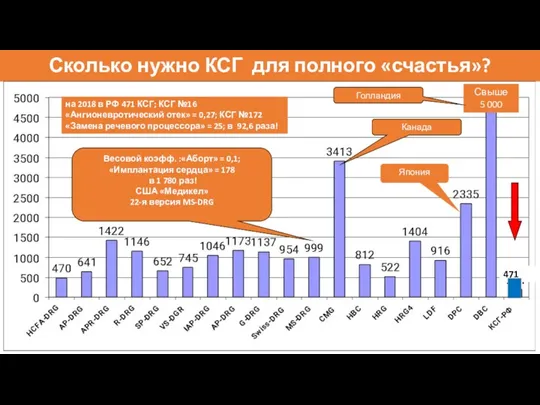
- 71. Сколько нужно КСГ для полного «счастья»? Свыше 5 000 Япония Канада Голландия Весовой коэфф. :«Аборт» =
- 72. Главные результаты использования системы DRG-КСГ в мире Сокращение средней длительности пребывания пациента в стационаре и числа
- 73. А что же в России ? 6-я версия КСГ 2018 года! (3-я версия КСГ для дневного
- 74. Основные сложности этапа разработки и начала внедрения модели КСГ За 20 лет в регионах сложились свои
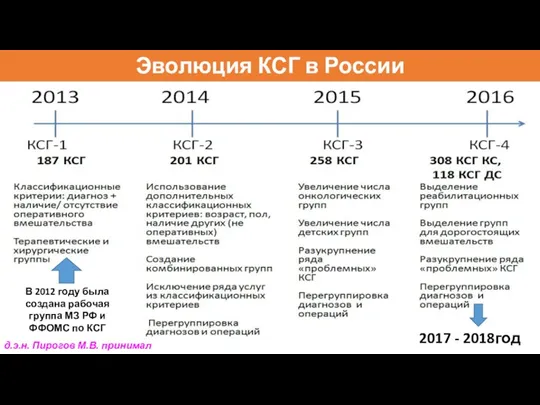
- 75. Эволюция КСГ в России В 2012 году была создана рабочая группа МЗ РФ и ФФОМС по
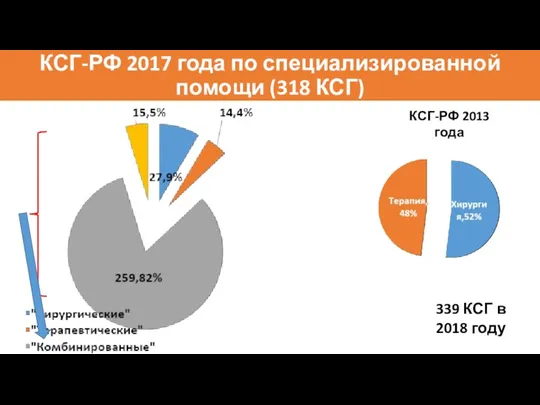
- 76. КСГ-РФ 2017 года по специализированной помощи (318 КСГ) КСГ-РФ 2013 года 339 КСГ в 2018 году
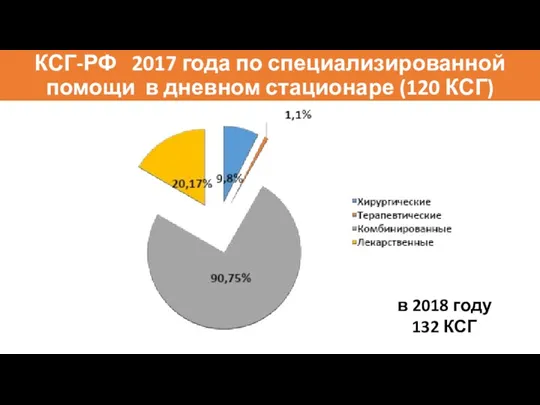
- 77. КСГ-РФ 2017 года по специализированной помощи в дневном стационаре (120 КСГ) в 2018 году 132 КСГ
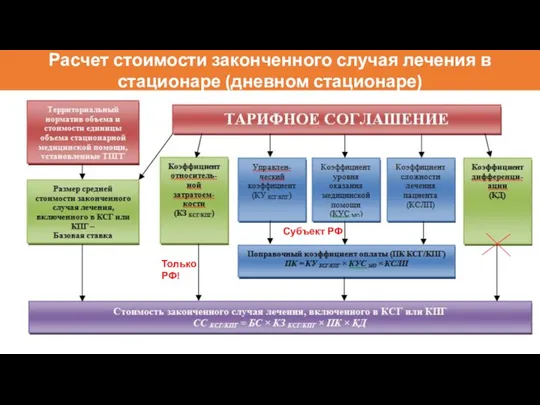
- 78. Только РФ! Субъект РФ Расчет стоимости законченного случая лечения в стационаре (дневном стационаре)
- 79. Региональные полномочия по применению КСГ Определение базовой ставки – БС; Определение коэффициентов уровня (0,95; 1,1 и
- 80. Базовая ставка = Нормативу стоимости 1-ой госпитализации по ТП ОМС !!! Объем средств на медицинскую помощь
- 81. Особенности расчета БС для дневного стационара … недопустимо отклонение базовой ставки для дневного стационара более чем
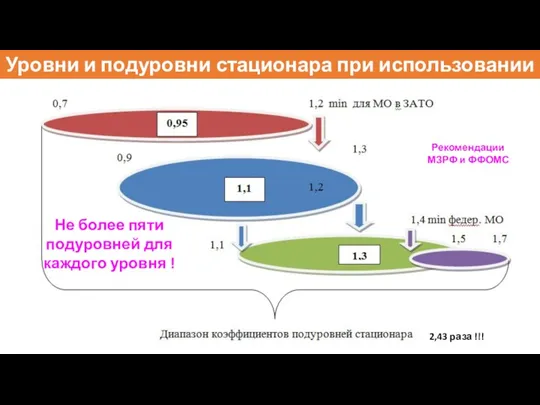
- 82. Уровни и подуровни стационара при использовании КСГ Коэффициент уровня оказания медицинской помощи - устанавливаемый на территориальном
- 83. Уровни и подуровни стационара при использовании КСГ 2,43 раза !!! Рекомендации МЗРФ и ФФОМС Не более
- 84. Автор и разработчик - д.э.н., профессор Пирогов М.В. (2017-2018 г.г.)
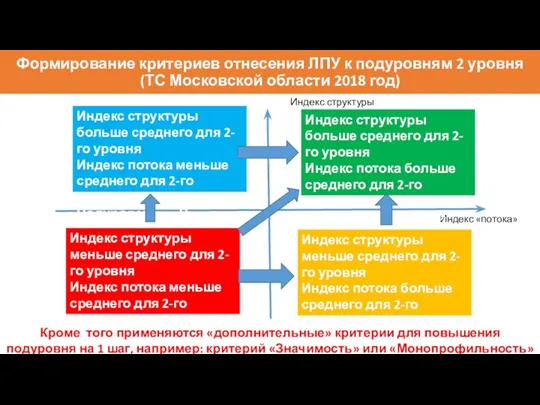
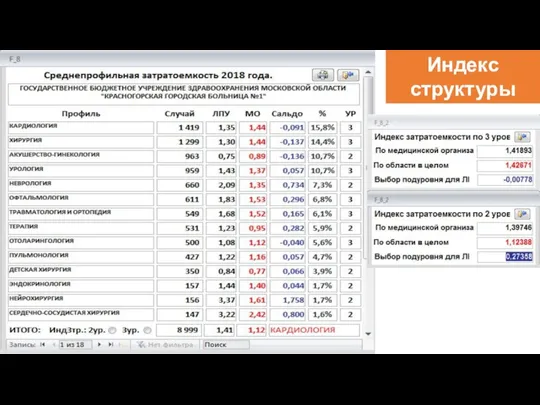
- 85. Формирование критериев отнесения ЛПУ к подуровням 2 уровня (ТС Московской области 2018 год) Индекс структуры Индекс
- 86. Индекс структуры
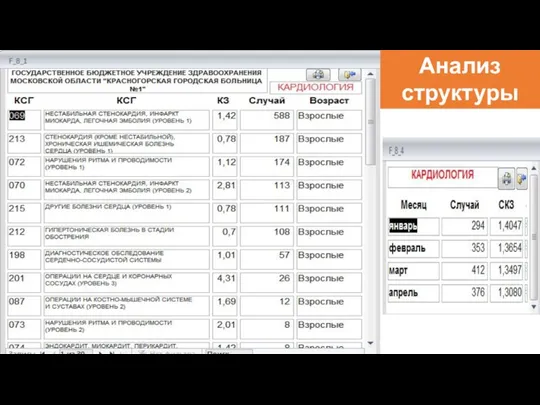
- 87. Анализ структуры
- 88. Индекс потока
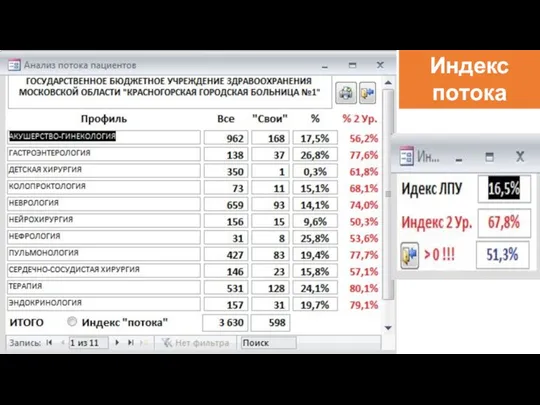
- 89. Анализ потока
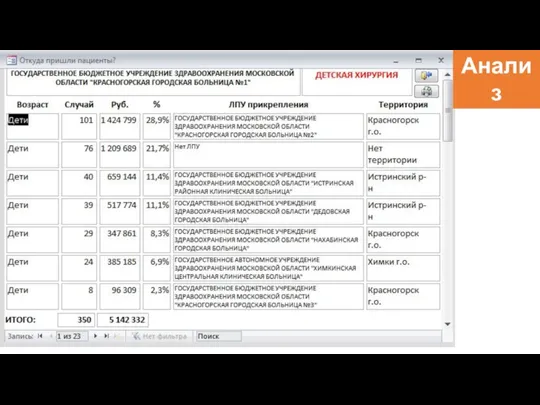
- 90. Подгруппы КСГ – дальнейшее развитие системы Выделение подгрупп рекомендуется проводить после всестороннего анализа информации, проведения моделирования
- 91. 1-й способ: выделение подгрупп с использованием справочников МКБ-10 и Номенклатуры. Данный способ предполагает, что базовая КСГ
- 92. Формирование подгрупп КСГ При оплате медицинской помощи, оказываемой в стационарных условиях, по КСГ в составе стандартных
- 93. Особенности формирования подгрупп КСГ с выделением медикаментов и расходных материалов Выделение дорогостоящих медикаментов (расходных материалов) в
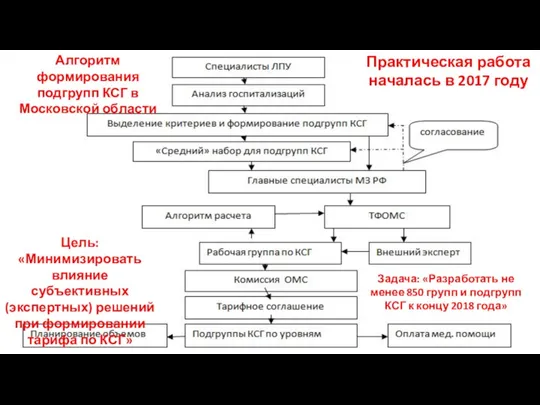
- 94. Алгоритм формирования подгрупп КСГ в Московской области Цель: «Минимизировать влияние субъективных (экспертных) решений при формировании тарифа
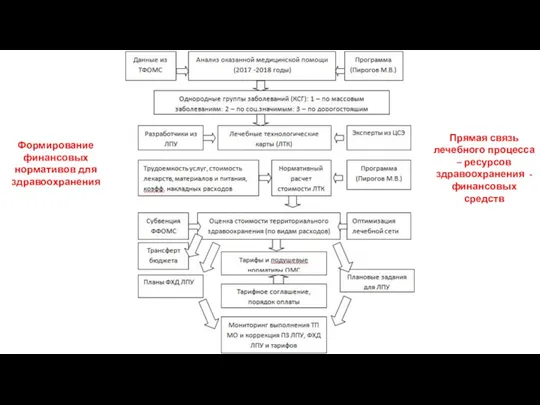
- 95. Формирование финансовых нормативов для здравоохранения Прямая связь лечебного процесса – ресурсов здравоохранения - финансовых средств
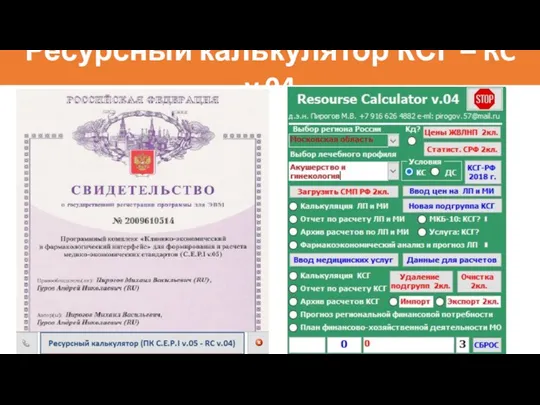
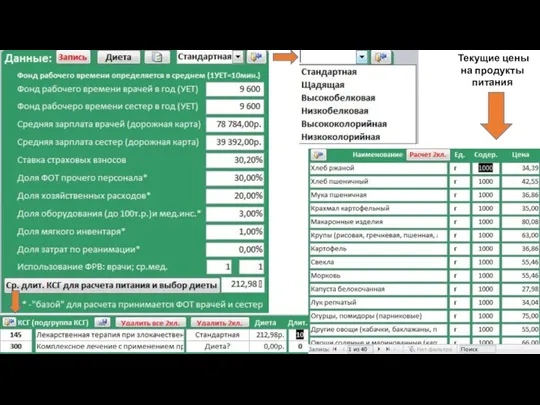
- 96. Ресурсный калькулятор КСГ – RC v.04
- 97. Ресурсный калькулятор КСГ (RС v.04) – решаемые задачи: Расчет стоимости ресурсов, необходимых для обеспечения лечебно-диагностического процесса
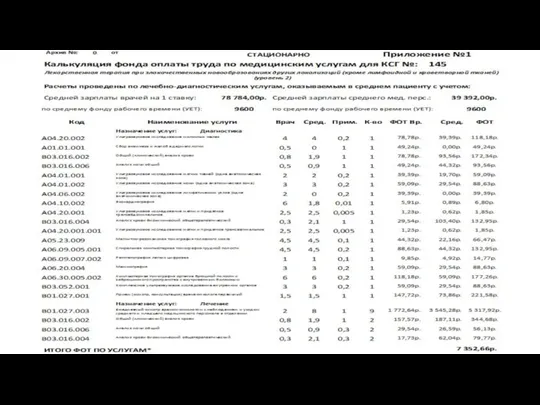
- 98. Нормативный расчет КСГ осуществляется по следующим формулам: Фонд оплаты труда на законченный случай: ФОТвр(сп) = Σ(УЕТ
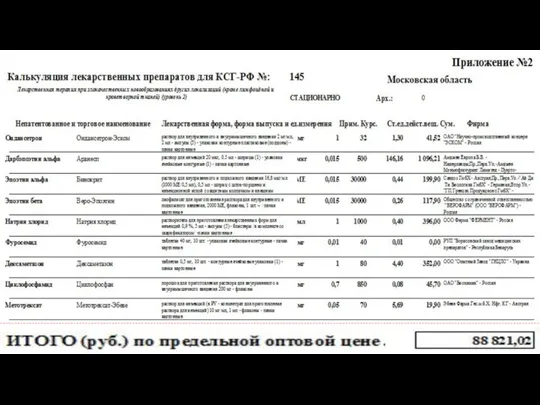
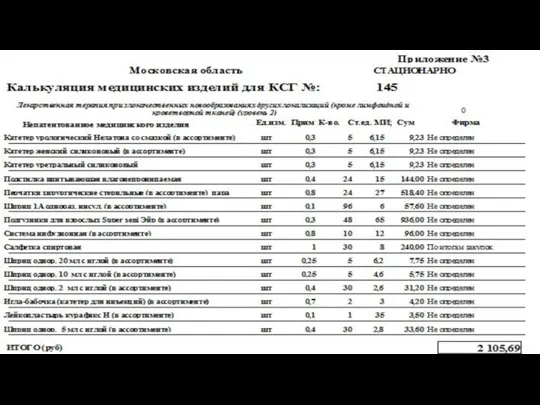
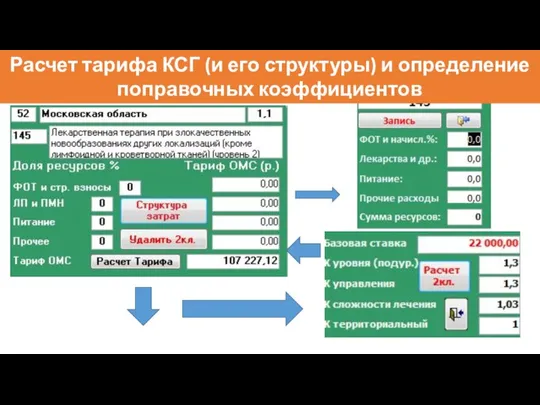
- 99. Нормативный расчет тарифа ОМС для КСГ № 145 «Лекарственная терапия при злокачественных новообразованиях других локализаций (кроме
- 100. 52-е позиции лекарственных препаратов, из них 41-а входит в перечень ЖНВЛП на 2018 год (по данным
- 101. Медицинские услуги для лечения и диагностики С 50 в стационаре (по стандарту медицинской помощи)
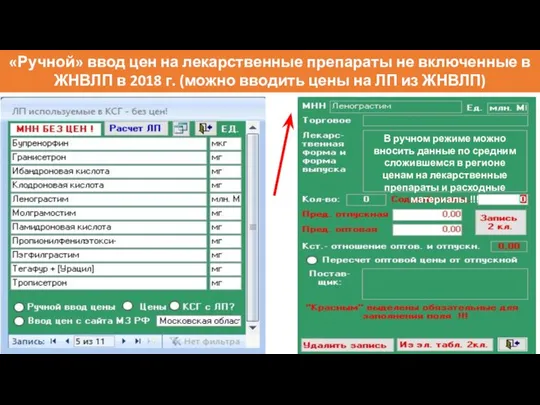
- 102. «Ручной» ввод цен на лекарственные препараты не включенные в ЖНВЛП в 2018 г. (можно вводить цены
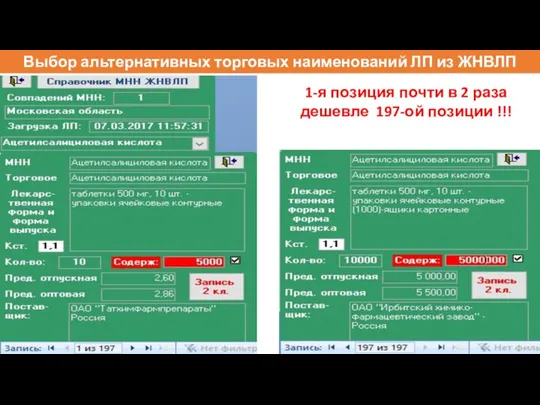
- 103. Выбор альтернативных торговых наименований ЛП из ЖНВЛП 1-я позиция почти в 2 раза дешевле 197-ой позиции
- 106. Текущие цены на продукты питания
- 109. «Нормативность» расчета 96,3% !!!
- 110. Расчет тарифа КСГ (и его структуры) и определение поправочных коэффициентов
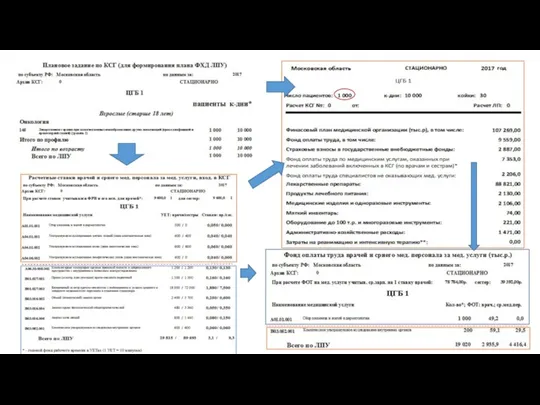
- 111. Результаты моделирования для C50 (КСГ№145), в целом по субъекту РФ (общий интерфейс)
- 114. Ресурсный калькулятор КСГ – RCv.04 позволяет: 1.Описать любую региональную медико-социальную задачу и оценить необходимый ресурсный потенциал
- 116. Прогрессивные способы оплаты амбулаторной помощи (Российская газета 05.09.2014г.) «… наша первостепенная задача на этом направлении -
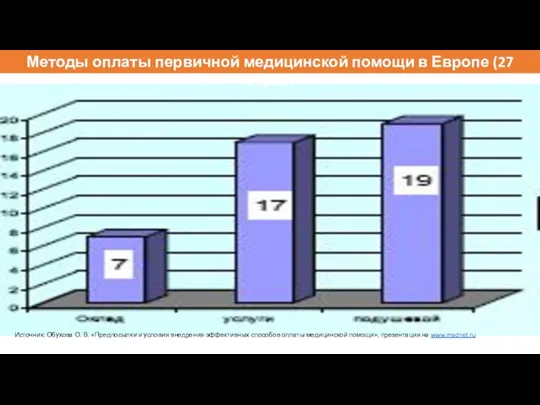
- 117. Методы оплаты первичной медицинской помощи в Европе (27 стран) Источник: Обухова О. В. «Предпосылки и условия
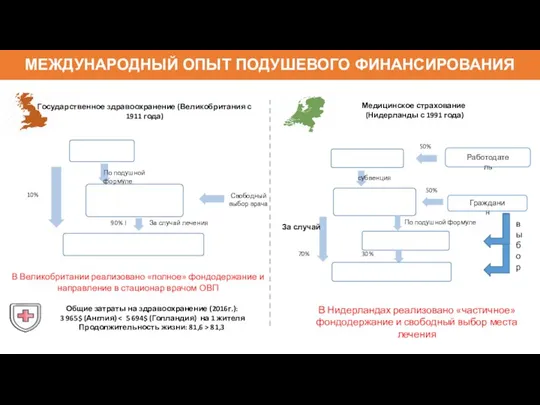
- 118. МЕЖДУНАРОДНЫЙ ОПЫТ ПОДУШЕВОГО ФИНАНСИРОВАНИЯ Государственное здравоохранение (Великобритания с 1911 года) В Великобритании реализовано «полное» фондодержание и
- 119. УСЛОВИЯ ЭФФЕКТИВНОСТИ ПОДУШЕВОГО ФИНАНСИРОВАНИЯ В УСЛОВИЯХ ФОНДОДЕРЖАНИЯ Учет особенностей потребления медицинской помощи «прикрепленным» населением (в том
- 120. СХЕМА ПОДУШЕВОГО ФИНАНСИРОВАНИЯ И ПОДУШЕВАЯ ФОРМУЛА ПРИМЕНЯЕМАЯ В СИСТЕМЕ ОМС В 2018 ГОДУ Подушевая формула: Фин.
- 121. Для преодоления системных противоречий, необходимы новые методические подходы к расчету подушевых нормативов финансирования первичной помощи, в
- 122. СХЕМА ОЦЕНКИ ПОТРЕБНОСТИ НАСЕЛЕНИЯ В МЕДИЦИНСКОЙ ПОМОЩИ И ЕЁ СТОИМОСТИ С ИСПОЛЬЗОВАНИЕМ ОДНОРОДНЫХ ГРУПП ЗАБОЛЕВАНИЙ ОГЗ
- 123. STEP-метод формирования подушевых нормативов с «0» глубиной фондодержания ОГЗ (первичная) и КСГ (специализир.)
- 124. Пример таблиц: А1; А2; А3 Таблица А1 определяет сложившуюся потребность в первичной (первичной-специализированой) мед. помощи для
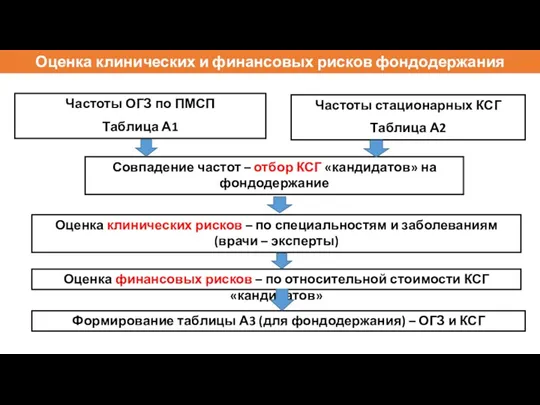
- 125. Оценка клинических и финансовых рисков фондодержания (Таблица А3) Частоты ОГЗ по ПМСП Таблица А1 Частоты стационарных
- 126. Шаг 2 - формирование демографических и финансовых данных Формирование таблицы «В» – плановая стоимость j-х КСГ
- 127. Шаг 3 – расчет подушевых нормативов: Без фондодержания (для мелких амбулаторий, до 10 тыс. чел.): С
- 128. Шаг 4 – промежуточные расчеты доли j-ой КСГ и её стоимости в i-ой половозрастной группе, раздельно
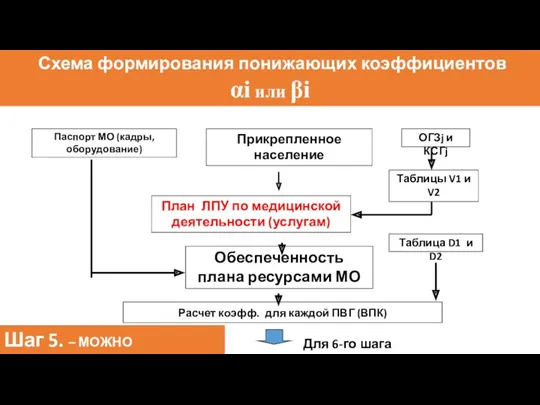
- 129. Схема формирования понижающих коэффициентов αi или βi Паспорт МО (кадры, оборудование) Прикрепленное население ОГЗj и КСГj
- 130. ШАГ 6 – расчет подушевого финансирования (на год Кs =1): МО без фондодержания Fn = Ks
- 131. РЕЗЮМЕ: Предложенная методика определения подушевых нормативов на основе ОГЗ и КСГ позволяет не только рассчитать реальную
- 133. Скачать презентацию




































































 Технология и автоматизация делопроизводства в налоговой сфере. Совмещение и совместительство в трудовой деятельности
Технология и автоматизация делопроизводства в налоговой сфере. Совмещение и совместительство в трудовой деятельности Внебюджетные и целевые бюджетные фонды
Внебюджетные и целевые бюджетные фонды Introduction to Risk, Return, and the Opportunity Cost of Capital
Introduction to Risk, Return, and the Opportunity Cost of Capital Валютная политика
Валютная политика Моя профессия – бухгалтер
Моя профессия – бухгалтер Возникновение и эволюция денег на Руси
Возникновение и эволюция денег на Руси Капітал та виробничі засоби підприємства
Капітал та виробничі засоби підприємства Деловой завтрак с Россельхозбанком. О программе развития молочной отрасли республики Башкортостан до 2030 года
Деловой завтрак с Россельхозбанком. О программе развития молочной отрасли республики Башкортостан до 2030 года Структура расходов бюджета и тенденции ее изменения
Структура расходов бюджета и тенденции ее изменения Программы поддержки малого и среднего предпринимательства в агропромышленном комплексе
Программы поддержки малого и среднего предпринимательства в агропромышленном комплексе Бюджетные правонарушения
Бюджетные правонарушения Система Target Costing
Система Target Costing Акцизы: порядок исполнения обязанности налогоплательщика
Акцизы: порядок исполнения обязанности налогоплательщика Інвентарізація основних засобів
Інвентарізація основних засобів Классификация видов бухгалтерского учета и его основных пользователей
Классификация видов бухгалтерского учета и его основных пользователей Екінші деңгейлі банктер және парабанктік институттар
Екінші деңгейлі банктер және парабанктік институттар Ұйымның қысқа мерзімді міндеттемелер есебінің аудиті
Ұйымның қысқа мерзімді міндеттемелер есебінің аудиті Кредитная организация и банк
Кредитная организация и банк Инвестиционная краудинвестинговая площадка. Для внутреннего использования в ООО Золотой Запас
Инвестиционная краудинвестинговая площадка. Для внутреннего использования в ООО Золотой Запас Финансы организаций и их роль в социально-экономическом развитии
Финансы организаций и их роль в социально-экономическом развитии Инвестиции и инвестиционный процесс
Инвестиции и инвестиционный процесс Расчёты в электронной коммерции
Расчёты в электронной коммерции Понятие финансов и финансовой деятельности государства
Понятие финансов и финансовой деятельности государства Учет нематериальных активов отдельными некредитными финансовыми организациями. Глава 12
Учет нематериальных активов отдельными некредитными финансовыми организациями. Глава 12 Страхование
Страхование Мобильное приложение Открытие
Мобильное приложение Открытие Инвестиции в деривативы
Инвестиции в деривативы Особенности учета расчетов с подотчетными лицами и оформления первичных документов для отражения в бухгалтерском учете
Особенности учета расчетов с подотчетными лицами и оформления первичных документов для отражения в бухгалтерском учете